Слайд 2
... проблема острых экзогенных отравлений ставит перед органами
охраны здоровья ряд сложных задач, связанных с необходимостью широкого
информирования врачей о токсичных свойствах разных химических препаратов и новых эффективных методах лечения "химических" болезней.
Е.О.Лужников
Слайд 3
ОТРАВЛЕНИЕ
- это патологический процесс, который возникает в
результате
влияния на организм ядовитых веществ
окружающей среды (химические соединения,
токсины растительного и животного происхождения).
Все эти вещества наз. ксенобиотиками и характерные тем, что они не принимают участия в энергетическом обмене и не используются организмом с пластической целью
ЯД
- это инородное химическое соединение, которое нарушает течение нормальных биохимических процессов в организме
в результате чего возникают расстройства физиологических
функций разной степени выраженности от
наименьших проявлений интоксикации к летальным
последствиям
Слайд 4
TOXIC(Tox-древнегреческий-Лук)
ANTI- Didonai- давать (Antidot) Dromos-круг
ЭПИДЕМИОЛОГИЯ ОСТРЫХ ЭКЗОГЕННЫХ
ОТРАВЛЕНИЙ (ОЭО)
В мире на
протяжении последних десятилетий сложилась так называемая "токсическая ситуация", которая вызвана тем, что колличество химических веществ, которые окружают человека в течение его жизни, постоянно увеличивается и по рассчетам американских ученых уже достигла 6 млн. Это связано с достижениями химии, парфюмерии, химического производства, косметологии, бытовой химии.
Из этого чрезвычайно широкого "химического окружения" человека, он постоянно имеет контакт с около 60 000 химическими соединениями в виде пищевых добавок, лекарственных средств, пестицидов, инсектицидов, средств бытовой химии, веществ для присмотра за одеждой, автомобилем, мебелью, косметических и парфюмерных изделий и тому подобных.
Подсчитано, что из указанного разнообразия химических веществ, чаще всего вызывают ОЭО около 500
Слайд 5
Классификация ксенобиотиков по токсичности:
1. Сильнодействующие или
чрезвычайно токсичные -
ЛД50 < 50 мг/кг массы тела
2. Высокотоксичные - ЛД50 = 50-200 мг/кг массы
3. Средней токсичности - ЛД50 = 200мг-1 г/кг массы
4. Малотоксичные - ЛД50 > 1 г/кг массы тела
ЧАСТОТА ОТРАВЛЕНИЙ :
В США - свыше 1 млн. случаев в год, из которых около
56 000 умирают
2. В странах Европы - в год госпитализируется в
среднем 1 чел. на 1 тыс. населения, что в 2 раза
больше, чем с инфарктом миокарда
3. В Ив.-Франк. обл. - ежегодно госпитализируются
около 1000 отравленных
ПРИЧИНЫ ОТРАВЛЕНИЙ
:
1. Случайно или в быту - 2/3 всех случаев
2. Суицид - 25%
3. Профессиональные - 10%
4. В результате чрезвычайных положений
и катастроф - 2-3%
Причины, которые способствуют увеличению острых
экзогенных отравлений, :
1. Неконтролируемая продажа разнообразных лекарств
(снотворных, седативных, сильнодействующих - автоматы,
реклама и др.)
2. Самолечение в связи с подорожанием медицины
3. Создание запасов лекарств в домашних условиях
(доступные для всех членов семьи аптечки)
4. Распространение алкоголизма, наркомании и
токсикомании
5. Использование токсичных доз препаратов для
прерывания нежелательной беременности
Слайд 7
Летальность от
острых отравлений:
Общая - 1 - 7 %, в
том числе :
а) алкоголь и его суррогаты - 62,2 %
б) токсичные газы (СО, сероводород и др.) - 15,4 %
в) коррозийные яды (кислоты, луга) - 6,3 %
г) медикаменты - 4 %
д) ФОВ - 3,1 %
Пути поступления ядов в организм:
1. Оральный - через ЖКТ (85%)
2. Ингаляционный - через органы дыхания (11%)
3. Перкутанный - через кожу и слизистые (3%)
4. Инъекционный - п/к, в/м, в/в (1%)
5. Через прямую кишку, половые органы и др. (0,1%)
Слайд 8
КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ ЯДОВ
1. Сердечные (нарушение ритма, миокардит) -
гликозиды, хинин, -адреноблокаторы, блокаторы Са каналов, клофелин, соли бария
и калия, трициклические антидепресанты, белладонна
2. Неврологические (психоз, судороги) - опиаты, снотворные, седативные, ФОС, СО, алкоголь и его суррогаты
3. Печёночные (гепатопатия, гепатаргия) - хлорированные углеводороды, ядовитые грибы, фенолы, альдегиды
4. Кровяные (гемолиз, метНв, НвСО) - аммиак, нитраты, нитриты, анилиновые производные
5. Легочные (отек, фиброз) - нитрогена оксиды, фосген
6. Почечные (нефропатия, ОПН) - этиленгликоль, соли тяжёлых металов.
7.Желудочно-кишечные (гастроэнтерит) - коррозийные яды, тяжелые металы, арсен
Слайд 9
ФАКТОРЫ, КОТОРЫЕ ОБУСЛАВЛИВАЮТ ТОКСИЧНОСТЬ ЯДОВ
Концентрационный (количественный) - зависимость
прямо пропорциональна количеству яда и его концентрации в биологических
средах
Временной - зависимость прямо пропорциональна скорости поступления яда в организм и обратно-пропорциональна скорости его обезвреживания или выведения
Пространственный - определяется путем поступления яда и степенью кровоснабжения разных органов и тканей (при пероральном отравлении поражаются преимущественно ЖКТ и печень, при ингаляционном - легкие)
Пути очистки организма от яда:
Биотрансформация преимущественно в печени
Элиминация через почки, ЖКТ, кожу, легкие
Слайд 10
"ЛЕТАЛЬНЫЙ СИНТЕЗ" -
это синтез в организме в
процессе биотрансформации
веществ, которое имеет высшую токсичность по сравнению
с исходным продуктом (ФОС - параоксоны, метанол - муравьинная кислота и формальдегиды, этиленгликоль - щавелевая кислота)
КЛИНИЧЕСКИЕ СТАДИИ ОСТРЫХ ЭКЗОГЕННЫХ ОТРАВЛЕНИЙ :
1. Токсикогенная - период взаимодействия токсического вещества с организмом человека, прогресс клинической картины (средняя длительность от нескольких часов до 3-х суток)
2. Соматогенная - клиническая картина последствий отравления (длительность не определена и зависит от глубины поражения)
Слайд 11
ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ
ОСТРЫХ ЭКЗОГЕННЫХ ОТРАВЛЕНИЙ:
1. Прекращение
дальнейшего поступления токсичного вещества в организм
2. Самое быстрое
выведение яда из организма
3. Использование антидотов (противоядий)
4. Усиление естественных путей детоксикации и применение искусственных (экстракорпоральных) методов очистки организма от ядовитых веществ
5. Симптоматическая посиндромная терапия
Слайд 12
Удаление яда с ЖКТ:
1. Промывание жепудка (особенности):
а) лучше
зондовым методом, а у больных в безсознательном состоянии и
у отравленных разъедающими (едкими) ядами - обязательно !!!)
б) колличество жидкости для промывания не < 10 л
в) характер жидкости для промывания – антидот или
химический нейтрализатор
г) заканчивают промывание введением в желудок
антидотов, сорбентов
д) необходимы повторные промывания на протяжении суток
2. Удаление токсических веществ с кишечника:
а) вызывающие диарею – солевые (Na2SO4, MgSO4)
или масляные (касторовое, вазелиновое масла)
б) очистительные или высокие сифонные клизмы
в) кишечный диализ по Амбурже – введение в 12-ти перстную кишку гипертонического диализного раствора в объеме до 10-12 л за сутки
Слайд 14
УСИЛЕНИЕ ПРИРОДНЫХ ПУТЕЙ ДЕТОКСИКАЦИИ
1. Форсированный щелочной осмотический диурез:
а)
Цель - увеличить количество суточной мочи, уменьшить концентрацию токсичных
веществ, перевести яды в дисоциированную форму
б) Методика проведения :
Водная нагрузка - в течение 1 часа в/в 500 мл 5% раствора глюкозы 300 мл 4-5% раствора натрия гидрокарбоната 700 мл 5% раствора глюкозы
Введение мочегонных - в течение 15 мин в/в 1 - 1,5 г/кг маннитола в виде 15-20% раствора на10% растворе глюкозы 1-2 мг/кг лазикса 240 мг эуфиллина. При снижении диуретического эффекта все повторяется 3-4 раза на сутки
Контроль за количеством мочи - мочевой катетер
Заместительная терапия - в/в растворы лактасола, Рингера
Рингера-Локка, 0,9% натрия хлорида, дисоль, трисоль, квартасоль и др. в общем количестве и со скоростью выделенной мочи под контролем ЦВД и электролитов крови
Слайд 15
2. Усиление детоксикационной функции печени :
Непрямое электрохимическое окисление
крови - в/в
натрия гипохлорида для замещения цитохрома Р-450
Гептрал,
гепастерил - в/в 1-2 флакона на сутки
Гепатопротектори, стабилизаторы клеточных
мембран, антиоксиданты - глюкокортикостероиды
ингибиторы протеолитических ферментов, эссенциальные фосфолипиды (берлитион, эсенциале, липостабил), силимарины, витамины, хофитол, орницетил, глутаргин , реамберин, гепадиф, тиотриазолин
Стерилизация кишечника и энтеросорбция - яблочная
кислота, лактулоза, антибиотики, аргининхлорид, смекта, белосорб, силард, полисорб, гепа-мерц (L -орнитин-L
Дополнительная оксигенация печени - ГБО энтеральное введение кислорода, кислородные пенки и др.
Слайд 16
Детоксикационная ИВЛ
Используется в качестве метода детоксикации при
отравлении токсичными веществами, которые выводятся через легкие, - это
преимущественно токсичные газы (СО, NH3, H2S, метан, шахтный газ, бутан, пропан и тому подобное). ИВЛ проводится через интубационную трубку в режиме умеренной гипервентиляции (рСО2 = 34-36 мм рт.ст.)
Операция заместительного переливания крови (ОЗК)
Проводится в объеме от 0,5 до 1 ОЦК: катетеризуют 2 вены, из которых одна, - центральная. Из нее выпускают кровь в мерную посуду, а в другую с такой же скоростью проводят заместительную трансфузию кристаллоидных и коллоидных растворов. В случае, когда заменяют больше 30% ОЦК, к ним добавляют эритроцитарную массу . Вся операция сопровождается мониторингом ЧСС, ЦВД и АО
Слайд 17
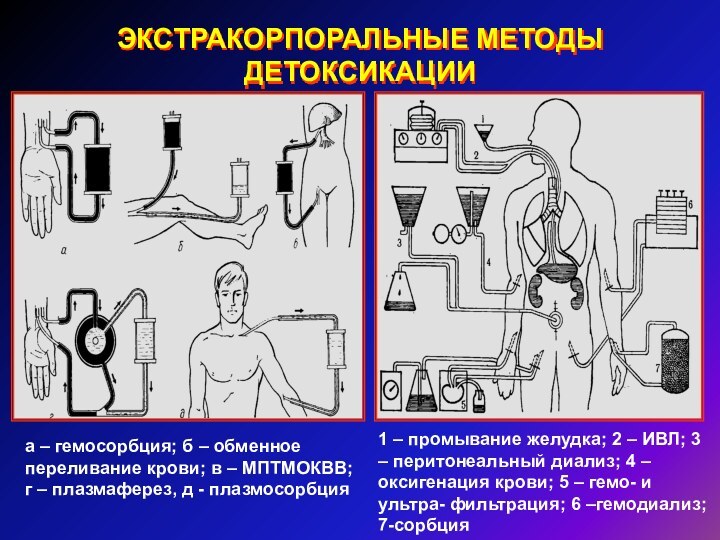
ЭКСТРАКОРПОРАЛЬНЫЕ МЕТОДЫ ДЕТОКСИКАЦИИ
а – гемосорбция; б – обменное
переливание крови; в – МПТМОКВВ; г –
плазмаферез, д - плазмосорбция
1 – промывание желудка; 2 – ИВЛ; 3 – перитонеальный диализ; 4 – оксигенация крови; 5 – гемо- и ультра- фильтрация; 6 –гемодиализ; 7-сорбция
Слайд 18
ВИДЫ ЭКСТРАКОРПОРАЛЬНОЙ ДЕТОКСИКАЦИИ
Слайд 19
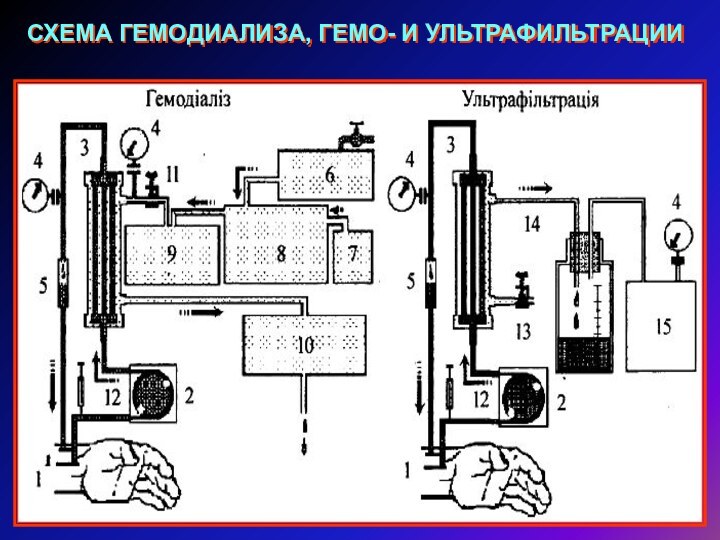
СХЕМА ГЕМОДИАЛИЗА, ГЕМО- И УЛЬТРАФИЛЬТРАЦИИ
Слайд 20
ВИДЫ ЭКСТРАКОРПОРАЛЬНОЙ ДЕТОКСИКАЦИИ
Слайд 21
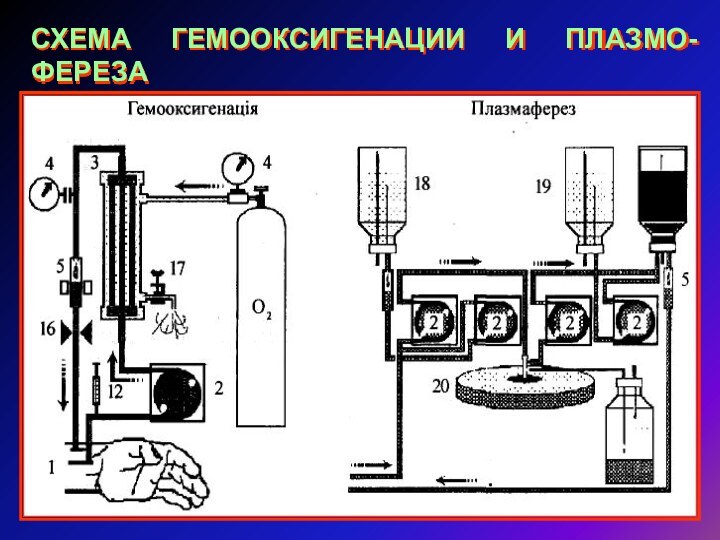
СХЕМА ГЕМООКСИГЕНАЦИИ И ПЛАЗМО-ФЕРЕЗА
Слайд 22
АНТИДОТНАЯ ТЕРАПИЯ
Классификация антидотов (Международная программа
из химической безопасности ВОЗ, 1993) :
1. Химические токсикотропные
- вступают с ядом в физико-химические связки в ЖКТ или в гуморальной среде организма :
неспецифические - энтеросорбенты, активированный уголь, белая глина, KMgO4, NaHCO3
специфические - унитиол, мекаптид - соли тяжелых металлов, протамин - гепарин)
2. Иммунологические - связывают яды реакцией антиген-антитело (антитоксинные сыворотки - яды насекомых и змей, антидигоксиновая сыворотка, антидигоксин - сердечные гликозиды)
Слайд 23
3. Биохимические (токсикокинетические) - изменяют метаболизм ядов или
направление биохимических реакций, в которых они участвуют (реактиваторы ХЭ
- ФОС, липоевая кислота - аманитины, метиленовый синий - метНв, этанол - метанол, этиленгликоль, налоксон - опиаты, цитохромы - СО, нитраты и натрия тиосульфат - цианиды, ацетилцистеин - хлорированные углеводороды)
4. Фармакологические (симптоматические) - имеют противоположное фармакологическое действие на одни и те же функциональные системы организма (атропин - прозерин, АХ, глюкагон - инсулин, прозерин - пахикарпин, калия хлорид - сердечные гликозиды)
Слайд 31
ОТРАВЛЕНИЕ СНОТВОРНЫМИ (барбитуратами)
Различают барбитураты длительного (фенобарбитал), среднего (барбитал)
и короткого (нембутал) действия.
Летальная концентрация = 10 разовым
терапевтическим дозам каждого из препаратов или их смеси.
Патогенез: барбитураты вызывают блокаду окислительного фосфорилирования в митохондриях, синтез АТФ, транспорт ионов сквозь клеточные мембраны, а следовательно - нарушение энергетических процессов в клетках преимущественно ЦНС, их гипоксию и функциональную несостоятельность вплоть до коматозного состояния. Значительно подавляется активность центров дыхания и сосудо-двигательнего, что приводит к дополнительным дыхательной и циркуляторной гипоксиям.
Слайд 32
КЛИНИКА
Стадии отравления (за Reed):
0 -
сомноленция, кашлевой рефлекс не подавлен
І - потеря сознания,
есть реакция на болевые раздражители, кашлевой рефлекс не подавлен
ІІ - потеря сознания, болевая реакция только на сильные раздражители, кашлевой рефлекс подавленный, МОД снижен (гиповентиляция)
ІІІ - потеря сознания, реакция на болевые раздражители и кашлевой рефлекс отсутствующие, выраженная гиповентиляция
ІУ - такая, как ІІІ, дополнительно значительные нарушения дыхания вплоть до его остановки, широкие зрачки без фотореакций, тяжелая гипотензия, анурия
Слайд 33
ИНТЕНСИВНАЯ ТЕРАПИЯ
1. Зондовое промывания желудка, провокационная диарея солевым
слабительным, энтеросорбенты.
2. Поддержание свободной проходимости дыхательных путей, при потребности
ИВЛ, стабилизация сердечной деятельности.
3. Аналептики в терапевтических дозах: эфедрина гидрохлорид 5% -1-2 мл, кордиамин 2-4 мл, кофеин натрия бензоат 10% -2-4 мл вм, бемегрид 10-20 мл в.венно только при отравлении 0 - степени тяжести.
4. Форсированный осмотический щелочной диурез
5. Никотинамид 1% -20-100 мл вв, капельно
6. Цитомак, цитохром С по 4-8 мл 0,25% р-ра в/в
7. Гемосорбция, продолженный гемодиализ или их комбинация.
Слайд 34
ОТРАВЛЕНИЕ ЭТАНОЛОМ
Летальная доза 96% этанола = 4-12 г/кг
массы тела
Летальная концентрация в крови = 5-6‰
Патогенез: этанол сначала
окисляется в цитоплазме клеток, преимущественно печени, к ацетальдегида с помощью 3-х ферментных систем : алкогольдегидрогеназной (80%), каталазной (2%) и микросомальной этанолокислительной (МЕОС - 10-20%). На втором этапе в митохондриях с помощью фермента альдегиддегидрогеназы (АльДГ). ацетальдегид окисляется к ацетату, который сразу же переходит в свою биологически активную форму, - ацетил-КоА и метаболизується в цикле Кребса к СО2 и Н2О.
С2Н5ОН > СНЗСНО > СНЗСООН > СО2 Н2О
Средняя скорость окисления этанола в человеческом организме представляет 0,1 г/кг/часами
Слайд 35
Если скорость и количество принятого этанола превышают ферментативную
возможность его метаболизма, в организме накапливается в чрезмерной концентрации
ацетальдегид, который и обусловливает патогенез отравления.
Ацетальдегид вызывает глубокий наркотический эффект в результате нарушения метаболизма нейронов, функции медиаторных систем, утилизации клетками кислорода, развитие метаболического ацидоза и, как следствие - гипоксическое поражение ЦНС со всеми негативными последствиями.
Смерть при отравлении этанолом в большинстве случаев наступает на фоне глубокого наркотического состояния от паралича дыхательного и сосудо-двигательного центров.
Слайд 36
КЛИНИКА
Первая стадия (эйфории) – наступает после приема 20-50
мл этанола и концентрация последнего в крови 0,5-1,0 г/л
(0,5-1,0‰)
Вторая стадия (опьянение) – возникает после приёма 50-100 мл спирта, а концентрация яда в крови 1,0-2,0 г/л (1,0-2,0‰)
Третья стадия (наркотическая) – возникает после употребления 100-200 мл алкоголя и концентрация его в крови составляет 2,0-3,0 г/л (2,0-3,0‰)
Четвертая стадия (коматозная или асфиксическая) – возникает после приёма 200-400 мл этанола и концентрация его в крови превышает 3,0 г/л (3,0-5,0‰)
Слайд 37
ИНТЕНСИВНАЯ ТЕРАПИЯ
Терапия при отравлении первой и второй стадиях:
Если прошло не больше 2-х часов с момента приема
последней дозы - промывания желудка 1-2% раствором натрия гидрокарбоната (пищевой соды) в общем количестве 6-8 л. Лучше пользоваться зондовым методом. При беззондовом методе промывания следует учитывать возможность аспирации желудочного содержимого.
Глюкоза 500 мл 20% раствора с 24 ЕД инсулина, потом 500-1000 мл 5% раствора глюкозы с витаминами С, В1, В6 по 500мг каждого в.венно.
Форсированный диурез с использованием осмо- и салуретиков (маннитол в дозе 1 г/кг массы тела, лазикс 80 мг), эуфилина (10 мл 2,4% раствора), в.в, медленно.
Контроль за температурой тела и поддержанием теплового режима
Слайд 38
2. Терапия при отравлении, которое отвечает третьей и
четвертой стадиям тяжести, :
Освобождение и поддержание свободной проходимости верхних
дыхательных путей. При нарушении спонтанного дыхания - интубация трахеи и перевод больного на ИВЛ
Введение постоянного назогастрального зонда и промывание желудка раствором гидрокарбоната натрия
Стабилизация и поддержание гемодинамики кардиотоническими и вазоактивными веществами, инфузионными растворами по уровню центрального венозного давления
Инфузионная терапия в.в капельно растворами глюкозы, натрия гидрокарбоната, рефортана, сбалансированными солевыми растворами в общем колличестве, которое равняется суточному диурезу + патологические потери жидкости (рвота, понос, чрезмерное пототделение, и тому подобное)
Слайд 39
Метод осмотического форсированного щелочного диуреза с применением маннитола
(1,0 г/кг), лазикса (40-80 мг) и эуфилина ( 5-10
мл 2,4% раствора) на фоне в.в инфузии перечисленных в предыдущем пункте растворов (до достижения рН мочи 7,5-8,0).
При возможности перитонеальный или гемодиализ, особенно в коматозной стадии (гемодиализ в 4-11, а перитонеальный диализ в 2,5 разы более эффективен естественной элиминации)
Профилактика пневмонии и гипотермии
Растворы глюкозы при лечении этого отравления могут быть с большей эффективностью заменены растворами фруктозы в эквивалентных концентрациях и дозах. В этом случае не вводится инсулин.
ВНИМАНИЕ !!!
Если проведена интенсивная терапия в течение нескольких часов не дает эффект, следует исключить травму или заболевание ГМ !
Слайд 40
ОТРАВЛЕНИЕ МЕТАНОЛОМ
Летальная доза = 100-150 мл (100 мг%
в крови)
Амавроз может наступить от 5-15 мл метанола
Патогенез: метанол
метаболизируется АДГ печени к формальдегида и муравьинной кислоты (летальный синтез) в 5-7 раз медленнее, чем этанол. Эти продукты метаболизма вызывают токсическое поражение нейронов ГМ, ганглиозных клеток сетчатки глаз и зрительных нервов, что заканчивается их дегенерацией, полной атрофией и необратимой потерей зрения. Накопление муравьинной кислоты вызывает тяжёлый декомпенсированный метаболический ацидоз, который усиливается недоокисленными продуктами нарушенного клеточного метаболизма (лактат, пируват и тому подобное)
Смерть, как правило, наступает от паралича дыхательного и сосудо-двигательного центров
Слайд 41
Клиника: скорость развития симптомов прямо пропорциональна количеству яда
- головная боль, тошнота, рвота, боль в эпигастрии. Может
быть период относительного улучшения состояния, которое через 6-10 часов в тяжёлых случаях заканчивается коматозным состоянием. Постепенно нарушается зрение - от нечеткости видения и симптома "бабочки перед глазами" к полной слепоте. Коматозное состояние сопровождается дыхательной, сердечно-сосудистой и почечной недостатностями.
ИНТЕНСИВНАЯ ТЕРАПИЯ
1. Если больной в сознании, можно вызывать блевание (раздражение корня языка или задней стенки глотки) или промыть желудок беззондовым методом 2-3% раствором гидрокарбоната натрия. Лучше это сделать (а при нарушении сознания - обязательно) с помощью зонда. В конце промывания в желудок ввести энтеросорбент (активированный уголь, полисорб, силард, энтеросгель, СКН, СУГС) и солевое слабительное.
Слайд 42
2. Физиологичным антидотом метанола является этанол, потому
что он связывает ферменты оксидазы и алкогольдегидрогеназу и этим
задерживает образование токсичных продуктов биотрансформации метанола (формальдегидов и муравьиной кислоты).
Если больной в сознании, то этанол можно дать внутрь насыщающую дозу 1,0 мл/кг 96% спирта или другие алкогольные напитки в эквивалентных количествах. В дальнейшем дают алкоголь по 0,15-0,20 мл/кг/год в расчете на 96 % спирт.
Если больной в коматозном состоянии или не может принимать алкоголь внутрь по другим причинам, то назначают 10% раствор этанола на глюкозе в насыщающей дозе 10 мл/кг вв. Поддерживающая доза в дальнейшем составляет 1,5-2,0 мл/кг/год 10% раствора. Вышеуказанными дозами создаются концентрации этанола в крови 1,0-2,0 г/л. Длительность применения антидота 4-5 дней или до исчезновения клинических проявлений отравления.
Слайд 43
3. Антагонисты алкогольдегидрогеназы (АДГ) - пиразол или 4-метилпиразол
в дозах согласно инструкции.
4. Лейковорин 1,0 мг/кг (максимальная
доза 50 мг) вместе с фоллиевой кислотой 1,0 мг/кг вм каждые 4 часа (всего 6 доз) или берлитион в.в в суточной дозе 600 мг на протяжении 3 суток для ускорения метаболизма муравьиной кислоты.
5. Метод осмотического форсированного щелочного диуреза
6. При приеме больше 30 мл метанола показаны экстракорпоральные методы детоксикации в комбинации с антидотной терапией этиловым алкоголем.
7. Коррекция кислотно-щелочного равновесия и водно-электролитного баланса по общим правилам.
8. Симптоматическая посиндромная терапия.
Слайд 44
Гемодиализ в 60 раз ускоряет
выведение метанола по сравнению с естественной элиминацией
Показания к
ургентному гемодиализу:
Прием > 30 мл метанола.
Концентрация метанола в крови 50-100 мг %
Тяжелый ацидоз (рН < 7,2, SB < 20 ммоль/л)
Расстройства зрения
Перитонеальный диализ ускоряет выведение метанола в 5-10 раз и рекомендуется в случаях, когда отсутствуют условия для проведения гемодиализа или есть противопоказания к нему (геморрагический синдром)
При расстройствах зрения - ретробульбарная новокаиновая блокада с преднизолоном, СаСІ2 10% -10 мл в/в, 200 мл 40% раствора глюкозы с 20 ЕД инсулина в/в
Слайд 45
ОТРАВЛЕНИЕ ЭТИЛЕНГЛИКОЛЕМ (ЭГ)
Летальная доза = 100 мл, что
отвечает 2-3 г щавелевой кислоты
Патогенез: ЭГ под действием АДГ
гепатоцитов сначала превращается на гликольальдегид, потом на глиоксиловую кислоту, а конечно - на щавелевую кислоту. Последняя быстро реагирует с ионами Са и образует оксалат Са, который кристаллизующийся и откладывающийся в канальцях почек, вызывая их механическую обтурацию. Вместе с глиоксиловой кислотой они приводят к острому канальцевого некрозу, результатом которого является развитие ОПН.
Кроме этого, ЭГ и его метаболиты будут поражать капиллярное русло многих органов (мозга, миокарда, печенки), которое ведет к нарушениям микроциркуляции в них.
Слайд 46
Клиника: состоит из симптомов поражения ЖКТ, нервной и
сердечно-сосудистой систем и почек.
Боль в животе, рвота, нейропсихические
расстройства, судорожный синдром, коматозное состояние, прогрессирующая брадикардия, гипотония, снижение диуреза вплоть до анурии.
ИНТЕНСИВНАЯ ТЕРАПИЯ
Вызывать рвоту (если больной в сознании) или проводить промывание желудка суспензией активированного угля в первые 1-2 часа после приема яда. Манипуляции заканчивают введением в желудок энтеросорбентов и солевых слабительных, которые не содержат солей магния (Na2SO4, карлсбадская соль)
В качестве антидота рекомендуется этиловый спирт в дозах и по методике, как при отравлении метанолом.
Слайд 47
3. Тиамин и пиридоксин в дозах по 100
мг каждого в.в один раз на сутки.
4. До развития
олигурии назначают осмотический щелочной форсированный диурез с использованием больших доз лазикса (до 1 г на сутки) и заместительной инфузионной терапии щелочными кристаллоидными растворами.
5. При концентрации этиленгликоля в крови выше 50 мг% показан гемодиализ до исчезновения клинических симптомов интоксикации.
6. Коррекция гипокальциемии в.в введениями 30-40 мл 10% раствора кальция хлорида. При необходимости дозу можно повторить или назначить инфузию 1% раствора кальция хлорида или глюконата в суточной дозе 300-400 мл.
7. Симптоматическая терапия - антиконвульсантная, противоотёчная, поддержание газообмена и показателей гемодинамики, ВЭО и КЩС.
Слайд 48
Коррозионные яды получили название от
англ. сorrosives - разъедающие, прижигающие вещества.
К ним относятся:
1.Кислоты:
органические - уксусная (уксусная эссенция), щавелевая
неорганические - серная (аккумуляторная жидкость), азотная, соляная
2. Щелочи - раствор аммиака, каустическая сода, поташ, гашеная известь
ОТРАВЛЕНИЕ КОРРОЗИОННЫМИ ЯДАМИ
Патофизиологические изменения при отравлении этими веществами преимущественно похожи, с некоторыми особенностями у каждого:
1. Химический ожог начальных отделов ЖКТ - ротовой полости, глотки, пищевода, желудка и реже тонкого кишечника с развитием ожогового шока (ожог этих отделов = 30% поверхности тела) - коагуляционный от кислот и колликвационный от щелочей
Слайд 49
Резорбтивное действие - гемолиз, изменения КОС (метаболический ацидоз
или алкалоз), гемоглобинурийный нефрозо-нефрит, ОПН, дистрофичные изменения некрозы печени,
ОППН, гемическая гипоксия,
Ранние осложнения - кровотечения из ЖКТ, перфорация пищевода, желудка, реактивный перитонит, панкреонекроз, ДВС-синдром
В клинической картине различают 5 основных синдромов:
1. Ожоговый - следы ожогов кожи вокруг рта, слизистых рта и глотки, при ФГДС - пищевода и желудка
2. Болевой - боль при глотании, вдоль пищевода, в эпигастрии, тошнота, редко рвота
3. Геморрагический - пищеводно-желудочные кровотечения в связи с ожогами и ДВС-синдромом
4. Дыхательной недостаточности - в результате отека и стеноза гортани, подсвязного пространства, позже - пневмонии
5. Гемолитический - в результате действия яда на мембраны эритроцитов и резких изменений КОС
Слайд 50
Стадии ожоговой болезни :
1. Ожогового шока -
до 1,5 суток
2. Токсемии - до 4-ї времени
3. Инфекционного осложнения и поздних 4. кровотечений - до 2-х недель
5. Рубцевание - до 2-3-х месяцев
6. Выздоровления
Степени гемолиза :
Легкая - содержание свободного гемоглобина в крови = до 5 г/л (500 мг%)
Средней тяжести - содержание свободного гемоглобина в крови = до 10 г/л (1 г%)
Тяжелая - содержание свободного Нв > 10 г/л (> 1 г%)
Слайд 51
ОСОБЕННОСТИ ОТРАВЛЕНИЯ КОРОЗИОННЫМИ ЯДАМИ
Органическими кислотами - достаточно
глубокое проникновение в ткани, ожег больше похожий на колликвационный,
значительная резорбтивное и гемолитическое действие
Щавелевая кислота - связывается в крови с ионами Са, образовывая нерастворимые соединения оксалатов, вызывает гипокальциэмию и судороги, будет поражать почки
Неорганическими кислотами - вызывают коагуляционный некроз тканей, ожег поверхностный, слабо проникают в кровь и редко приводят к гемолизу, дают поздние кровотечения из ЖКТ при отторжении некротических струпьев, чаще вызывают рубцовые стриктуры
Щелочами - вызывают глубокие колликвационные ожоги, часто приводят к перфорации пищевода или желудка, быстро проникают в тонкий кишечник и будут поражать его, в то время, как желудок страдает меньше (нейтрализация желудочной НСІ)
Слайд 52
ИНТЕНСИВНАЯ ТЕРАПИЯ
Зондовое (только !!!) промывания желудка ледяной водой
объеме 10-12 л с добавлением паленой магнезии, яично-белковой смеси
(белок 4-5 яиц) или мыльным раствором (25 г мыла) при отравлении кислотой или 2% раствором молочной или уксусной кислоты при отравлении щелочью. Через 12 часов после отравления промывание желудка - не показано.
Внимания !!! Примеси крови в промывной жидкости не есть противопоказанием к промыванию желудка
2. Анальгетики (промедол, омнопон, трамал, но-пен, нубаин) и спазмолитики (бускопан, но-шпа, платифиллин, галидор) в терапевтических дозах в.венно или в.м 3-4 раза на сутки.
3. Внутрь - маалокс, альмагель, фосфалюгель или сукральфат (1 г каждые 6 часов)
Слайд 53
4. Внутрь по 20 мл микстуры (200 мл
10% эмульсии подсолнечного или облепихового масла 2 г левомицетина
2 г анестезина) каждый час на протяжении 7-20 дней.
5. Противошоковая терапия кристаллоидными и коллоидными (рефортан, рефортан плюс, стабизол, реополиглюкин, желатиноль) растворами под контролем центрального венозного давления, почасового диуреза к стабилизации показателей центральной гемодинамики.
6. Локальная гипотермия желудка
7. Профилактика и лечение гемолиза : натрию гидрокарбонат 1000-1500 мл/время в.в, капельное до слабощелочной реакции мочи (по лакмусовой бумаге), концентрированные растворы глюкозы, маннитол 2 г/кг лазикс 40 мг в.в каждые 2 часа.
8. При тяжелом гемолизе - операция заменного переливания крови в объеме одного ОЦК.
Слайд 54
9. Гастроцепин 10 мг 3 раза в
сут. в.в.
10. Фраксипарин 0,3 мл 1-2 раза в сут.
или гепарин 2,5-5 тис. од. 4 раза в сут. подкожно под контролем коагулограммы и времени свертывания крови по Ли-Уайту.
11. Гемодиализ с включением в контур гемосорбционной колонки.
12. При острой дыхательной недостаточности – перевод на ИВЛ, при необходимости – трахеостомия.
13. ГКГ – преднизолон 1 мг/кг на протяжении 7-10 дней, а затем по 15-20 мг на протяжении 2 мес. (профилактика рубцевания)
Внимание !!!
При отравлении уксусной кислотой категорически запрещено промывать желудок содой ( гидрокарбонатом натрия )(опасность острого расширения желудка, его разрыва и усиления кровотечения)
Слайд 55
ОТРАВЛЕНИЕ СО(угарным газом)
Источник - выхлопные газы двигателей внутреннего
сгорания, продукты неполного сгорания органического топлива, как составная часть
естественного газа.
Токсичная концентрация СО => 0,02 мг/л, а в соотношении 1: 1000 с воздухом переводит 50% Нв в карбоксигемоглобин (НвСО)
Патогенез: СО переводит Нв в НвСО, который не способен транспортировать О2 и СО2. Кроме этого блокирует фермент цитохром-С-оксидазу, двухвалентное железо и нарушает тканевое дыхание, а также соединяется с миоглобином и повреждает миокард.
Таким образом, развиваются гемическая и тканевая гипоксии.
Родство СО из Нв в 250 раз больше, чем из О2
Слайд 56
Клиника: различают 3 степени отравления
Легкая - содержание НвСО
в крови к 30%. Головная боль, головокружение, тахикардия, тахипное,
тошнота, рвота, шаткая поступь
Средняя - содержание НвСО в крови 30-50%.0 Кратковременная потеря сознания, психо-моторное возбуждения, галлюцинации, гипертензия, сжимающая головная боль, значительная тахикардия, повторная рвота, амнезия
Тяжелая - содержание НвСО в крови > 50%.0 Стойкое коматозное состояние, патологические рефлексы, нарушение дыхания, неустойчивая гемодинамика, гипертермия, на ЭКГ - гипоксия миокарда, розовая или карминово-красная расцветка кожи лица и верхней половины туловища
При концентрации НвСО 60% и > наступает смерть
Слайд 57
ИНТЕНСИВНАЯ ТЕРАПИЯ
1. Вынести потерпевшего из атмосферы, которая содержит
СО и этим самым прекратить дальнейшее поступление газа в
организм.
2. Ингаляция 100% кислорода с помощью плотной лицевой маски при самостоятельном дыхании или через эндотрахеальную трубку после интубации трахеи и перевода потерпевшего на ИВЛ (при нарушении дыхания или его отсутствия) к снижению уровня НвСО в крови к 10%, а это, как правило, бывает не меньше чем через 1,5-2 год, дальше ингаляция 40% кислородно-воздушной смеси на протяжении 10-12 часов
3. При концентрациях НвСО в крови выше 25-30% и неврологических нарушениях рекомендуется ГБО при давлении 2-3 ата на протяжении 1,5 часа 4 раза на сутки (убыстряет диссоциацию НвСО в 10-15 раз).
Слайд 58
4. Антидот - ацизол 6% раствор 1,0 мл
в/м, в тяжелых случаях - повторно через 1 час
в такой же дозе
5. Профилактика и лечение отека-набухания головного мозга (диуретики, глицерол по 25,0 4-6 раз на сутки внутрь, глюкокортикостероиды).
6. Терапия гистотоксической гипоксии - цитомак, цитохром С по 4-8 мл 0,25% раствора в.венно капельно. В тяжёлых случаях дозу увеличивают до 12-20 мл.
7. Фраксипарин 0,6 мл п/к 1 раз в сутки, или гепарин по 5000 ЕД п/к каждые 4 часа
8. Сульфат магния 25% 10-20 мл в/в; инстенон 2-4 мл в/в в 200 мл физ.раствора 2-3 раза в сутки; актовегин в средней суточной дозе до 800 мг в/в или в/м на протяжении 5-7 суток или до полного клинического выздоровления.
9. Заменное или обменное переливание крови в объеме не менее половины ОЦК.
Слайд 59
ОТРАВЛЕНИЕ ФОС
Токсичность зависит от "летального синтеза", в результате
какого ФОС превращаются на параоксоны, которые имеют выраженное токсичное
действие.
Патогенез: Параоксоны имеют антихолинестеразнуое действие, которое приводит к накоплению в организме эндогенного АХ и перевозбуждение М- и Н-холинореактивных структур
М-холинореактивний синдром: миоз, слезотечение, слюнотечение, нарушение зрения, гиперперистальтика кишечника (пронос), ларингоспазм, бронхоспазм, бронхорея, проливной пот, артериальная гипотензия, брадикардия, недержание мочи
Н-холинореактивный синдром: мышечные спазмы, судороги, фасцикуляции, мышечная слабость, параличи (в том числе дыхательной мускулатуры), артериальная гипотензия, нарушение сознания, коматозное состояние
Слайд 60
КЛИНИКА
Различают 3 клинических стадии:
Возбуждение - головокружение, головная боль,
снижение остроты зрения, тошнота, рвота, боль в животе, тенезмы,
умеренный миоз, гипергидроз, гиперсаливация, гипертензия
Гиперкинезов и судорог - психомоторное возбуждение, сопор, миофибриляции, миоз, отсутствие фотореакций, тонические судороги, из рта и носа пена
Паралича - арефлексия, миоз, гипергидроз, бронхоспазм, общий паралич скелетной мускулатуры (в том числе дыхательной), артериальная гипотензия, обтурационный синдром в легких, тяжелая комбинированная гипоксия
Слайд 61
ИНТЕНСИВНАЯ ТЕРАПИЯ
Госпитализация потерпевших в отделение реанимации .
Промывание желудка
(каждые 4-6 часа, на протяжении сутки) 5% р-ом натрия
гидрокарбоната с активированым углем, введением энтеросорбентов и солевых слабительных. Категорически запрещено введение жиров, молока, масла.
При отравлении контактным путем – снять грязную одежду, пораженные участки протереть 10-15% р-ом нашатырного спирта, а потом вымыть все тело теплой водой с мылом и натрием гидрокарбонатом на протяжении 15 мин.
При попадании ФОС в глаза – промывание 1-2% р-ом натрия гидрокарбоната с последующим закапыванием р-ми новокаина и 1% атропина.
Слайд 62
Атропинизация до исчезновения симптомов мускариновидного действия ФОС. Первичная
доза атропина сульфата при легкой форме 1-2 мг вм
или в.венно; при средней – 2-4 мг вв, при тяжёлой – 5-10 мг вв. Повторные дозы и интервалы их введения зависят от клиники.
6. Реактиваторы холинэстеразы в первые 72 часа отравления:
Дипироксим по 150 – 300 мг (1-2 мл 15% р-ра) в.м или в.в, но не больше чем 1,0 г в сутки;
Изонитрозин по 800-1200 мг (2-3 мл 40% р-ра) в.м или в.венно, но не больше чем 4,0 г в сутки.
Слайд 63
ОТРАВЛЕНИЕ ГРИБАМИ
По патогенезу и токсичности грибы делятся на:
Гастро-энтеротропного
действия – не настоящие серые и кирпично-красные опята
Нейро-вегетотропного действия
– мухомор
Гепато-нефротропного действия – бледная поганка
Жёлтая
Зеленая
Белая
Слайд 64
ОТРАВЛЕНИЕ ГРИБАМИ ГАСТРО-ЭНТЕРОТРОПНОГО ДЕЙСТВИЯ
Патогенез: токсины, химические соединения с
кетоновымими групами, ангидриды кислот или гевелевая кислота, которые резко
раздражают слизистые ЖКТ как слабительные
Клиника: тошнота, рвота, боль в животе, болезненные тенезмы, тяжелая диарея. Нарушается ВЭБ и КЩР, нарушение гемодинамики (понижение АД, тахикардия, нарушение микроциркуляции, ацидоз, проявление дегидратационного шока). Гельвелевая кислота може вызвать гемолиз и ОПН
Слайд 65
ОТРАВЛЕНИЕ ГРИБАМИ НЕЙРО-ВЕГЕТОТРОПНОГО ДЕЙСТВИЯ
Атропиновый
синдром
тигровая поганка и яд “пантерного мухомора”, как мусцимол, иботеновая кислота и “грибной атропин”, которые возбуждают холинореактивные системы головного мозга.
Клиника: легкий гастроэнтерит, психо-моторное возбуждение, помутнённое сознание, зрительные галлюцинации, сухость слизистых, а в тяжелых случаях – судороги и кома.
Симптомы 12-24 часа., а летальность = 2%
Слайд 66
Холинэргический синдром
Клиника: инкубационный период = 2-3 часа., после
чего возникают гиперсаливация, тошнота,рвота, обильный пот (“потовыделительный синдром”), бронхорея,
бронхиолоспазм, сужение зрачков, спазм аккомодации, близорукость, брадикардия, артериальная гипотензия, спастическая боль в животе, диарея, а в тяжелых случаях – колапс, отёк легких и гипоксическое состояние.
Через 8-12 часов. симптомы постепенно исчезают.
Летальность = 4%
Слайд 67
ОТРАВЛЕНИЕ БЛЕДНОЙ ПОГАНКОЙ
Аманитотоксины в 20 раз токсичнее от
фалотоксинов
Смертельная доза β-аманитина = 0,1 мг/кг
– для ребенка = 1/3, а для взрослого = 1 гриб
Летальность = 60-70%, а у детей = 90%. Только за 1 год в Украине умирает > 100 людей.
Клиника: 4 стадии:
Латентная – 6-12 часов., симптоматики нет
Желудочно-кишечная – 2-3 сутки, слабость, боль в животе, диарея с примесью крови, дегидратация, нарушение гемодинамики, метаболический ацидоз, галюцинации
Паренхиматозная (ОППН) – после короткой стабилизации состояния увеличивается печень, нарастает желтуха
Конечная – через 1-2 недели выздоровление или смерть
Слайд 68
ИНТЕНСИВНАЯ ТЕРАПИЯ
Грибы гастро-энтеротропного действия:
Промывание желудка, энтеросорбенты
Солевые
слабительные, очистительные клизмы.
Инфузионная дезинтоксикационная терапия (10-15 мл/кг массы тела)
р-ми глюкозы, Рингера-Локка и другими сбалансорованными солевыми растворами под контролем показателей гемодинамики (АД, ЦВД)
Спазмолитическая терапия (бускопан, но-шпа форте, платифилин).
Гастроцепин 10 мг 3 раза в сутки в.м.
Ситуационная терапия
Слайд 69
Грибы нейро-вегетотропного действия:
При атропиновом синдроме
Промывание желудка, энтеросорбенты
Солевые
слабительные, очисные клизмы.
На фоне инфузионной терапии введение антидотов атропина
(прозерин 0,05% - по 1 мл в/в или п/к. до исчезновения симптомов отравления)
Симптоматическая терапия
При холинергическом синдроме
Промывание желудка, энтеросорбенты
Солевые слабительные, очистительные клизмы.
На фоне инфузионной терапии – атропина сульфат 0,1% по 1-2 мл до исчезновения симптомов
Симптоматическая терапия
Слайд 70
Грибы гепато-нефротропного действия:
1. Промывание желудка, энтеросорбенты
Солевые слабительные,
очистительные клизмы.
2. Введение антидота – бензилпеницилин натриевая соль 250 мг/кг/с
в/в первые 3-х сутки. С 3 по 10 день - в среднесуточной дозе.
3. Ранние повторные сеансы плазмофереза, при наростании явлений ППН и с целью детоксикации – перитонеальный диализ, гемодиализ, ультрафильтрация
Гепатопротекторы: берлитион 600-900 мг, хофитол 5-10 мл 2-3 раза, силибене по 100 мл 3 раза, эсенциале 10-20 мл, орницетил 1 г/кг, реамберин 400-800 мл, легалон 200-250 мг, лактулоза 45-60 мл, глутаргин 5-10 мл/сутки.
Слайд 71
5. Гидрокортизон 1 г/с вв или другие глюкокортикостероиды в
эквивалентных дозах.
6. Ингибиторы протеолетических ферментов (контрикал, трасилол, гордокс, антагозан, пантрипин).
Интрапортальная
инфузионная терапия (альбумин, глюкоза, гепабене, гепастерил, глутаргин), артерио-портального шунтирования, малопоточной трансмембранной оксигенации крови вены роrte.
Липоевая кислота по 100-20 мг/с в/в или липамид 500-800 мг/сут.
Антагонисты белков, которые переносят яды – хлорамфеникол 4 г/сут. внутрь
Слайд 72
ОТРАВЛЕНИЯ ХЛОРИВАННЫМИ УГЛЕВОДОРОДАМИ
Чаще всего встречаются отравления органическими растворителями
– дихлорэтаном (ДХЭ - С2Н4СІ2) и четырёххлористым углеродом (ЧХУ
- ССІ4)
Патогенез: это лёгкие жирорастворимые вещества, поэтому могут поступать в организм через ЖКТ, лёгкие и неповреждённые кожные покровы. Метаболизм с участием цитохрома Р-450 по типу “летального синтеза” с образованием свободных радикалов (ССІ3+, СІ¯), хлорэтанола, соляной и монохлоруксусной кислот. Последние денатурируют клеточные белки, блокируют ферменты метаболического цикла, разрушают клеточные мембраны, активируя реакции ПОЛ.
Летальная доза = 20 – 40 мл
Летальность = 30-55%, а при развитии экзотоксического шока = 90%
Слайд 73
Клиника: 5 синдромов:
Психоневрологический – головокружение, опьянение, ейфория, возбуджение,
судороги, галюцинации, нарушение сознания аж до комы (токсическая энцефалопатия)
Расстройство
внешнего дыхания – гиперсаливация, гипербронхорея, аспирация желудочного содержимого с развитием аспирационно-обтурационного синдрома
Дисфункции С-С-С – тахикардия, гипотензия, снижение ОЦК, повышенная проницаемостьсть сосудов, циркуляторная гипоксия
Почечно-печёночный – увеличение и болезненность печени, снижение её функциональной способності, желтуха, снижение суточного диуреза аж до анурии, нарастание уремической интоксикации, растройства КОС и ВЭБ
Желудочно-кишечный – клиника острого гастро-знтерита
Слайд 74
ИНТЕНСИВНАЯ ТЕРАПИЯ
Зондовое промывание желудка 8-10 л теплой воды
каждые 2 часа.
Провокационная диарея с использованием масляных слабительных –
вазелиновое, глицериновое или парафиново масло 150-200 мл в зонд, энтеросорбенты (смекта, силард, полисорб 9-12 г/сут.).
Гемосорбция в первые 3 часа после отравления объёмом 2,5-3 ОЦК, лимфодренаж.
Гемодиализ в первые 6 часов после отравления продолжительностью 18-20 часов. Лучшее комбинировать гемодиализ с гемосорбцией в одной манипуляции.
Заменное переливание крови в объёме не менее 0,5 ОЦК.
Форсированный осмотический щелочной диурез.
Витамин “Е” 10% - 2 мл в.м 6 раз в д.
Унитиол 5% - 5 мл 4 раза в день в.венно.
Слайд 75
9. Ацетилцистеин 5% р-р сначала 100 мл, а потом
каждые последующие 3 часа – по 50 мл в.венно
до 500 мг/кг в первый день и до 300 мг/кг в второй день.
10. Тетацин кальция 10% - 40-60 мл на 500 мл 5% глюкозы в.венно, капельно.
11. Натрия гидрокарбонат 4% - 1,5-2 л/день в.венно, капельно.
12. Лечение экзотоксического шока (инфузии рефортана, рефортана плюс в дозе 20 мл/кг , стабизола, перфторана, сорбилакта, реосорбилакта, кристалоидных растворов).
13. Преднизолон 12-15 мг/кг/д. в.венно.
14. Фраксипарин 0,3 мл подкожно 1 раз в день или другие НМГ в околопупочный участок живота .
15. Ингибиторы протеаз (контрикал 50 000 Од. в.венно, кап. 3-4 раза в д.).
Слайд 76
16. Гепатопротекторы:
Берлитион (α-липоевая кислота) – 600 мг
(2 ампулы) в 250 мл 0,9% р-ра натрия хлорида,
вводить в.венно, кап. в дозе 600-900 мг в д.
Глутаргин 500-1000 мл в сут., кап. При развитии коматозного состояния – 1000-1500 мл в сут. до улучшения состояния.
Эссенциале 5-10 мл 4 раза в д. в.венно на аутокрови.
Силибен100 мл 2-3 раза в д. в.венно, кап.
Орницетил 1г/кг/д, в.венно, кап. при развитии печеночной комы.
Гептрал 1-2 флакона в д. в.м или в.в на протяжении 2-3 нед., потом поддерживающая терапия по 2-4 таблетки в день внутрь.
Глутаргин – 40% - 5-10 мл на 400 мл 5% р-ра глюкозы в/в 1-2 раза/д.
Гепадиф – 1-2 фл. на 200 мл 5% глюкозы в/в или 6 капс.
Слайд 77
17. При ингаляционном отравлении – раннее введение лазолвана
по 4 мл 3 раза в д. в.венно, медленно
или кап. на р-рах Рингера, глюкозы, натрия хлорида. Дополнитльно назначают по 2-3 мл лазолвана ингаляционно 4 раза в. д.
18. После стабилизации состояния пациента для лечения токсической энцефалопатии инстенон 2-4 мл в.венно, кап. на 200 мл 5% р-ра глюкозы или изотоническом р-ре натрия хлорида 2-3 раза в д. 5-7 дней или до полного клинического выздоровления.
19. Актовегин в средней сут. дозе до 800 мг в.венно или в.м.
20. Реканализация пупочной вены и катетеризация воротной вены для проведеня медикации, интрапортальной нфузионной терапии (альбумин, глюкоза, гепабене, гепастерил, глутаргин), артерио-портального шунтирования, малопоточной трансмембранной оксигенации крови воротной вены.
Слайд 78
ОТРАВЛЕНИЕ МЕТГЕМОГЛОБИНОБРАЗОВАТЕЛЯМИ (НвСН)
К этой группе относятся в-ва, имеющие
в своей молекуле нитро- или аминогруппы: анилин, бензол, толуол,
толуидин, нитраты, нитриты, нитроглицерин, сульфаниламиды
Патогенез: Нв преобразовывается в НвСН (метНв), который утрачивает свойство транспортировать О2
вследствии чего развивается гемическая гипоксия
Летальная доза = 1г или к-во НвСН > 60%
Клиника: а) легкая степень – НвСН = 15-20% – цианоз кожи и слизистых, головная боль, одышка, оглушение
б) средняя степень – НвСН = 20-40% - сильная головная боль, цианоз с шоколадным отттенком, сопорозное состояние
в) тяжёлая степень – НвСН > 40% - резко выраженный цианоз, одышка, гипотензия, рвота, судороги, кома
Слайд 79
ИНТЕНСИВНАЯ ТЕРАПИЯ
1. Зондовое промывание желудка теплой водой с добавлением
поваренной соли, в конце манипуляции вводят в желудок 150
мл вазелинового масла, активированный уголь или другие энтеросорбенты. При перкутанном отравлении надо обмыть пораженную область водой, 2-3% р-ром уксусной кислоты, разведенным столовым уксусом или р-ром 1:1000 калия перманганата.
2. Ранняя и постоянная Оксигенотерапия, при необходости - ИВЛ.
3. Метиленовый синий 1% - в/в кап. на 5% р-ре глюкозы в дозе 0,1-0,15 мл/кг, при необходимости – повторно, до исчезновения цианоза (суммарная сут. доза может достигать 5-7 мг/кг). Вместо этого препарата можно давать Хромосмон 20-30 мл/д.
Слайд 80
4. Аскорбиновая кислота 5% в сут. дозе 1
- 1,5 г.
5. Гипербарическая оксигенация в режиме 1-1,5
ата по 60 мин. 2 раза в д.
6. Осмотический щелочной форсированный диурез, гемодиализ в первые 6 ч. после отравления, перитонеальный диализ.
7. Обменное переливанние крови (не менее 50% ОЦК) при метгемоглобинемии больше чем 30%.
8. Инстенон 2-4 мл в.венно, кап. на 200 мл 5% р-ра глюкозы или изотоничном р-ре натрия хлорида 2-3 раза в д. на протяж. 5-7 нед. или до полного клинического выздоровления.
9. Актовегин в середней сут. дозе до 800 мг в.венно .
10. Симптоматическая терапия.
Слайд 81
ОТРАВЛЕНИЕ ОПИАТАМИ
Кодеин, морфин, опий, кодтерпин, омнопон, промедол, героин,
пентазоцин (фортрал, лексир) и т.д
Летальная доза = > 200
мг
Патогенез: действуют на ЦНС через опиоидные рецепторы, вызывая угнетение таламических центров болевой чувствительности, нарушают связь подкорки з корою ГМ, возбуждают центры блуждающего нерва и рвотный, тормозят сосудисто-двигательный и дыхательный центры ствола ГМ. При длительном использовании вызывают явления привыкания (наркоманию).
Клиника: сонливость, гиперемия кожи, шум в ушах, поступенная потеря сознания, миоз, редкое, поверхностное дыхание, дыхание Чейн-Стокса, брадикардия, гипотензия, рвота, спазмы в животе, отёк лёгких.
Слайд 82
ИНТЕНСИВНАЯ ТЕРАПИЯ
1. При коматозном состоянии проверить проходимость верхних дыхальных
путей, оценить эффективность самостоятельного дыхания и степень гипоксии. При
необходимости – интубация трахеи, ИВЛ, туалет трахео-бронхиального дерева, адреномиметическая поддержка кровообращения.
2. Повторные промывания желудка при любых путях попадания опиоидов в организм (у пациентов без сознания как и всегда после предыдущей интубации трахеии) р-ром калия перманганата 1:1000 або 0,2% р-ром танина. В конце промывания в желудок вводят 50 мл КMnO4, энтеросорбенты и солевые слабительные.
Слайд 83
Налоксона гидрохлорид (нарканти, интренон) в дозе 0,8-2,0 мг
в.венно. При неэфективности дозу можна увеличить до 10,0мг. Продолжительность
действия этих препаратов составляет 1-2 часа, что значительно меньше чем морфина,поэтому возникает необходимость в повторных введениях налоксона или продолжительной в.венной его инфузии на 5% р-ре глюкозы с рассчёта 0,8 мг препарата на час.
Налтрексон – препарат, подобный к налоксону, но его продолжительность действия 24-48 часов.Его назначают по 50,0 мг в сутки внутрь ( через зонд). Чаще используется для леченния пристрастия к опиатам.
Форсированний диурез, перитонеальный диализ
Ситуационная терапия.
Слайд 84
ОТРАВЛЕНИЕ КЛОФЕЛИНОМ
Клофелин (клонидин, гемитон, катапресан) относится к центральным
пресинаптическим α2-адреностимуляторам, снижает АД
и используется для лечения гипертонии. в офтальмологии (1% р-р). Значительно потенцирует наркотический еффект алкоголя.Использутся с криминогенной целью для перевода человека в безсознательное состояние (особенно 1% р-р, который не имеет ни вкуса, ни запаха, ни цвета)
Клиника: артериальная гипотензия, брадикардия, аритмии, коллаптоидное состояние, сухость слизистых, потливость, головная боль, нарушение сознания вплоть до комы, адинамия, ретроградная амнезия, расстройства ЖКТ.
Слайд 85
1. Постоянный кардиомониторинг сердечного ритма и проводимости! (опасность
фатальных аритмий !!!)
2. Итроп – 0,5 мг (1 мл) или
атропина сульфат по 0,5-1,0 мл в.венно, повторно под контролем ЧСС.
3. Алупент 0,05% - 1-2 мл в.венно, кап. на изотоническом р-ре натрия хлорида, под контролем частоты сердечных сокращений, повторно, длительно, до нормализации ритма и проводимости или настраивания трансвенозной временной электрокардиостимуляции.
4. Метоклопрамид (церукал, реглан) – в.венно болюсно в дозе 0,5 мг/кг массы тела, затем 0,25 мг/кг в.венно капельно в 400 мл 5% р-ра глюкозы с скоростью 2 мл/мин. Средняя сут. доза – 18-20 мг.
5. При тяжелых отравлениях очень осторожно !!! α-адреноблокатоы (фентоламин) и налоксон под постоянным контролем АД и сердечного ритма.
6. Гемосорбция, ультрафильтрация.
Слайд 86
УКУСЫ ЗМЕЙ
На територии Украины
встречаются степная и лесная гадюки, укусы которых ядовитые.
Патогенез:
при укусе змеи в рану попадает яд - виперотоксин, который состоит – ферменты (фосфолипаза, протеаза, гиалуронидаза), белки, полипептиды, гемолизини, цитотоксины, коагулянты.
Слайд 87
б) общие симптомы (особенно, когда яд попадает в
кровь) – головокружение, слабость, тошнота, потливость, одышка, гипотония, обморок,
колапс, судороги, гемолиз, ДВС-синдром
В клинической картине большое значение имеет наслоение психо-эмоционального стресса, вплоть до шокового проявления
Клиника:
а) местные симптомы – боль, отек, кровоизлияния, венозные тромбозы, пузыри с геморрагическим содержимым, некроз, явления лимфангоита и лимфаденита. Отек выражен – в конечности может депонироваться 2-3 л жидкости;
Слайд 88
ИНТЕНСИВНАЯ ТЕРАПИЯ
Иммобилизация конечности (шина, лонгета),потому что при движениях
яд быстрее распространяется по лимфатическим путям.
Не позднее,чем 10 мин.
Отсосать яд из раны ртом.
Нельзя делать дополнитльных разрезов в месте укуса, припекать ранку, вводить любые лекарства, накладывать жгут (кроме укуса кобры)
Обработать ранку спиртом или настойкой йода и наложить свободную чистую повязку.
Дать больному теплое питье и транспортировать его в больницу в лежачем положении.
Слайд 89
Введение специфической противозмеинной сыроватки (“анти-гюрза”) по Безредко: сначала
1 мл розведенной 1:10, потом 1 мл нерозведенной, а
потом всю дозу – при лёгкой форме 10-20 мл, при средней 30-40 мл и при тяжёлой 70-80 мл п/к в межлопаточную область или в/м. Только при очень тяжелой интоксикации сыроватку можна вводить медленно в/в (10 мл = 500 АО)
ГКС – гидрокортизон 250-500 мг или преднизолон в эквивалентных дозах
Гепарин по 5 тыс. ед. каждые 6 час.под контролем времени свертывания или НМГ под контролем АЧТЧ (в 2 раз больше нормы)
Профилактика столбняка (анатоксин)
Антибиотикопрофилактика
Ситуационная симптоматическая терапия
Слайд 90
УКУСЫ ЧЛЕНИСТОНОГИХ
УКУСИ НАСЕКОМЫХ
К ядовитым насекомым
относятся пчёлы, шершни, осы и шмели.
В США колличество смертей
от укусов насекомых в 3 раза больше, чем от укусов змей.
Жалящий апарат насекомых находится в хвостовом отделе.
В состав яда входят: апитоксин, меллитин, фосфолипазы, гиалуронидазы, кинины, гистамин, апамин, АХ и др. БАВ.
1 укус насекомых чаще вызывает аллергическую реакцию, 5 укусов – токсическую, а > 100 – смертельную.
Слайд 91
Патогенез: при одиночных укусах развивается типичная анафилактическая реакция
немедленного типа вследствии взаимодействия антиген-антитело с освобождением эндогенных цитокининов,
общетоксические явления не выражены.
При множественных укусах яд проявляет нейротоксическое действие, выступая как Н-холинолитик( ганглиоблокирующий, центральный седативный и миоплегический еффекты. Смерть может наступить в результате острых расстройств циркуляции, коматозного состояния и параличей.
Кроме этого, яд насекомых имеет прямое цитолитическое действие на нейроны.
Слайд 92
Клиника: при лёгких формах клиника полностью отвечает аллергической
реакции от легкой степени вираженности до анафилактического шока. Особенно
опасны укусы насекомых в область ВДП,(механическая асфиксия).
Общетоксические проявления характеризуются тахикардией, снижением ОПСС и артериальной гипотензией, одышкой, нарушением сознания, мышечной слабостью, параличами, а при укусах пчёл ещё внутрисосудистым гемолизом.
ИНТЕНСИВНАЯ ТЕРАПИЯ
Пинцетом или ногтями удалить стилет (жало) с места укуса.
Место укуса обработать спиртом, перекисью водорода и приложить холод.
Слайд 93
При укусах слизистых ВДП срочно ввести ГКС и
быть готовым к востановлению проходимости ВДП (интубация трахеи, коникотомия,)
Все
мероприятия как при анафилактическом шоке (адреналин, ß2-стимулятори, ГКС, инфузионная терапия, дофамин, добутрекс,и т.д.)
УКУСЫ ПАУКОВ
К ядовитым паукам относятся кара-курт, скорпион, фаланга и тарантул. Места их проживания – в основном Середняя Азия, но они встречаются в южных областях Украины и в Крыму
Яд кара-курта в 15 раз сильнее яда кобры, но смертельные укусы реже, потому что доза меньше
Слайд 94
Скорпион
Фаланга
Тарантул
Кара-курт
Пауки производят яд – токсоальбумины.
Патогенез:
яд относится к нейротоксинам и визывает изменения мембранных
потенциалов, натриевых каналов, межнейрональных синапсов за счёт освобождения медиаторов (АХ, НА, допамина и т.д.). Это ведёт к нарушениям функции ЦНС и ВНС