Слайд 2
«Хирургические болезни у беременных доставляют врачу двойное беспокойство,
т.к. под угрозой одновременно находятся жизни двух больных –
матери и плода. Решая вопрос о диагностической лапаротомии, необходимо тщательно взвесить показания и риск осложнений – гибели плода, самопроизвольного аборта, рождение недоношенного ребенка. С другой стороны, когда хирургическое вмешательство показано, промедление недопустимо.»
Zachary Cope, 1979 г.
Слайд 3
Распространенность хирургических болезней у беременных составляет примерно 2:1000
Kenneth R. Niswander, V.D.,1996 г.
Слайд 4
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
ОСТРОГО ЖИВОТА У БЕРЕМЕННЫХ
Болезни органов брюшной полости
Острый
аппендицит (1:800-2000)
Острый гастроэнтерит (часто)
Неспецифический язвенный колит и болезнь Крона
(1:1000)
Острый холецистит (1:1000-2000)
Кишечная непроходимость (1:3600-66000)
Острый панкреатит (1:3000-11000)
Язвенная болезнь желудка (<1:1000)
Разрыв печени (редко)
Острый мезаденит (очень редко)
Слайд 5
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
ОСТРОГО ЖИВОТА У БЕРЕМЕННЫХ
Болезни мочевых путей
Острый пиелонефрит
(1:50-100)
Мочекаменная болезнь (1:1500)
Обструкция мочевых путей из-за ретроверсии матки
(очень редко)
Слайд 6
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
ОСТРОГО ЖИВОТА У БЕРЕМЕННЫХ
Осложнения беременности
Самопроизвольный аборт
Растяжение
круглой связки матки (часто)
Нарушение кровоснабжение миоматозного узла (редко)
Внематочная беременность
(1:40-250)
Перекрут объемного образования яичника (редко)
Разрыв кисты яичника (редко)
Преждевременная отслойка плаценты (1:120)
Острый сальпингит (редко)
Хориоамнионит (1:100-200)
Разрыв матки (редко)
Слайд 7
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
ОСТРОГО ЖИВОТА У БЕРЕМЕННЫХ
Другие болезни
Диабетический кетоацидоз (редко)
Гемолитико-уремический
синдром (редко)
Геморрагический васкулит (редко)
Острая порфирия (очень редко)
Отравление свинцом (редко)
Плеврит
(редко)
Болезни позвоночника (редко)
Слайд 8
ОСТРЫЙ АППЕНДИЦИТ
Острый аппендицит у беременных встречается от 0,7-5,7%
Летальность
составляет от 2,83% до 25%
Летальность среди беременных в 6-10
раза выше, чем у
небеременных
Риск гангренозного аппендицита и перфорации аппендикса в III триместре беременности выше (69%), чем в I и во II (31%)
При перфорации перинатальная смертность достигает – 28%, а в ее отсутствие – 5%
Слайд 9
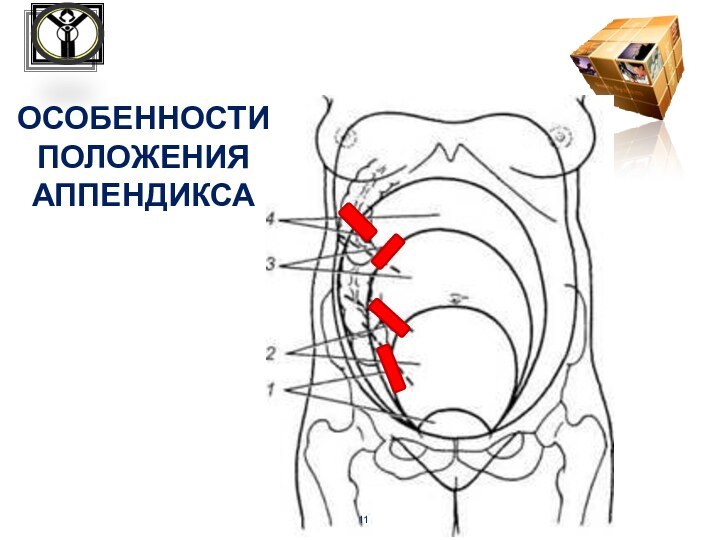
соприкосновение аппендикса с правыми придатками матки
наличие
аппендикулярно-яичниковой связки, идущей от корня брыжейки аппендикса к правой
широкой связке матки
лимфатические и кровеносные сосуды
связки связаны с придатками матки
снижение тонуса и моторной функции
желудочно-кишечного тракта
ОСОБЕННОСТИ ПОЛОЖЕНИЯ АППЕНДИКСА
У БЕРЕМЕННЫХ ЖЕНЩИН ВО ВТОРОЙ
ПОЛОВИНЕ БЕРЕМЕННОСТИ
Слайд 10
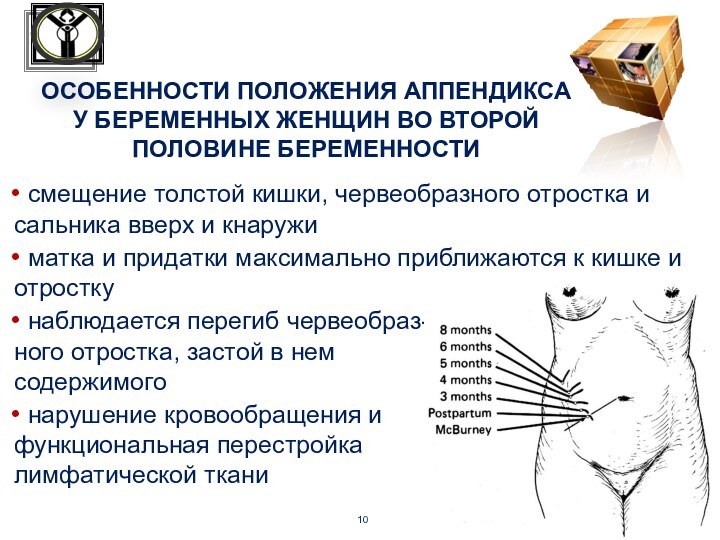
смещение толстой кишки, червеобразного отростка и сальника
вверх и кнаружи
матка и придатки максимально приближаются к
кишке и
отростку
наблюдается перегиб червеобраз-
ного отростка, застой в нем
содержимого
нарушение кровообращения и
функциональная перестройка
лимфатической ткани
ОСОБЕННОСТИ ПОЛОЖЕНИЯ АППЕНДИКСА
У БЕРЕМЕННЫХ ЖЕНЩИН ВО ВТОРОЙ
ПОЛОВИНЕ БЕРЕМЕННОСТИ
Слайд 11
ОСОБЕННОСТИ ПОЛОЖЕНИЯ АППЕНДИКСА
Слайд 12
КЛИНИКА ОСТРОГО АПЕНДИЦИТА
При исследовании больную следует положить
на левый бок и
пальпировать всю правую сторону
живота над гребешками
подвздошной кости
Производят влагалищное исследование, при этом боли в
Дугласовом пространстве наблюдаются лишь в ранние сроки
беременности одновременно с болями в правой подвздошной
области
В более поздние сроки – локализация боли атипична
Положительные симптомы Щеткина-Блюмберга, Яворского
Тошнота, рвота, анорексия
Температура и пульс находится в пределах нормы, высокая
температура не характерна, у 25% беременных заболевание
протекает без температуры
Слайд 13
Во второй половине беременности у 25% женщин
отмечается стертая
картина заболевания, что
определяет трудность диагностики.
Слайд 14
Принципы лечения
хирургических и гинекологических болезней те же,
что у небеременных
Слайд 15
Прогноз для матери и плода в большей степени
Зависит от тяжести заболевания, чем от объема и продолжительности
операции
Слайд 16
ОСТРЫЙ АППЕНДИЦИТ
При своевременном хирургическом лечении, материнскую
смертность удается свести практически к нулю
Наиболее удобный разрез
– срединная лапаротомия
В поздние сроки – разрез делают непосредственно над местом наибольшей болезненности
При гангренозном аппендиците, если высок риск
распространения воспалительного процесса на матку,
производят тотальную гистерэктомию (вопрос решается индивидуально)
Слайд 17
преждевременные роды
гипоксия плода
антенатальная гибель плода
раневая инфекция
ОСЛОЖНЕНИЯ ПОСЛЕ
АППЕНДЭКТОМИИ
Слайд 18
Клинический случай
ГОУ ВПО СибГМУ Росзрава
ОСТРЫЙ
АППЕНДИЦИТ
Слайд 19
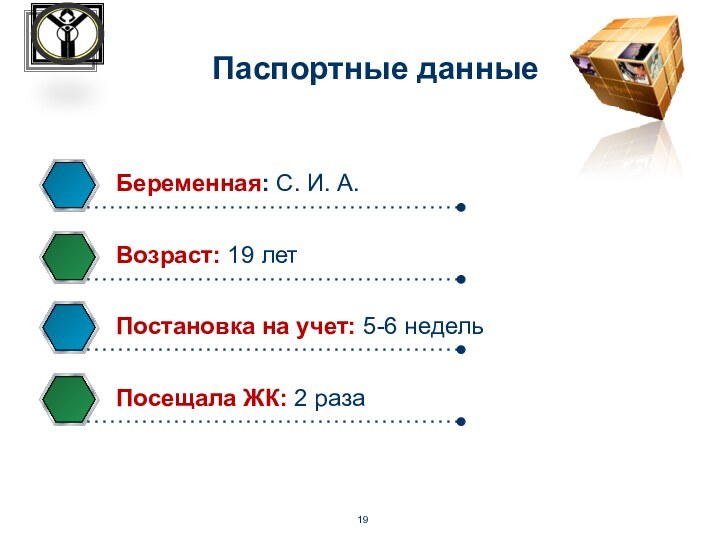
Паспортные данные
Беременная: С. И. А.
Возраст: 19 лет
Постановка на
учет: 5-6 недель
Посещала ЖК: 2 раза
Слайд 20
Течение беременности
В раннем сроке ОРВИ, лечение амбулаторное
Диагностирован- кандидозный
кольпит
Угроза прерывания – лечение стационарное
Слайд 21
В сроке 20-21 в 21:00
ОСТРО возникла боль
в правой поясничной области и в правой подвздошной области
Тошнота
Слабость
Повышение
температуры – 37,2 гр. по Цельсию
Слайд 22
Через 6 часов
Доставлена в дежурный хирургический стационар
Осмотрена:
Акушер-гинекологом:
Заключение: акушерской патологии не выявлено
Хирургом:
Заключение: Острый аппендицит?, правосторонняя
почечная колика?
Слайд 23
В дежурном стационаре
Назначено обследование:
ОАК, лейкоциты в динамике
ОАМ
УЗИ
Назначено лечение:
Антибактериальная
терапия
Дезинтоксикационная терапия
Без эффекта в течение 8 часов
Слайд 24
Через 14 ч от начала заболевания
УСТАНОВЛЕН ОКОНЧАТЕЛЬНЫЙ ДИАГНОЗ
ОСТРЫЙ
АППЕНДИЦИТ
Слайд 25
Через 16 ч от начала заболевания
Операция: аппендэктомия, ревизия
брюшной полости
Разрез: по Волковичу – Дьякону
Выпота в брюшной полости:
нет
Разрез ушит- наглухо
Слайд 26
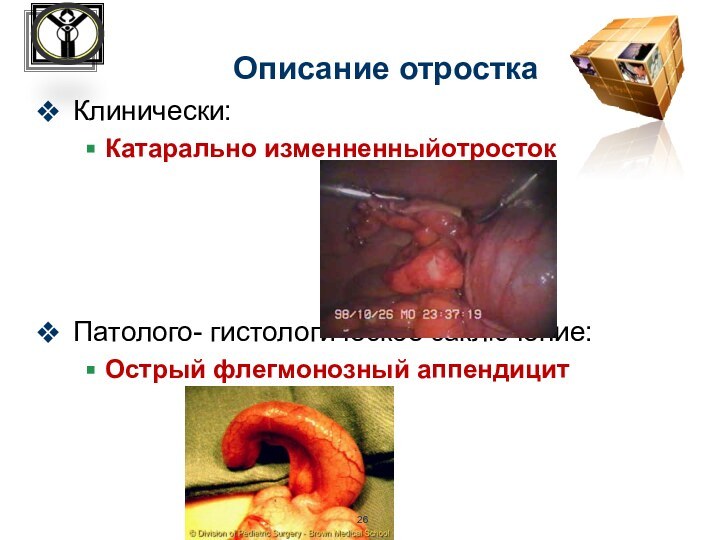
Описание отростка
Клинически:
Катарально изменненныйотросток
Патолого- гистологическое заключение:
Острый флегмонозный аппендицит
Слайд 27
Послеоперационный период
Беспокоят ноющие боли
С 5 дня операции:
Тошнота
Рвота
Температура
37,3
Пульс 88 уд в мин
Явления угрозы преждевременных родов
Нарастание явлений
интоксикации
Слайд 28
На 10 день п/операционного периода
Диагностированна антенатальная гибель плода
Решено:
произвести родоразрешение через естественные родовые пути с применением простагландинов
Произведена амниотомия
На этом фоне:
ОЗНОБ, ПАДЕНИЕ АД, АНУРИЯ
ИНФЕКЦИОННО-ТОКСИЧЕСКИЙ ШОК
Слайд 29
Начата противошоковая терапия
Заключение консилиума:
Разлитой перитонит, инфекционно-токсический шок, антенатальная
гибель плода
Решено: экстренное оперативное вмешательство
Слайд 30
Выполнено:
Нижне-срединная и средне-срединная лапаротомия.
Выявлено: спаечная послеоперационная тонкокишечная
непроходимость, некроз тонкой кишки. Разлитой серозо-гнойный перитонит.
Произведено: резекция
тонкой кишки, санация брюшной полости, Кесарево сечение, экстерпация матки с правой маточной трубой и левыми придатками и дренирование брюшной полости.
Слайд 31
Послеоперационный период: 71 сутки
Произведено 23 оперативных вмешательства:
Формирование еюностомы
Санация
брюшной полости
Дренирование брюшной полости
Ушивание дефекта межкишечных анастамозов
Вскрытие абсцесса селезенки
Дренирование
флегмоны передней брюшной стенки
Слайд 32
Через 71 день
КОНСТАТИРОВАНА СМЕРТЬ
Слайд 33
Патологоанатомический диагноз
Основное: Острый флегмонозный аппендицит. Состояние после аппендектомии
Осложнения
основного заболевания:
Ранняя спаечная тонкокишечная непроходимость. Некроз тонкой кишки. Разлитой
серозно-фибринозный перитонит. Состояние после лапаротомии, резекции тонкой кишки, дренирования брюшной полости. Состояние после релапаротомии, санации брюшной полости, наложения еюностомы, состояние после санационных релапаротомий по поводу несостоятельности межкишечного анастомоза. Подкожная эвентрация. Флегмона передней брюшной стенки. Состояние после лапаротомии, вскрытия абсцесса селезенки, дренирование брюшной полости. Состояние после трахеостомии.
Слайд 34
Патологоанатомический диагноз
Сепсис вызванный синегнойной палочкой и дрожжеподобными грибами
рода Кандида. Септическая двухсторонняя очаговая сливная гнойная пневмония. Септический
миокардит. Септический гепатит. Септический инфаркт селезенки. Дистрофия внутренних органов. Анасарка. Водянка послотей. Отек легких. Отек мозга. ДВС – синдром.
Сочетанное: Беременность 21 неделя. Антенатальная асфиксия плода, состояние после экстерпации матки с правой маточной трубой и левыми придатками.
Слайд 35
ОСОБЕННОСТИ ВЕДЕНИЯ
ПОСЛЕОПЕРАЦИОННОГО ПЕРИОДА
Профилактика внутриутробной гипоксии плода
Если срок беременности > 25-26 нед – в раннем
послеоперационном периоде проводят непрерывную КТГ плода Для профилактики артериальной гипотонии беременным рекомендуют лежать на боку
Профилактика преждевременных родов
токолитическая терапия
анальгетиики
седативные средства
Слайд 36
Обезболивание
- безопасно кратковременно назначать промедол и
морфин
- кодеин противопоказан беременным (тератогенное действие)
- аспирин
может вызвать преждевременное закрытие артериального протока и подавить агрегацию тромбоцитов у плода
ОСОБЕННОСТИ ВЕДЕНИЯ
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
Слайд 37
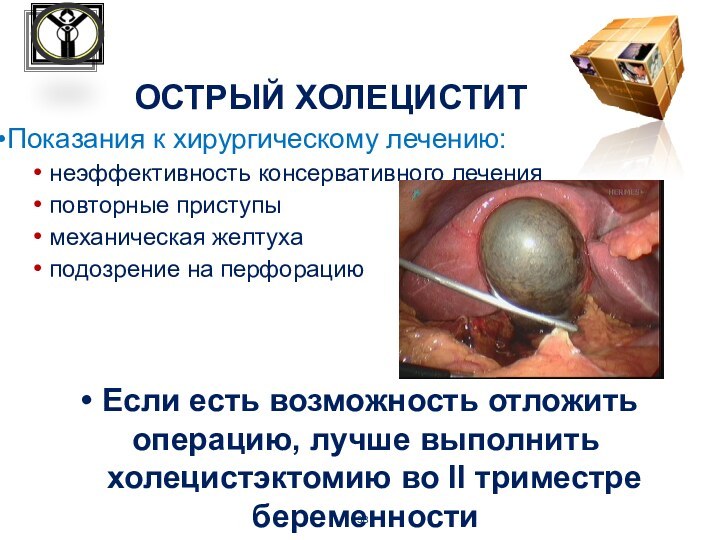
ОСТРЫЙ ХОЛЕЦИСТИТ
У 3,5% беременных камни в желчном пузыре
обнаруживают
случайно при плановых УЗИ
Диагностика острого холецистита и
желчекаменной болезни у
беременных такая же, как у небеременных
Локализация и характер боли у беременных не изменяются,
однако местные симптомы обычно мало выражены
Для подтверждения диагноза используют УЗИ
Острый холецистит вначале лечат консервативно:
аспирация содержимого желудка через нозогастральный зонд
инфузия жидкости
анальгетики
Слайд 38
ОСТРЫЙ ХОЛЕЦИСТИТ
Показания к хирургическому лечению:
неэффективность консервативного лечения
повторные приступы
механическая желтуха
подозрение на перфорацию
Если есть
возможность отложить операцию, лучше выполнить
холецистэктомию во II триместре беременности
Слайд 39
Спонтанный разрыв общего желчного протока
Редкий клинический случай:
В
36 недель в родильный дом поступает беременная, 34 лет,
с ожирением II степени
При поступлении выявлено:
Изжога (антациды без эффекта)
Протеинурия
Гипертензия
Умеренные нарушения печени
Сердцебиение плода: ясное, ритмичное
ДЗ: Гестоз легкой степени
Слайд 40
Спонтанный разрыв общего желчного протока
Редкий клинический случай:
Через
5 часов, от поступления
Тахикардия
Артериальная гипотония
Клинические признаки «острого живота»
Признаки дистресса
плода
Диф. диагноз:
Аппендицит
Перфорация органа брюшной полости или внутрибрюшного абсцесса
Слайд 41
Спонтанный разрыв общего желчного протока
Редкий клинический случай:
Решено:
Экстренное кесарево сечение
На операции:
В брюшной полости выпот- серозный окрашенной
желчью
При КС: извлечен мертворожденный плод
Приглашен хирург
Произведено:
Ревизия брюшной полости
КТ брюшной полости
РХПГ (ретроградная холангиопанкреатография)
Слайд 42
Спонтанный разрыв общего желчного протока
Редкий клинический случай:
ДЗ:
Разрыв общего желчного протока
Выполнена: сфинктеротомия и балонное зондирование с
последующим введением гибкого стенда
Женщина была выписана через 3 недели домой.
Слайд 43
ХРОНИЧЕСКИЕ ВОСПАЛИТЕЛЬНЫЕ
ЗАБОЛЕВАНИЯ КИШЕЧНИКА
При обострении неспецифического язвенного колита обычно
консервативное лечение
Показания к хирургическому лечению:
молниеносное течение заболевания
кишечная непроходимость
токсический мегаколон, не подающийся консервативному
лечению
массивное кровотечение
перитонит
подозрение на рак толстой кишки
Слайд 44
КИШЕЧНАЯ НЕПРОХОДИМОСТЬ
Требуется неотложное хирургическое вмешательство
Предоперационная подготовка должна занимать
как можно
меньше времени
После восстановления проходимости кишки производят
тщательную ревизию органов брюшной полости
Слайд 45
РАЗРЫВ ПЕЧЕНИ
Наблюдается редко и почти всегда связана с
преэклампсией или эклампсией
При хирургическом лечении материнская смертность – 33%
При
консервативном лечении – 60-96%
Консервативное лечение допустимо только при подкапсульной гематоме печени
Разрыв капсулы печени с внутрибрюшным кровотечением –
экстренное хирургическое лечение
Слайд 46
Миомэктомия во время беременности
Слайд 47
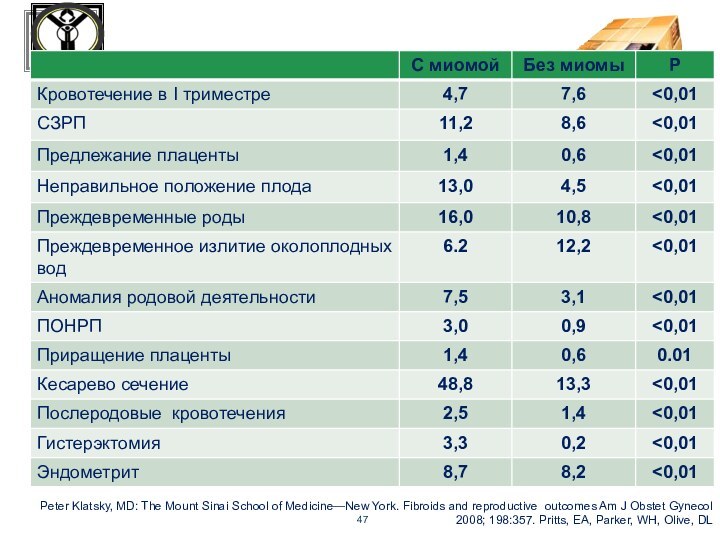
Осложнения беременности
Peter Klatsky, MD: The Mount Sinai School
of Medicine—New York. Fibroids and reproductive outcomes Am J
Obstet Gynecol 2008; 198:357. Pritts, EA, Parker, WH, Olive, DL
Слайд 48
Показания к миомэктомиии во время беременности
Болевой синдром,
неподдающийся консервативному лечению
Быстрый рост (более 15-20 см) с
некрозом узла (только в 6% случая)
Перекрут ножки узла миомы
Разрыв сосудов, питающих узел миомы
Сдавление органов (кишечник, мочевой пузырь)
Миомэктомия во время беременности и кесарева сечения.
Шмаков Р.Г., Адамян Л.В. (Москва Форум Мать и дитя 2010)
Слайд 49
Миомэктомия во время беременности
Лапаротомический доступ:
Миома больших размеров
Более
поздний срок гестации, более 16 недель
Лапароскопический доступ:
Миома малых
размеров
Срок беременности 15-19 недель
Менее выражен послеоперационный синдром
Меньше восстановительный период
ПРЕИМУЩЕСТВО
Миомэктомия во время беременности и кесарева сечения.
Шмаков Р.Г., Адамян Л.В. (Москва Форум Мать и дитя 2010)
Слайд 50
Показания к миомэктомии во время кесарева сечения
Одиночные
узлы различной локализации, при хорошем доступе (исключая интрамуральные менее
5 см)
Множественные узлы (не более 5 узлов, более 10 см)
Быстрый рост узла во время беременности
Дистрофические и некротические изменения в узлах по данным УЗИ
Миомэктомия во время беременности и кесарева сечения.
Шмаков Р.Г., Адамян Л.В. (Москва Форум Мать и дитя 2010)
Слайд 51
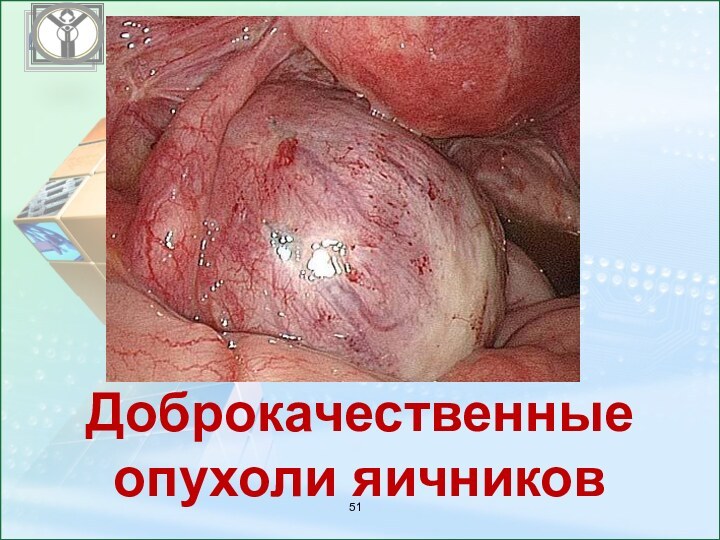
Доброкачественные опухоли яичников
Слайд 52
Осложнения беременности
Прерывание беременности – 18 %
Перекрут ножки опухоли
яичника – 12%
Сдавление опухоли маткой в сроке 12-13 недель
Неправильное
положение плода (косое, поперечное)
Озлокочествление доброкачественной опухоли яичника – 25 %
Нарушение продвижения головки плода в родах
Слайд 53
Клиническая картина
Угроза прерывания
Боль – внизу живота («чувство тяжести»)
Слабость,
одышка
Нарушение функции соседних органов (запоры, нарушение мочеиспускания)
Слайд 54
Тактика
Хирургическое лечение, в сроке 14-16 недели
Доступ: преимущественно лапароскопический
Наркоз:
эндотрахеальный