Слайд 2
Послеоперационный период - время, прошедшее от момента окончания
оперативного вмешательства до выздоровления больного.
фазы послеоперационного периода:
ранняя,
3-5дней после операции;
поздняя, до 2-3 недели после операции;
отдаленная, до полного восстановления трудоспособности.
Слайд 3
Главными задачами послеоперационного периода являются:
профилактика и лечение послеоперационных
осложнений;
ускорение процессов восстановления (регенерации) в тканях и органах;
восстановление
трудоспособности больного.
Слайд 4
Агрессивных факторы операции:
психическая травма,
наркоз,
боль,
охлаждение организма,
вынужденное положение на
операционном столе и в послеоперационном периоде,
потеря крови,
травма тканей.
Слайд 5
Осложнение – это патологический процесс, отягощающий течение основного
заболевания с частотой всегда менее 100%, вызванные иными, чем
основная болезнь факторами.
Местные осложнения
Со стороны оперированного органа
Со стороны послеоперационного шва
Общие осложнения
Слайд 6
Реактивные изменения в послеоперационном периоде
а) нарушение углеводного обмена
- гипергликемия и глюкозурия;
б) нарушение белкового обмена - увеличение
остаточного азота, гипопротеинемнея;
в) нарушение водно-электролитного состояния организма, за счет обезвоживания тканей организма;
г) изменение состава крови - увеличение количества лейкоцитов, уменьшения количества эритроцитов и снижения количества гемоглобина,уменьшением количества тромбоцитов.
Слайд 7
Обязательные методы интенсивного наблюдения:
Контроль состояния ЦНС
- наблюдение за сознанием, неврологической симптоматикой, температурой тела.
Контроль
за органами дыхания - наблюдение за глубиной, частотой, ритмом, объемом дыхания, наличием цианоза, перкуссия, аускультация.
Гемодинамика и функция миокарда - измерение артериального и венозного давления, наблюдение за сердечной деятельностью (ритм, звучность тонов, шумы), количеством перелитой и потерянной крови (Hb, Эр, Ht)
Обменные процессы - Наблюдение за количеством вводимой и выделенной жидкости (регистрация суточных объемов), КЩР и электролиты, биохимия крови и мочи
Слайд 8
Обезболивание в послеоперационном периоде:
Опиаты и опиоиды (наркотические анальгетики).
Нестероидные
противовоспалительные средства
Местные анестетики
Ингибиторы протеаз
Вспомогательные средства (бензодиазепины – феногзепам, дормикум,
кофеин, фентоин, фенотиазины, бутирофеноны)
Слайд 9
Борьба с гиповолемией.
В первые сутки после операции –
не менее 2,5 – 3,0 л. кристаллоидов. При перитоните
объем инфузии до 50 – 80 мл/кг.
Со вторых суток (если нет противопоказаний) per os вода, чай, морс, отвары сухофруктов.
Слайд 10
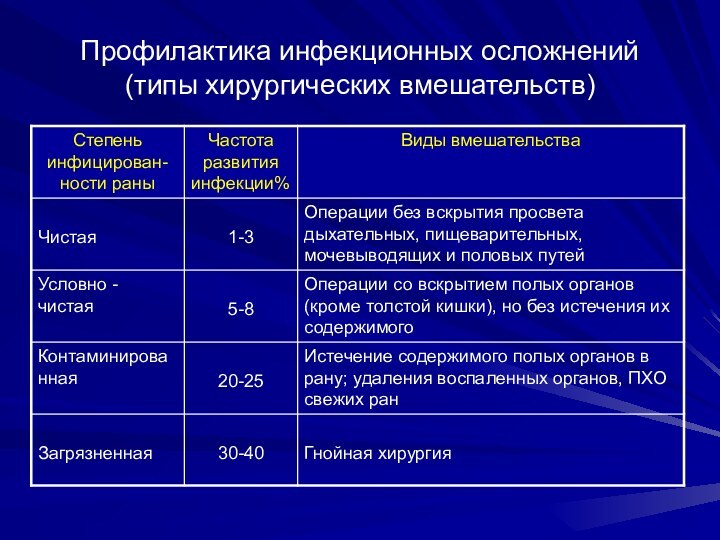
Профилактика инфекционных осложнений (типы хирургических вмешательств)
Слайд 11
Лабораторный контроль
Каждые сутки повторяются:
О/а крови,
О/а мочи,
сахар крови.
После холецистэктомии
необходимо выполнить:
Bi, печеночные пробы,АЛТ, АСТ,электролиты крови (Na,
K, Ca, Cl),Белки и белковые фракции крови,мочевина, остаточный азот, креатинин, Коагулограмму (или протромбиновый индекс и время свертывания крови
Слайд 12
Послеоперационное питание больного:
в первые 2
- 3 суток показано вспомогательное парентеральное питание
Примерный набор
инфузионных сред должен содержать:
10 % р-р глюкозы (с инсулином 1 ед на 3 - 4 г сухого вещества)
0,9 % р-р натрия хлорида
7,4 % р-р хлорида калия (около 100 мл)
25 % р-р сульфата магния (5 мл)
10 % р-р хлорида кальция (10 мл)
Или сбалансированные электролитные растворы (ацессоль, диссоль, трисоль).
Слайд 13
Послеоперационное питание больного:
На вторые сутки больному разрешают пить
После
появления перистальтики «0» стол
Через сутки – стол №1
Слайд 14
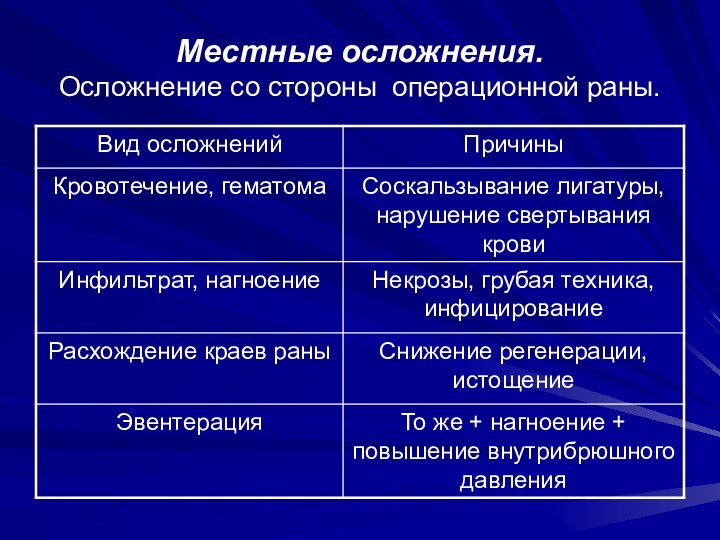
Местные осложнения.
Осложнение со стороны операционной раны.
Слайд 15
Местные осложнения
со стороны органов брюшной полости
Слайд 16
Профилактика и лечение
пареза кишечника
Операция должна быть как
можно менее травматична и длительна,
В корень брыжейки ввести 80
- 100 мл теплого 0,25% р-р новокаина (блокада корня брыжейки).
назогастральный зонд, а если парез развился - газоотводная трубка (декомпрессия ЖКТ).
медикаментозную стимуляцию моторики кишечника (прозерин по 0,5 - 1 мл 1-2-3 раза в сутки, убретид 0,5 мл 1 раз в сут, церукал 2,0 по 3 раза в день, ).
Нормализовать водно-электролитные нарушения (особенно следить за балансом калия и магния).
Применение электростимуляции кишечника и иглорефлексотерапия.
Слайд 18
Профилактика тромбозов и эмболий
Неспецифические методы:
При варикозном расширении вен
- конечности бинтуют до операции эластичным бинтом
Обучение дыхательной гимнастике
и упражнениям для ног, после выхода из наркоза контроль выполнения,
До операции нормализовать АД, сердечную деятельность, картина периферической крови,
Постановка венозных катетеров.
Слайд 19
Профилактика тромбозов и эмболий
Специфическая профилактика
До операции низкомолекулярные гепарины
или:
Гепарин 5000 ед 4 раза в сутки с 3-4
дня после операции на протяжении 4-5 дней,
аспирин 0,25 по 3 - 4 раза в сутки,
спазмолитики (папаверин, но-шпа)
препараты никотиновой кислоты.
Слайд 20
Осложнения со стороны
системы дыхания
Расстройства центральных механизмов регуляции
дыхания
Расстройство периферических механизмов регуляции дыхания
Ограничение дыхательной экскурсии
грудной клетки и ограничение подвижности легких
Нарушение проходимости дыхательных путей.
Ателектаз
Пневмония
Слайд 21
Профилактика послеоперационных пневмоний.
санация полости рта, зева, верхних дыхательных
путей, особенно
адекватная общая анестезия с ограничением фармакологических средств, угнетающих
дыхание и функцию мерцательного эпителия;
предупреждение рвоты, регургитации и аспирации, бережная интубация и санация бронхиального дерева
восполнение операционной кровопотери и устранение гиповолемии,
адекватная ИВЛ в период анестезии
полноценный уход за больным в ближайшем послеоперационном периоде,
ранняя активизация больного