Слайд 2
Роды – (partus) – физиологический акт изгнания из
родовых путей матери плода и последа.
Своевременные роды –
(partus maturus normalis) – 38-40 недель.
Преждевременные роды – (partus praematurus) – 28-37 недель.
ВОЗ – роды при экстремальной массе не менее 500 г. и сроке гестации 22 недели.
Запоздалые роды – (partus seretinus) – 42 недели и более.
Слайд 3
Рациональное родоразрешение-
благоприятный исход родов для матери и плода,
рождение здорового ребенка при условии полного благополучия матери.
физиологический исход
родов готовится на протяжении всего периода гестации.
формирование будущего благополучия родильницы и новорожденного начинается в условиях поликлинического наблюдения.
Слайд 4
Особенности ведения в женской консультации:
Индивидуальный подход к каждой
беременной с учетом типа нервной системы.
Рациональная подготовка к будущим
родам с первого посещения врача ( «родовая доминанта»); физиопсихопрофилактическая подготовка.
Определение факторов и степени риска предстоящего родоразрешения:
- определение сроков профилактической и плановой дородовой госпитализации;
Группы акушерских осложнений:
- аномалии родовой деятельности;
- преждевременные роды;
- акушерские кровотечения;
- родовой травматизм.
Слайд 5
Физио-психопрофилактическая подготовка:
Индивидуальные беседы и лекции
Групповые занятия специальной гимнастикой
Использование
для укрепления здоровья природных факторов (свет, воздух, вода)
Слайд 6
Цели физио-профилактики при беременности:
Повышение сопротивляемости организма
Адаптация к повышенным
требованиям в новых условиях деятельности организма
Антенатальная охрана плода
Выработка у
женщины сознательного отношения к беременности, восприятия родов как физиологического процесса
Обучение навыкам поведения в родах.
Слайд 7
Предвестники родов
1) перемещение центра тяжести тела
беременной кпереди («гордая поступь»), плечи и голова отводятся назад.
2)
«опущение живота» беременной.
3) выпячивание пупка.
4)снижение массы тела беременной на 1-2 кг (за 2-3 дня до родов).
5) понижение двигательной активности плода.
Слайд 8
6) появление в области крестца и нижней части
живота нерегулярных ощущений, сначала тянущего, затем схваткообразного характера.
7) выделение
из половых путей густой тягучей слизи (так называемой слизистой пробки).
8) шейка матки перед родами становится «зрелой».
Слайд 9
Патологический предвестниковый период – утомление роженицы, ввиду отсутствия
полноценного сна и отдыха, как следствие, аномалия родовой деятельности,
гипоксия плода.
Рациональная тактика – снятие прелиминарной боли: токолитики, спазмолитики, медикаментозный сон, седативные препараты.
Слайд 10
«Зрелость» шейки матки определяется в баллах.
Слайд 11
Периоды родов
Первый период
– раскрытие шейки матки.
Второй период – изгнание плода.
Третий период
– последовый.
Продолжительность физиологических родов у первородящих составляет 12-14 ч, у повторнородящих – 8-10 ч.
Слайд 12
Начинается с появления регулярных маточных сокращений (схваток) и
заканчивается полным раскрытием наружного зева шейки матки. У первородящих
продолжительность первого периода родов составляет 8-10 ч, у повторнородящих 6-8 ч.
Первый период – раскрытия шейки матки.
Слайд 13
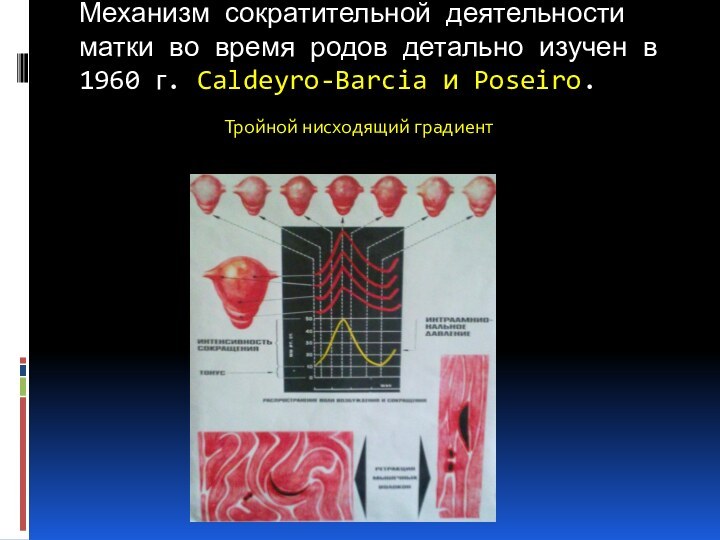
Механизм сократительной деятельности матки во время родов детально
изучен в 1960 г. Caldeyro-Barcia и Poseiro.
Тройной нисходящий градиент
Слайд 14
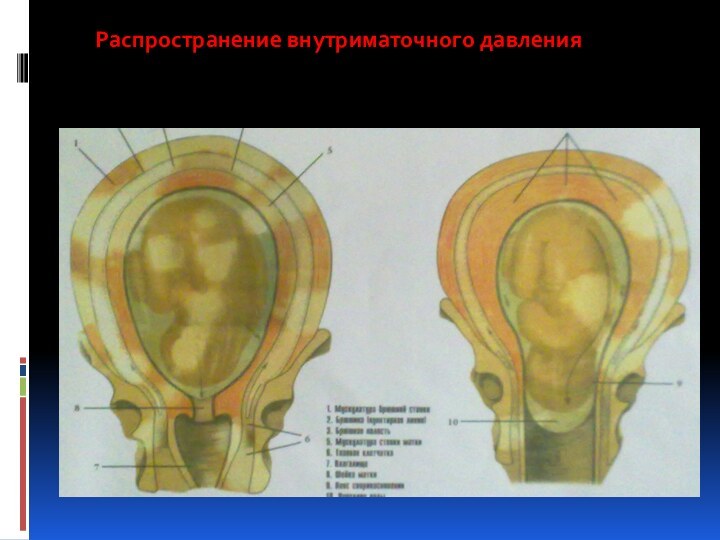
Распространение внутриматочного давления
Слайд 15
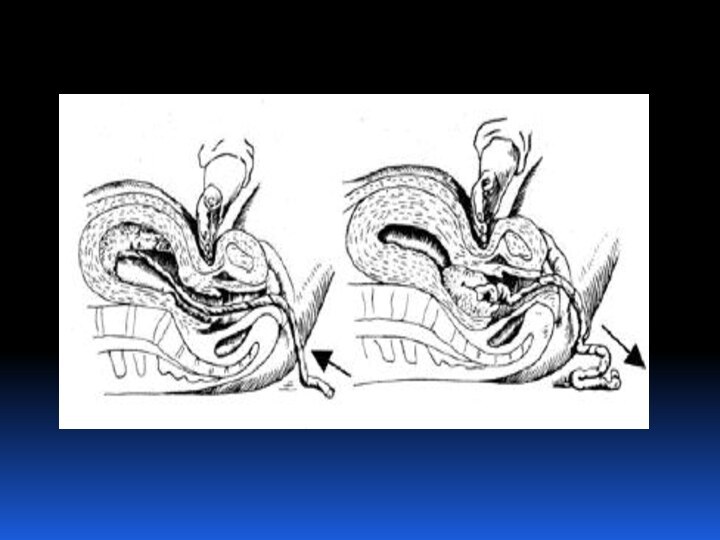
При головном предлежании по мере продвижения головки плода
происходит разделение околоплодных вод на передние и задние, так
как головка прижимает стенку нижнего сегмента матки к костной основе родового канала. Место охвата головки стенками нижнего сегмента называется внутренним поясом соприкосновения, который делит околоплодные воды на передние, находящиеся ниже пояса соприкосновения, и задние- выше пояса соприкосновения.
Слайд 16
Рациональное ведение роженицы:
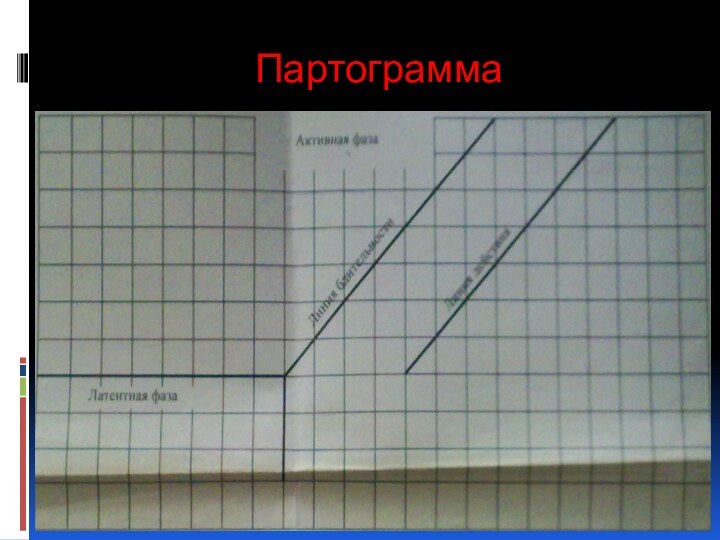
Партограмма
Учет скорости и характера родовой
деятельности ( - латентная фаза – 2-3 см
в час
- активная фаза – 3-4 см в час)
Контроль и действия с учетом особенностей типа нервной системы роженицы (седативные, поэтапное обезболивание)
Контроль за состоянием плода
- регулярная аускультация
- КТГ
- контроль за целостностью околоплодных вод,
временем и характером их отхождения
Слайд 17
Раскрытие шейки складывается из двух фаз: латентной и
активной.
Латентная фаза до раскрытия шейки на 6 см.
Активная фаза
с 6 см до 12 см.
Слайд 20
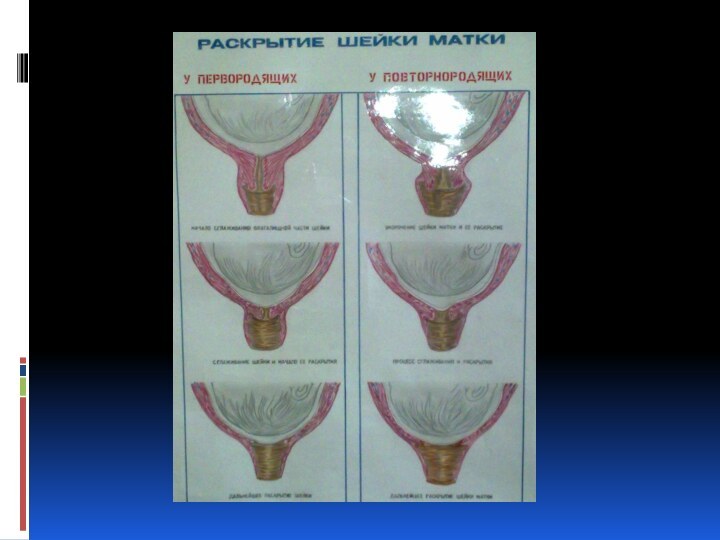
Раскрытие шейки матки считается полным, когда зев раскрывается
до 10-12 см. Одновременно с раскрытием шейки матки в
I периоде, как правило, начинается продвижение предлежащей части плода через родовой канал. Головка плода начинает опускаться в полость таза с началом схваток, находясь к моменту полного раскрытия шейки чаще всего большим сегментом во входе в малый таз или в полости таза.
Слайд 21
После полного или почти полного раскрытия шейки матки
оболочка плодного пузыря под влиянием повышенного внутриматочного давления разрывается
и передние воды изливаются (своевременное излитие околоплодных вод).
Если плодные оболочки при полном раскрытии зева не разрываются, их необходимо вскрыть.
Слайд 22
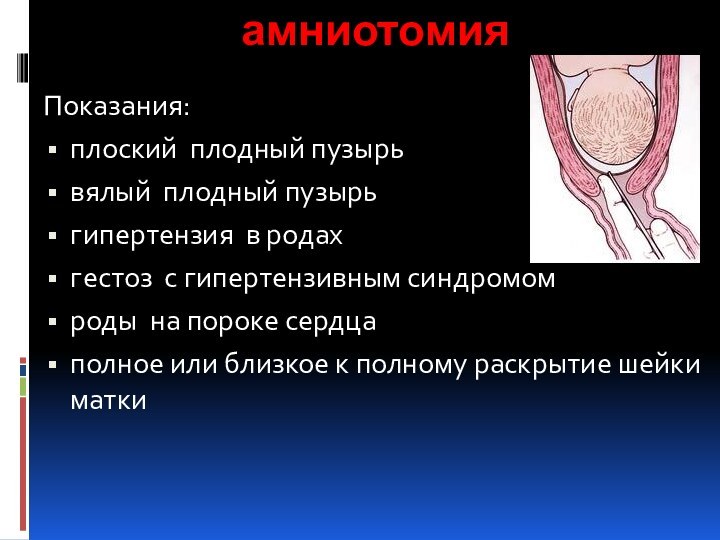
амниотомия
Показания:
плоский плодный пузырь
вялый плодный пузырь
гипертензия в родах
гестоз с
гипертензивным синдромом
роды на пороке сердца
полное или близкое к полному
раскрытие шейки матки
Слайд 23
Рациональное ведение первого периода родов:
Введение спазмолитиков при наличии
структурных изменений в шейке матки не ранее, чем через
3-4 часа от момента начала родовой деятельности
Обезболивание при раскрытии шейки матки не менее, чем на 4-5 см (начало кульминации болей)
Своевременная и обоснованная амниотомия
Слайд 24
После 10 часов с момента начала схваток, при
отсутствии уверенности завершения родов в течении ближайших 2-3 часов
– показано предоставление короткого (2-2.5 часа) сна- отдыха для восстановления энергетических запасов миометрия- профилактика вторичной слабости.
Слайд 25
Второй период-изгнания
Период изгнания продолжается у первородящих от 1 до 2
ч, у повторнородящих от 5-10 мин до 1 ч.
К сокращению матки присоединяется сокращение брюшного пресса, диафрагмы и мышц тазового дна, что характеризует развитие потуг. Потуги являются рефлекторным актом и возникают благодаря давлению предлежащей части плода на нервные окончания, заложенные в шейке матки и в мышцах тазового дна.
Слайд 26
Рефлекторно возникающие при этом сокращения брюшного пресса усиливают
позывы роженицы на потуги, которые повторяются все чаще и
чаще- через каждые 5-4-3 мин.
Предлежащая часть плода при этом растягивает половую щель и рождается, за ней рождается туловище. Вместе с рождением плода изливаются задние воды.
После рождения плода начинается третий, последний период родов- последовый.
Слайд 27
Рациональное ведение второго периода:
Строгий контроль времени , начала
и характера потуг
Управление эффективностью потужной деятельности роженицы ( роль
занятий в ж.к.)
Выслушивание сердцебиение плода послепотуг
Контроль за продолжительностью потужного периода ( первородящая до 2-х часов, повторнородящая- до 1 часа)
Умелое и правильное оказание пособия в родах
Своевременное на фоне местного обезболивания рассечение промежности (эпизиотомия, перинеотомия)
Помнить о возможности глубоких разрывов влагалища
Своевременная, в момент прорезывания головки, профилактика кровотечения (метилэргометрин 1.0 или окситоцина 1.0 на 20 мл 5% р-ра глюкозы)
Слайд 28
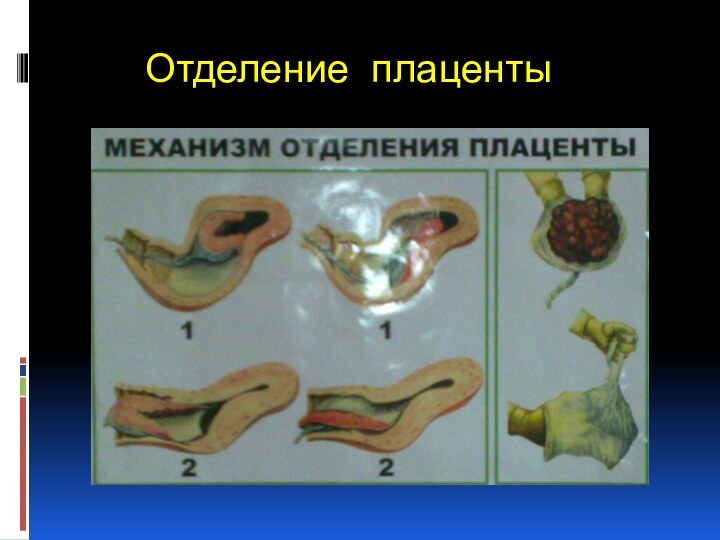
Третий период - последовый
Это время от рождения
плода до рождения последа. В этот период происходят отслойка
плаценты и оболочек от подлежащей маточной стенки и рождение последа (плацента с оболочками и пуповиной).
Последовый период продолжается от 5 до 30 мин.
« руки прочь от матки»
Слайд 29
Появляющиеся вскоре выраженные ритмические сокращения матки называются последовыми
схватками.
Вариантом отслойки и рождения последа является краевое отделение плаценты,
которое называется выделением последа по Дункану.
Вторым вариантом является образование ретроплацентарной гематомы – отслоение плаценты с центра по Шульцу.
Допустимый объем кровопотери – не более 0,5% от исходной массы беременной.
Слайд 32
Признаки отделения плаценты:
- признак Кюстнера – принадавливании краем кисти над лоном,
свисающая из половой щели пуповина втягивается во влагалище, если плацента не отделена; она остается неподвижной, если плацента отделилась;
- признак Клейна – предлагают роженице натужиться:по прекращении натуживания пуповина остается на месте, если плацента отделилась;она уходит внутрь, если еще не отделилась;
- признак Микулича-Радецкого – после отделения плаценты, роженица ощущает позыв на низ;
Слайд 34
Способы выделения последа при условии отсутствия его самостоятельного
рождения:
способ Абдуладзе: переднюю брюшную стенку захватывают обеими руками в
складку , предлагают роженице потужиться;
способ Гентера: врач становится сбоку от роженицы, лицом к её ногам; руки ,сжатые в кулак , кладутся тыльной поверхностью основных фаланг на дно матки в области трубных углов наискось; собственно выжимание: вначале слабо, затем усиливая надавливания на матку в направлении книзу и квнутри;
способ Креде-Лазаревича: медленный круговой массаж матки двумя-тремя пальцами; матку обхватывают рукой и собственно выжимание книзу и кзади, по направлению крестцовой впадины.
Слайд 36
Рациональная тактика при нарушении процесса отделения плаценты:
При частичном
плотном прикреплении- только ручное отделение плаценты и выделение последа
- кратковременный в/в наркоз
При приращении – перевоз в операционную и лапаротомия с последующим удалением матки
Слайд 37
При нарушениях в родах следует помнить:
При слабой родовой
деятельности:
- родостимуляцию при утомлении роженицы
проводить нельзя;
- необходимо предоставить медикаментозный кратковременный сон;
- родовозбуждение проводить желательно простагландинами и сочетанно с окситоцином (подход индивидуальный);
При несвоевременном излитии вод:
- безводный промежуток не должен превышать 12 часов (риск инфицирования 50-60%; более 12 часов – риск инфицирования до 100%)
Слайд 38
Обязательные влагалищные исследования:
При первом осмотре
При отхождении околоплодных вод
С
началом потужной деятельности
Дополнительные влагалищные исследования проводят по строгим показаниям
с указанием времени и обоснованием.
После каждого влагалищного исследования – полный диагноз с вытекающим заключением – залог грамотных и тактически верных действий врача.
Слайд 39
При возникновении малейших отклонений от нормального течения родов,
вопрос об абдоминальном родоразрешении должен быть решен как можно
раньше!