- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Синдром эмоционального выгорания у медицинских работников
Содержание
- 2. -Medice, cura te ipsum! (Врач, исцели себя сам!)-Aliis lucens uror!( Светя другим - сгораю.. )
- 3. Основные группы стрессоров в работе врача: средовые
- 4. Указанные выше факторы со временем могут приводить
- 5. Эмоциональное выгорание – это синдром эмоционального истощения,
- 6. Наиболее распространенной методикой по измерению выгорания является
- 7. В 2009 г. М.А. Багрий и соавторы
- 8. Выявленные различия являются основой для формирования синдрома
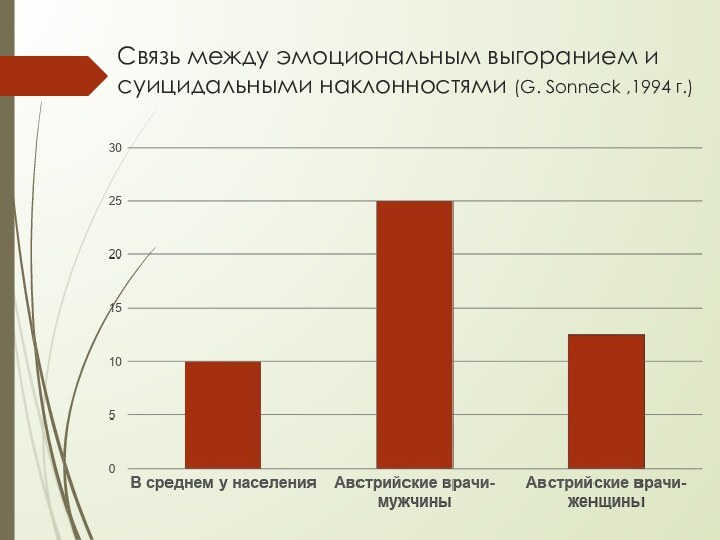
- 9. Связь между эмоциональным выгоранием и суицидальными наклонностями (G. Sonneck ,1994 г.)
- 10. Исследование Европейской исследовательской группы по изучению эмоционального выгорания среди врачей общей практики (2012 г.)
- 11. Результаты анкетирования уровня выгорания у группы ординаторов хирургов-онкологов (Mordant P. с соавторами, 2014 г.)
- 12. Отечественный вариант шкалы для измерения СЭВ, разработанный
- 13. Исследования ученых из Амурской государственной медицинской академии по определению СЭВ у врачей (опросник В.В. Бойко)
- 14. Факторы, ассоциированные с СЭВК внешним факторам, определяющим
- 15. Исследования СЭВ среди работников отделений анестезиологии и интенсивной терапии (Франция, 2013 г.)
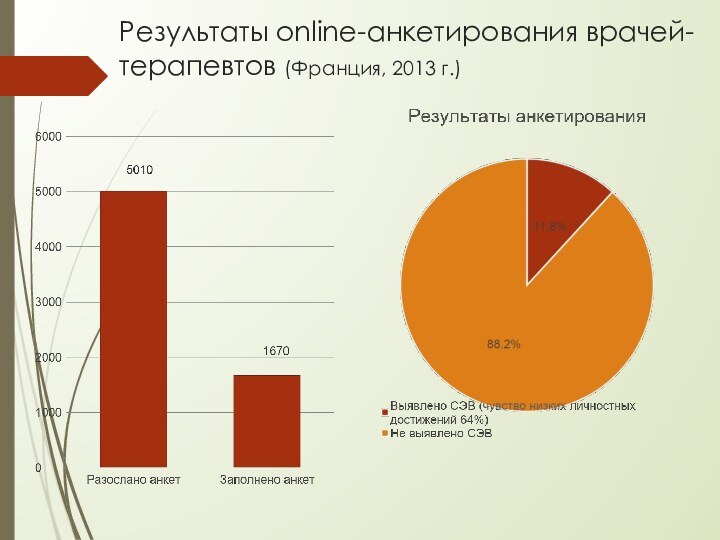
- 16. Результаты online-анкетирования врачей-терапевтов (Франция, 2013 г.)
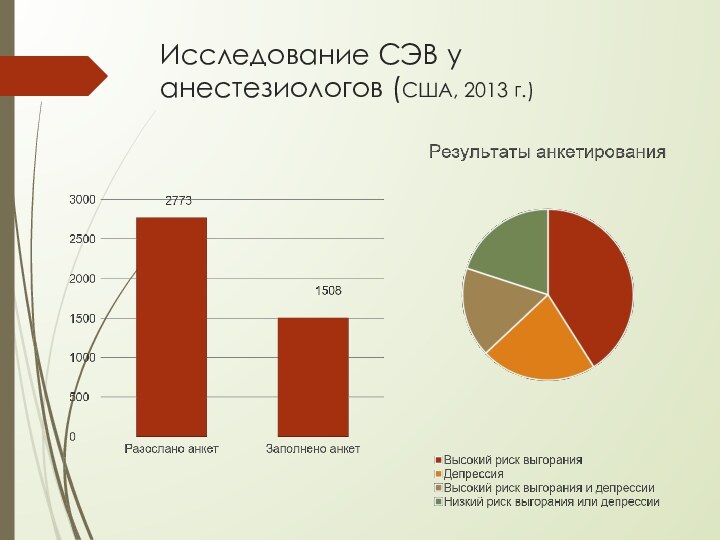
- 17. Исследование СЭВ у анестезиологов (США, 2013 г.)
- 18. Изучение эмоционального выгорания у врачей в Тайване
- 19. Связь СЭВ с увеличением ошибок у медицинских
- 20. Зависимость между уровнем СЭВ и количеством ошибок у практикующих врачей-терапевтов (Япония)
- 21. Статистика «ошибок, которые никогда не случаются»
- 22. Исследование, проведенное на базе клиники Мейо (Миннесота),
- 23. Последипломная подготовка (интернатура) - один из критических
- 24. В 2014 году на сайте «Врачи РФ»
- 25. Негативные административные факторы: (диспут на сайте Врачи РФ,
- 26. Негативные социальные факторы: (диспут на сайте Врачи
- 27. Негативные коллегиальные факторы: (диспут на сайте
- 28. СЭВ в чистом виде - у врачей
- 29. Субклинические симптомы скрытого периода, или периода накопления
- 30. Профилактика: (диспут на сайте Врачи РФ, 2014
- 31. Десять стандартов здоровья ВОЗ.1-энергичность, возможность исполнить свои
- 32. Исследования ВОЗ состояния здоровья людей на основании
- 33. Важные факторы поддержания здоровья:хорошее настроение;правильный режим сна;умеренные
- 34. Первичная профилактика СЭВ - самый эффективный способ
- 35. На уровне медицинской организации необходимо: изменение культуры
- 36. Для профилактики СЭВ зарубежные авторы предлагают схему
- 37. Заключение: Таким образом, СЭВ является спутником большой группы
- 38. Скачать презентацию
- 39. Похожие презентации
-Medice, cura te ipsum! (Врач, исцели себя сам!)-Aliis lucens uror!( Светя другим - сгораю.. )




























Слайд 3
Основные группы стрессоров в работе врача:
средовые (физические,
химические, биологические воздействия);
психоэмоциональные (ответственность за жизни пациентов и возросшее
количество жалоб, судебных исков); социальные (низкий социально-экономический статус, несоответствие ожиданий от профессии и современных реалий, отсутствие доступа к современным методам диагностики и лечения).
Слайд 4
Указанные выше факторы со временем могут приводить к:
разочарованию
в выбранной профессии;
профессиональной деформации;
развитию специфического жаргона;
раздражению при общении с
пациентами;демонстрации собственной значимости;
обезличиванию больных.
Впервые термин «синдром эмоционального выгорания» (СЭВ) использовал американский психиатр Герберт Фрейденберг (англ. burnout-syndrome - сжигание), полное определение синдрома дала Кристина Маслач (1981 г.)
Слайд 5 Эмоциональное выгорание – это синдром эмоционального истощения, деперсонализации
и снижения личностных достижений, который может возникать среди специалистов,
занимающихся разными видами «помогающих» профессий.Слайд 6 Наиболее распространенной методикой по измерению выгорания является опросник
MBI (Maslach Burnout Inventory) - Опросник для выявления выгорания
Маслач.Опросник имеет три шкалы:
«эмоциональное истощение» (9 утверждений);
«деперсонализация» (5 утверждений);
«редукция личных достижений» (8 утверждений).
Ответы респондента оцениваются по шкале от 0 до 6 баллов, где 0 – утверждение встречается «никогда», 6 баллов – «каждый день». Чем больше сумма баллов по каждой шкале в отдельности, тем больше у респондента выражены различные аспекты «выгорания», о тяжести «выгорания» можно судить по сумме баллов всех шкал.
Слайд 7 В 2009 г. М.А. Багрий и соавторы систематизировали
основные трудовые параметры деятельности врачей разных специальностей (реаниматологов, хирургов
и терапевтов).Выделены субъективно наиболее значимые задачи:
сбор анамнеза;
осмотр пациента;
формулировка вывода о состоянии здоровья пациента;
определение факторов, детерминирующих болезненное состояние;
организация работы коллег;
анализ результатов диагностических исследований и тестов;
Профессионально важные качества:
внимательность;
интуиция;
сосредоточенность;
выносливость;
аналитичность ;
аккуратность;
хорошая память.
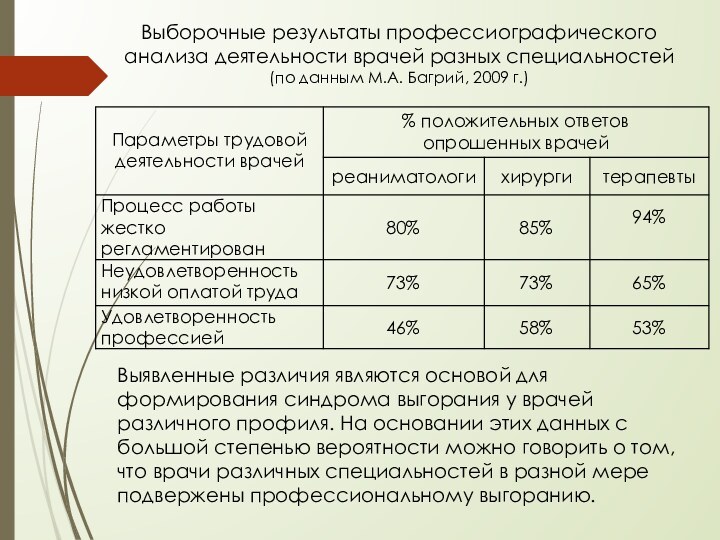
Слайд 8 Выявленные различия являются основой для формирования синдрома выгорания
у врачей различного профиля. На основании этих данных с
большой степенью вероятности можно говорить о том, что врачи различных специальностей в разной мере подвержены профессиональному выгоранию.Выборочные результаты профессиографического анализа деятельности врачей разных специальностей (по данным М.А. Багрий, 2009 г.)
Слайд 10 Исследование Европейской исследовательской группы по изучению эмоционального выгорания
среди врачей общей практики (2012 г.)
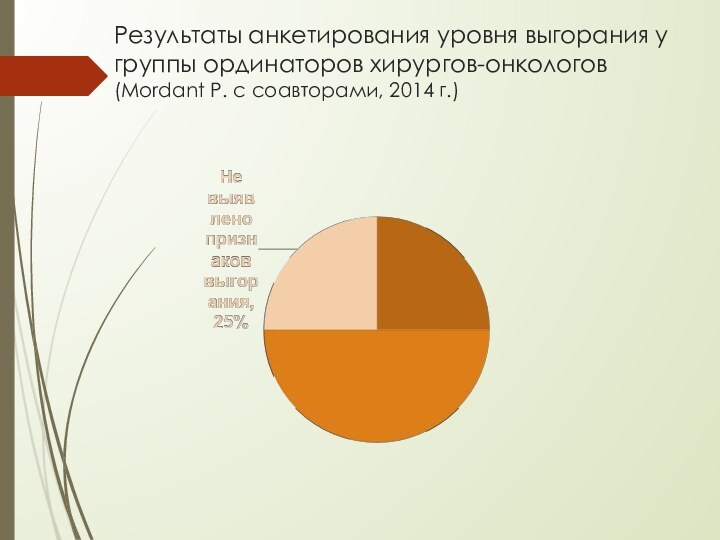
Слайд 11 Результаты анкетирования уровня выгорания у группы ординаторов хирургов-онкологов
(Mordant P. с соавторами, 2014 г.)
Слайд 12 Отечественный вариант шкалы для измерения СЭВ, разработанный В.В.
Бойко.
В отличие от западных исследователей, В.В. Бойко предлагает
классифицировать синдром эмоционального выгорания по стадиям (с позиций общего адаптационного синдрома Г. Селье), для каждой из которых выделяют основные проявления:фаза напряжения – пусковой механизм формирования выгорания. Симптомы данной стадии: переживание психотравмирующих обстоятельств, неудовлетворённость собой, чувство безысходности, тревога и депрессия;
фаза резистентности – на данном этапе человек искусственно ограничивает себя от чрезмерного эмоционального реагирования, избегает психологических перегрузок. Сужение профессиональных обязанностей и экономия эмоций – основные симптомы данной стадии;
фаза истощения – собственно эту фазу принято назвать СЭВ, которая характеризуется падением общего энергетического тонуса, ослаблением нервной системы, симптоматикой эмоционального дефицита и отстраненности, психосоматическими и вегетативными проявлениями.
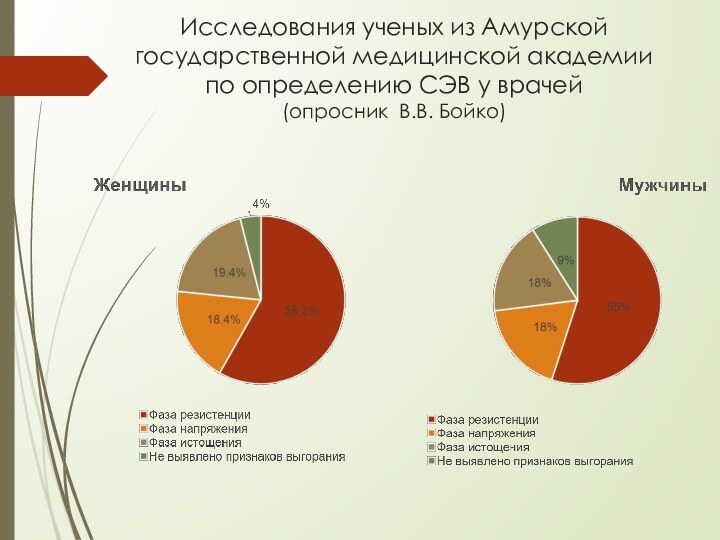
Слайд 13 Исследования ученых из Амурской государственной медицинской академии по
определению СЭВ у врачей
(опросник В.В. Бойко)
Слайд 14
Факторы, ассоциированные с СЭВ
К внешним факторам, определяющим СЭВ,
можно отнести:
неправильную организацию и планирование труда;
высокую ответственность за
результат работы;психологическую атмосферу в трудовом коллективе;
влияние «трудного» контингента пациентов.
К внутренним факторам в первую очередь относят:
эмоциональную ригидность;
интенсивное восприятие профессиональных обязанностей;
слабую мотивацию эмоциональной отдачи в профессиональной деятельности.
Дополнительным фактором риска, влияющим на развитие СЭВ, является принятие этически сложных решений.
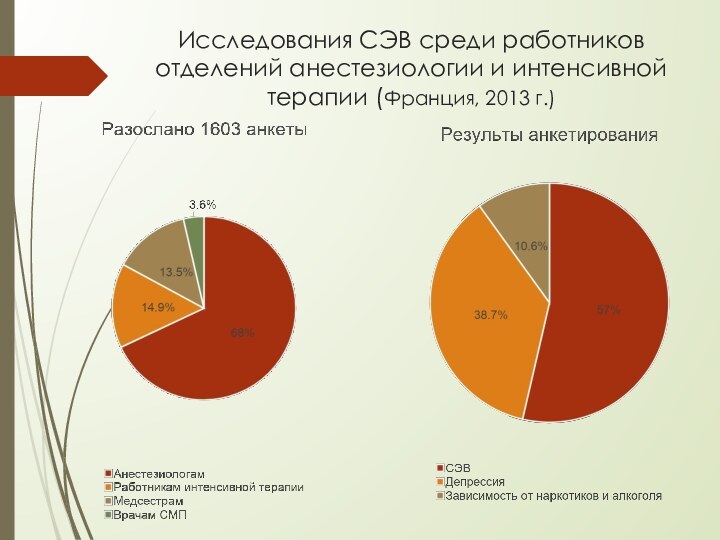
Слайд 15 Исследования СЭВ среди работников отделений анестезиологии и интенсивной
терапии (Франция, 2013 г.)
Слайд 18 Изучение эмоционального выгорания у врачей в Тайване (2012
г.)
За основу авторами был принят опросник MBI, были включены
вопросы касательно демографических факторов удовлетворенности работой, недобросовестной медицинской практики. Проанализировав 809 анкет (около 2% всех врачей страны, при уровне отклика в 76%), ученые смогли выделить факторы риска, приводящие к СЭВ: длинные рабочие смены (более 17 часов);
возраст (особенно для врачей в возрасте от 20 до 40 лет);
состояние в браке;
микроклимат в коллективе больницы;
правильная организация работы в команде.
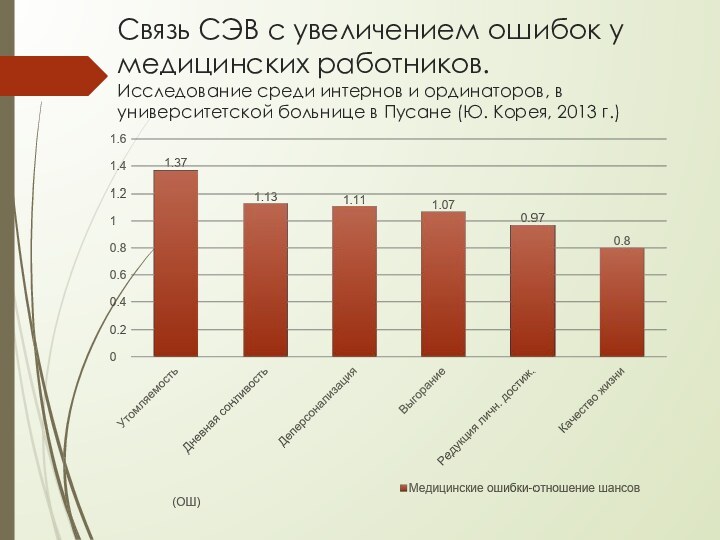
Слайд 19 Связь СЭВ с увеличением ошибок у медицинских работников.
Исследование среди интернов и ординаторов, в университетской больнице в
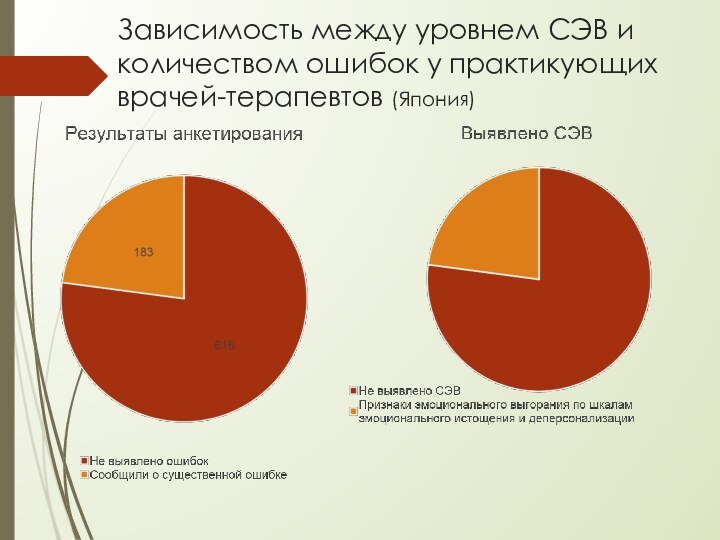
Пусане (Ю. Корея, 2013 г.)Слайд 20 Зависимость между уровнем СЭВ и количеством ошибок у
практикующих врачей-терапевтов (Япония)
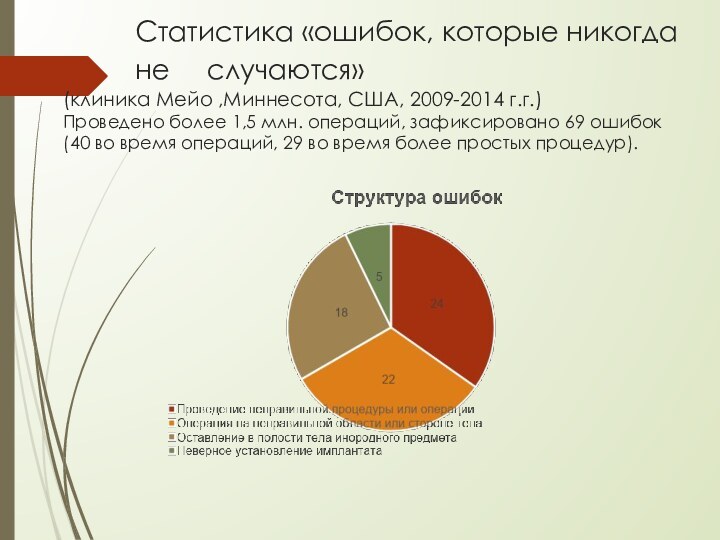
Слайд 21 Статистика «ошибок, которые никогда не случаются» (клиника Мейо
,Миннесота, США, 2009-2014 г.г.) Проведено более 1,5 млн. операций, зафиксировано
69 ошибок (40 во время операций, 29 во время более простых процедур).Слайд 22 Исследование, проведенное на базе клиники Мейо (Миннесота), позволило
обнаружить прямую связь между переутомлением и самовыявлением медицинских ошибок
у интернов терапевтического профиля, которые отчитывались о проделанной работе каждые 3 месяца.Треть участников сообщили, что сделали, по крайней мере, одну крупную медицинскую ошибку в течение периода исследования. О совершении медицинской ошибки за предыдущие 3 месяца, сообщали в среднем 14,7% участников в каждом квартале.
Воспринимаемые ошибки были связаны с:
последующим снижением качества жизни;
ухудшением результатов во всех трех шкалах MBI;
параллельно текущей депрессией.
Кроме того, увеличение выгорания во всех сферах и снижение эмпатии были связаны с повышенной вероятностью ошибки в следующие 3 месяца.
Слайд 23 Последипломная подготовка (интернатура) - один из критических периодов
для развития СЭВ у врачей.
В исследовании Landrigan C.P.
(2008 г.) было продемонстрировано, как нехватка сна влияет на качество работы у интернов реанимационного отделения. Первая группа интернов- с традиционным для США сменами 24 и более часов, вторая - по графику «сутки через трое», «продолжительность» наблюдения - 2203 пациенто-дня, которые включали 634 приема новых больных. Выявлено, что интерны, работавшие по традиционному графику дежурств:
совершили на 35,9% больше серьезных медицинских ошибок, чем их коллеги, которые работали «сутки через трое»;
сделали на 20,8% больше ошибок при назначении лекарственных средств ;
совершили в 5,6 раз больше диагностических ошибок по сравнению с интернами, которые работали по сменному графику.
Слайд 24 В 2014 году на сайте «Врачи РФ» был
проведен диспут о том, как протекает СЭВ у высококвалифицированных
врачей, профессионалов. Диспут проходил 14 дней, задано вопросов и получено ответов более 570, приняло участие 57 врачей.СЭВ у данной категории врачей определён как Шок-Профи (ШП) (А.К. Графов) – психотерапевтическое состояние, вызванное длительным, на протяжении многих лет, единоличным (вынужденным) принятием решений или действий по лечению больных, ограниченных во времени и связанных с жизнью больного.
Усугубляющими моментами служат негативные явления:
административные;
социальные;
коллегиальные (профессиональный терроризм).
Слайд 25
Негативные административные факторы:
(диспут на сайте Врачи РФ, 2014
г.)
не чувствуется забота о медработниках со стороны правительства,
профсоюзов, руководителей МО; высокая нагрузка на 1 ставку, согласно плановым заданиям ТФОМС, с незначительным отчислением на зарплату врачу от стоимости посещения;
не корригированная оплата труда, в которой почти не учитывается стаж, категорийность, сложность выполняемой работы, отдалённость от медицинских центров;
использование запугивания (моббинг), издевательство (harassment) за невыполнение объёмных показателей.
Слайд 26
Негативные социальные факторы:
(диспут на сайте Врачи РФ,
2014 г.)
неуважительное отношение к медработникам больных, их родственников, подогреваемое
СМИ; низкая зарплата;
отсутствие возможности профессионального роста;
отсутствие возможности полноценного отдыха;
дорогостоящая учёба в ВУЗах детей, внуков.
Слайд 27
Негативные коллегиальные факторы:
(диспут на сайте Врачи
РФ, 2014 г.)
назначение на должности зав.отделениями, начмедами, главврачами
врачей с низким профессиональным опытом работы и без учёта мнения коллектива; зависть, сплетни в коллективе МО;
доносы коллег в прокуратуру или подговор родственников к их написанию;
отказ или уклонение в помощи коллеге действием или советом;
трудность в организации консилиума;
«вынос мусора из избы»;
высокомерное, неуважительное отношение коллег областных больниц, медицинских центров к врачам районных и сельских больниц, ни разу не побывавших в их «шкуре».
Слайд 28 СЭВ в чистом виде - у врачей со
стажем работы до 15 лет, у врачей высокой квалификации
(стаж работы 20-25 лет) – ШП, у врачей со стажем работы 30 и более лет – к СЭВ присоединяется психосоматическая патология.ШП страдают врачи всех специальностей, но чаще других: хирурги, акушеры-гинекологи, анестезиологи, реаниматологи, врачи скорой помощи, педиатры, врачи, работающие в отдалённых районах и др.
Большинство - это врачи с опытом работы более 20 лет, имеющие большой профессиональный опыт, добившиеся определённых успехов в профессии, абсолютно соматически здоровые, критичны к своим знаниям, трезво оценивающие свои возможности и условия работы. Врачи эти, как правило, не обращаются за медицинской помощью, скрывают своё состояние даже от близких людей.
Возраст заболевания 45-47 лет. У мужчин - интровертов ШП чаще, у женщин - экстравертов реже, у женщин - интровертов – очень тяжело, у мужчин - экстравертов – непредсказуемо.
Слайд 29 Субклинические симптомы скрытого периода, или периода накопления негатива
I стадия – эйфория,
II стадия – пессимизм:
неудовлетворённость
даже хорошо сделанной работой;нет удовольствия от самой работы;
отказ от хобби, увлечений, если они были,
злоупотребление алкоголем;
немотивированная тревога;
бессонница;
сексуальные расстройства (в начале заболевания - немотивированный сексуальный голод (как защитная реакция на маскированную депрессию), впоследствии ангедония);
галлюциноз слуховой, зрительный или гипнагогические и гипнопомпические галлюцинации.
Субклинический период длится 3-3,5года. На этой стадии возможно самоизлечение. При усугублении состояния – заболевание, которое может закончиться трагедией. Исход: реактивный психоз, депрессия, ОИМ, ОНМК, суицид.
Слайд 30 Профилактика: (диспут на сайте Врачи РФ, 2014 г.)
крепкая любящая семья – муж, жена, дети, внуки;
посещение родных мест, могил родственников, своей школы, учителей, соседей, знавших тебя с детства;
церковь, мечеть, синагога и т.д.;
коллективизм, возрождение наставничества;
быть полезным другим;
благотворительность, клубы по интересам;
знания и беседы на эту тему среди коллег и персонала;
исключение алкоголя;
воздержание от поездок в экзотические страны с другими обычаями и культурой;
занятие литературой – прочитать классику, написать очерк, эссе о ярких моментах в жизни;
музыкотерапия – слушать мелодии и песни прошлых лет;
физиотерапия - обливания холодной водой или контрастный душ - 3 раза в неделю;
вспомнить родословную;
мечтать, и, по возможности, реализовать свою мечту;
всё в комплексе.
Слайд 31
Десять стандартов здоровья ВОЗ.
1-энергичность, возможность исполнить свои обязанности
в повседневной жизни и работе.
2- оптимизм, активная жизненная
позиция, готовность взять на себя ответственность, дисциплинированность, широта души. 3- умение адаптироваться к различным изменениям в окружающем мире.
4- наличие иммунитета к различным инфекционным заболеваниям.
5-нормальный вес, стройное телосложение, правильная осанка.
6-глаза ясные, невоспаленные, живой энергичный взор.
7- блестящие здоровые волосы, без перхоти.
8-чистые зубы, без кариеса, нормального цвета, без кровоточивости десен.
9-развитая мускулатура, упругая кожа, легкая походка.
10-здоровый отдых и сон.
Слайд 32 Исследования ВОЗ состояния здоровья людей на основании 10
критериев.
В мире насчитывается всего лишь 5% практически здоровых
людей.Более 70 % составляют люди, находящиеся в преморбидном, то есть пограничном состоянии между здоровьем и заболеванием.
Опасность, которую таит преморбидное состояние здоровья:
негативное влияние на эффективность работы;
негативное влияние на качество жизни и учебы;
нарушение нормального биоритма;
негативное влияние на здоровье и продолжительность жизни;
развитие хронических неинфекционных заболеваний;
возникновение психических расстройств.
Слайд 33
Важные факторы поддержания здоровья:
хорошее настроение;
правильный режим сна;
умеренные физические
нагрузки;
сбалансированное питание.
"Мудрый лечится не тогда, когда уже заболел, а
лечит болезнь до ее появления". Слайд 34 Первичная профилактика СЭВ - самый эффективный способ решения
проблемы:
обучение навыкам борьбы со стрессом и техникам релаксации;
наличие
хобби;поддержание социальных отношений;
восстановление правильного баланса между работой и личной жизнью.
не включаться в болезнь больных:
приходить к пациентам в хорошем настроении;
при беседе с больным принимать положение, противоположное занятому им;
при осмотре стараться дышать не в такт больного;
искренне улыбаться.
Слайд 35
На уровне медицинской организации необходимо:
изменение культуры профессионального поведения;
создание
программ профессионального сопровождения врача;
создание адекватных условий работы;
повышение социального
статуса врача.Слайд 36 Для профилактики СЭВ зарубежные авторы предлагают схему трех
R – Recognize, Reverse, Resilience
Признание – требуется следить за
предупреждающими знаками выгорания; Обратное развитие – управление стрессом и умение находить поддержку;
Устойчивость – противостояние стрессу, заботясь о своем физическом и эмоциональном здоровье.
Для решения проблемы эмоционального выгорания, разрабатываются специальные тренинги, возможно применение рациональной психотерапии.
По мнению зарубежных авторов, на сегодняшний день действенным способом борьбы с СЭВ является когнитивно-поведенческая психотерапия, сеансы групповой психотерапии по методу Балинта (Балинтовские группы - разновидность групповой тренинговой работы, направленной на повышение профессиональной компетентности участников, их личностный и профессиональный рост).
Слайд 37
Заключение:
Таким образом, СЭВ является спутником большой группы “помогающих”
профессий, ассоциирован с различными внешними и внутренними факторами, а
также с частотой профессиональных ошибок у медицинских работников. В этой связи проблема эмоционального выгорания имеет прямое отношение не только к качеству жизни медицинских работников, но и оказывает непосредственное влияние на качество медицинской помощи. К радикальным методам борьбы с СЭВ относится полная смена деятельности, вплоть до ухода из профессии.Данная постановка проблемы диктует необходимость определения факторов, ассоциированных с СЭВ, в условиях Российской Федерации, так как с большой долей вероятности можно утверждать, что в связи с различием систем здравоохранения и условий оказания медицинской помощи, не представляется возможным полностью экстраполировать данные зарубежных исследований на реальную ситуацию в нашей стране.
Полученные данные станут точками приложения комплексных профилактических мероприятий, что повысит качество жизни медицинских работников, улучшит условия труда и качество оказания медицинской помощи, посредством снижения частоты ошибок.