Слайд 2
Первая помощь — срочное выполнение лечебно-профилактических мероприятий, необходимых
при несчастных случаях и внезапных заболеваниях, меры срочной помощи
раненым или больным людям, предпринимаемые до прибытия врача или до помещения больного в больницу.
Задача первой медицинской помощи состоит в том, чтобы путем проведения простейших мероприятий спасти жизнь пострадавшему, уменьшить его страдания, предупредить развития возможных осложнений, облегчить тяжесть учения травмы или заболевании.
Правила оказания первой помощи - это простые и необходимые каждому знания, которые помогут произвести немедленную помощь пострадавшим. Важность фактора времени обусловлена тем, что среди лиц, получивших первую медицинскую помощь в течение 30 минут после травмы, осложнения возникают в 2 раза реже, чем у лиц, которым этот вид помощи был оказан позже.
Слайд 3
Понятие о неотложных состояниях.
Среди неотложных состояний, при
которых должна быть оказана доврачебная медицинская помощь, на одном
из первых мест стоят различные травмы.
Слайд 4
Ушибы
Ушибы — это внутренне повреждение тканей организма.
Ушибы возникают
в результате резкого воздействия большой силы.
Последствия ушиба — нарушение
целостности сосудов без повреждения кожи, внутреннее кровоизлияние.
Первые признаки: боль, припухлость и покраснения на месте ушиба.
Слайд 5
Но ушибы могут быть не только на конечностях,
но могут быть повреждения внутренних органов.
СПОСОБ ОКАЗАНИЯ ПЕРВОЙ ПОМОЩИ:
приложить к ушибленному месту предмет, имеющий температуру ниже температуры кожи (температура кожи от 34 до 35°). Можно приложить лед, снег, емкость с холодной водой, мокрую холодную ткань, металлическую ложку.
Слайд 6
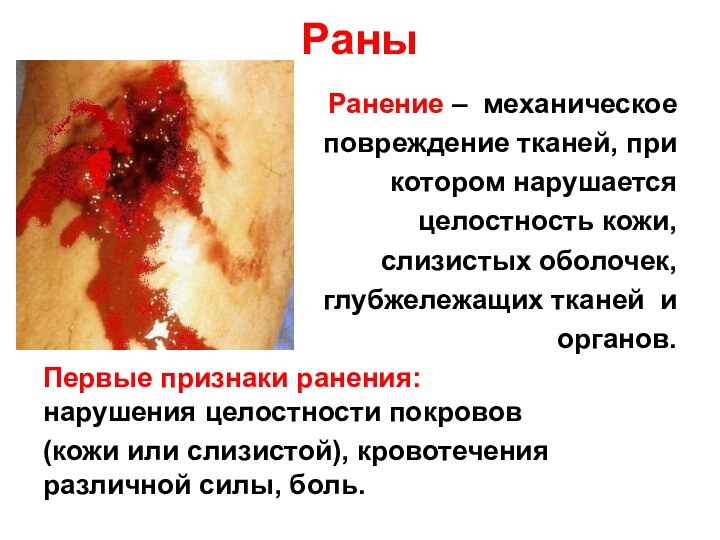
Раны
Ранение – механическое
повреждение тканей, при
котором нарушается
целостность кожи,
слизистых оболочек,
глубжележащих тканей и
органов.
Первые признаки
ранения: нарушения целостности покровов
(кожи или слизистой), кровотечения различной силы, боль.
Слайд 7
Раны, расположенные на голове, груди, животе, в области
суставов условно следует считать проникающими!
Раны бывают: колотые, резаные,
рубленые, рваные, укушенные.
Слайд 8
Тяжесть последствий ранения зависит:
а) от места ранения;
б) от
глубины раны;
в) от степени загрязнения;
г) от вида микроорганизмов, попавших
в рану.
Слайд 9
СПОСОБЫ ОКАЗАНИЯ ПЕРВОЙ ПОМОЩИ:
В случае загрязнения очистить
рану,
промыв ее перекисью
водорода или чистой водой,
смазать край
раны
антисептическим средством,
по возможности сблизить
края и закрыть поверхность
раны тканью или пластырем. Перевязать. Можно приложить холод.
Слайд 10
Что важно знать при порезе и ранении:
паника и
страх увеличивают частоту сердечных сокращений и ускоряют потерю крови,
поэтому поддерживайте спокойствие ребенка;
в большинстве случаев простые и доступные меры могут оказаться эффективными.
Обратитесь к врачу, если:
у ребенка сильное кровотечение;
рана глубокая или длиннее 2 см ;
боль сохраняется более 12 часов;
разошлись края раны;
вы прижали область раны, но кровотечение продолжается дольше 15 минут;
последняя прививка от столбняка была сделана более 5 лет назад;
рана грязная или в нее могла попасть инфекция.
Слайд 11
Запрещается !
Вправлять выпавшие органы
Удалять из раны торчащие костные
отломки
Накладывать холод на выпавшие органы
Накладывать давящую повязку на
выпавшие органы
Удалять из раны инородные тела
Поить пострадавшего при травме живота и в без сознания
Накладывать на рану вату, мазевые повязки, засыпать в рану порошки лекарственных препаратов
Заливать в рану спиртовые растворы
Слайд 12
Травма ногтя или кончика пальца
Повреждение кончика пальца, вызывает
сильную боль, отек, почернение или посинение ногтя.
Что нужно знать:
более
90% повреждений кончиков пальцев не требует врачебной помощи;
после сильного удара по пальцу ноготь в течение нескольких часов чернеет или синеет. Сильная боль вызвана скоплением крови между ногтем и костью.
Слайд 13
Обратитесь к врачу, если:
деформация кости дает основание подозревать
перелом или вывих;
ребенок не может выпрямить палец, что позволяет
подозревать травму сухожилия;
не проходит сильная боль;
движения пальца болезненны;
нарушена чувствительность кожи.
Слайд 14
Укушенные раны животными
обрабатывают так же, как и
все остальные. Нужно помнить, что укушенные раны всегда инфицированы
слюной, при таких ранах обязательны госпитализация и обследование животного на наличие бешенства.
Слайд 15
Раны, вызванные укусами змей и ядовитых насекомых
Укусы змей
вызывают острое отравление, обусловленное специфическим действием змеиного яда.
В
средней полосе, на севере европейской части, Урале, Сибири распространены гадюка обыкновенная, щитомордник.
Яд вводится в тело жертвы с помощью 2-х зубов. Рана имеет вид колотой и мало заметна.
Слайд 16
Признаки:
развиваются в первые минуты после укуса
отек мягких тканей;
пятнистые
кровоизлияния в зоне укуса; могут образовываться пузыри с бесцветной
или красноватой жидкостью;
в первые 20-40 минут развиваются явления шока: бледность, головокружение, тошнота, рвота, частый пульс, снижение артериального давления, иногда периодическая потеря сознания.
Наибольшей выраженности все явления достигают через 8-24 часа.
Слайд 17
Первая медицинская помощь:
отсосать яд (10-15 мин); это позволяет
удалить 30-50% введенного яда и облегчить течение отравления. Процедура
безопасна, т.к. яд, попавший в рот и желудок, отравления не вызывает.
обработать место укуса антисептиком, наложить повязку;
провести иммобилизацию Для чего?;- это препятствует распространение яда
обильное питье;
доставить в лечебное учреждение.
Слайд 18
Нельзя:
1) Категорически нельзя накладывать жгут при укусе гадюковых
змей! На конечность и так действует яд, если нарушить
её кровоснабжение, то конечность может омертветь в течении нескольких минут. После снятия жгута продукты распада тканей отравят организм сильнее самого сильного змеиного яда.
2) Нельзя прижигать место укуса - если яд введён на достаточную глубину (например, при укусе гюрзы). Вы сожгёте ткани, а эффекта никакого не получите
3) Нельзя разрезать место укуса - в итоге инфицируете рану, а польза от этого нулевая.
4) Нельзя употреблять алкоголь (хотя Брэм и указывал на него, как на вернейшее средство, он заблуждался), особенно при укусах аспидов.
5) Нельзя прикладывать траву, землю и прочие подобные вещи - занесёте столбняк, и не только.
Слайд 19
Укусы пчел, ос и шершней
Первая
медицинская помощь:
удалить жало в первые минуты после укуса;
наложить холод
на место укуса
при наличии аллергической чувствительности к продуктам пчеловодства или ядам ос (и др.) – дать пострадавшему 1-2 таблетки антигистаминного средства (димедрол, супрастин, тавигил, диазолин и др.) и доставить в лечебное учреждение.
Слайд 20
Отек Квинке аллергическое заболевание, протекающее с нарушением дыхания
Причина
нарушения дыхания при отеке Квинке
сужение просвета дыхательных путей
из-за аллергического отека
Слайд 21
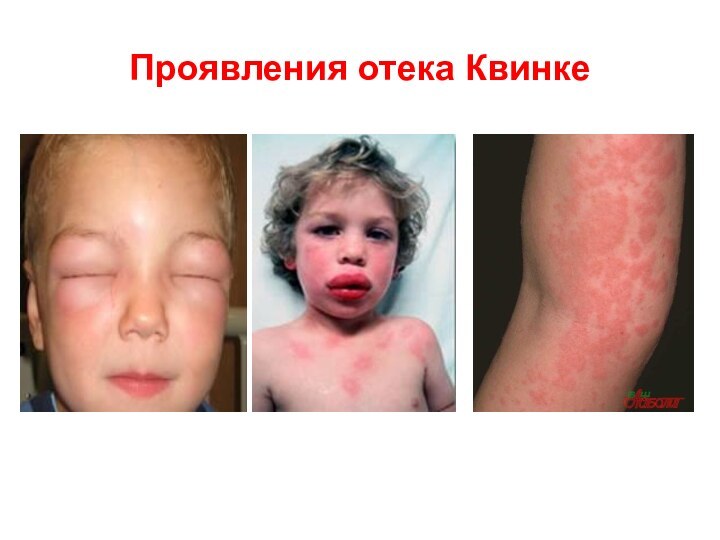
Проявления отека Квинке
Отек и покраснение кожных покровов лица
и шеи
Одышка, удушье
Кожный зуд
Сыпь на коже в виде волдырей
(крапивница)
Слайд 23
Первая помощь при отеке Квинке
Вызвать скорую медицинскую помощь.
Обеспечить
приток свежего воздуха
Расстегнуть давящую одежду
Придать положение полусидя
Придать
стабильное боковое положение
при потере сознания
Наблюдать за сознанием, пульсом, дыханием
Быть готовым к проведению сердечно- легочной реанимации
Слайд 24
Транспортное положение
ребенка с отеком Квинке
(больной в сознании)
Слайд 25
Внезапная смерть
Смерть, наступившая внезапно или не позже 1
часа от начала сердечного приступа в присутствии свидетелей.
Признаки:
потеря сознания;
отсутствие пульса на сонных артериях;
дыхание неспокойное, шумное, частое, затем прекращается;
зрачки расширены;
могут отмечаться однократные тонические судороги.
Слайд 26
Реанимация
Реанимация – восстановление жизнедеятельности организма с помощью комплекса
различных мероприятий (re - повторение, animatio- оживление).
Реанимация возможна потому,
что, прежде, чем окончательно прекратится жизнедеятельность организма, он проходит через стадию, которая называется «терминальное состояние».
Терминальное состояние – состояние, пограничное между жизнью и смертью или, скорее, состояние перехода от жизни к смерти.
К терминальным состояниям относятся: преагония, терминальная пауза, агония, клиническая смерть, а также начальные стадии послереанимационного периода.
Слайд 27
Клиническая смерть. Все проявления жизнедеятельности исчезают (дыхание, кровообращение).
Но необратимых изменений в тканях еще нет. Продолжительность клинической
смерти 5-6 минут. В этот период возможно восстановление жизнедеятельности.
Все терминальные состояния обратимы;
на всех стадиях умирания возможно оживление.
Слайд 31
Кровотечения — это потеря крови в результате нарушения
целостности сосудов.
Причины кровотечений:
Ранение
Закрытые травмы
Осложнения некоторых заболеваний
Слайд 32
Скорость кровотечения зависит от
Вида поврежденного сосуда
● артерия
●
вена
● капилляр
Диаметра поврежденного сосуда
Наличия одежды и обуви на больном
● сдавливая ткани, они уменьшают скорость кровотечения, но «маскируют» объем кровопотери
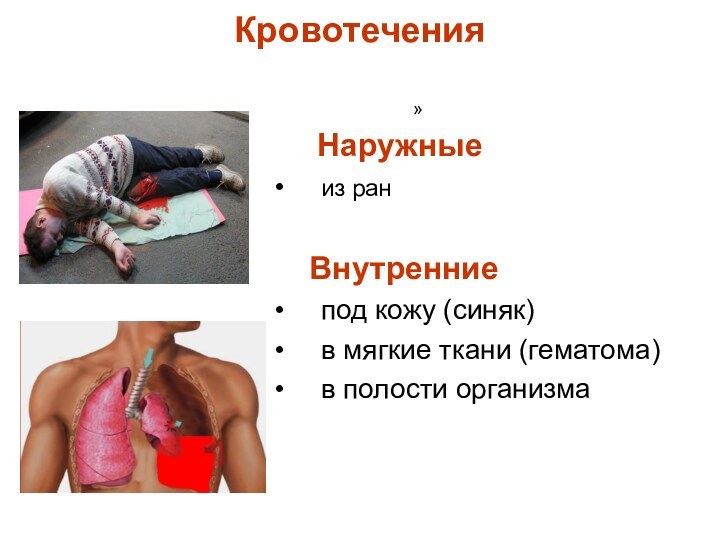
Наружные
из ран
Внутренние
под кожу (синяк)
в мягкие ткани (гематома)
в полости организма
Внутреннее кровотечение
Из поврежденных сосудов
●артериальные
● венозные
При повреждении таких органов как печень, почки, селезенка (паренхиматозное)
Смешанные
Внутренние кровотечения опасны!
вид и диаметр поврежденных сосудов неизвестен
объем и скорость кровопотери можно оценить только по косвенным признакам кровопотери
Слайд 35
Косвенные признаки
острой кровопотери
Жалобы пострадавшего на
головокружение и слабость
Нарастающая бледность кожных покровов
Кожа холодная
и влажная на ощупь
Пульс частый плохо определяется или не определяется на руке в области запястья
(снижение артериального давления)
Учащение дыхания
Нарушение сознания
Слайд 36
Первая помощь при внутреннем кровотечении
Вызвать скорую медицинскую помощь
Придать
пострадавшему противошоковое положение или
Положение соответствующее повреждению
Пострадавшего без сознания
уложить в стабильное боковое положение
Приложить холод к области травмы
Укрыть пострадавшего
Контролировать состояние до приезда скорой медицинской помощи
При невозможности вызвать скорую помощь срочно транспортировать пострадавшего в больницу
Не поить и не кормить пострадавшего
Слайд 37
Наружные кровотечения
Артериальные
Венозные
Капиллярные
Смешанные
Слайд 38
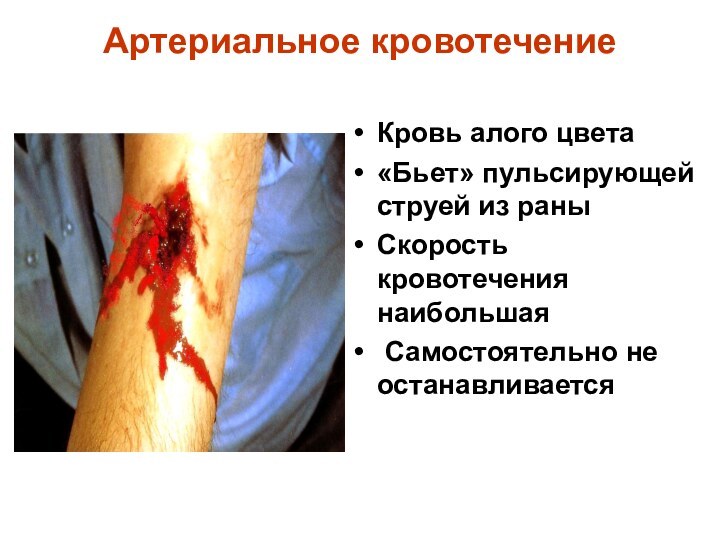
Артериальное кровотечение
Кровь алого цвета
«Бьет» пульсирующей струей из
раны
Скорость кровотечения наибольшая
Самостоятельно не останавливается
Слайд 39
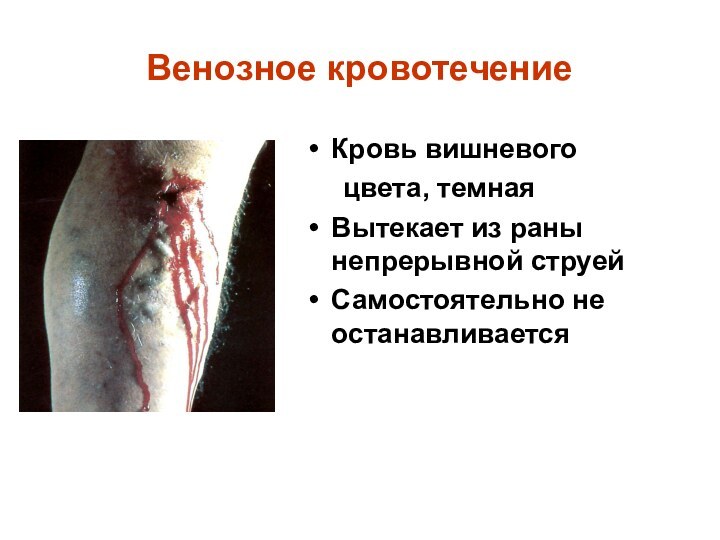
Венозное кровотечение
Кровь вишневого
цвета, темная
Вытекает
из раны непрерывной струей
Самостоятельно не останавливается
Слайд 40
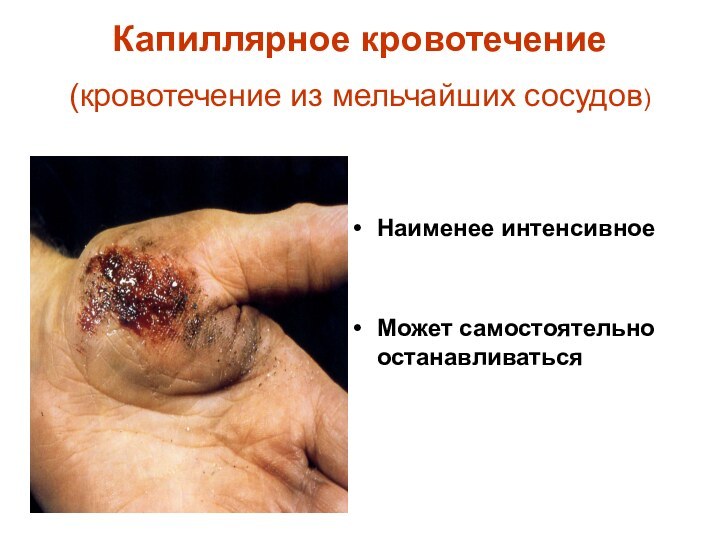
Капиллярное кровотечение
(кровотечение из мельчайших сосудов)
Наименее интенсивное
Может
самостоятельно останавливаться
Слайд 41
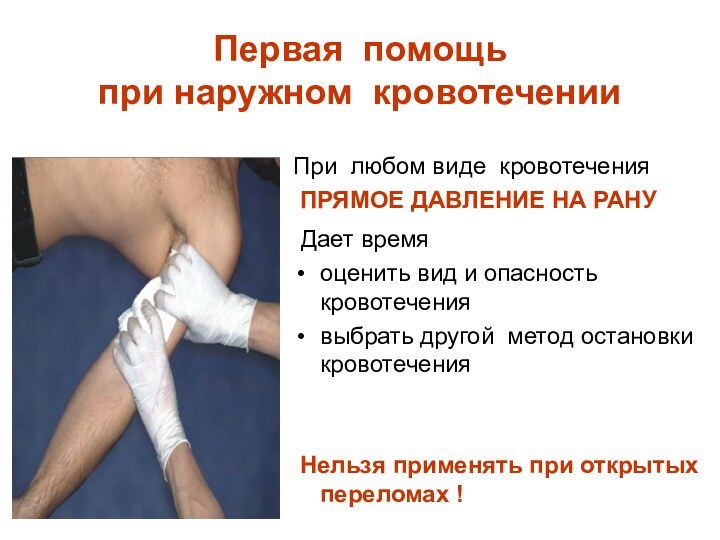
Первая помощь
при наружном кровотечении
При любом виде кровотечения
ПРЯМОЕ ДАВЛЕНИЕ НА РАНУ
Дает время
оценить вид
и опасность кровотечения
выбрать другой метод остановки кровотечения
Нельзя применять при открытых переломах !
Слайд 42
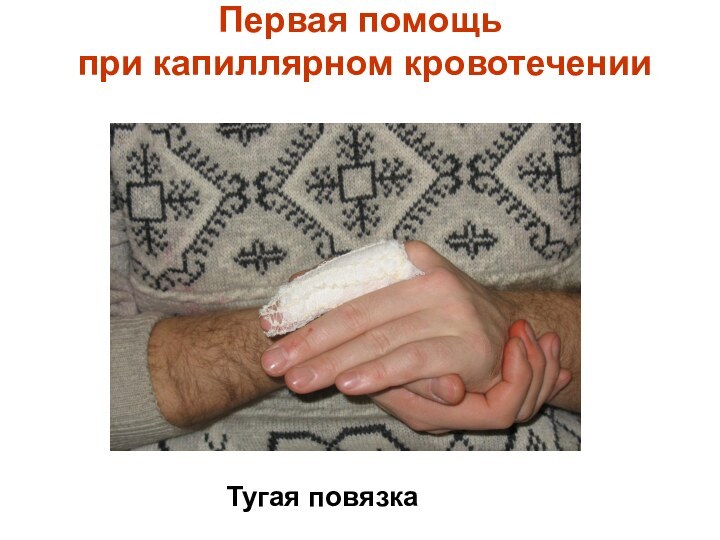
Первая помощь
при капиллярном кровотечении
Тугая повязка
Слайд 43
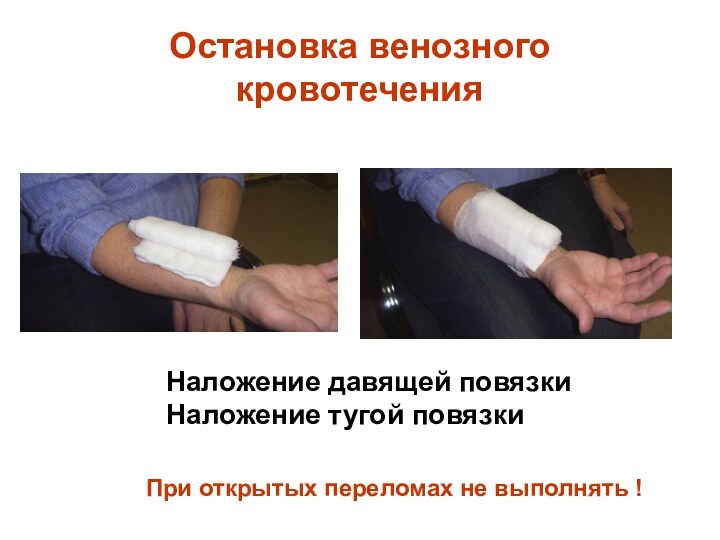
Остановка венозного кровотечения
Наложение давящей
повязки
Наложение тугой повязки
При открытых переломах не выполнять !
Слайд 44
Условия, способствующие остановке кровотечения
Возвышенное положение конечности
Холод на область
травмы
Слайд 45
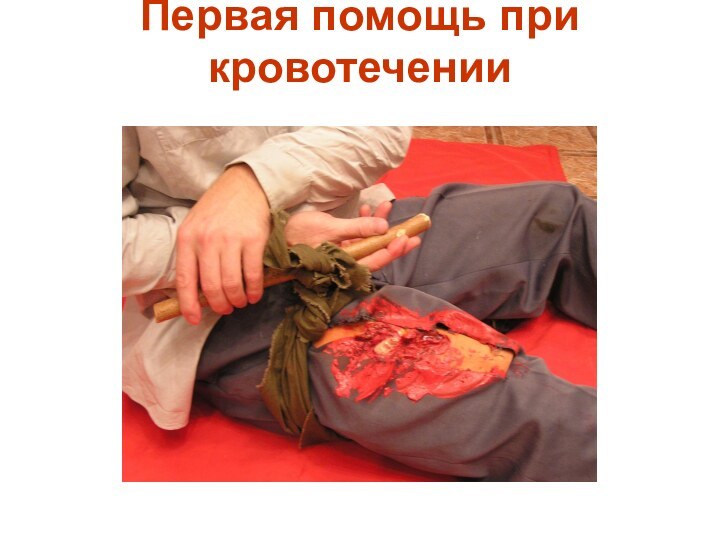
Способы остановки артериального кровотечения
Прямое давление на рану
Прижатие артерии
выше места кровотечения
Наложение давящей повязки
Наложение жгута
табельного
импровизированного
Способы: прямое давление на
рану и давящая повязка
не используют при открытом переломе!
Слайд 46
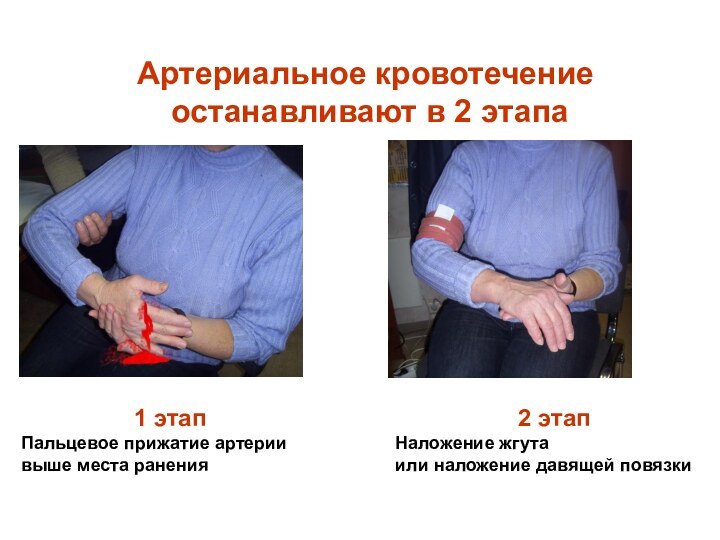
Артериальное кровотечение
останавливают в 2 этапа
1 этап
Пальцевое
прижатие артерии выше места ранения
2 этап
Наложение жгута
или наложение давящей
повязки
Слайд 47
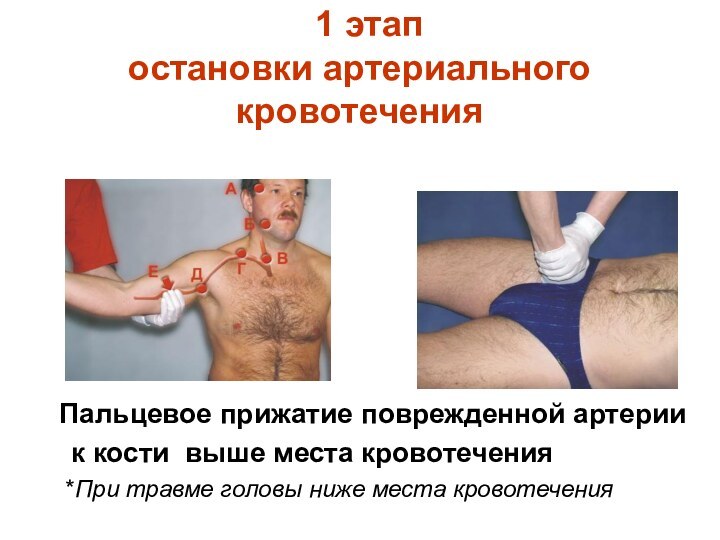
1 этап
остановки артериального кровотечения
Пальцевое прижатие поврежденной артерии
к кости выше места кровотечения
*При травме головы ниже места кровотечения
Слайд 48
Височная
Сонная
Подключичная
Подмышечная
Плечевая
Бедренная
Точки прижатия артерий
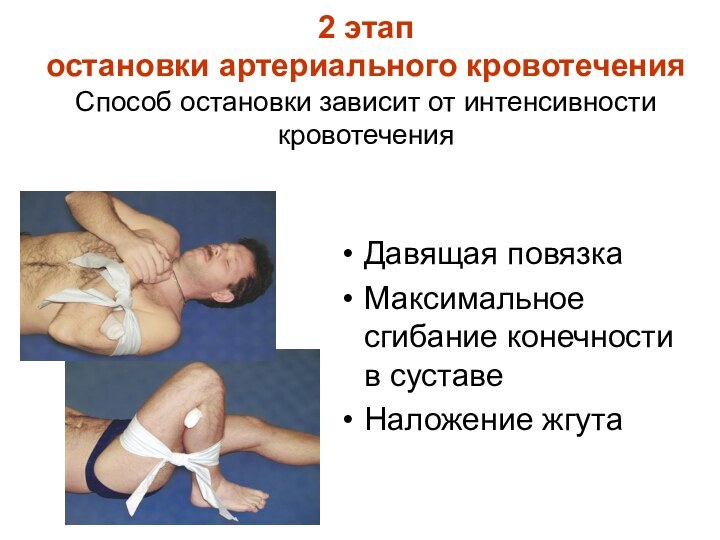
2 этап
остановки артериального
кровотечения
Способ остановки зависит от интенсивности кровотечения
Давящая повязка
Максимальное сгибание конечности в суставе
Наложение жгута
Слайд 50
Кровоостанавливающий жгут накладывается
При сильных артериальных кровотечениях
Травматических
ампутациях
Синдроме длительного сдавления
Жгут накладывается на время не
более 1 часа!
Правила наложения жгута
Слайд 51
Правила наложения жгута
Места наложения жгута
Плечо
Бедро
Слайд 52
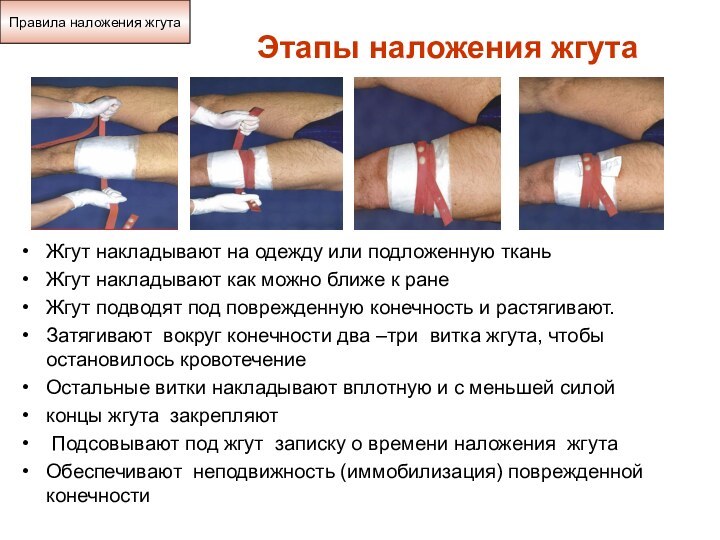
Этапы наложения жгута
Жгут накладывают на одежду или подложенную
ткань
Жгут накладывают как можно ближе к ране
Жгут подводят
под поврежденную конечность и растягивают.
Затягивают вокруг конечности два –три витка жгута, чтобы остановилось кровотечение
Остальные витки накладывают вплотную и с меньшей силой
концы жгута закрепляют
Подсовывают под жгут записку о времени наложения жгута
Обеспечивают неподвижность (иммобилизация) поврежденной конечности
Правила наложения жгута
Слайд 53
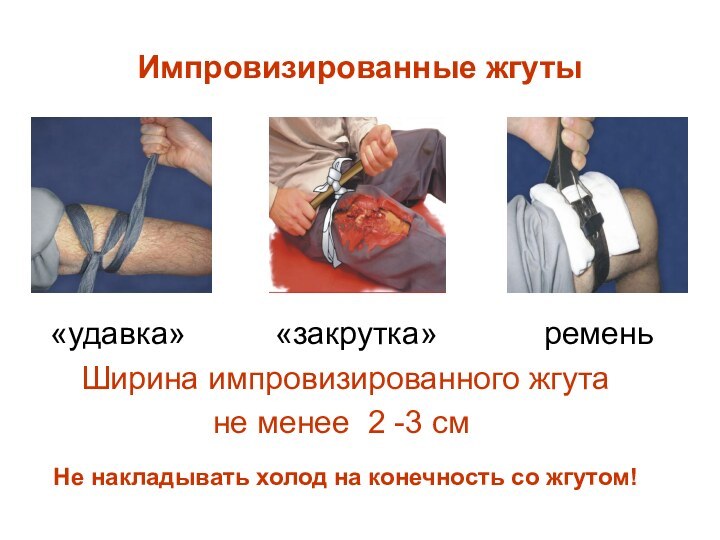
Импровизированные жгуты
«удавка»
«закрутка» ремень
Ширина импровизированного жгута
не менее 2 -3 см
Не накладывать холод на конечность со жгутом!
Слайд 54
Осложнения кровотечений
Сдавление жизненно-важных органов (скопление в
полостях черепа, грудной клетки больших объемов крови приводит к
сдавлению головного мозга, легких, сердца)
Воздушная эмболия (попадание воздуха в зияющий в ране сосуд большого диаметра)
Геморрагический (связанный с кровопотерей) шок
Слайд 55
Большая кровопотеря приводит к
нарушению жизнедеятельности всех органов
и систем.
Это опасное для жизни состояние
называется
ТРАВМАТИЧЕСКИЙ ШОК
Развитие
шока происходит при кровопотере свыше
15-20% (750-1000 мл) объема циркулирующей крови
Слайд 56
Признаки шока
Бледные кожные покровы
Влажная кожа
Нарушение сознания
Учащенное
дыхание
Частый пульс
Пульс плохо определяется (низкое артериальное давление)
Слайд 57
По диаметру лужи крови
лужа крови диаметром 40 см
(со сгустками)
- кровопотеря около 700 мл
лужа крови диаметром 1 м (без сгустков)
- кровопотеря около 500 мл
По размерам раны
рана размером с 1 ладонь кровопотеря около 500 мл
ОЦЕНКА ОБЪЕМА КРОВОПОТЕРИ
Слайд 58
Определение примерной величины
артериального давления
по наличию пульса
Пульс на руке в области запястья определяется
Артериальное давление не ниже 90-100 мм рт ст
Пульс определяется только на плечевой артерии
Артериальное давление не ниже 70-80 мм рт ст
Пульс определяется только на сонных артериях
Артериальное давление не ниже 50 мм рт ст
Слайд 59
Остановить кровотечение
Уложить пострадавшего в противошоковое положение
Вызвать
скорую медицинскую помощь
Обеспечить неподвижность поврежденной области
Выполнить простейшие приемы
обезболивания
Укрыть пострадавшего
Успокоить пострадавшего
Контролировать состояние до приезда скорой медицинской помощи
Первая помощь при шоке
Слайд 60
Носовое кровотечение
Что нужно знать:
носовое кровотечение возникает
легко, поскольку мелкие сосуды носа нетрудно повредить;
сухой воздух, частое
сморкание или ковыряние в носу — самые распространенные причины носового кровотечения;
потеря крови при этом обычно незначительная;
предупредить носовое кровотечение помогают смазывание носовых ходов мазями или вазелином и влажный воздух
Слайд 61
Обратитесь к врачу, если:
кровотечение продолжается дольше
30 минут (вызовите «неотложную помощь»);
возникают неоднократные кровотечения из одной
и той же ноздри;
носовые кровотечения случаются часто;
кровь постоянно затекает ребенку в горло;
появляется кровь в моче или кале;
легко образуются синяки.
Слайд 62
Ваши действия:
Убедитесь, что в носу нет инородного тела.
Успокойте
ребенка: плач усиливает кровотечение. Попросите его сесть, слегка наклонившись
вперед.
Зажмите ребенку нос (всю мягкую часть) на 10 минут, чтобы дать время образоваться сгустку крови.
Если это не помогает, попробуйте снова, но уже на 20 минут.
Слайд 63
Инородное тело попало в глаз
не разрешайте ребенку тереть
поврежденный глаз;
не пытайтесь силой открыть поврежденный глаз;
перед тем как
оказывать помощь, вымойте руки;
глаза двигаются синхронно, поэтому, если вы хотите ограничить движения в одном глазу, надо завязать оба;
посинение вокруг глаза через день после травмы не должно вызывать беспокойства.
Слайд 64
Обратитесь к врачу, если:
глаз поврежден;
вы не можете
извлечь инородное тело сами.
! наложите стерильную салфетку, затем повязку
на оба глаза и обратитесь к врачу.
Слайд 65
Инородное тело в дыхательных путях у ребенка, без
потери сознания
Симптомы
Ребенок задыхается и не может кричать, издает свистящие
шумы, тщетно пытается кашлять, лицо начинает синеть.
Когда обращаться к врачу
Если рядом есть другой человек, пусть кто-нибудь из вас вызывает неотложную помощь, а другой приступает к описанным ниже приемам первой помощи.
! Даже если вам удалось освободить дыхательные пути ребенка от инородного тела и ребенок кажется вам вполне здоровым, обратитесь к врачу.
Чего не следует делать
Не предпринимайте излишних действий, если ребенок в состоянии кашлять, дышать, кричать и разговаривать.
Не пытайтесь ухватить пальцами предмет, застрявший у ребенка в горле: вы можете протолкнуть его еще глубже.
Слайд 66
Приступайте к приемам первой помощи, когда ребенок потеряет
способность кашлять или когда кашель резко ослабеет. прием Хаймлиха
(Heimlich).
Встаньте сзади ребенка и обхватите его руками на уровне
пояса.
2. Сожмите руку в кулак.
Обхватите кулак другой
рукой. Большой палец
кулака прижмите к середине живота
ребенка чуть выше пупка
(то есть значительно ниже грудины).
Слайд 67
3. Выставив вперед локти, быстрыми
резкими движениями надавливайте
кулаком на живот ребенка,
направляя свои движения вглубь
и
вверх.
4. Продолжайте надавливать на
живот до выталкивания инородного
тела, прибытия врача или
до тех пор, пока ребенок не
потеряет сознание.
Слайд 68
Обморок – приступ, сопровождающийся кратковременной , внезапной потерей
сознания и быстрым, самостоятельным восстановлением нормального состояния.
Симптомы:
Ребенок ощущает резкую
слабость, головокружение, потемнение в глазах, иногда – звон в ушах. Отмечается бледность, капли пота на лице. Пульс редкий, тонус мышц снижен.
В горизонтальном положении сознание быстро восстанавливается.
Слайд 69
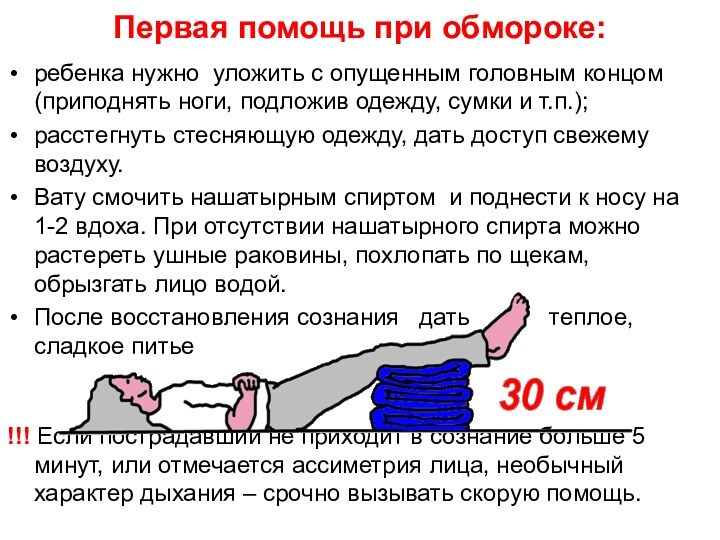
Первая помощь при обмороке:
ребенка нужно уложить с опущенным
головным концом (приподнять ноги, подложив одежду, сумки и т.п.);
расстегнуть
стесняющую одежду, дать доступ свежему воздуху.
Вату смочить нашатырным спиртом и поднести к носу на 1-2 вдоха. При отсутствии нашатырного спирта можно растереть ушные раковины, похлопать по щекам, обрызгать лицо водой.
После восстановления сознания дать теплое, сладкое питье
!!! Если пострадавший не приходит в сознание больше 5 минут, или отмечается ассиметрия лица, необычный характер дыхания – срочно вызывать скорую помощь.
Слайд 70
Эпилептический припадок
Эпилептический припадок развивается внезапно. Ребенок теряет сознание
и падает, при этом возможны травмы.
Кожные покровы сначала
бледные, затем синеют. Большой судорожный припадок характеризуется сильными сокращениями мышц,
возможно прикусывание языка,
телесные повреждения,
непроизвольное мочеиспускание.
Продолжительность приступа
– до нескольких минут.
Слайд 71
Первая доврачебная помощь при эпилепсии
заключается в предохранении от
ушибов, облегчении дыхания, предупреждении прикусывания языка.
Для этого между
коренными зубами вставить ручку столовой ложки, обернутую тканью, или деревянный предмет. Под голову положить предметы, смягчающие удары (одеяло, одежду, сумку).
!!! Недопустимо пытаться силой предупреждать судороги.
После окончания припадка ребенку необходимо дать возможность отдохнуть. При повторении судорог через короткое время – вызвать «Скорую помощь».
Слайд 72
Тепловой и солнечный удары
Тепловой удар развивается в результате
воздействия внешних тепловых факторов или нарушения теплоотдачи. К этому
состоянию может привести длительное нахождение в условиях с высокой температурой и повышенной влажностью, особенно при выполнении тяжелой и длительной физической работы.
Солнечный удар развивается при длительном воздействии прямых солнечных лучей на область головы.
Несмотря на то, что причины и механизмы развития этих состояний различны, клиническое течение и помощь при них одинаковы.
Слайд 73
Признаки:
общее недомогание, чувство разбитости;
головная боль, головокружение;
тошнота, рвота;
покраснение кожи
лица;
одышка;
сердцебиение;
повышение температуры;
обильное потоотделение;
иногда возможны носовые кровотечения, потеря сознания, судороги.
Слайд 74
Первая медицинская помощь:
пострадавшего поместить в тень или прохладное
помещение;
уложить горизонтально, ноги приподнять;
расстегнуть стесняющую одежду;
побрызгать холодной водой на
лицо;
холод на голову (пузырь со льдом, охлаждающий термопакет, холодные примочки);
обтереть мокрым полотенцем тело;
внутрь – прохладное питье;
при потере сознания – вдыхание паров нашатыря.
Слайд 75
Повреждение костно-суставного аппарата. Травмы черепа.
Различают следующие виды повреждений
костно-суставного аппарата:
а) растяжение связок;
б) вывихи;
в) закрытые переломы со смещением
отломков и без смещения;
г) открытые переломы разной степени тяжести;
д) травмы черепа.
Слайд 76
Растяжение связок — нарушение эластичности связочного аппарата.
Причина
растяжения — прыжок, падение, поднятие тяжестей, некоординированное движение.
Первые признаки:
боль, припухлость, затруднение движения в поврежденном месте.
СПОСОБЫ ОКАЗАНИЯ ПЕРВОЙ ПОМОЩИ: в зависимости от места поражения накладывается тугая повязка определенного вида, пораженное место переводят в возвышенное по отношению к туловищу положение, прикладывают холод.
Слайд 77
Вывихи — это смещение суставных отделов костей. При
вывихе нарушается целостность суставной сумки, иногда разрываются связки. Причины
те же, что и у растяжения.
Первая помощь.
Создать покой, снизить боль,
НЕ ПЫТАТЬСЯ ВПРАВЛЯТЬ ВЫВИХ. ЭТО ОБЯЗАННОСТЬ ВРАЧА!
Слайд 78
Переломы — это нарушение целостности кости.
Переломы бывают
открытыми
с наружным кровотечением
и повреждением мягких тканей
и
закрытыми. Закрытые могут
быть как со смещением
отломков так и без него.
Слайд 79
Признаки перелома: боль, припухлость, кровоподтек, подвижность в нетипичном
месте, нарушение функции.
При повреждении ребер
возникают боль и
затруднение
дыхания. При переломе костей
таза нарушаются функции
тазовых органов, движения в
нижних конечностях. Переломы
также могут сопровождаться
травматическим шоком.
Слайд 80
Признаки открытых переломов
Вышеперечисленные
признаки
Рана
в месте перелома
Возможно кровотечение
из раны
В ране могут определяться
костные отломки
Слайд 81
Порядок оказания помощи при закрытых переломах
Осмотреть пострадавшего
Успакоить
Оценить состояние
пульса
Вызвать СМП
Выполнить транспортную иммобилизацию
Приложить холод к области травмы
Контролировать состояние
пострадавшего
Слайд 82
Порядок оказания помощи при открытых переломах
Остановить кровотечение
Обработать кожу
вокруг раны
Наложить стерильную повязку
на рану
Оценить состояние пульса
Провести осмотр
пострадавшего
(исключить другие травмы)
Выполнить транспортную иммобилизацию
Приложить холод к области травмы
При «плохом» пульсе придать противошоковое положение
Контролировать состояние пострадавшего
Слайд 83
Транспортная иммобилизация
Придание неподвижности поврежденной конечности (переломы, ожоги,
ранения)
Используется на момент транспортировки пострадавшего в больницу
Проводится табельными и
подручными шинами или аутоиммобилизацией
Слайд 84
Основные правила иммобилизации
Шина должна фиксировать суставы выше и
ниже места перелома
При переломе бедра и плеча шина должна
фиксировать три сустава
Конечность должна находиться в наименее болезненном положении
Шина должна быть обернута мягкой материей или наложена на одежду
Снимают обувь только на высоких каблуках
Шину моделируют по здоровой стороне
Слайд 85
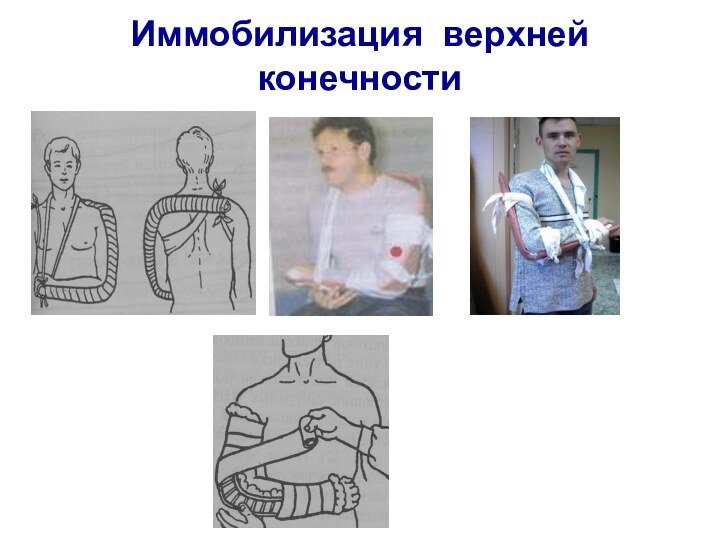
Иммобилизация верхней конечности
Слайд 86
Иммобилизация нижней конечности
Слайд 87
Травмы черепа
Сопровождаются потерей сознания, тошнотой, рвотой, сильными
головными болями, головокружением.
ПЕРВАЯ ПОМОЩЬ ДО ОБЯЗАТЕЛЬНОГО медицинского обследования
— полный покой и холод на голову.
!!! ОЧЕНЬ ВАЖНО, чтобы даже незначительные травмы черепа не проходили незамеченными. Помните, что ушибы опасны внутренними кровотечениями. Особенно опасны травмы височной и затылочной областей черепа, так как в этих местах мозг защищен несколько хуже, чем в теменной и лобной частях.