Слайд 2
ГН – это инфекционно-аллергическое заболевание с
преимущественным поражением клубочков с последующим вовлечением в патологический процесс
канальцев и других структур почечной ткани.
Гломерулонефрит (ГН)
Слайд 3
Когда этот процесс ограничен почечной паренхимой, он называется
«первичным»гломерулонефритом.
Если же он является частью распространенного иммунного процесса,
то классифицируется как «вторичный» гломерулонефрит.
Первичный и вторичный ГН
Слайд 4
Гломерулонефрит - воспаление клубочков почек аутоиммунного характера
Слайд 5
Этиология ГН. Причины:
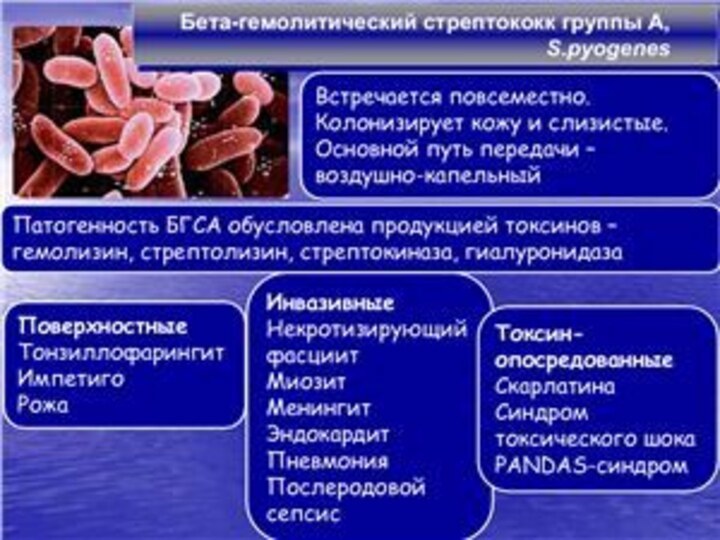
Бактериальная инфекция (бета-гемолитический стрептококк, стафилококк, пневмококк);
Небактериальная
инфекция (вирусы, вакцины, сыворотки, лекарственные и токсические вещества).
Слайд 6
Этиология ГН. Предрасполагающие факторы:
Острая и хроническая очаговая инфекция;
Острые
и хронические заболевания дыхательных путей;
Переохлаждение;
Повторные введения сывороток и вакцин;
Индивидуальная
непереносимость лекарственных веществ;
Действие токсических веществ (алкоголь, органические растворители, ртуть).
Слайд 9
Патогенез гломерулонефритов- аутоиммунный
1 вариант – образование в
крови цитоиммунных комплексов «антген=антитело» (где антигеном является бета-гемолитический стрептококк),
которые повреждают почечные клубочки.
2 вариант – продуцирование противопочечных аутоантител
Слайд 10
Классификация гломерулонефритов (ГН)
Варианты течения ГН
ОДГН:
ХГН:
типичный атипичный рецидив ремиссия
Клинические варианты ХГН:
Латентный;
Гематурический;
Гипертонический;
Нефротический;
Смешанный.
Слайд 11
Клиника ОДГН складывается из основной триады симптомов
1.
Артериальная гипертензия – стабильно высокие цифры АД (САД –
150-160 мм.рт.ст.)
2. Отеки – появляются по утрам, чаще на лице, под глазами, «бледные отеки»
3. Мочевой синдром – моча цвета «мясных помоев» (макрогематурия), эритроциты в моче (микрогематурия), белок в моче (протеинурия)
Слайд 12
Варианты течения ОДГН
1. Острый – возникает
резко, обычно после перенесенной стрептококковой инфекции (ангины)
2. Затяжной или
бессимптомный – обычно только мочевой синдром без клинических проявлений
3. Нефротический – отеки, массивная протеинурия, боли в пояснице и т.п.
Слайд 13
Типичные проблемы пациента при ОДГН:
Боль в поясничной области;
Тошнота;
Рвота;
Одышка;
Головная
боль;
Учащенная иногда болезненное мочеиспускание;
Отеки различной степени выраженности;
Изменение цвета мочи
вплоть до цвета «мясных помоев».
Слайд 14
Латентная форма ХГН
Латентная форма встречается у 45% пациентов,
протекает с изолированным мочевым синдромом, без отеков и артериальной гипертензии.
Характеризуется умеренной гематурией, протеинурией, лейоцитурией.
Течение медленно прогрессирующее (до 10-20 лет), развитие уремии наступает поздно.
Слайд 15
Гематурическая форма ХГН
При гематурическом варианте хронического гломерулонефрита (5%)
отмечается стойкая гематурия, эпизоды макрогематурии, анемия.
Течение данной формы
относительно благоприятное, уремия возникает редко.
Слайд 16
Гипертоническая форма ХГН
Гипертоническая форма ХГН развивается в 20%
случаев и протекает с артериальной гипертонией при слабо выраженном
мочевом синдроме.
АД повышается до 200/120 мм рт. ст., нередко подвергается значительным суточным колебаниям.
Течение этой формы нефрита длительное и неуклонно прогрессирующее с исходом в ХПН.
Слайд 17
Нефротическая форма ХГН
Нефротический вариант, встречается в 25% случаев,
протекает с массивной протеинурией (свыше 3 г/сут.), стойкими диффузными
отеками, гипо- и диспротеинемией, гиперлипидемией, водянкой серозных полостей (асцитом, гидроперикардом, плевритом) и связанных с ними одышкой, тахикардией, жаждой.
Слайд 18
Смешанная форма ХГН
Нефротический и гипертензивный синдромы составляют суть
наиболее тяжелой, смешанной формы хронического гломерулонефрита (7% наблюдений).
Протекает
с гематурией, выраженной протеинурией, отеками, артериальной гипертензией.
Неблагоприятный исход определяется быстрым развитием почечной недостаточности.
Слайд 19
Типичные проблемы пациента при ХГН:
Высокое АД (характерно для
гипертонического варианта).
Резкая головная боль.
Отеки, олигурия вплоть до анурии (характерны
для нефротического варианта).
Моча цвета «мясных помоев» (гематурический вариант).
Общая слабость.
Нарушение зрения.
Слайд 20
Обследование пациента:
Объективные методы обследования:
-
осмотр – отеки на лице, землистый цвет кожи;
- пальпация
– боли в поясничной области, с-м Пастернацкого +;
- аускультация – повышение АД.
Лабораторные методы исследования:
- ОАК – лейкоцитоз, ускоренная СОЭ;
- биохимическое исследование крови – азотемия, диспротеинемия;
- ОАМ – протеинурия, гематурия, цилиндрурия;
- анализ мочи по Зимницкому – снижение филитрационной и концентрационной ф-ции.
Дополнительные методы исследования – УЗИ почек, ЭКГ, глазное дно.
Слайд 24
Возможные осложнения:
Эклампсия или ангиоспастическая энцефалопатия;
Острая сердечная недостаточность;
Острая почечная
недостаточность;
Нарушение мозгового кровообращения;
Отек легких;
Переход в хроническую форму;
Хроническая почечная недостаточность.
Слайд 25
Принципы лечения ГН:
Стационарное, амбулаторное;
Режим, диета №7а, 7б, 7;
Медикаментозное
лечение: антибиотики, гипотензивные, мочегонные, спазмолитики, сердечные гликозиды, антигистаминные, ГКС,
иммунодепрессанты, анаболические гормоны, НПВС;
Гемосорбция; плазмоферез; гемодиализ (при ОПН).
«Д» наблюдение; СКЛ
Слайд 29
Сестринское обслуживание пациентов в стационаре:
Контроль за ЧДД, АД,
пульсом, цветом кожи, характером и количеством мочи;
Дать рекомендации по
соблюдению пищевого, двигательного и фармакологического режима;
Создание удобного положения пациента с целью уменьшения боли;
Проветривание палаты, сан-эпид режим в отделении;
Восполнение дефицита самообслуживания;
Помощь пациенту в различные периоды лихорадки;
Смена нательного и постельного белья;
Подготовка пациента к исследованиям;
Психологическая поддержка пациента;
Беседа с родственниками, необходимые рекомендации;
Четкое выполнение назначений врача.