- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Ультразвуковое исследование. Ультразвуковая диагностика в педиатрии
Содержание
- 2. ПРЕЗЕНТАЦИЯ Кафедра:Лучевой диагностики и лучевой терапии
- 3. На тему: Ультразвуковое исследование. Ультразвуковая диагностика в педиатрии
- 4. ПЛАН:ВведениеФизические основыСоставляющие системы ультразвуковой диагностикиМетодики ультразвукового исследованияОпасность и побочные эффектыАппарат ультразвуковой диагностикиТермины, понятия, сокращения
- 5. Ультразвуковое исследование (УЗИ) — неинвазивное исследование организма человека или животного с помощью ультразвуковых волн.
- 7. Физическая основа УЗИ — пьезоэлектрический эффект. При
- 8. Любая среда, в том числе и ткани
- 9. Ультразвуковые колебания при распространении подчиняются законам геометрической
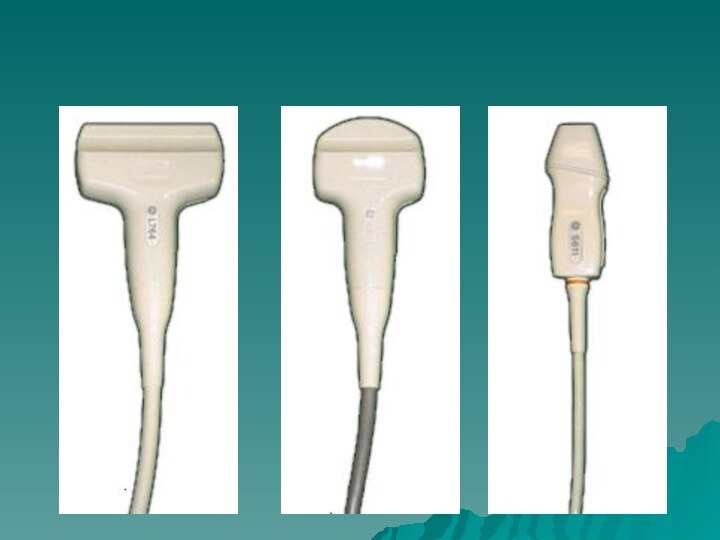
- 10. Генератором ультразвуковых волн является датчик, который одновременно
- 11. Линейные датчики используют частоту 5-15 Мгц. Преимуществом
- 12. Конвексный датчик использует частоту 1,8-7,5 МГц. Имеет
- 13. Секторный датчик работает на частоте 1,5-5 Мгц.
- 15. Методики ультразвукового исследованияОтраженные эхосигналы поступают в усилитель
- 16. B-режим. Методика даёт информацию в виде двухмерных
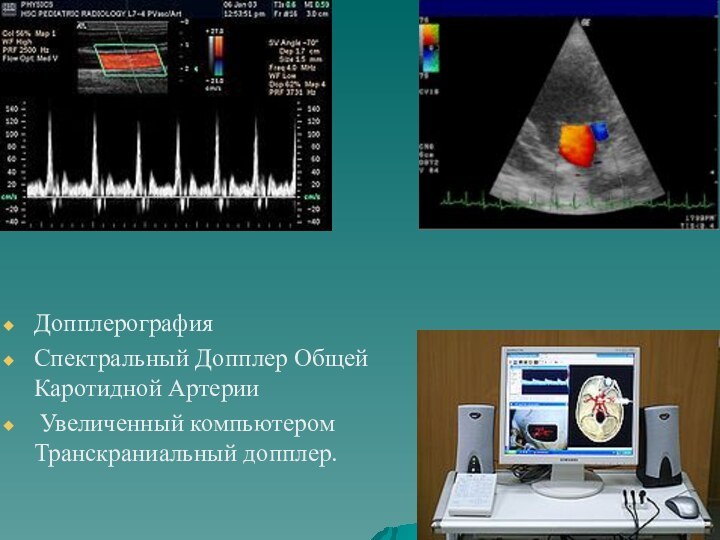
- 17. Допплерография Спектральный Допплер Общей Каротидной Артерии Увеличенный компьютером Транскраниальный допплер.
- 18. Допплерография - методика основана на использовании эффекта
- 19. Потоковая спектральная допплерография (ПСД)Предназначена для оценки кровотока
- 20. Цветовое допплеровское картирование (ЦДК)Основано на кодировании в
- 21. Трёхмерное допплеровское картирование и трёхмерная ЭДМетодики, дающие
- 22. Тканевое эхоконтрастированиеОбеспечивается избирательностью включения эхоконтрастных веществ в
- 23. Ультразвуковое исследование в целом считается безопасным способом
- 24. Применение ультразвука для диагноза при серьёзных повреждениях
- 25. Эхокардиография (ЭхоКГ) — это ультразвуковая диагностика заболеваний
- 26. Трёхмерное ультразвуковое исследование 29-недельного плода.Этот эффект широко
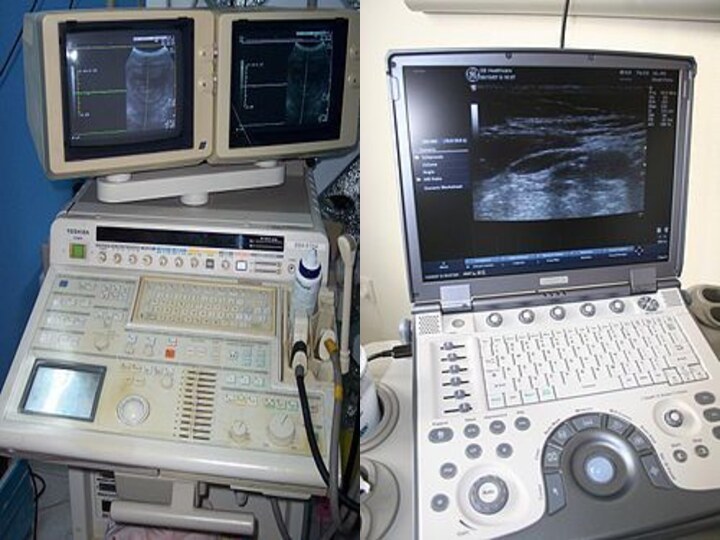
- 27. Аппарат ультразвуковой диагностикиАппарат ультразвуковой диагностики (УЗИ сканер)
- 28. Термины, понятия, сокращенияAdvanced 3D — расширенная программа
- 29. Color doppler (CFM или CFA) — цветовой
- 30. Power doppler — энергетический допплер — качественная
- 31. Tissue Velocity Imaging' — тканевой допплер (Tissue
- 32. Преимущества проведения УЗИ в педиатрииУльтразвуковая диагностика совершенно
- 33. Нейросонография проводится в раннем грудном возрасте, пока
- 34. Вовремя проведенная УЗИ-диагностика поможет доктору поставить точный
- 35. УЗИ почек у детей: Наиболее популярным в
- 36. УЗИ мозга ребёнку делают с целью определения
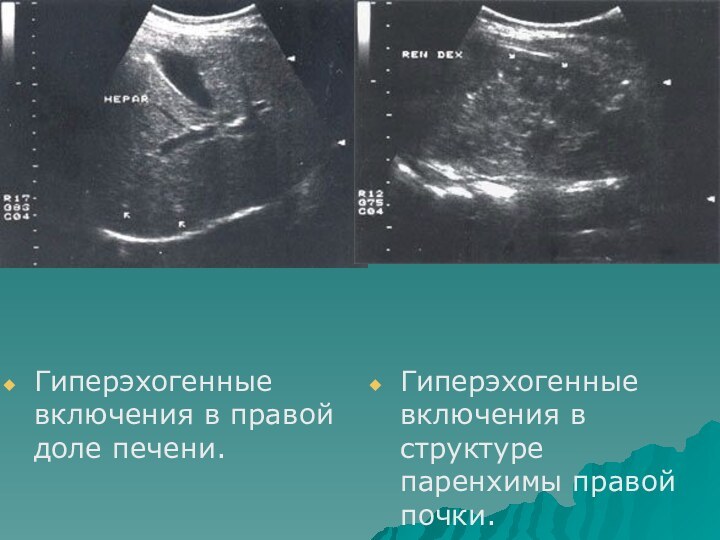
- 37. Гиперэхогенные включения в правой доле печени.Гиперэхогенные включения в структуре паренхимы правой почки.
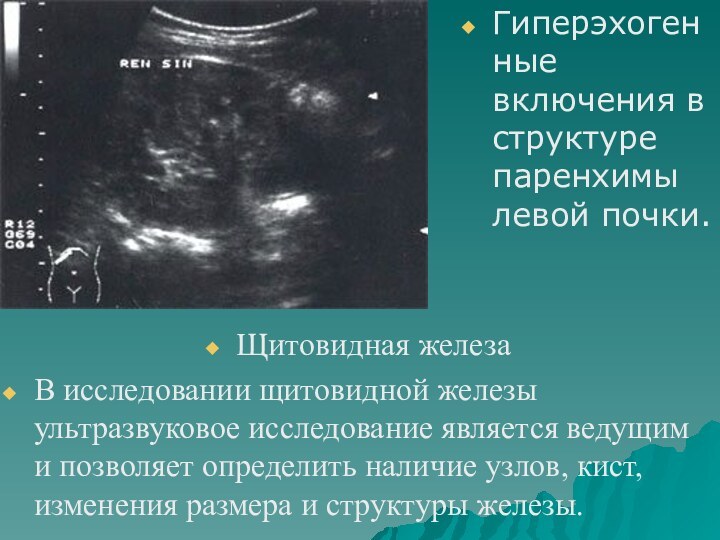
- 38. Гиперэхогенные включения в структуре паренхимы левой почки.Щитовидная
- 39. Методика исследования селезенки по сути дела совпадает
- 40. Ультразвуковое исследование поджелудочной железы выполняют в положении
- 41. Так как топографически поджелудочная железа лежит не
- 42. Исследование печени и желчного пузыря. Больных обследуют
- 43. Ультразвуковое исследование желчного пузыря возможно только при
- 44. Скачать презентацию
- 45. Похожие презентации
ПРЕЗЕНТАЦИЯ Кафедра:Лучевой диагностики и лучевой терапии






































Слайд 4
ПЛАН:
Введение
Физические основы
Составляющие системы ультразвуковой диагностики
Методики ультразвукового исследования
Опасность и
побочные эффекты
Слайд 5 Ультразвуковое исследование (УЗИ) — неинвазивное исследование организма человека
или животного с помощью ультразвуковых волн.
Слайд 7 Физическая основа УЗИ — пьезоэлектрический эффект. При деформации
монокристаллов некоторых химических соединений (кварц, титанат бария) под воздействием
ультразвуковых волн, на поверхности этих кристаллов возникают противоположные по знаку электрические заряды — прямой пьезоэлектрический эффект. При подаче на них переменного электрического заряда, в кристаллах возникают механические колебания с излучением ультразвуковых волн. Таким образом, один и тот же пьезоэлемент может быть попеременно то приёмником, то источником ультразвуковых волн. Эта часть в ультразвуковых аппаратах называется акустическим преобразователем, трансдюсером или датчиком.Ультразвук распространяется в средах в виде чередующихся зон сжатия и расширения вещества. Звуковые волны, в том числе и ультразвуковые, характеризуются периодом колебания — временем, за которое молекула (частица) совершает одно полное колебание; частотой — числом колебаний в единицу времени; длиной — расстоянием между точками одной фазы и скоростью распространения, которая зависит главным образом от упругости и плотности среды. Длина волны обратно пропорциональна её частоте. Чем меньше длина волн, тем выше разрешающая способность ультразвукового аппарата. В системах медицинской ультразвуковой диагностики обычно используют частоты от 2 до 10 МГц. Разрешающая способность современных ультразвуковых аппаратов достигает 1-3 мм.
Слайд 8 Любая среда, в том числе и ткани организма,
препятствует распространению ультразвука, то есть обладает различным акустическим сопротивлением,
величина которого зависит от их плотности и скорости распространения звуковых волн. Чем выше эти параметры, тем больше акустическое сопротивление. Такая общая характеристика любой эластической среды обозначается термином «импеданс».Достигнув границы двух сред с различным акустическим сопротивлением, пучок ультразвуковых волн претерпевает существенные изменения: одна его часть продолжает распространяться в новой среде, в той или иной степени поглощаясь ею, другая — отражается. Коэффициент отражения зависит от разности величин акустического сопротивления граничащих друг с другом тканей: чем это различие больше, тем больше отражение и, естественно, больше амплитуда зарегистрированного сигнала, а значит, тем светлее и ярче он будет выглядеть на экране аппарата. Полным отражателем является граница между тканями и воздухом.
В простейшем варианте реализации метод позволяет оценить расстояние до границы разделения плотностей двух тел, основываясь на времени прохождения волны, отраженной от границы раздела. Более сложные методы исследования (например, основанные на эффекте Допплера) позволяют определить скорость движения границы раздела плотностей, а также разницу в плотностях, образующих границу.
Слайд 9 Ультразвуковые колебания при распространении подчиняются законам геометрической оптики.
В однородной среде они распространяются прямолинейно и с постоянной
скоростью. На границе различных сред с неодинаковой акустической плотностью часть лучей отражается, а часть преломляется, продолжая прямолинейное распространение. Чем выше градиент перепада акустической плотности граничных сред, тем большая часть ультразвуковых колебаний отражается. Так как на границе перехода ультразвука из воздуха на кожу происходит отражение 99,99 % колебаний, то при ультразвуковом сканировании пациента необходимо смазывание поверхности кожи водным желе, которое выполняет роль переходной среды. Отражение зависит от угла падения луча (наибольшее при перпендикулярном направлении) и частоты ультразвуковых колебаний (при более высокой частоте большая часть отражается).Для исследования органов брюшной полости и забрюшинного пространства, а также полости малого таза используется частота 2,5 — 3,5 МГц, для исследования щитовидной железы используется частота 7,5 МГц.
Особый интерес в диагностике вызывает использование эффекта Допплера. Суть эффекта заключается в изменении частоты звука вследствие относительного движения источника и приемника звука. Когда звук отражается от движущегося объекта, частота отраженного сигнала изменяется (происходит сдвиг частоты).
Слайд 10 Генератором ультразвуковых волн является датчик, который одновременно играет
роль приемника отраженных эхосигналов. Генератор работает в импульсном режиме,
посылая около 1000 импульсов в секунду. В промежутках между генерированием ультразвуковых волн пьезодатчик фиксирует отраженные сигналы.Ультразвуковой датчик
В качестве детектора или трансдюсора применяется сложный датчик, состоящий из нескольких сотен мелких пьезокристаллических преобразователей, работающих в одинаковом режиме. В датчик вмонтирована фокусирующая линза, что дает возможность создать фокус на определенной глубине.
Слайд 11 Линейные датчики используют частоту 5-15 Мгц. Преимуществом линейного
датчика является полное соответствие исследуемого органа положению самого трансдюсора
на поверхности тела. Недостатком линейных датчиков является сложность обеспечения во всех случаях равномерного прилегания поверхности трансдюсора к коже пациента, что приводит к искажениям получаемого изображения по краям. Также линейные датчики за счет большей частоты позволяют получать изображение исследуемой зоны с высокой разрешающей способностью, однако глубина сканирования достаточно мала (не более 11 см). Используются в основном для исследования поверхностно расположенных структур — щитовидной железы, молочных желез, небольших суставов и мышц, а также для исследования сосудов.Слайд 12 Конвексный датчик использует частоту 1,8-7,5 МГц. Имеет меньшую
длину, поэтому добиться равномерности его прилегания к коже пациента
более просто. Однако при использовании конвексных датчиков получаемое изображение по ширине на несколько сантиметров больше размеров самого датчика. Для уточнения анатомических ориентиров врач обязан учитывать это несоответствие. За счет меньшей частоты глубина сканирования достигает 20-25 см. Обычно используется для исследования глубоко расположенных органов — органы брюшной полости и забрюшинного пространства, мочеполовой системы, тазобедренные суставы.Слайд 13 Секторный датчик работает на частоте 1,5-5 Мгц. Имеет
ещё большее несоответствие между размерами трансдюсора и получаемым изображением,
поэтому используется преимущественно в тех случаях, когда необходимо с маленького участка тела получить большой обзор на глубине. Наиболее целесообразно использование секторного сканирования при исследовании, например, через межреберные промежутки. Типичным применением секторного датчика является эхокардиография — исследование сердца.
Слайд 15
Методики ультразвукового исследования
Отраженные эхосигналы поступают в усилитель и
специальные системы реконструкции, после чего появляются на экране телевизионного
монитора в виде изображения срезов тела, имеющие различные оттенки черно-белого цвета. Оптимальным является наличие не менее 64 градиентов цвета черно-белой шкалы. При позитивной регистрации максимальная интенсивность эхосигналов проявляется на экране белым цветом (эхопозитивные участки), а минимальная — чёрным (эхонегативные участки). При негативной регистрации наблюдается обратное положение. Выбор позитивной или негативной регистрации не имеет значения. Изображение, получаемое при исследовании, может быть разным в зависимости от режимов работы сканера. Выделяют следующие режимы:A-режим. Методика даёт информацию в виде одномерного изображения, где первая координата, это амплитуда отраженного сигнала от границы сред с разным акустическим сопротивлением, а вторая расстояние до этой границы. Зная скорость распространения ультразвуковой волны в тканях тела человека, можно определить расстояние до этой зоны, разделив пополам (так как ультразвуковой луч проходит этот путь дважды) произведение времени возврата импульса на скорость ультразвука.
Слайд 16 B-режим. Методика даёт информацию в виде двухмерных серошкальных
томографических изображений анатомических структур в масштабе реального времени, что
позволяет оценивать их морфологическое состояние.M-режим. Методика даёт информацию в виде одномерного изображения, вторая координата заменена временной. По вертикальной оси откладывается расстояние от датчика до лоцируемой структуры, а по горизонтальной — время. Используется режим в основном для исследования сердца. Дает информацию о виде кривых, отражающих амплитуду и скорость движения кардиальных структур.
Слайд 17
Допплерография
Спектральный Допплер Общей Каротидной Артерии
Увеличенный
компьютером Транскраниальный допплер.
Слайд 18 Допплерография - методика основана на использовании эффекта Допплера.
Сущность эффекта состоит в том, что от движущихся объектов
ультразвуковые волны отражаются с измененной частотой. Этот сдвиг частоты пропорционален скорости движения лоцируемых структур — если движение направлено в сторону датчика, то частота увеличивается, если от датчика — уменьшается.
Слайд 19
Потоковая спектральная допплерография (ПСД)
Предназначена для оценки кровотока в
относительно крупных сосудах и камерах сердца. Основным видом диагностической
информации является спектрографическая запись, представляющая собой развертку скорости кровотока во времени. На таком графике по вертикальной оси откладывается скорость, а по горизонтальной — время. Сигналы, отображающиеся выше горизонтальной оси, идут от потока крови, направленного к датчику, ниже этой оси — от датчика. Помимо скорости и направления кровотока, по виду допплеровской спектрограммы можно определить характер потока крови: ламинарный поток отображается в виде узкой кривой с четкими контурами, турбулентный — широкой неоднородной кривой.Непрерывная (постоянноволновая) ПСД
Методика основана на постоянном излучении и постоянном приеме отраженных ультразвуковых волн. При этом величина сдвига частоты отраженного сигнала определяется движением всех структур на пути ультразвукового луча в пределах глубины его проникновения. Недостаток: невозможность изолированного анализа потоков в строго определенном месте. Достоинства: допускает измерение больших скоростей потоков крови.
Импульсная ПСД
Методика базируется на периодическом излучении серий импульсов ультразвуковых волн, которые, отразившись от эритроцитов, последовательно воспринимаются тем же датчиком. В этом режиме фиксируются сигналы, отраженные только с определенного расстояния от датчика, которые устанавливаются по усмотрению врача. Место исследования кровотока называют контрольным объёмом. Достоинства: возможность оценки кровотока в любой заданной точке.
Слайд 20
Цветовое допплеровское картирование (ЦДК)
Основано на кодировании в цвете
значения допплеровского сдвига излучаемой частоты. Методика обеспечивает прямую визуализацию
потоков крови в сердце и в относительно крупных сосудах. Красный цвет соответствует потоку, идущему в сторону датчика, синий — от датчика. Темные оттенки этих цветов соответствуют низким скоростям, светлые оттенки — высоким. Недостаток: невозможность получения изображения мелких кровеносных сосудов с маленькой скоростью кровотока. Достоинства: позволяет оценивать как морфологическое состояние сосудов, так и состояние кровотока по ним.Энергетическая допплерография (ЭД)
Методика основана на анализе амплитуд всех эхосигналов допплеровского спектра, отражающих плотность эритроцитов в заданном объёме. Оттенки цвета (от темно-оранжевого к жёлтому) несут сведения об интенсивности эхосигнала. Диагностическое значение энергетической допплерографии заключается в возможности оценки васкуляризации органов и патологических участков. Недостаток: невозможно судить о направлении, характере и скорости кровотока. Достоинства: отображение получают все сосуды, независимо от их хода относительно ультразвукового луча, в том числе кровеносные сосуды очень небольшого диаметра и с незначительной скоростью кровотока.
Комбинированные варианты
Применяются также и комбинированные варианты, в частности:
ЦДК+ЭД — конвергентная цветовая допплерография
B-режим УЗИ + ПСД (или ЭД) — дуплексное исследование
Слайд 21
Трёхмерное допплеровское картирование и трёхмерная ЭД
Методики, дающие возможность
наблюдать объемную картину пространственного расположения кровеносных сосудов в режиме
реального времени в любом ракурсе, что позволяет с высокой точностью оценивать их соотношение с различными анатомическими структурами и патологическими процессами, в том числе со злокачественными опухолями. В этом режиме используется возможность запоминания нескольких кадров изображения. После включения режима исследователь перемещает датчик или изменяет его угловое положение, не нарушая контакта датчика с телом пациента. При этом записываются серии двухмерных эхограмм с небольшим шагом (малое расстояние между плоскостями сечения). На основе полученных кадров система реконструирует псевдотрёхмерное[неизвестный термин] изображение только цветной части изображения, характеризующее кровоток в сосудах. Поскольку при этом не строится реальная трехмерная модель объекта, при попытке изменения угла обзора появляются значительные геометрические искажения из-за того, что трудно обеспечить равномерное перемещение датчика вручную с нужной скоростью при регистрации информации. Метод позволяющий получать трёхмерные изображения без искажений, называется методом трёхмерной эхографии (3D).Эхоконтрастирование
Методика основана на внутривенном введении особых контрастирующих веществ, содержащих свободные микропузырьки газа (диаметром менее 5 мкм при их циркуляции не менее 5 минут). Полученное изображение фиксируется на экране монитора, а затем регистрируется с помощью принтера.
В клинической практике методика используется в двух направлениях.
Динамическая эхоконтрастная ангиография
Существенно улучшается визуализация кровотока, особенно в мелких глубоко расположенных сосудах с низкой скоростью кровотока; значительно повышается чувствительность ЦДК и ЭД; обеспечивается возможность наблюдения всех фаз контрастирования сосудов в режиме реального времени; возрастает точность оценки стенотических поражений кровеносных сосудов.
Слайд 22
Тканевое эхоконтрастирование
Обеспечивается избирательностью включения эхоконтрастных веществ в структуру
определенных органов. Степень, скорость и накопление эхоконтраста в неизменённых
и патологических тканях различны. Появляется возможность оценки перфузии органов, улучшается контрастное разрешение между нормальной и пораженной тканью, что способствует повышению точности диагностики различных заболеваний, особенно злокачественных опухолей.Терапевтическое применение ультразвука в медицине. Помимо широкого использования в диагностических целях, ультразвук применяется в медицине как лечебное средство.
Ультразвук обладает действием:
противовоспалительным, рассасывающим
анальгезирующим, спазмолитическим
кавитационным усилением проницаемости кожи
Фонофорез — сочетанный метод, при котором на ткани действуют ультразвуком и вводимыми с его помощью лечебными веществами (как медикаментами, так и природного происхождения). Проведение веществ под действием ультразвука обусловлено повышением проницаемости эпидермиса и кожных желез, клеточных мембран и стенок сосудов для веществ небольшой молекулярной массы, особенно — ионов минералов бишофита. Удобство ультрафонофореза медикаментов и природных веществ:
лечебное вещество при введении ультразвуком не разрушается
синергизм действия ультразвука и лечебного вещества
Показания к ультрафонофорезу бишофита: остеоартроз, остеохондроз, артриты, бурситы, эпикондилиты, пяточная шпора, состояния после травм опорно-двигательного аппарата; невриты, нейропатии, радикулиты, невралгии, травмы нервов.
Наносится бишофит-гель и рабочей поверхностью излучателя проводится микро-массаж зоны воздействия. Методика лабильная, обычная для ультрафонофореза (при УФФ суставов, позвоночника интенсивность в области шейного отдела — 0,2-0,4 Вт/см2, в области грудного и поясничного отдела — 0,4-0,6 Вт/см2).
Слайд 23 Ультразвуковое исследование в целом считается безопасным способом получения
информации
Отчёт 875 Всемирной организации здравоохранения за 1998 г.[6] поддерживает
мнение, что ультразвук безвреден: «Диагностическое ультразвуковое исследование плода признаётся безопасным, эффективным и в высокой степени гибким способом получением изображения, позволяющим выявить клинически существенную информацию о большинстве частей тела быстрым и рентабельным способом». Несмотря на отсутствие данных о вреде ультразвука для плода, Управление по контролю качества продуктов и лекарств (США) рассматривает рекламу, продажу или аренду ультразвукового оборудования для создания «видео плода на память», как нецелевое, несанкционированное использование медицинского оборудования.Слайд 24 Применение ультразвука для диагноза при серьёзных повреждениях головы
позволяет хирургу определить места кровоизлияний. При использовании переносного зонда
можно установить положение срединной линии головного мозга примерно в течение одной минуты. Принцип работы такого зонда основывается на регистрации ультразвукового эха от границы раздела полушарий.Офтальмология
Ультразвуковые зонды применяются для измерения размеров глаза и определения положения хрусталика.
Внутренние болезни
Ультразвуковое исследование играет важную роль в постановке диагноза заболеваний внутренних органов, таких как:
брюшная полость и забрюшинное пространство
печень
жёлчный пузырь и желчевыводящие пути
поджелудочная железа
селезёнка
почки
органы малого таза
мочеточники
мочевой пузырь
предстательная железа
Слайд 25 Эхокардиография (ЭхоКГ) — это ультразвуковая диагностика заболеваний сердца.
В этом исследовании оцениваются размеры сердца и его отдельных
структур (желудочки, предсердия, межжелудочковая перегородка, толщина миокарда желудочков, предсердий и т. д.), наличие и объём жидкости в перикарде — «сердечной сорочке», состояние клапанов сердца. С помощью специальных расчетов и измерений Эхокардиография позволяет определить массу сердца, сократительную способность сердца — фракцию выброса и т. д. Существуют зонды, которые помогают во время операций на сердце следить за работой митрального клапана, расположенного между желудочком и предсердием.
Слайд 26
Трёхмерное ультразвуковое исследование 29-недельного плода.
Этот эффект широко применяется
в акушерстве, так как звуки, идущие от матки, легко
регистрируются. На ранней стадии беременности звук проходит через мочевой пузырь. Когда матка наполняется жидкостью, она сама начинает проводить звук. Положение плаценты определяется по звукам протекающей через неё крови, а через 9 — 10 недель с момента образования плода прослушивается биение его сердца. С помощью ультразвукового исследования можно также определять количество зародышей или констатировать смерть плода.
Слайд 27
Аппарат ультразвуковой диагностики
Аппарат ультразвуковой диагностики (УЗИ сканер) —
прибор, предназначенный для получения информации о расположении, форме и
структуре органов и тканей и измерения линейных размеров биологических объектов методом ультразвуковой локации.Классификация аппаратов УЗИ
В зависимости от функционального назначения приборы подразделяются на следующие основные типы:
ЭТС — эхотомоскопы (приборы, предназначенные, в основном, для исследования плода, органов брюшной полости и малого таза);
ЭКС — эхокардиоскопы (приборы, предназначенные для исследования сердца);
ЭЭС — эхоэнцелоскопы (приборы, предназначенные для исследования головного мозга);
ЭОС — эхоофтальмоскопы (приборы, предназначенные для исследования глаза).
В зависимости от времени получения диагностической информации приборы подразделяют на следующие группы:
С — статические;
Д — динамические;
К — комбинированные.
Слайд 28
Термины, понятия, сокращения
Advanced 3D — расширенная программа трёхмерной
реконструкции.
ATO — автоматическая оптимизация изображения, оптимизирует качество изображения нажатием
одной кнопки.B-Flow — визуализация кровотока непосредственно в В-режиме без использования допплеровских методов.
Coded Contrast Imaging Option — режим кодированного контрастного изображения, используется при исследовании с контрастными веществами.
CodeScan — технология усиления слабых эхосигналов и подавления нежелательных частот (шумов, артефактов) путем создания кодированной последовательности импульсов на передаче с возможностью их декодирования на приеме при помощи программируемого цифрового декодера. Эта технология позволяет добиться непревзойденного качества изображения и повышения качества диагностики за счет новых режимов сканирования.
Слайд 29 Color doppler (CFM или CFA) — цветовой допплер
(Color Doppler) — выделение на эхограмме цветом (цветное картирование)
характера кровотока в области интереса. Кровоток к датчику принято картировать красным цветом, от датчика — синим цветом. Турбулентный кровоток картируется сине-зелено-желтым цветом. Цветовой допплер применяется для исследования кровотока в сосудах, в эхокардиографии. Другие названия технологии — цветное допплеровское картирование (ЦДК), color flow mapping (CFM) и color flow angiography (CFA). Обычно с помощью цветового допплера, меняя положение датчика, находят область интереса (сосуд), затем для количественной оценки используют импульсный допплер. Цветовой и энергетический допплер помогают в дифференциации кист и опухолей, поскольку внутреннее содержимое кисты лишено сосудов и, следовательно, никогда не может иметь цветовых локусов.DICOM — возможность передачи «сырых» данных по сети для хранения на серверах и рабочих станциях, распечатки и дальнейшего анализа.
Easy 3D — режим поверхностной трёхмерной реконструкции с возможностью задания уровня прозрачности.
M-mode (M-режим) — одномерный режим ультразвукового сканирования (исторически первый ультразвуковой режим), при котором исследуются анатомические структуры в развертке по оси времени, в настоящий момент применяется в эхокардиографии. M-режим используется для оценки размеров и сократительной функции сердца, работы клапанного аппарата. С помощью этого режима можно рассчитать сократительную способность левого и правого желудочков, оценить кинетику их стенок.
MPEGvue — быстрый доступ к сохранённым цифровым данным и упрощенная процедура переноса изображений и видеоклипов на CD в стандартном формате для последующего просмотра и анализа на компьютере.
Слайд 30 Power doppler — энергетический допплер — качественная оценка
низкоскоростного кровотока, применяется при исследовании сети мелких сосудов (щитовидная
железа, почки, яичник), вен (печень, яички) и др. Более чувствителен к наличию кровотока, чем цветовой допплер. На эхограмме обычно отображается в оранжевой палитре, более яркие оттенки свидетельствуют о большей скорости кровотока. Главный недостаток — отсутствие информации о направлении кровотока. Использование энергетического допплера в трёхмерном режиме позволяет судить о пространственной структуре кровотока в области сканирования. В эхокардиографии энергетический допплер применяется редко, иногда используется в сочетании с контрастными веществами для изучения перфузии миокарда. Цветовой и энергетический допплер помогают в дифференциации кист и опухолей, поскольку внутреннее содержимое кисты лишено сосудов и, следовательно, никогда не может иметь цветовых локусов.Smart Stress — расширенные возможности стресс-эхо исследований. Количественный анализ и возможность сохранения всех настроек сканирования для каждого этапа исследования при визуализации различных сегментов сердца.
Tissue Harmonic Imaging (THI) — технология выделения гармонической составляющей колебаний внутренних органов, вызванных прохождением сквозь тело базового ультразвукового импульса. Полезным считается сигнал, полученный при вычитании базовой составляющей из отраженного сигнала. Применение 2-й гармоники целесообразно при ультразвуковом сканировании сквозь ткани, интенсивно поглощающие 1-ю (базовую) гармонику. Технология предполагает использование широкополосных датчиков и приемного тракта повышенной чувствительности, улучшается качество изображения, линейное и контрастное разрешение у пациентов с повышенным весом. * Tissue Synchronization Imaging (TSI) — специализированный инструмент для диагностики и оценки сердечных дисфункций.
Слайд 31 Tissue Velocity Imaging' — тканевой допплер (Tissue Velocity
Imaging или тканевая цветовая допплерография) — цветовое картирование движения
тканей, применяется совместно с импульсным допплером в эхокардиографии для оценки сократительной способности миокарда. Изучая направления движения стенок левого и правого желудочков в систолу и диастолу тканевого допплера, можно обнаружить скрытые зоны нарушения локальной сократимости.TruAccess — подход к получению изображений, основанный на возможности доступа к «сырым» ультразвуковым данным.
TruSpeed — уникальный набор программных и аппаратных компонентов для обработки ультразвуковых данных, обеспечивающий идеальное качество изображения и высочайшую скорость обработки данных во всех режимах сканирования.
Virtual Convex — расширенное конвексное изображение при использовании линейных и секторных датчиков.
VScan — визуализация и квантификация движения миокарда.
Импульсный допплер (PW, HFPW) — импульсный допплер (Pulsed Wave или PW) применяется для количественной оценки кровотока в сосудах. На временной развертке по вертикали отображается скорость потока в исследуемой точке. Потоки, которые двигаются к датчику, отображаются выше базовой линии, обратный кровоток (от датчика) — ниже. Максимальная скорость потока зависит от глубины сканирования, частоты импульсов и имеет ограничение (около 2,5 м/с при диагностике сердца). Высокочастотный импульсный допплер (HFPW — high frequency pulsed wave) позволяет регистрировать скорости потока большей скорости, однако тоже имеет ограничение, связанное с искажением допплеровского спектра.
Постоянно-волновой допплер — постоянно-волновой допплер (Continuous Wave Doppler или CW) применяется для количественной оценки кровотока в сосудах c высокоскоростными потоками. Недостаток метода состоит в том, что регистрируются потоки по всей глубине сканирования. В эхокардиографии с помощью постоянно-волнового допплера можно произвести расчеты давления в полостях сердца и магистральных сосудах в ту или иную фазу сердечного цикла, рассчитать степень значимости стеноза и т. д. Основным уравнением CW является уравнение Бернулли, позволяющее рассчитать разницу давления или градиент давления. С помощью уравнения можно измерить разницу давления между камерами в норме и при наличии патологического, высокоскоростного кровотока.
Слайд 32
Преимущества проведения УЗИ в педиатрии
Ультразвуковая диагностика совершенно безвредна
для ребенка любого возраста, и ее можно проводить так
часто, как требуется. Это очень важно, особенно когда нужно знать, как реагирует организм малыша на лечение. Рассмотрим причины, почему именно УЗИ-диагностику чаще всего используют для обследования детей:полное отсутствие радиации;
УЗИ — безболезненная процедура, в ходе исследования не травмируется кожа, ребенку не надо вводить токсичное контрастное вещество;
можно проводить многократно даже на протяжении одного дня;
высокая достоверность полученной информации;
быстрота исследования;
не требует сложной подготовки, детей не нужно фиксировать.
Слайд 33 Нейросонография проводится в раннем грудном возрасте, пока не
закрылся «родничок» младенца. После закрытия «родничка» провести данное обследование
невозможно. Нейросонография выявляет врожденные аномалии развития мозга, заболевания мозга вследствие нарушения кровообращения в процессе родов, черепно-мозговой травмы. Нейросонографию в клинике «Ормедикл» проводят всем недоношенным деткам, крупным новорожденным и детям с малой массой, малышам с подозрением на повышенное внутричерепное давление, детям, которым после рождения пришлось проводить интенсивную терапию или реанимационные мероприятия. Информативность ультразвуковой диагностики мозга можно сравнить с дорогостоящими методами магнитно-резонансной или компьютерной томографии.УЗИ тазобедренных суставов позволяет выявить у ребенка наличие врожденной неполноценности суставов — дисплазию. Наиболее тяжелой патологией является врожденный вывих бедра. Причинами возникновения этого заболевания могут стать неправильное внутриутробное положение ребенка (ягодичное предлежание), длительные роды, наследственность. Чтобы выявить как можно раньше порок развития суставов ортопеды медицинского центра «Ормедикл» рекомендуют проводить обследование УЗИ всем новорожденным. При раннем лечении дисплазии тазобедренный сустав полностью приходит в норму на протяжении полугода у 95-100% детей. Приведите вашего ребенка на осмотр к ортопеду в нашу клинику в возрасте 1 месяца, и проведите первое УЗИ тазобедренных суставов.
Слайд 34 Вовремя проведенная УЗИ-диагностика поможет доктору поставить точный диагноз
и назначить эффективное лечение вашему ребенку.
УЗИ сердца детям первого
года жизни врачи рекомендуют проводить только при диагностике врожденного порока сердца. Исследование позволяет определить размеры камер сердца, оценить работу сердечной мышцы в целом, проверить целостность перегородок. Родители пугаются, если врач сообщает им о наличии шумов в сердце ребенка. Однако шумы в сердце не всегда являются признаком патологии. Только УЗИ-диагностика сердца поможет уточнить причину возникновения шумов и оценить степень их значимости для детского организма.Слайд 35 УЗИ почек у детей: Наиболее популярным в клинической
практике методов исследования мочеполовой системы детей является УЗИ почек.
УЗИ-диагностика позволяет оценить размеры, структуру почек, их положение, состояние мочеточников и мочевого пузыря, выявить отеки и опухоли.Обследование проводится как в рамках профилактики различных заболеваний, таки целенаправленно – для начала комплексного лечения. С помощью УЗИ почек у детей выявляются такие заболевания, как пиелонефрит, воспалительные процессы, опухоли и новообразования, мочекаменная болезнь, врожденные патологии почек.
Во время исследования врач определяет форму, размеры, контуры каждой почки, плотность и толщину паренхимы, состояние чашечно-лоханочной системы, наличие камней в почках.
Слайд 36 УЗИ мозга ребёнку делают с целью определения состояния
его головного мозга, а также размеров отдельных частей. УЗИ
детям помогает выявить некоторые дефекты, связанные с развитием мозга или патологического образования (гематома, киста и прочее). Сделать УЗИ ребёнку — это абсолютно безопасная процедура исследования, которая не обладает противопоказаниями и побочными эффектами.Для детей первого года жизни характерно следующее: кости черепа не во всех местах плотно примыкают, образуя «окно» для УЗИ детям — так называемые роднички. Родничок является участком на голове у ребёнка, который не покрыт костной тканью. Родничок хорошо пропускает через себя ультразвуковые волны, позволяя полностью изучить структуру головного мозга новорождённого ребёнка до одного года. Как правило, УЗИ мозга ребёнку производится через передний (большой) родничок, который располагается между лобной и теменной костью.
Слайд 37
Гиперэхогенные включения в правой доле печени.
Гиперэхогенные включения в
структуре паренхимы правой почки.
Слайд 38
Гиперэхогенные включения в структуре паренхимы левой почки.
Щитовидная железа
В
исследовании щитовидной железы ультразвуковое исследование является ведущим и позволяет
определить наличие узлов, кист, изменения размера и структуры железы.Слайд 39 Методика исследования селезенки по сути дела совпадает с
таковой при исследовании печени. Сначала выполняют сканирование по поперечной
линии. Для этого датчик устанавливают под мечевидным отростком и перемещают влево, осуществляя таким образом серию поперечных ультразвуковых «срезов» с интервалом в 1 см по направлению к нижней границе органа. Затем производят сканирование по линии, идущей косо параллельно левой реберной дуге, при этом угол наклона датчика меняют от 0 до 40°. И последним этапом исследования является сканирование по продольной линии, которое осуществляют вдоль задней подмышечной линии при повороте датчика на 70, 80 и 90°.Указанный метод исследования более целесообразен при увеличенной селезенке. Если же спленомегалии нет, то лучше осматривать этот орган в положении больного на правом боку, проводя при этом сканирование по линиям, идущим параллельно и перпендикулярно ребрам.
Селезенка очень хорошо пропускает ультразвуковые колебания, поэтому на эхограмме определяется эхо-сигнал линейной формы от границ органа и полностью соответствующий его контуру. От паренхимы селезенки регистрируются мелкие рассеянные, но с большим сосредоточением в области ворот это-сигналы, происходящие от крупных сосудов. При проведении сканирования по косой линии селезенка имеет, как правило, форму эллипса с отходящими приблизительно из центра медиальной стороны двумя линейными параллельными эхо-сигналами, разделенными «беззвучным» участком,— это ворота селезенки с выходящей из нее селезеночной веной.
Слайд 40 Ультразвуковое исследование поджелудочной железы выполняют в положении больного
лежа на спине. Сначала проводят сканирование в продольном направлении
по срединной линии, т. е. датчик устанавливают под мечевидным отростком и передвигают по направлению к пупку. При этом в плоскость сечения попадают левая доля печени и приблизительно на половине ее толщины поджелудочная железа. Возможно проведение и других продольных срезов, но только с правой стороны, так как слева будет мешать желудок. Обычно на расстоянии 4—5 см от срединной линии вправо локализуется головка поджелудочной железы, которая и попадает в плоскость исследования.При этом ее проекцию желательно изобразить на коже больного. Далее выполняют сканирование по поперечной линии, которое начинают от отметки на срединной линии тела больного. В этом случае датчик устанавливают на уровне левой срединно-ключичной линии и передвигают его вправо. Таким образом совершают сканирование с интервалом в 5 мм до нижней границы поджелудочной железы. При этом виде сканирования сверху поджелудочной железы будет определяться левая доля печени. Одним из самых важных ориентиров для обнаружения поджелудочной железы является селезеночная вена, лежащая кзади от верхней части тела железы. На эхограмме она видна как «беззвучный» участок с довольно четкими границами до 10—15 мм длиной.
Вторым ориентиром служит верхняя брыжеечная артерия, которая находится кпереди от аорты, кзади от тела поджелудочной железы и селезеночной вены. Эта артерия представляет собой на эхограмме меленькое округлое свободное от эхо-сигналов пятно, как бы врезанное в железу. Третьим ориентиром можно считать аорту и нижнюю полую вену, которые расположены ниже поджелудочной железы в виде округлых свободных от это-сигналов зон, причём аорта регистрируется несколько правее срединной линии, а нижняя полая вена — левее.
Слайд 41 Так как топографически поджелудочная железа лежит не горизонтально,
а косо, т. е. головка ее расположена ниже хвоста
(длинная ось железы расположена вдоль линии, соединяющей ворота правой почки и надпочечник левой), то наилучший вариант сканирования по линии, идущей косо. Датчик устанавливают слева на указанной выше линии и перемещают вдоль нее вправо. Если в этом срезе железа будет видна недостаточно четко, то нужно повторить сканирование, отступая либо вверх, либо вниз на 5 мм. При этом виде сканирования все ориентиры для определения органа будут теми же, что и при сканировании в поперечном направлении.Хвост поджелудочной железы, как правило, не выявляется при исследовании со стороны живота, так как прикрыт поглощающим ультразвук желудком, поэтому следует его осматривать со спины, через левую почку. В этом случае хвост обнаруживается в виде округлого образования, внутри которого определяются мелкие эхо-сигналы от лежащего кпереди верхнего полюса левой почки.
В норме на эхограмме при сканировании поджелудочная железа в поперечном и косом направлениях представляет собой тяж шириной обычно от 9 до 16 мм (в зависимости от возраста больного), несколько расширяющийся в правой части, т. е. в области головки. От паренхимы железы регистрируются множественные несильные эхо-сигналы, равномерно рассеянные по всему ультразвуковому «срезу» органа. Иногда, в основном у детей старшего возраста, вдоль всей длины железы видны два параллельных близко расположенных друг к другу линейных эхо-сигнала — отражение колебаний от протока поджелудочной железы. При линии сканирования, проходящей в продольном направлении, на эхограмме железа выглядит как овальное образование шириной 25—30 мм, заполненное мелкими, слабыми, рассеянными эхо-сигналами.
Всегда можно обнаружить два плотных отраженных импульса, расположенных в центре среза, также происходящих от протока. Капсула железы в норме не видна, так как по плотности почти не отличается от паренхимы.
Слайд 42 Исследование печени и желчного пузыря. Больных обследуют в
положении лежа на спине. Первоначально используют линию сканирования в
продольном направлении по отношению к туловищу. С этой целью датчик устанавливают на мечевидном отростке и передвигают в дистальном направлении до нижней границы печени. Если левая доля увеличена и выходит за срединную линию, то датчик смещают на 1 см влево и вновь проводят сканирование.Эхогепатограмма нормальной печени — это отображение ее с помощью сильного эхо-сигнала линейной конфигурации. При исследовании паренхимы определяется довольно много слабых отраженных сигналов от мелких кровеносных сосудов и желчных ходов. На высоте вдоха могут быть видны импульсы от крупных печеночных вен в виде параллельных черных полос, разделенных «беззвучным» участком.
В области ворот печени обычно определяются множественные сильные эхо-сигналы от соединительной ткани, окружающей сосуды, и от круглой связки печени. Если линия сканирования косая, под углом 30°, около задней границы печени примерно в междолевой области всегда обнаруживается зона, свободная от эхо-сигналов, овальной формы, происходящая от нижней полой вены, косо срезанной ультразвуковым «лучом».
Об этой зоне необходимо помнить, так как она ошибочно может быть принята за гематому.
Слайд 43 Ультразвуковое исследование желчного пузыря возможно только при его
заполненном состоянии, то есть больной должен осматриваться натощак. Типичным
местом расположения желчного пузыря является точка пересечения правой срединно-ключичнрй линии с реберной дугой. При любом из 3 видов сканирования при пересечении этой точки должен быть четко виден желчный пузырь (при поперечной линии сканирования он представляется округлым «беззвучным» образованием; при косой — овальным; при продольной, как правило, имеет обычную грушевидную форму).При выполнении эхогепатографического исследования необходимо помнить о возможной визуализации желчного пузыря, который может быть принят за гематому. В случае сомнения больному дают желчегонный завтрак (обычно сырое яйцо), после чего осматривают повторно. Если найденное образование — желчный пузырь, то оно либо уменьшится в размерах, либо увеличится (при механической закупорке пузыря).