- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Заболевания кожи в период новорожденности
Содержание
- 2. ВведениеПериод новорожденности - наиболее критический возрастной этап
- 3. Актуальность темыПрофилактика и лечение болезни периода новорожденности
- 4. Классификация заболевания кожи в период новорожденности:Физиологическая желтуха новорожденныхОмфалитОпрелостиПотницаСеборейный дерматитДесквамативная эритродермия новорожденных
- 5. Физиологическая желтуха новорожденных Появляется у 80%
- 6. Омфалит –воспаление кожи вокруг остатков пупочного
- 8. Разновидность омфалитаМокнущий пупок (катаральный омфалит). При затянувшемся
- 10. Собственно омфалит Пупочная область значительно выпячивается, она
- 11. Собственно омфалит (продолжение) Дыхание становится
- 12. Лечение омфалита:При мокнущем пупке (катаральный омфалит) ежедневно
- 13. Профилактика омфалитаПупок обрабатывается сначала 3% раствором перекиси
- 14. Опрелости (Intertrigo). Возникают в местах трения и
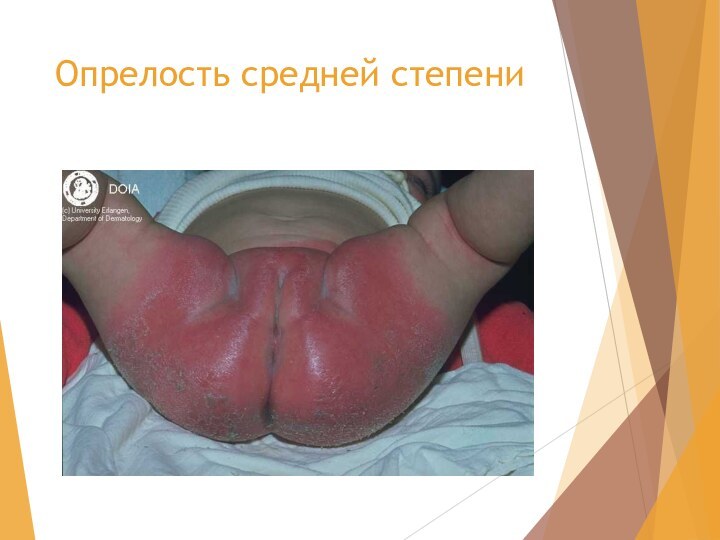
- 16. Опрелость средней степени
- 17. Потница. Появляется чаще у полных детей при
- 19. Потница — мелкоточечная красная сыпь, локализующаяся в
- 20. Себорейный дерматит Выделяют 3 формы:1.Легкая- в складках
- 22. Лечение: госпитализация, антибиотики, плазма, гамма-глобулин, местно - горманальные мази и УФО.
- 23. Десквамативная эритродермия новорожденных (Лейнера-Муссу). Это тяжелое
- 25. Поражение кожи: вся кожа гиперимирована, эрозирована, покрыта
- 26. Лечение: госпитализация, антибиотики, кортикостероиды, витамины, антистафилококковая плазма, гемотез.Местно мази с антибиотиками.
- 27. СТАФИЛОКОККОВЫЕ ПИОДЕРМИТЫ У НОВОРОЖДЕННЫХВезикулопустулез – поверхностная стафилодермия
- 28. Первыми проявлениями везикулопустулеза является розовато-красная сыпь, которую
- 29. Симптомы везикулопустулеза По истечению еще нескольких дней
- 31. ПСЕВДОФУРУНКУЛЕЗ Фингера Воспаление потовых желез, иногда как
- 33. ЭПИДЕМИЧЕСКАЯ ПУЗЫРЧАТКА НОВОРОЖДЕННЫХ Заболевание контагиозно, возникает чаще
- 36. ЭКСФОЛИАТИВНЫЙ ДЕРМАТИТ НОВОРОЖДЕННЫХ (дерматит Риттера)Это наиболее тяжелая
- 37. Скачать презентацию
- 38. Похожие презентации
ВведениеПериод новорожденности - наиболее критический возрастной этап жизни, в котором процессы адаптации едва намечаются. Продолжительность периода новорожденности имеет индивидуальные колебания и составляет от 3 до 6 недель.






















Слайд 3
Актуальность темы
Профилактика и лечение болезни периода новорожденности представляет
актуальную проблему не только для дерматологов, но и для
педиатров и акушеров. Лечение болезней кожи периода новорожденности осуществляется совместно педиатрами и дерматологами в отделениях новорожденных детских соматических больниц.
Слайд 4
Классификация заболевания кожи в период новорожденности:
Физиологическая желтуха новорожденных
Омфалит
Опрелости
Потница
Себорейный
дерматит
Десквамативная эритродермия новорожденных
Слайд 5
Физиологическая желтуха новорожденных
Появляется у 80% на
2-3 день жизни. Редко к концу 1-ых суток или
на 4-6 день. Появляется желтушная окраска кожи, слизистых оболочек и склер. Физиологическая желтуха связана с повышением уровня билирубина в крови новорожденных. При переходе от плацентарного снабжения кислородом к легочному происходит гемолиз эритроцитов. В печени наблюдается функциональная недостаточность глюкоронил - трансферазной системы. Лечение при физиологической желтухе новорожденных не проводят.
Слайд 6
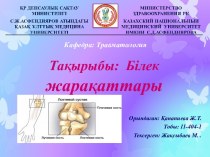
Омфалит –воспаление кожи вокруг остатков пупочного канатика.
В
норме мумифицированный остаток пупочного канатика отпадает обычно к концу
1-й недели. Оставшаяся пупочная ранка эпителизируется, гранулирует и образуется рубец к концу 2-й началу 3-й недели жизни. Если происходит инфицирование пупочной ранки стафилококком, стрептококком, кишечной, синегнойной, дифтерийной, столбнячной палочками отпадение остатка пуповины и заживление пупочной ранки задерживается.
Слайд 8
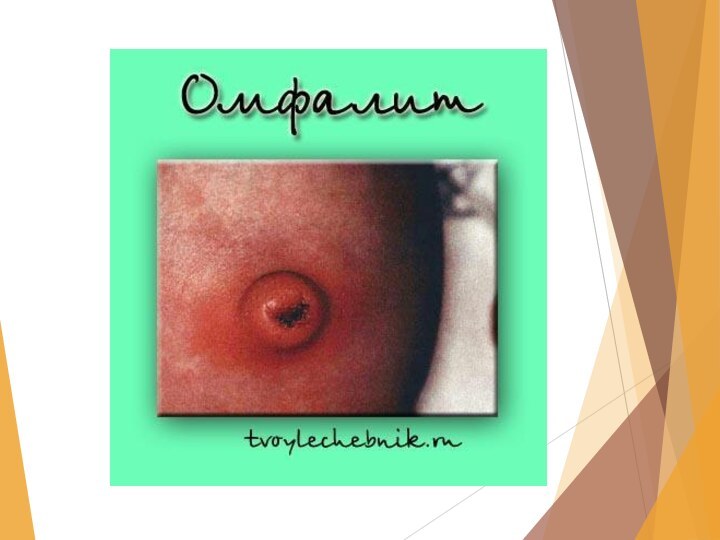
Разновидность омфалита
Мокнущий пупок (катаральный омфалит). При затянувшемся заживлении
пупочной ранки наблюдается ее мокнутие, серозное отделяемое засыхает в
корочки. После отторжения корочек обнажаются ранки с кровоточащей поверхностью, по краям ее покраснение. Это сравнительно легкий воспалительный процесс, общее состояние ребенка не нарушается, аппетит хороший, температура остается нормальной.
Слайд 10
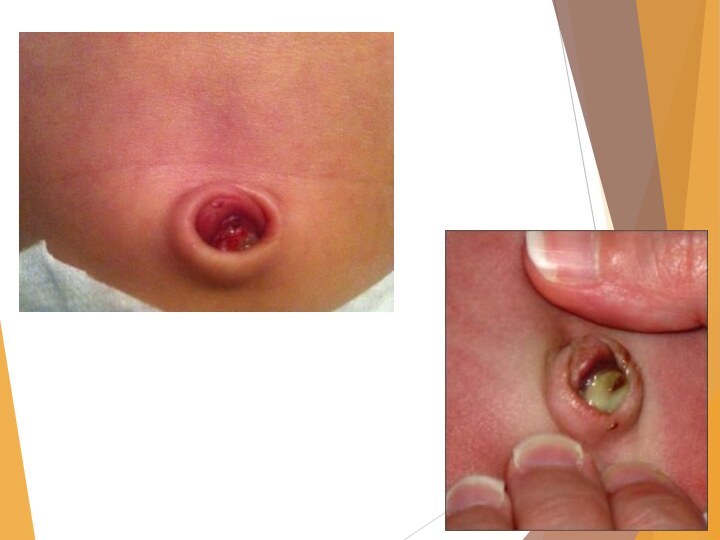
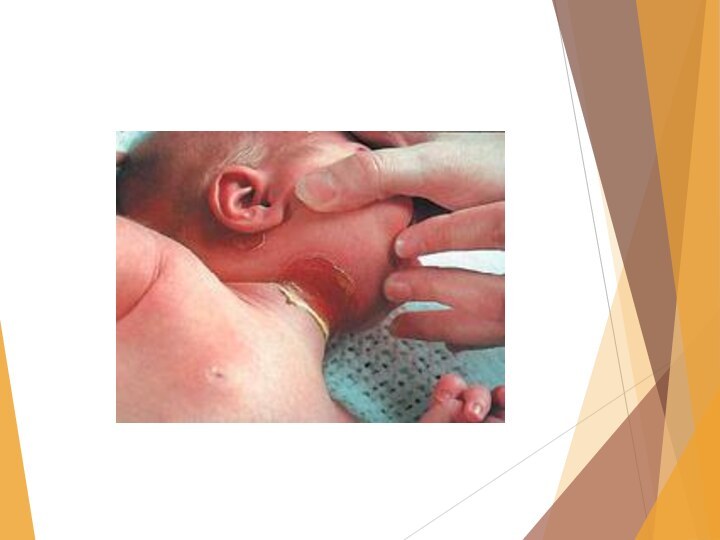
Собственно омфалит
Пупочная область значительно выпячивается, она гиперемирована, отечна,
инфильтрирована. Радиально от пупочной ранки отходят тонкие синие полоски
(расширенные вены). Часто рядом с синими полосками заметны красные, вследствие присоединения лимфангита. Нарушается общее состояние ребенка, он плохо сосет, срыгивает, становится беспокойным.
Слайд 11
Собственно омфалит (продолжение)
Дыхание становится поверхностным, учащенным.
Ноги приведены к животу, температура повышается умеренно (37,2-37,5о С).
При легком течении заболевания наступает полное выздоровление. В тяжелых случаях возможен перитонит и сепсис.
Слайд 12
Лечение омфалита:
При мокнущем пупке (катаральный омфалит) ежедневно тщательно
промывают пупочную ранку 3% раствором перекиси водорода, осушают и
проводят УФО. Затем ранку обрабатывают 1-2% раствором бриллиантового зеленого, или 5% раствором калия перманганата, или 2-5% раствором нитрата серебра. Обрабатывают 1-2 раза в день. При развитии грануляций их прижигают ляписным карандашом. Если воспалительный процесс распространяется на окружающие ткани и в глубину, и повышается температура, проводят энергичное общее лечение наряду с местным. Назначают инъекции антибиотиков (оксациллин, ампиокс, цепорин, метициллин, фузидин-натрий и др.) и 2-3 инъекции противостафилококкового гамма глобулина или полиглобулина (1-2 раза в неделю). Необходима консультация хирурга. Матери, кормящие грудью ребенка, должны получать вит. А, С, комплекс В, РР.
Слайд 13
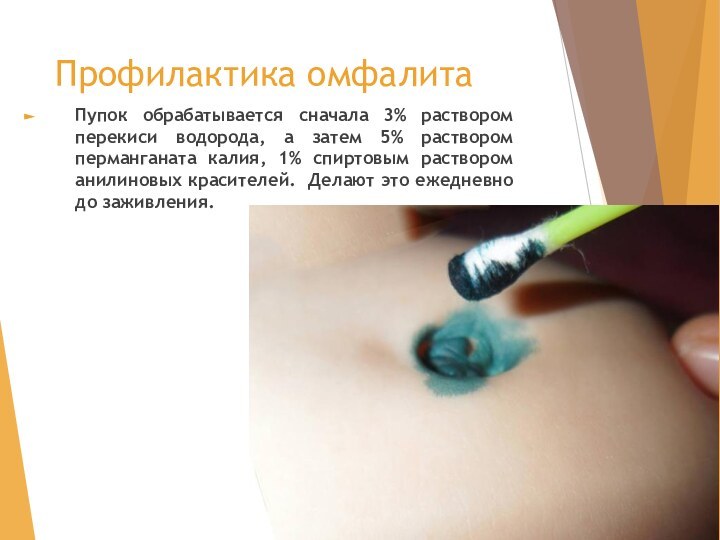
Профилактика омфалита
Пупок обрабатывается сначала 3% раствором перекиси водорода,
а затем 5% раствором перманганата калия, 1% спиртовым раствором
анилиновых красителей. Делают это ежедневно до заживления.
Слайд 14
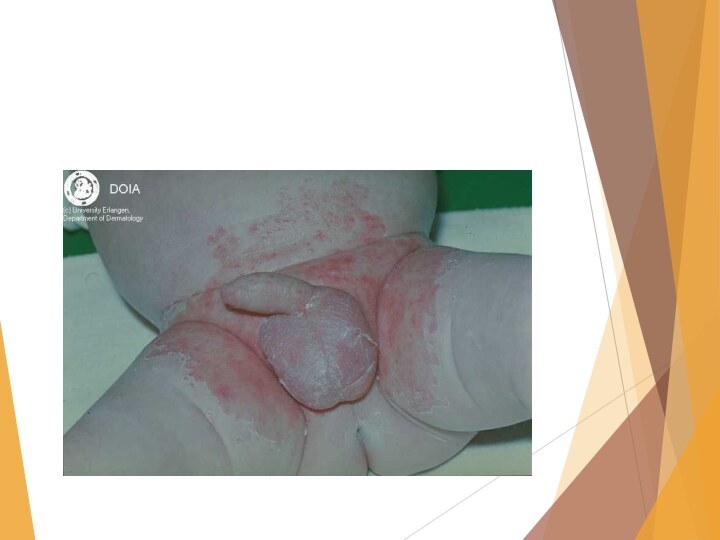
Опрелости (Intertrigo).
Возникают в местах трения и мацирации
кожи (паховые складки, половые органы, шея.)
По интенсивности поражения различают
три степени: I степень -легкая гиперимия складок, II степень – гиперимия с эрозиями, III степень – эрозии с обильным мокнутием.Лечение: при I степени – присыпка с тальком или дерматолом, при II степени – примочки, а затем присыпки, при III степени – примочки, пасты, анилиновые краски.
Профилактика - правильный гигиенический уход
Слайд 17
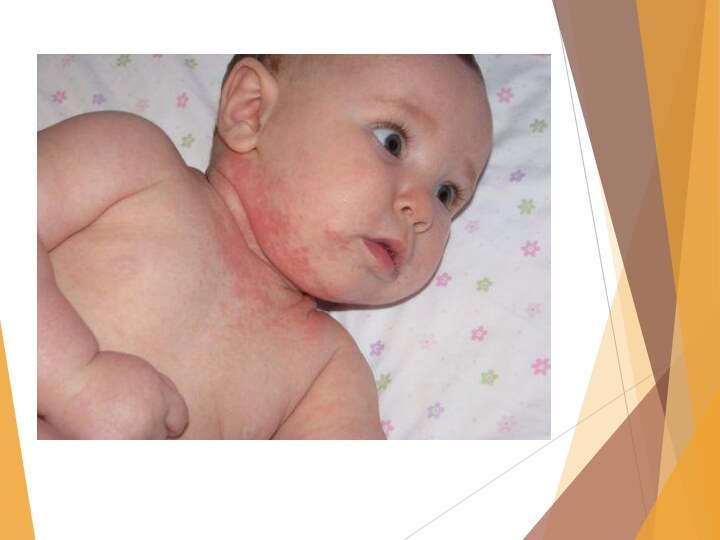
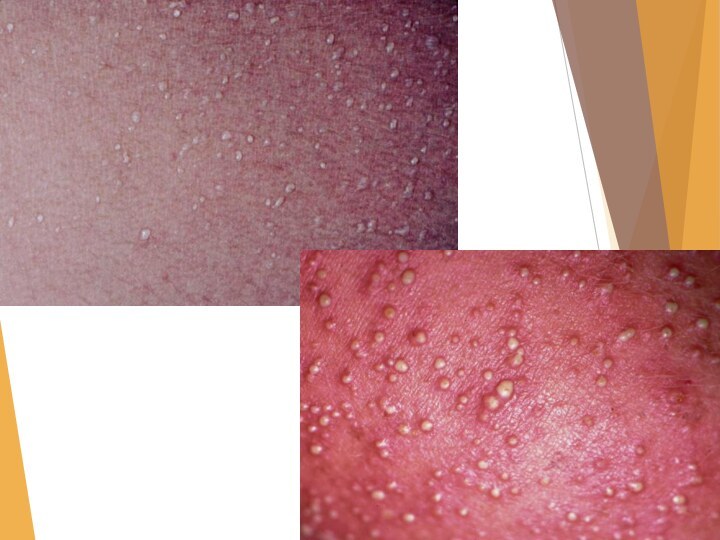
Потница.
Появляется чаще у полных детей при их
перегревании.
Различают: 1) Кристаллическую потницу- на коже появляются пузырьки
с прозрачным содержимым. 2) Красную потницу - появляются папулы с пузырьками на верхушке, вокруг венчик гиперемии. 3) Белую потницу- пузырьки с гнойным содержимым.
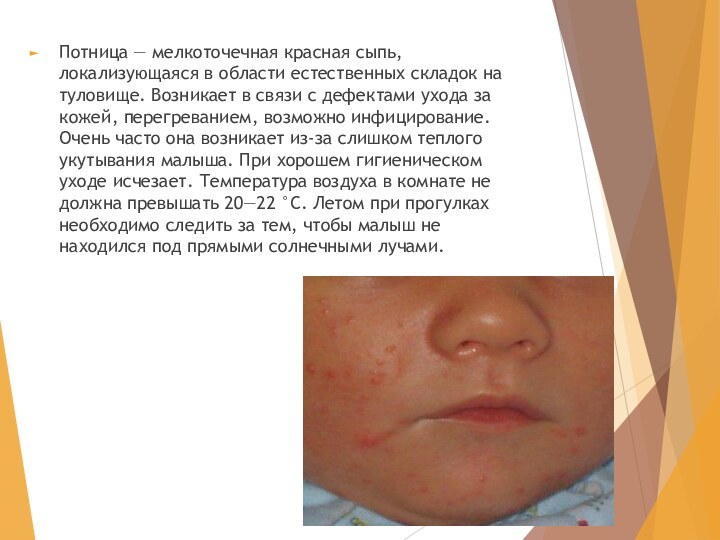
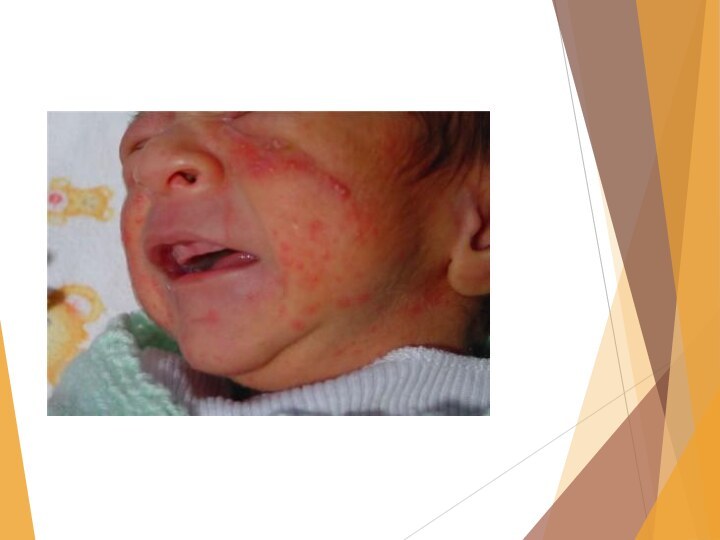
Слайд 19 Потница — мелкоточечная красная сыпь, локализующаяся в области
естественных складок на туловище. Возникает в связи с дефектами
ухода за кожей, перегреванием, возможно инфицирование. Очень часто она возникает из-за слишком теплого укутывания малыша. При хорошем гигиеническом уходе исчезает. Температура воздуха в комнате не должна превышать 20—22 °С. Летом при прогулках необходимо следить за тем, чтобы малыш не находился под прямыми солнечными лучами.
Слайд 20
Себорейный дерматит
Выделяют 3 формы:
1.Легкая- в складках паховых,
бедренных, подмышечных гиперимия, шелушение. Общее состояние не нарушено.
2. Среднетяжелая-
гиперемия, инфильтрация, обильное шелушение распространяется на весь кожный покров. Стул 3-4 раза в сутки.3. Тяжелая- вся кожа инфильтрирована гиперемирована, на голове «кора». Общее состояние тяжелое.
Слайд 22 Лечение: госпитализация, антибиотики, плазма, гамма-глобулин, местно - горманальные
мази и УФО.
Слайд 23
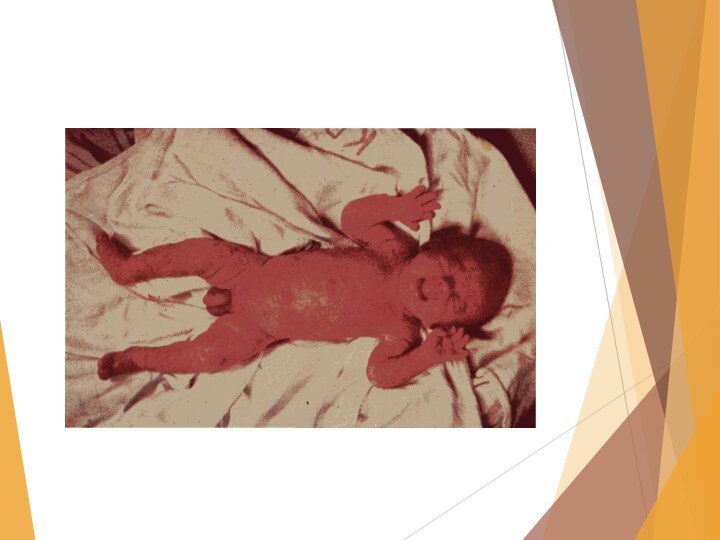
Десквамативная эритродермия новорожденных (Лейнера-Муссу).
Это тяжелое токсическое
состояние вызываемое стафилококком.
Проявление: поражение кожи, энтероколиты, изменение картины крови.
Слайд 25 Поражение кожи: вся кожа гиперимирована, эрозирована, покрыта серозно-гнойными
корками.
Общее состояние тяжелое: понос, рвота, пневмонии, сепсис.
В крови обнаруживается
стафилококк, анемия, гипоальбуминемия.
Слайд 26
Лечение: госпитализация, антибиотики, кортикостероиды, витамины, антистафилококковая плазма, гемотез.
Местно
мази с антибиотиками.
Слайд 27
СТАФИЛОКОККОВЫЕ ПИОДЕРМИТЫ У НОВОРОЖДЕННЫХ
Везикулопустулез – поверхностная стафилодермия новорожденных,
гнойно-воспалительное заболевание кожи возбудителем которого может являться также стрептококки,
пневмококки, кишечная палочка, вульгарный протей, синегнойная палочка и др.Способствуют заболеванию – перегревание, потливость, мацерация кожи, искусственное вскармливание.
Высыпания – вокруг устьев потовых желез на фоне гиперемии пузырьки с гнойным содержимым.
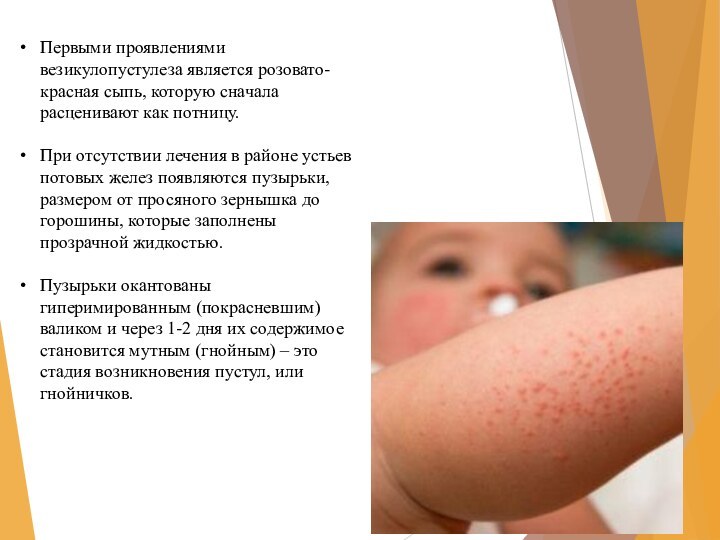
Слайд 28 Первыми проявлениями везикулопустулеза является розовато-красная сыпь, которую сначала
расценивают как потницу.
При отсутствии лечения в районе устьев потовых
желез появляются пузырьки, размером от просяного зернышка до горошины, которые заполнены прозрачной жидкостью.Пузырьки окантованы гиперимированным (покрасневшим) валиком и через 1-2 дня их содержимое становится мутным (гнойным) – это стадия возникновения пустул, или гнойничков.
Слайд 29
Симптомы везикулопустулеза
По истечению еще нескольких дней пустулы либо
самопроизвольно вскрываются, и на их месте образуются язвочки, либо
подсыхают и покрываются корочкой.При соответствующем лечении после отхождения корочек и заживления язв рубцы или депигментные пятна не образуются.
Как правило, пустулы локализуются в местах, где практически отсутствует естественная вентиляция (в подмышечных впадинах, в паховых и ягодичных складках, на волосистой части головы в затылочной области). Пустулы имеют тенденцию к быстрому распространению и слиянию.
Общее состояние ребенка практически не страдает.
При адекватном лечении везикулопустулез проходит через 7-10 дней.
Слайд 31
ПСЕВДОФУРУНКУЛЕЗ Фингера
Воспаление потовых желез, иногда как продолжение
везикопустулеза .
Локализация: волосистая часть головы, шея, спина, ягодицы.
Клиника –
появляются множественные узлы, багрово - синюшного цвета, болезненные.В центре появляется флюктуация, абсцесс вскрывается с выделением гноя.
Общее состояние крайне тяжелое.
Слайд 33
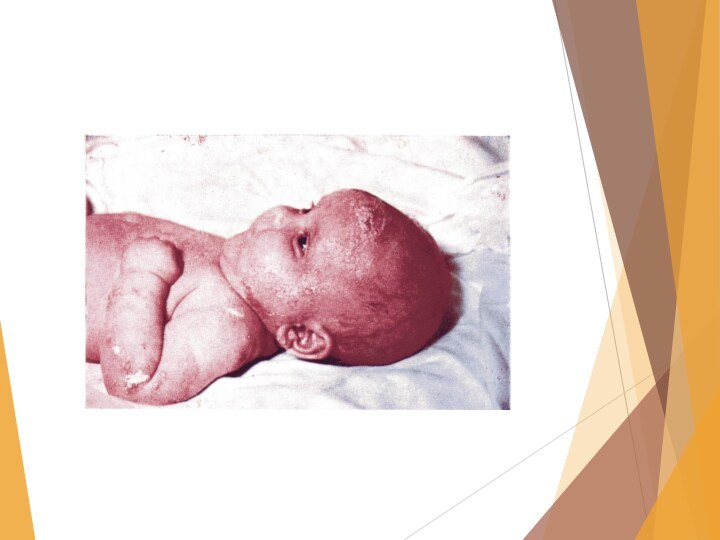
ЭПИДЕМИЧЕСКАЯ ПУЗЫРЧАТКА НОВОРОЖДЕННЫХ
Заболевание контагиозно, возникает чаще всего в
1-ю неделю жизни ребенка.
Источник заражения - больная мать или
персонал.
Клиника: на коже живота, спины и конечностей появляются пузыри с серозно-гнойным содержимым, вскрывающиеся с образованием эрозий.
Общее состояние тяжелое, возможен сепсис.
Слайд 36
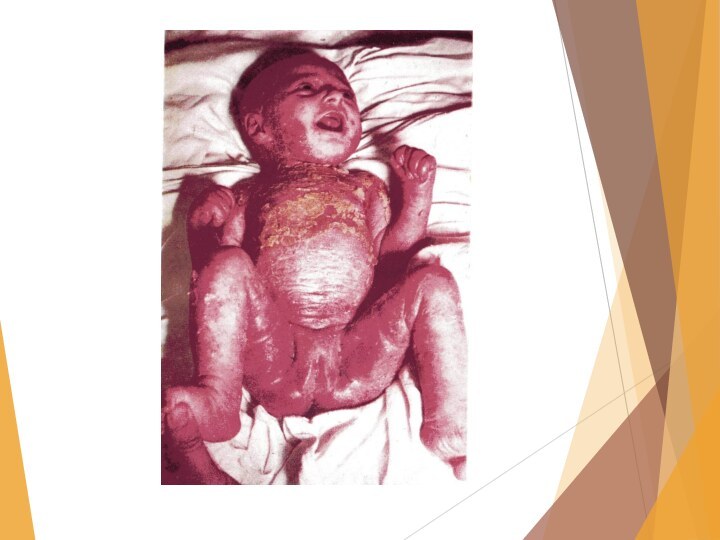
ЭКСФОЛИАТИВНЫЙ ДЕРМАТИТ НОВОРОЖДЕННЫХ
(дерматит Риттера)
Это наиболее тяжелая форма пиодермии
в период новорожденности. Возбудитель заболевания патогенный золотистый стафилококк.
Клиника: кожа
ярко гиперимирована, отёчна, с большим количеством вялых пузырей. Симптом Никольского положительный. Картина напоминает ожог второй степени.Общее состояние тяжелое: желудочно-кишечные расстройства, отит, пиелонефрит.