Цель лекции
Обосновать
то, что:
5 % населения страдают явной и скрытой формами нарушения сахарного обмена. Известно также что скрытые формы сахарного диабета превышают явные формы в 4-5 раза.
Сахарный диабет явно проводит к развитию осложнений, ранней инвалидности.
Нарастают также заболевания щитовидной железы. Этому способствуют прогрессирующая недостаточность йода в окружающей среде, подверженность людей к острым и хроническим стрессам.
Слайд 3
Задачи лекции:
Рассматривается:
структура, регуляция, взаиморегуляция
эндокринной системы;
субъективная, объективная, лабораторная, инструментальная диагностика сахарного диабета;
развитие тиреотоксикоза, клиника, лабораторно-инструментальная диагностика диффузно-токсического зоба;
Слайд 4
Анализируется:
регуляция, взаиморегуляция эндокринной системы;
клиническая и лабораторная
диагностика сахарного диабета;
диагностика гипергликемического, гипогликемического синдромов;
диагностика диффузно-токсического зоба
Слайд 5
Демонстрируется:
Развитие симптомов при сахарном диабете, диффузно-токсическом
зобе
Слайд 6
Понятие об эндокринной системе.
Взаиморегуляция.
Гормоны, их характеристика.
Слайд 7
К эндокринным железам относятся следующие:
гипофиз
шишковидное тело
щитовидная
железа
паращитовидные железы
вилочковая железа (тимус)
надпочечники
половые железы
эндокринная часть
поджелудочной железы
Слайд 8
ГОРМОНЫ
Гормоны – биологически активные вещества, образующиеся в эндокринных
железах и действующие на отдаленные от них места секреции
(дистанционность) и на метаболические процессы.
Гормоны участвуют в нервно – гуморальной регуляции жизнедеятельности организма и влияют по существу на все виды обмена веществ на органном, клеточном и субклеточном (молекулярном) уровне.
Слайд 9
Система обратной связи состоит в том,что при
увеличении уровня периферического гормона происходит торможение секреции тропных гормонов
и наоборот.
Схема обратной связи предусматривает также опосредованное влияние периферического гормона на тропную функцию передней доли гипофиза через гипоталамус,переднюю долю гипофиза и периферическую эндокринную железу.
Слайд 10
Сахарный диабет – нарушение углеводного обмена с прогрессирующим
нарастанием уровня глюкозы в крови и выделением ее с
мочой. В последующем развивается нарушение белкового, жирового и других видов обмена.
В структуре эндокринных заболеваний СД занимает около 60-70%. По последним данным экспертов ВОЗ с учетом диагностированных случаев около 6% населения всего мира страдают СД.
В основе развития СД лежит абсолютный или относительный дефицит
инсулина.
Абсолютный дефицит, при котором снижены синтез, секреция и метаболизм, чаще носит наследственный характер. Наследственный дефицит может быть в любом звене в цепи биосинтеза инсулина: нарушения рибосомного аппарата, дефицит аминокислот, угнетение ферментной системы и перехода проинсулина в инсулин, повреждение цитолеммы, образование антител к В – клеткам панкреатических островков.
Относительный недостаток инсулина обусловлен внепанкреатическими причинами. Главные из них следующие: не активация инсулина (связывание его с белком, влияние гормональных и метаболических антагонистав инсулина), повышенное разрушение ферментами печени, снижение количества и чувствительности инсулиновых рецепторов в перидирических тканях, в первую очередь мышечной и жировой.
Слайд 12
Сахарный диабет:
Инсулинозависимый тип – тип 1
Инсулинозависимый тип –
тип 2
а) при нормальной массе тела
б) при ожирении
Слайд 13
Другие типы, включая СД, сопутствующие следующим состояниям или
синдромам:
Заболевания поджелудочной железы.
Заболевания гормональной этиологии.
Состояния, вызванные лекарственными средствами
и химическими веществами.
Изменение рецепторов инсулина.
Определенные генетические синдромы.
Смешанные состояния.
Слайд 14
Нарушение толерантности к глюкозе
а) при нормальной массе
тела.
б) при ожирении.
в) при других состояниях и синдромах.
Слайд 15
Осложнения СД: острые(коматозные состояния ), хронические.
Коматозные
состояния в свою очередь связаны с понижением уровня сахара
и повышением уровня сахара в крови.
Гипогликемические – гипогликемическое состояние и коматозное состояние связанное с резким падением содержания сахара в крови, с последующим снижением гринлизации глюкозы мозговой тканью и гипоксией мозга.
Причины: передозировка сахаропонижающими препаратами, особенно глицерином, сульфанил амидными препаратами, нарушение диеты, алкогольная интоксикация, онкологические заболевания, заболевания желудочно–кишечного тракта, эндокринной системы (синдром Симмондса, Шиена, гипофизарный гипотиреоз, болезнь Аддисона, периоды беременности и лактации).
Слайд 16
Диагностика СД:
Определения уровня глюкозы в

крови (оротолуидиновый, глюкозооксидазный, гексокиназный методы), Самоджи-Нельсона, аутоаналитический феррицианидин и
аутоаналитический неокупроинный методы. Глюкоза в крови определяется утром натощак, через 12-14 часового ночного голодания. У здоровых людей уровень глюкозы равен 3,3 – 5,5 ммоль/л.
Определение толерантности к глюкозе, т.е динамическое исследование уровня сахара в крови до и после углеводной нагрузки (75,0 гр. по рекомендации ВОЗ) – ТТГ. Целесообразным является определение гликемии через 1, 2, 3 часов после углеводной нагрузки.
Глюкозурия. При превышении конечного порога (8,88 – 9,44) максимальной способности почек сахар появляется в моче. Существуют качественные и количественные методы определения. Качественные методы: реактивы Ниландера, Гейнеса, реактивные полоски, глюкотеат, биооран, клинические т.д. количественные методы уровня глюкозурии позволяют определить урвень потери глюкозы.
Определение уровня ИРИ, С – пептида иммунологическими методами. У здоровых ИРИ в N – С – пептид.
Слайд 17
Инсулинотерапия:
Показания к назначению:
А). СД ср.
тяжести, тяжелая с высокой гипергликемией выше 14 – 85,0
ммоль/л
Б). Детский, юношеский СД. Исхудание, склонность к кетозу.
В). Неэффективность других методов лечения.
Г). Тяжелая физическая работа, невозможность перехода на легкую работу.
Д). Инфекции, хирургические вмешательства, беременность.
Е). Тяжелое поражение почек, печени с последующим развитием их недостаточности.
Ж). Тяжелая полинейропатия.
Слайд 18
По продолжительности гиполикетического эффекта
различают:
А) Инсулины короткого действия (Су – инсулин - Актрапид)
действие начинаются через 20 – 30 минут до 1 часа, максимум действия 3 – 5 часов, продолжительность действия до 8 – 9 часов.
Б) Инсулин со средней продолжительностью действия: семиленте, ИИС. В таких видах инсулина пациент нуждается в 2х разовых введениях. Действие начинается через 1 – 2 часа, продолжительность 12 – 18 часов, максимум эффекта 4 – 6 часов.
В) Инсулин длительного действия: эффект начинается через 6 – 8 часов, максимум эффекта через 12 – 18 часов, продолжительность 24 – 30 часов.
Слайд 19
Заболевания щитовидной железы.
Диффузно-токсический
зоб.
Этиология диффузно – токсического зоба: острые, хронические, психические травмы,
инфекционный фактор (грипп, ангина, хронический тонзиллит, скарлатина, энцефалит, ревматизм).
Патогенез: заболевание развивается как аутоиммуное заболевание гиперчувствительности замедленного типа. Кроме дисфункции ТТГ, имеет значение появление антител класса иммуноглобулинов, образующиеся в В-лимфоцитах при стимулирующем воздействии Т-лимфоцитов – ДДТС – длительно действующий тиреодный стимулятор – LATS - фактор
Слайд 20
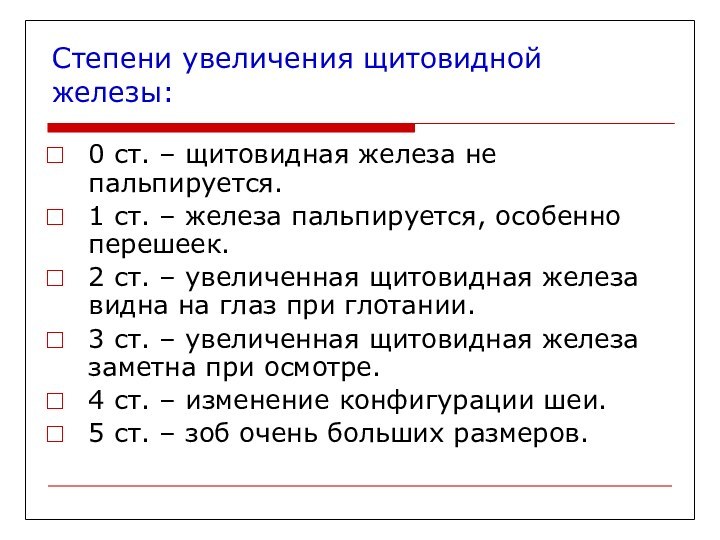
Степени увеличения щитовидной железы:
0 ст. – щитовидная железа
не пальпируется.
1 ст. – железа пальпируется, особенно перешеек.
2 ст.
– увеличенная щитовидная железа видна на глаз при глотании.
3 ст. – увеличенная щитовидная железа заметна при осмотре.
4 ст. – изменение конфигурации шеи.
5 ст. – зоб очень больших размеров.
Слайд 21
Гипотиреоз – заболевание, вызванное снижением или полным выпадением
функции щитовидной железы.
Этиология
Первичный гипотиреоз: недоразвитие или отсутствие биосинтеза
тиреоидных гормонов: опухоли, воспалительные заболевания – тиреодит, струлит, облучение рентгеновскими лучами, после лечения радиоактивным йодом, длительный прием тиреостатических препаратов, аутогенных заболеваний щитовидной железы.
Вторичный гипотиреоз развивается в результате удаления или поражения гипофиза.
Третичный гипотиреоз развивается при поражениях гипоталамической области
Слайд 22
Патогенез.
В последние годы большое
место отводится воздействию циркулирующих аутоантител к ткани щитовидной железы.
Вследствие нарастания антител происходит реакция с клеточными антигенами в ткани щитовидной железы с последующим нарастанием деструктивных и пролиферативных процессов. В итоге снижается продукция тиреоидных гормонов
Слайд 23
Диагностика заболеваний щитовидной железы:
Содержание тиреоидных гормонов в крови:
тироксина, трийодтиронина.
СБЙ – с йодом связанный белок.
Радиоактивные методы исследования.
Накопление радиоактивного йода в щитовидной железе исследуют в динамике 2, 4, 6, 8, 24, 48 часов, при амбулаторных исследованиях 2, 4, 6 и 24 часа.
Раздаточный материал
Тема: «Диагностика сахарного диабета»