- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Семиотика, диагностика и нозология заболеваний системы мочевыделения
Содержание
- 2. Система мочеотделения состоит, из почек, в которых
- 3. На фронтальном разрезе почки можно видеть наружный
- 4. Гистоморфология почек довольно сложна. Почки состоят из
- 5. Основной функциональной единицой почек является нефрон –
- 6. Число количества нефронов в обеих почках –
- 7. Жидкая часть крови, поступающей в клубочки нефрона,
- 8. Важной функциональной единицой является также юксто-гломерулярный аппарат
- 9. Каналец – также важная функциональная часть почек.
- 11. Следует отметить особенность кровообращения почек. Интенсивность
- 12. В настоящее время общепринятой является фильтрационно-реабсорбционно-секреционная
- 13. Следующим этапом является прохождение мочи по петле
- 14. Заболевания почек не имеют такого широкого распространения,
- 15. Многие из болезней почек возникают в детском
- 16. Нефрит, или гломерулонефрит (N00-N03) - это сложное,
- 17. Липоидный нефроз (N04) – или болезнь минимальных
- 18. Мочекаменная болезнь (N20-N23) - болезнь нарушенного обмена
- 19. Отеки могут быть при целом ряде почечных
- 20. Параллельно этому (в связи с повышением проницаемости
- 21. Не понимаю глупости вопроса:«Хотелось бы «по-новой» жизнь
- 22. При хронических нефритах, амилоидозе и липоидном нефрозе
- 23. Макрогематурия (появление видимой на глаз крови
- 24. Повышение артериального давления при заболеваниях почек -
- 25. Наряду с головной болью
- 26. Могут наблюдаться и периодически возникающие острые,
- 27. Следует уточнить, не возникает ли боль при
- 28. Из других жалоб могут встречаться жалобы на
- 29. Повышение температуры характерно для пиелонефрита, туберкулеза почек,
- 30. Для решения вопроса, острое это заболевание или
- 31. Определение характера нефрита (острый или хронический) зависит
- 33. Anamnesis vitae. Следует уделить определенное внимание профессии
- 34. У женщин необходимо собирать подробный анамнез в
- 35. Осмотр. Одним из важных признаков заболевания почек,
- 36. Расчесы - признак не какого-либо заболевания, а
- 37. Осмотр области почек дает очень мало информации
- 38. Аускультация при заболеваниях почек может помочь в
- 39. Скачать презентацию
- 40. Похожие презентации

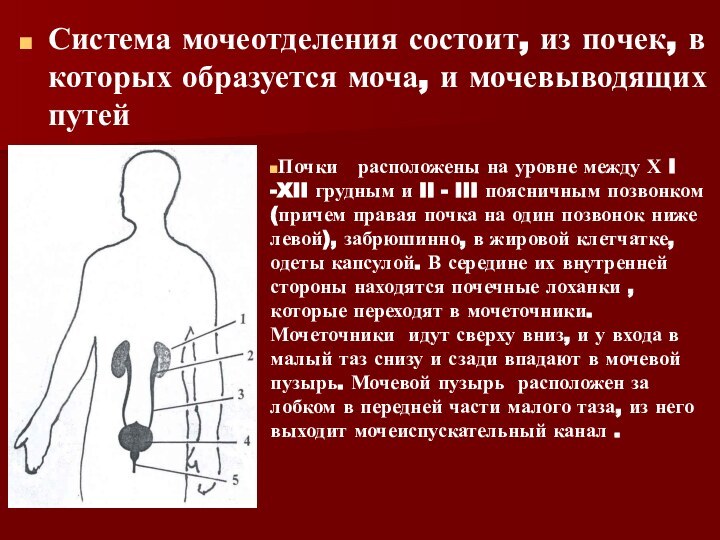





































Слайд 2 Система мочеотделения состоит, из почек, в которых образуется
моча, и мочевыводящих путей
уровне между Х I -XII грудным и II - III поясничным позвонком (причем правая почка на один позвонок ниже левой), забрюшинно, в жировой клетчатке, одеты капсулой. В середине их внутренней стороны находятся почечные лоханки , которые переходят в мочеточники. Мочеточники идут сверху вниз, и у входа в малый таз снизу и сзади впадают в мочевой пузырь. Мочевой пузырь расположен за лобком в передней части малого таза, из него выходит мочеиспускательный канал .
Слайд 3
На фронтальном разрезе почки можно видеть наружный желто-красный
слой (корковое вещество) и лилово-красный мозговой слой (мозговое веещество).
В мозговом слое можно видеть от 10 до 18 так называемых почечных пирамид – конических образований, начинающихся у основания коркового вещества и заканчивающихся в малых чашечках (3) сосочками с отверстиями на них .Малые чашечки собираются в большие (4), а те образуют лоханку (2), преходящую в мочеточник
Между пирамидами располагаются 10-15 почечных столбов – впячиваний коркового вещества в мозговой отдел.
Граница между корковым и мозговым слоями проходит примерно по основанию почеччных пирамид.
Слайд 4 Гистоморфология почек довольно сложна. Почки состоят из двух
основных систем - клубочков (glomeruli - гломерули) и канальцев
(tubuliКлубочки образуются мельчайшими веточками почечной артерии. Приносящая артерия – приносит кровь в нефрон, образует его клубочковые петли (приблизительно 50-60 петель). Выносящая артерия отводит кровь из клубочка.
В клубочке происходит процесс фильтрации – жидкая часть крови уходит в боуменову капсулу, образуя первичную мочу, поэтому диаметр выносящей артерии меньше, чем приносящей. Выносящий сосуд в последующем, распадаясь на более мелкие ветви, питает канальцы, что видно и на рисунке
Слайд 5 Основной функциональной единицой почек является нефрон – сложное
образование
Рис. 38. Схема строения нефрона (почечного клубочка). 1.
Почечная артерия. 2. Веточка почечной артерии – приносящий сосуд. 3. Macula dense. 4. Выносящий сосуд. 5. Клетки юксто-гломерулярного аппарата. 6. Сосудистые петли нефрона. 7. Боуменова капсула – начало канальцевой системы, органически входящее в нефрон. 8. Начало проксимального извитого канальца. 9. Мезангиальная область, в которой располагается мезангиальный матрикс и клетки. Слайд 6 Число количества нефронов в обеих почках – от
2-х до 4-х млн. Главная их масса 4/5 располагается
в корковом слое, а оставшаяся 1/5 – на границе между корковым и мозговым слоями.Как показала электронная микроскопия, часть нефрона, обращенная внутрь боуменовой капсулы имеет сложное строение, имеющее прямую связь с ее функцией
. 1. Эндотелиоциты. 2. Поры в цитоплазме эндотелтоцттов (100 анг) 3. Кровь в сосудистой петле. 4. Поры в базальной мембране (40 анг). 5. Базальная мембрана. 6. Подоцит. 7. Ножки (поды) подоцитов. 8. Боуменова капсула. 9. Субподоцитальное пространство. 10. Боуменово пространство. 11. Проксимальный извитой каналец
Слайд 7 Жидкая часть крови, поступающей в клубочки нефрона, через
поры эндотелиоцита и базальной мембраны фильтруется (вода, электролиты, глюкоза,
аминокислоты и незначительная часть самых мелкодисперсных белков), поступает в субподоцитальное пространство и оттуда – в боуменово пространство, образуя первичную мочу.Из-за малого диаметра пор форменные элементы в норме не могут проходить через этот фильтр, хотя единичные клетки все же попадают в мочу.
Слайд 8 Важной функциональной единицой является также юксто-гломерулярный аппарат (вернуться
к рис.).
При снижении артериального давления в приносящем сосуде
нефрона юксто-гломерулярные клетки через сложные нейрогуморальные механизмы запускают механизм выработки ренина, который, превращаясь в ангиотензин, поднимает артериальное давление. В регуляторных процессах участвуют также эндотелины, простациклин и оксид азота, которые играют значительную роль в регуляции не только общего, но и почечного кровотока.
Слайд 9 Каналец – также важная функциональная часть почек. Канальцы
начинаются от боуменовой капсулы нефрона, имеют проксимальную извитую часть
(вернуться к рис.), которая переходит в нисходящий отдел петли Генле, затем делает петлю и переходит в восходящую часть, которая в свою очередь переходит в дистальный извитой каналец.Дистальные извитые канальцы переходят в извитые трубочки (рис), которые укрупняясь в конечном итоге открываются на верхушке сосочки пирамид в малые чашечки лоханки почки.
Слайд 11 Следует отметить особенность кровообращения почек. Интенсивность кровообращения
в почках очень велика и (если количество циркулирующей крови
взять в соответствии к весу органа) в 20 раз превышает интенсивность кровообращения большинства других органов.Высчитано, что через почки вся масса крови в среднем проходит каждые 7 - 8 минут (т. е. за каждую минуту протекает более 1 литра крови). Кровоток в почках подерживается гомеостатическими механизмами очень устойчиво. Но, когда давление в почках падает ниже 60 мм рт. ст., то возможны серьезные последствия, вплоть до полного прекращения клубочковой фильтрации.
Слайд 12 В настоящее время общепринятой является фильтрационно-реабсорбционно-секреционная теория
мочеобразования (вернуться к рис).
Как уже указывалось, кровь, поступающая
по приносящему сосуду в клубочки почек, подвергается здесь фильтрации. В результате в полость боуменовой капсулы попадает значительная часть жидкости, а также глюкоза, соли, аминокислоты, небольшое количество белка (25 - 30 мг %). Все это составляет первичную мочу с относительной плотностью 1010. Затем первичная моча проходит по проксимальному отделу канальца, где из нее в кровь обратно всасывается 100 % глюкозы, аминокислот, фосфатов, около 80 % воды, Na, K и бикарбонатов (реабсорбция).
В то же время клетки проксимального отдела канальцев секретируют в мочу ряд веществ (красители, лекарственные вещества) (секреция).
Слайд 13 Следующим этапом является прохождение мочи по петле Генле
и дистальному отделу канальца, где также продолжаются процессы реабсорбции
и секреции.Дистальный отдел канальцев является одним из наиболее важных функциональных образований почек. Здесь происходит концентрация мочи, и относительная плотность ее начинает повышаться. Происходит это в связи с реабсорбцией Na и воды под влиянием альдостерона и антидиуретического гормона.
Слайд 14 Заболевания почек не имеют такого широкого распространения, как
инфаркт миокарда, опухоли или даже поражения легких. Так, по
суммарным данным ряда развитых стран (Швейцария, Англия, США и др.), патология почек составляет всего около 5-6% общей заболеваемости. Правда, имеется мнение, что истинная заболеваемость почек примерно в 2 раза выше этих цифр. Однако, даже если бы болезни почек ограничивались лишь этими 6%, то и тогда они заслуживали самого внимательного изучения. Дело в том, что подавляющее большинство наиболее тяжелых заболеваний почек встречается у людей в возрасте до 40 лет - т. е. в самом трудоспособном и творческом возрасте.Слайд 15 Многие из болезней почек возникают в детском или
юношеском возрасте и ведут к тяжелой инвалидизации больных, протекают
непрерывно прогрессирующе и требуют активного и умелого вмешательства врача.Смертность от почечной патологии также чаще всего наблюдается в возрасте до 40 лет. Все это и делает болезни почек социально значимой проблемой.
Основными нозологическими единицами, входящими в компетенцию терапевта, являются: острый и хронический гломерулонефрит, амилоидоз почек, липоидный нефроз, пиелонефрит, почечнокаменная болезнь и в какой-то мере, - опухоли почек.
Слайд 16 Нефрит, или гломерулонефрит (N00-N03) - это сложное, полипатогенетическое
заболевание почек, важнейшей особенностью которого является преимущественно поражение сосудов
клубочков и обязательная двусторонность процесса.Амилоидоз (N08.4) - вторичное или первичное заболевание почек, выражающееся в отложении в клубочках и межуточной ткани почек особого патологического вещества - амилоида, который ведет к нарушению функции почек. Процесс, как правило, также двусторонний.
Слайд 17 Липоидный нефроз (N04) – или болезнь минимальных изменений
- заболевание, при котором основные патологические изменения возникают в
подоцитах клубочкового аппарата с резким одновременным нарушением липидного обмена и накоплением липидов в эпителии канальцев почек. В настоящее время термин липоидный нефроз чаще употребляют для обозначения патологии у детей. У взрослых же оно попадает в группу нефротических синдромов.Пиелонефрит (N10-N11) - воспалительный процесс инфекционной этиологии. Инфекция обычно протекает восходящим путем - из лоханок, где также наблюдается воспаление (отсюда и произошло название болезни).
Слайд 18 Мочекаменная болезнь (N20-N23) - болезнь нарушенного обмена веществ,
ведущая к образованию камней в различных отделах почек.
Рак почек (C64) – заболевание, в целом относящееся к компетенции уролога или онколога, однако, и терапевт нередко сталкивается с ним на этапе диагностики. Любое из вышеуказанных заболеваний может привести к острой или хронической почечной недостаточности с конечной ее стадией - уремией.
Расспрос. Основными жалобами больных этой группы являются отеки, головная боль, боль в области поясницы, нарушение мочеиспускания, повышение температуры.
Слайд 19 Отеки могут быть при целом ряде почечных заболеваний:
остром и хроническом нефрите, амилоидозе, липоидном нефрозе. При пиелонефрите
отеки наблюдаются в исключительных случаях.Механизм развития почечных отеков сложный, более того, он зависит от формы заболевания.
При остром нефрите начальным фактором можно считать повышение проницаемости сосудистой стенки и выход из сосудов в ткани большого количества жидкости. В результате артериальное давление падает, уменьшается приток и отток крови в почечном нефроне, что включает в работу юкстагломерулярный аппарат, который начинает выделять ренин. Ренин в свою очередь стимулирует выработку альдостерона и антидиурического гормона. Последние резко усиливают реабсорбцию натрия и воды в почках.
Слайд 20 Параллельно этому (в связи с повышением проницаемости почечного
фильтра) больные теряют большое количество белка, что ведет к
резкому снижению онкотического давления плазмы и в артериальном и венозном отделах. В результате возникают условия для усиления фильтрации жидкости из артериального колена капилляров и затруднения всасывания ее в венозном, что также ведет к усилению отеков.
Слайд 21
Не понимаю глупости вопроса:
«Хотелось бы «по-новой» жизнь прожить?»
…Попробуй
возвратить былые весны,
попробуй дождик в небо возвратить,
покрасить в зелень
умершие листья,к пенькам приладить вырубленный сад,
вернуться в май, убив седые мысли,
и пленку жизни отмотать назад….
Тропа над пропастью должна быть без огляда,
Пока хватает смелости и сил.
Слайд 22 При хронических нефритах, амилоидозе и липоидном нефрозе ведущую
роль играет фактор гипоонкии, хотя вторичный гиперальдостеронизм также имеет
место.Отеки при нефритах имеют ряд характерных признаков, о которых будет сказано в разделе осмотра больных. Своеобразие отеков является ценным информативным признаком, позволяющим врачу построить общую диагностическую гипотезу о возможности заболевания почек.
Слайд 23 Макрогематурия (появление видимой на глаз крови в
моче) может быть одной из жалоб больных заболеваниями почек.
Она может быть признаком ряда заболеваний почек - гломерулонефрита, мочекаменной болезни, опухолей почек. Кроме того, достаточно часто макрогематурию обуславливают заболевания системы крови.Головная боль часто бывает вызвана повышением артериального давления, что может наблюдаться при остром нефрите, хроническом нефрите, пиелонефрите или почечно-каменной болезни. Нередко она появляется и при развитии почечной недостаточности с накоплением азотистых шлаков в крови (креатинина,мочевины и др.)
Слайд 24 Повышение артериального давления при заболеваниях почек - довольно
сложный процесс. При выхождении части плазмы в ткани из-за
повышения проницаемости сосудов снижается гидростатическое давление в приносящем сосуде гломерул. В результате возникает реакция юкста-гломерулярного аппарата - он начинает вырабатывать большое количество ренина. Ренин превращает ангиотензин 1 в ангиотензин 2, который непосредственно вызывает спазм артерий, что и приводит к повышению давления в начальных стадиях. Выработка большого количества ренина стимулирует выброс надпочечниками альдостерона. Последний ведет к задержке большого количествf воды в сосудистом русле, отеку стенок сосудов и еще большему повышению давления.В повышении давления участвуют также еще целый ряд механизмов и медиаторов , в частности простагландинов.
Слайд 25 Наряду с головной болью
больные острым нефритом могут предъявлять жалобы головокружения, ухудшение зрения
и рвоту. Такие жалобы требуют исключительного внимания врача, т. к. могут оказаться предвестниками грозного осложнения острого нефрита - эклампсии на почве отека мозга.Боль в области поясницы не всегда является ведущей жалобой больных с заболеваниями почек. Например, амилоидоз, липоидный нефроз, хронические нефриты протекают без существенного болевого синдрома в области почек.
Боль наблюдается при почечнокаменной болезни, пиелонефрите, остром нефрите, опухолях, воспалении околопочечной клетчатки. Как и при других болях, уточнение ряда особенностей их проявления может иметь дифференциально-диагностическое значение. Обычно боли при нефритах и пиелонефритах постоянного характера, локализуются в проекции почек; при нефритах, как правило, с обеих сторон, при пиелонефритах могут быть и односторонние; эти боли чаще тупые, умеренные, ноющие, никуда не иррадиирующие
Слайд 26 Могут наблюдаться и периодически возникающие острые, сильные
боли, чаще одностороннего характера, заставляющие больных метаться в поисках
облегчения, иррадиирующие вниз, по ходу мочеточника, в мочевой пузырь, половые органы, пах («почечная колика»).Эти боли характерны для закупорки мочеточников (почечнокаменная болезнь, воспалительный отек, сдавление или перегиб мочеточника).
При воспалении мочеточников боли могут локализоваться не в области поясницы, а ниже, даже в брюшной полости; при воспалении мочевого пузыря - над лобком.
Слайд 27 Следует уточнить, не возникает ли боль при беге,
ходьбе, тряске, что характерно для почечнокаменной болезни.
Боли при заболеваниях почек - это признак раздражения - растяжения или воспаления почечной капсулы, лоханки, мочеточника, мочевого пузыря и т. д. Паренхима почек болевых рецепторов не имеет, поэтому многие тяжелые заболевания с локализацией процесса в паренхиме протекают без болей.Это обстоятельство нередко, к сожалению, оказывает больному плохую услугу - больные, не ощущая болей, не сознают тяжести своего состояния, не соблюдают соответствующий режим, даже при остром нефрите, что чревато тяжелыми последствиями.
Слайд 28 Из других жалоб могут встречаться жалобы на учащение
мочеиспускания - поллакизурия (pollacisuria), что характерно для воспаления мочевого
пузыря, особенно если недуг сочетается со странгурией (stranguria) - болезненным мочеиспусканием. Ряд больных могут отмечать никтурию (nicturia) - выделение большого количества мочи в ночное время (обычно дневной диурез в 3-4 раза превышает ночной). Никтурия свидетельствует о нарушении кровотока в почках, возможным уменьшением его в дневное время. Все эти нарушения обычно объединяют под термином дизурия.Ряд почечных больных могут жаловаться на зуд кожи, плохой запах изо рта, носовые кровотечения, сонливость днем и бессонницу ночью, ухудшение зрения, сухость кожи и слизистых, боли в животе, тошноту, рвоту, понос.
Эти жалобы должны всегда нацеливать мысли врача на возможность декомпенсации почечной деятельности, развитие хронической почечной недостаточности (ХПН ), азотемии и уремической комы.
Слайд 29 Повышение температуры характерно для пиелонефрита, туберкулеза почек, новообразования.
Можно видеть, что при правильном расспросе больного жалобы
могут дать много ценной диагностической информации, которая позволит врачу построить первую диагностическую гипотезу. Аnamnesis morbi. В истории болезни важным является выяснение связи почечной патологии с предшествующим заболеванием. Так, наличие стрепто-стафилококковых и острых вирусных заболеваний (ангина, скарлатина, отиты, фурункулез, грипп и т. п.) дает основание заподозрить у больного острый нефрит.
С другой стороны, наличие хронических воспалительных или инфекционных заболеваний (туберкулез, нагноения, ревматоидный артрит) в анамнезе дает право думать об амилоидозе.
Нужно выяснить также, не было ли в прошлом хронических заболеваний кишечника, мочевых путей, что может явиться причиной восходящей инфекции и развития пиелонефрита.
Слайд 30 Для решения вопроса, острое это заболевание или хроническое,
необходимо уточнить сроки болезни - давно ли болеет больной.
Следует помнить, что амилоидоз, почечнокаменная болезнь, липоидный нефроз - это хронические болезни и до момента их яркого клинического проявления проходит значительный срок.Гломеруло- и пиелонефриты могут быть острые, причем острым нефрит считается при течении и излечении в пределах одного года.
Слайд 31 Определение характера нефрита (острый или хронический) зависит от
правильно поставленного вопроса. На прямой вопрос: «Вы не болели
в прошлом нефритом? » - больной нередко отвечает отрицательно. Поэтому желательно уточнить, не было ли у больного в прошлом отеков, красной мочи, болей в пояснице.Женщин обязательно следует спросить об отеках и повышении артериального давления во время беременности (нефропатия беременных может переходить в хронический нефрит).
Воспоминания о приступах почечной колики может помочь в диагностике почечно-каменной болезни.
Тщательно собираются сведения о лечении в прошлом, о переносимости и эффективности лекарств, их токсических влияниях, аллергических реакциях, аллергическом фоне (вазомоторный ринит, контактный дерматит, крапивница и др. ) и страховой анамнез.
Слайд 33 Anamnesis vitae. Следует уделить определенное внимание профессии больного.
Профессия, связанная с частыми простудами, может быть одним из
факторов риска при заболеваниях почек, особенно нефритах. Имеет значение и характер питания. Почечнокаменная болезнь чаще встречается у полных людей; при значительном снижении веса можно думать о туберкулезе почек, опухоли.Наследственность играет не очень большую роль при заболеваниях почек, однако следует помнить о том, что описаны семейные и наследственные формы амилоидоза, поражения канальцев почек и т. д.
Слайд 34 У женщин необходимо собирать подробный анамнез в отношении
беременностей. При беременности могут возникать затруднения оттока мочи и
нередко развиваются так называемые пиелиты беременных, а в ряде случаев и пиелонефриты. Значительную роль могут играть и воспаления женской половой сферы.Таким образом, анамнез болезни и жизни дает информацию, которая позволяет уточнить намеченную диагностическую гипотезу.
Слайд 35 Осмотр. Одним из важных признаков заболевания почек, выявляемым
при осмотре, являются отеки.
Отеки почечного происхождения имеют
ряд черт, которые позволяют отличить их от сердечных. При заболеваниях почек возникает отечность, пастозность всего тела. Особенно ярко проявляется отечность лица. Очень характерен вид больного: лицо одутловатое, бледное, веки набрякшие, кожа как бы истончена, «водяниста», глазные щели сужены (рис. 27). Нередки отеки всего тела. В отличие от «цветных» сердечных отеков почечные отеки бледны, рыхлы, легко подвижны. Почечные отеки могут развиваться очень быстро, за несколько часов, и при этом раньше всего появляются на лице. Слайд 36 Расчесы - признак не какого-либо заболевания, а декомпенсации
функции почек, накопления в крови (и, соответственно, в коже)
азотистых шлаков. Наряду с расчесами в этой стадии можно увидеть желтовато-землистый цвет кожи, сухость ее, обложенный суховатый язык, почувствовать запах мочи при дыхании.Иногда при осмотре можно выявить рубцы после бывших остеомиелитов, туберкулеза лимфатических узлов, деформацию позвоночника, суставов, пальцы в виде «барабанных палочек».
Все эти признаки могут сыграть весьма важную роль в распознавании амилоидоза почек в случаях, требующих дифференциации между нефритом и амилоидозом.
С другой стороны, проявления туберкулеза могут навести врача на мысль о такой же этиологии поражения почек.
Слайд 37 Осмотр области почек дает очень мало информации при
большинстве заболеваний этих органов. Однако в некоторых случаях (опухоль
почек больших размеров, паранефрит) можно видеть выбухание соответствующей стороны.Пальпация и перкуссия - малоинформативные методы при болезнях почек. Все же иногда при значительном увеличении размеров почек (опухоль, водянка почки - гидронефроз и т. д.) можно пропальпировать нижний полюс больной почки.
Симптом Пастернацкого - это перкуторная манипуляция, выполняемая следующим образом: левая рука плашмя кладется на область почки, а правой кистью, сложенной в кулак, наносятся по ней короткие, средней силы удары. Положительным считается симптом в том случае, если больной при этом ощущает боль. Этот симптом довольно часто выявляется при остром нефрите, пиелонефрите, паранефрите. Не следует забывать, что он может отмечаться и при воспалении мышц поясницы (миозит), нервных корешков в этой области (радикулит).





























