Слайд 2
Аутоиммунный гепатит – прогрессирующее хроническое гепатоцеллюлярное поражение, протекающее
с признаками перипортального или более обширного воспаления, гипергаммаглобулинемией и
наличием сывороточных печеночно-ассоциированных аутоантител.
Клинические проявления аутоиммунного гепатита включают астеновегетативные расстройства, желтуху, боли в правом подреберье, кожные сыпи, гепатомегалию и спленомегалию, аменорею у женщин, гинекомастию – у мужчин.
Слайд 4
Диагностика аутоиммунного гепатита основывается на серологическом выявлении антинуклеарных
антител (ANA), тканевых антител к гладкой мускулатуре (SMA), антител
к микросомам печени и почек и др., гипергаммаглобулинемии, увеличения титра IgG, а также данных биопсии печени. Основу лечения аутоиммунного гепатита составляет иммуносупрессивная терапия глюкокортикостероидами.
Слайд 5
В структуре хронических гепатитов в гастроэнтерологии на долю
аутоиммунного поражения печени приходится 10-20% случаев у взрослых и
2% - у детей. Женщины заболевают аутоиммунным гепатитом в 8 раз чаще, чем мужчины. Первый возрастной пик заболеваемости приходится на возраст до 30 лет, второй – на период постменопаузы. Течение аутоиммунного гепатита носит быстропрогрессирующий характер, при котором довольно рано развивается цирроз печени, портальная гипертензия и печеночная недостаточность, ведущая к гибели пациентов.
Слайд 6
Причины аутоиммунного гепатита
Вопросы этиологии аутоиммунного гепатита изучены недостаточно.
Считается, что в основе развития аутоиммунного гепатита лежит сцепленность
с определенными антигенами главного комплекса гистосовместимости (HLA человека) - аллелями DR3 или DR4, выявляющаяся у 80-85% пациентов. Предположительными триггерными факторами, запускающими аутоиммунные реакции у генетически предрасположенных индивидуумов, могут выступать вирусы Эпштейна–Барр, гепатитов (А, В, С), кори, герпеса (HSV-1 и HHV-6), а также некоторые лекарственные препараты (например, интерферон). Более чем у трети пациентов с аутоиммунным гепатитом выявляются и другие аутоиммунные синдромы – тиреоидит, болезнь Грейвса, синовит, язвенный колит, болезнь Шегрена и др.
Слайд 7
Патогенез
Основу патогенеза аутоиммунного гепатита составляет дефицит иммунорегуляции: снижение
субпопуляции Т-супрессорных лимфоцитов, что приводит к неуправляемому синтезу В-клетками
IgG и разрушению мембран клеток печени – гепатоцитов, появлению характерных сывороточных антител (ANA, SMA, анти-LKM-l).
Слайд 8
Типы аутоиммунного гепатита
В зависимости от образующихся антител различают
аутоиммунный гепатит
I (анти-ANA, анти-SMA позитивный),
II (анти-LKM-l позитивный)
и
III (анти-SLA позитивный) типов.
Каждый из выделяемых типов заболевания характеризуется своеобразным серологическим профилем, особенностями течения, откликом на иммуносупрессивную терапию и прогнозом.
Слайд 9
Аутоиммунный гепатит I типа протекает с образованием и
циркуляцией в крови антинуклеарных антител (ANA) – у 70-80%
пациентов; антигладкомышечных антител (SMA) у 50-70% больных; антител к цитоплазме нейтрофилов (pANCA). Аутоиммунный гепатит I типа чаще развивается в возрасте от 10 до 20 лет и после 50 лет. Характеризуется хорошим откликом на иммуносупрессивную терапию, возможностью достижения стойкой ремиссии в 20% случаев даже после отмены кортикостероидов. При отсутствии лечения в течение 3 лет формируется цирроз печени.
Слайд 11
При аутоиммунном гепатите II типа в крови у 100%
пациентов присутствуют антитела к микросомам печени и почек 1-го
типа (анти-LKM-l). Данная форма заболевания развивается в 10-15% случаях аутоиммунного гепатита, преимущественно в детском возрасте и характеризуется высокой биохимической активностью. Аутоиммунный гепатит II типа более резистентен к иммуносупрессии; при отмене препаратов часто наступает рецидив; цирроз печени развивается в 2 раза чаще, чем при аутоиммунном гепатите I типа.
Слайд 12
При аутоиммунном гепатите III типа образуются антитела к
растворимому печеночному и печеночио-панкреатическому антигену (анти-SLA и анти-LP). Довольно
часто при этом типе выявляются ASMA, ревматоидный фактор, антимитохондриальные антитела (АМА), антитела к антигенам печеночной мембраны (антиLMA).
К вариантам атипичного аутоиммунного гепатита относят перекрестные синдромы, включающие также признаки первичного билиарного цирроза, первичного склерозирующего холангита, хронического вирусного гепатита.
Слайд 13
Симптомы аутоиммунного гепатита
В большинстве случаев аутоиммунный гепатит манифестирует
внезапно и в клинических проявлениях не отличается от острого
гепатита. Вначале протекает с выраженной слабостью, отсутствием аппетита, интенсивной желтухой, появлением темной мочи. Затем в течение нескольких месяцев разворачивается клиника аутоиммунного гепатита.
Реже начало заболевания постепенное; в этом случае преобладают астеновегетативные расстройства, недомогание, тяжесть и боли в правом подреберье, незначительная желтуха. У части пациентов аутоиммунный гепатит начинается с лихорадки и внепеченочных проявлений.
Слайд 14
Период развернутых симптомов аутоиммунного гепатита включает выраженную слабость,
чувство тяжести и боли в правом подреберье, тошноту, кожный
зуд, лимфаденопатию. Для аутоиммунного гепатита характерны непостоянная, усиливающаяся в периоды обострений желтуха, увеличение печени (гепатомегалия) и селезенки (спленомегалия). У трети женщин при аутоиммунном гепатите развивается аменорея, гирсутизм; у мальчиков может наблюдаться гинекомастия.
Типичны кожные реакции: капиллярит, пальмарная и волчаночноподобная эритема, пурпура, акне, телеангиэктазии на коже лица, шеи и рук. В периоды обострений аутоиммунного гепатита могу наблюдаться явления преходящего асцита.
Слайд 15
К системным проявлениям аутоиммунного гепатита относится рецидивирующий мигрирующий
полиартрит, затрагивающий крупные суставы, но не приводящий к их
деформации. Достаточно часто аутоиммунный гепатит протекает в сочетании с язвенным колитом, миокардитом, плевритом, перикардитом, гломерулонефритом, тиреоидитом, витилиго, инсулинозависимым сахарным диабетом, иридоциклитом, синдромом Шегрена, синдромом Кушинга, фиброзирующим альвеолитом, гемолитической анемией.
Слайд 16
Диагностика аутоиммунного гепатита
Диагностическими критериями аутоиммунного гепатита служат серологические,
биохимические и гистологические маркеры. Согласно международным критериям, об аутоиммунном
гепатите можно говорить в случае, если:
в анамнезе отсутствуют гемотрансфузии, прием гепатотоксичных препаратов, злоупотребление алкоголем;
в крови не обнаруживаются маркеры активной вирусной инфекции (гепатитов А, В, С и др.);
уровень γ-глобулинов и IgG превышает нормальные показатели в 1,5 и более раза;
значительно повышена активность АсАТ, АлАТ;
титры антител (SMA, ANA и LKM-1) для взрослых выше 1:80; для детей выше 1: 20.
Слайд 17
Биопсия печени с морфологическим исследованием образца тканей позволяет
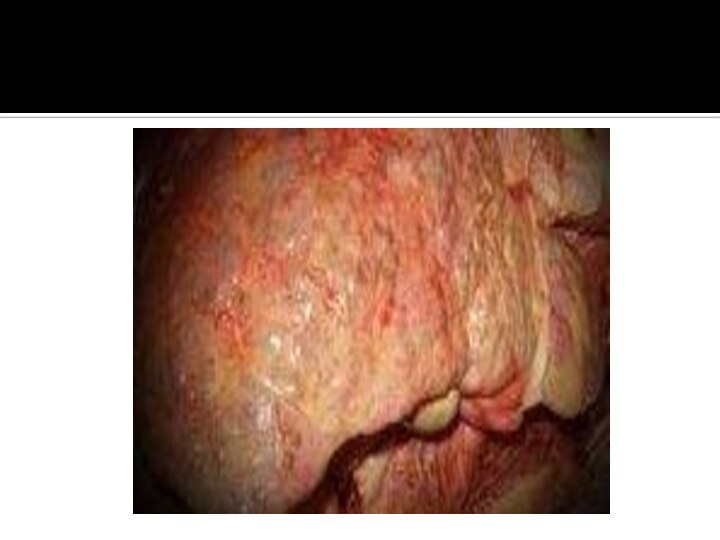
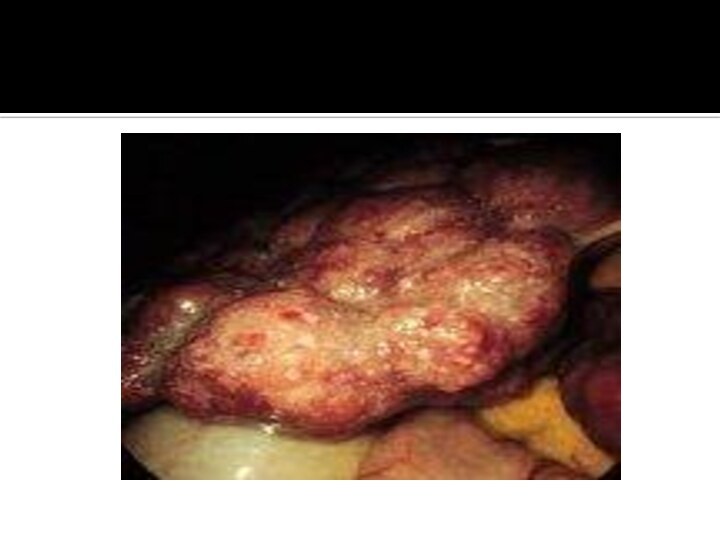
выявить картину хронического гепатита с признаками выраженной активности. Гистологическими
признаками аутоиммунного гепатита служат мостовидные или ступенчатые некрозы паренхимы, лимфоидная инфильтрация с обилием плазматических клеток.
Инструментальные исследования (УЗИ печени, МРТ печени и др.) при аутоиммунном гепатите не имеют самостоятельного диагностического значения.
Слайд 18
Лечение аутоиммунного гепатита
Патогенетическая терапия аутоиммунного гепатита заключается в
проведении иммуносупрессивной терапии глюкокортикостероидами. Такой подход позволяет снизить активность
патологических процессов в печени: повысить активность Т-супрессоров, уменьшить интенсивность аутоиммунных реакций, разрушающих гепатоциты.
Обычно иммуносупрессивная терапия при аутоиммунном гепатите проводится преднизолоном или метилпреднизолоном в начальной суточной дозе 60 мг (1-ю неделю), 40 мг (2-ю неделю), 30 мг (3-4-ю недели) со снижением до 20 мг в качестве поддерживающей дозы. Уменьшение суточной дозировки проводят медленно, учитывая активность клинического течения и уровень сывороточных маркеров. Поддерживающую дозу пациент должен принимать до полной нормализации клинико-лабораторных и гистологических показателей. Лечение аутоиммунного гепатита может продолжаться от 6 месяцев до 2-х лет, а иногда и на протяжении всей жизни.
Слайд 19
При неэффективности монотерапии возможно введение в схему лечения
аутоиммунного гепатита азатиоприна, делагила, циклоспорина.
В случае неэффективности иммуносупрессивного лечения
аутоиммунного гепатита в течение 4-х лет, множественных рецидивах, побочных эффектах терапии ставится вопрос и трансплантации печени.
Слайд 20
Прогноз при аутоиммунном гепатите
При отсутствии лечения аутоиммунного гепатита
заболевание неуклонно прогрессирует; спонтанные ремиссии не наступают. Исходом аутоиммунного
гепатита служит цирроз печени и печеночная недостаточность; 5-летняя выживаемость не превышает 50%.
С помощью своевременной и четко проводимой терапии удается достичь ремиссии у большинства пациентов; при этом выживаемость в течение 20 лет составляет более 80%.
Трансплантация печени дает результаты, сопоставимые с лекарственно достигнутой ремиссией: 5-летний прогноз благоприятен у 90 % пациентов.