Слайд 2
Анамнез
Жалобы
Физикальное обследование:
- осмотр
- пальпация
- перкуссия
- аускультация
Слайд 3
Рентгенологические методы исследования
1)Рентгенография
Слайд 4
2) Компьютерная томография – детальное послойное изображение органа
Слайд 5
Толщина поперечного среза 5-10 мм
При КТ высокого разрешения
толщина срезов – 1-2мм
Противопоказания:
масса тела больше 150кг
неадекватное поведение больного
беременность
непереносиомсть
препаратов сожержащих йод (для исследований с контрастным усилением)
Слайд 6
Показания:
Наличие позитивных рентгенологических данных, позволяющих заподозрить опухоль легких,
средостения, плевры, грудной стенки
Подозрение на метастатическое поражение легких
Диагностика поражения
лимфатических узлов
Уточнение распространенности, локализации и характера воспалительных изменений органов грудной клетки в сложных диагностических случаях
Оценка объема и характера травматических изменений
Выявление инородных тел в легких и средостении
Слайд 7
3) МРТ – исследование базирующееся на измерении радиоволн
в условиях постоянного магнитного поля
Показания:
подозрение на патологические процессы сосудистого
генеза
плеврит
опухоли плевры
увеличенные внутригрудные узлы
объемные новообразования средостения
Слайд 8
Противопоказания:
масса тела больше 110кг
неадекватное поведение больного
кардиостимулятор
импланты внутреннего и
среднего уха
металлические (намагничеваемые) клипсы и стенты
металлические инородные тела, импланты
и постоперационные конструкции
первый и третий триместр беременности
клаустрофобия
Слайд 9
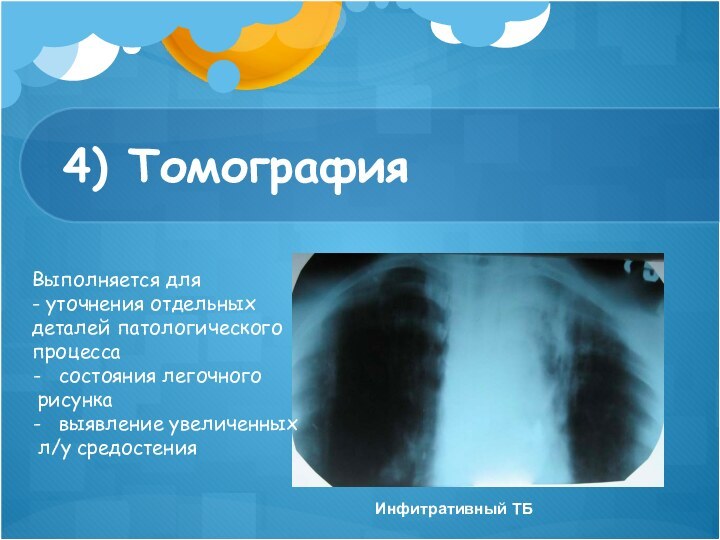
4) Томография
Инфитративный ТБ
Выполняется для
- уточнения отдельных
деталей патологического
процесса
состояния
легочного
рисунка
выявление увеличенных
л/у средостения
Слайд 10
Томография оказывает существенную диагностическую помощь при выявлении бронхоэктазов,
участков склероза, полостей распада на фоне инфильтрации, ателектаза.
Имеет особое
значение при диагностике опухолевых и неопухолевых поражений легких
Слайд 12
Показания:
Диагностика заболеваний бронхов (пороки развития, бронхоэктазы, опухоли, стенозы
различного происхождения, бронхиальные свищи)
Уточнение локализации и определение распространенности патологического
процесса в бронхиальном дереве
Противопоказания:
Фаза обострения хронического воспалительного процесса
Острое воспаление верхних дыхательных путей
Легочное кровотечение
Непереносимость контрастных препаратов, содержащих йод
Слайд 13
Методика:
Количество выделяемой в сутки мокроты не должно превышать
50мл.
Больному со значительным выделением мокроты проводят санацию бронхиального дерева
Проводят
под местной анестезией (у детей под наркозом)
Контрастное вещество – сульфойодол
Контрастное вещество вводят при помощи двухпросветных управляемых катетеров Розенштрауха-Смулевича под контролем рентгеновского экрана или телевизионной установки
Катетер удаляют и делают снимки в стандартной боковой и передней проекциях и в одной из косых, при необходимости делают снимки в разные фазы дыхания.
При двухстороннем исследовании нужен интервал в 4-5 дней
Слайд 15
Методика:
Чрезкожное введение катетера по Сельдингеру
Для венозной катетеризации используют
бедренную вену с последующим проведением катетера через правое предсердие
и желудочек в легочную артерию
Для артериальной - бедренную артерию с проведением катетера в бронхиальные артерии.
Трехйодистые контрастные вещества: уротраст, урографин, верографин
Слайд 16
Противопоказания:
Повышенная чувствительность к йоду
Бронхиальная астма
Заболевания печени и почек
с недостаточностью их функции
Кардиосклероз с явлениями нарушения внутрисердечной проводимости
Выраженная
гипертония или гипотония
Недостаточность кровообращения
Свежий ИМ
Острые инфекционные заболевания
Общее тяжелое состояние с явлениями кахексии
Слайд 17
Радиоизотопное исследование легких
Слайд 18
Бронхоскопия
- метод эндоскопической диагностики, позволяющий визуально осмотреть внутреннюю
поверхность трахеи и бронхов
-ригидная бронхоскопия
-фибробронхоскопия
Слайд 19
Микробиологические методы исследования
- идентификация возбудителя и определение его
чувствительности к АБ
Материал для исследования: мокрота, бронхеоло-альвеолярный лаваж, промывные
воды бронхов, плевральная жидкость, тканевые биоптаты, мазки из слизистых оболочек и т.д.
Методы:
Бактериоскопический
Бактериологический
Биологический
Серологический
Иммунологический
Слайд 20
Биопсийные методы
Трансторакальная биопсия:
-пункционнная (пункция плевральной полости,
пункционная биопсия плевры, трансбронхиальная биопсия легких)
-открытая
Слайд 21
Торакоскопия
- эндоскопический метод исследованиявнутренней поверхности плевральной полости
Слайд 23
Показания:
подозрение на наличие жидкости в плевральной полости;
подозрение на
наличие пристеночного образования;
травматические повреждения грудной клетки.
Слайд 24
Спирография
- метод графической регистрации изменений легочных объемов при
выполнении естественных дыхательных движений и форсированных дыхательных маневров
Слайд 25
Показания:
определение типа и степени легочной недостаточности;
оценка эффективности курсового
лечения заболеваний с бронхиальной обструкцией бронходилататорами, ингаляционными ГКС, мембраностабилизирующими
препаратами;
проведение бронходилатационных тестов с целью выявления обратимости бронхиальной обструкции;
выявление начальных признаков вентиляционной недостаточности у лиц, подверженных риску легочных заболеваний и у лиц, работающих в условиях влияния вредных производственных факторов;
Мониторинг показателей с целью определения степени и быстроты прогрессирования заболевания.
Слайд 26
Противопоказания:
тяжелое общее состояние, не дающее возможности провести исследование;
прогрессирующая
стенокардия, ИМ, острое нарушение мозгового кровообращения;
злокачественная артериальная гипертензия, гипертонический
криз;
токсикозы беременности, вторая половина беременности;
недостаточность кровообращения III стадии;
тяжелая легочная недостаточность, не позволяющая провести дыхательные маневры.
Слайд 27
Спирографическая кривая и показатели легочной вентиляции
Слайд 28
Методика:
исследование проводят утром натощак;
перед исследованием рекомендуется находиться в
спокойном состоянии на протяжении 30 мин;
прекратить прием бронхолитиков за
12 часов.
Показатели:
ДО = 500-800 мл (2/3 – АО, 1/3 - ФМП )
РОвыд = 1000-1500 мл
ЖЕЛ = ДО + РОвд + РОвыд = 3000-5000мл
ФЖЕЛ = 70-80% ЖЕЛ
Индекс Тиффно = ОФВ1/ЖЕЛ= не менее 70-75%
Слайд 29
Спирометрия
Спирография с регистрацией кривой “поток-объем” – метод исследования,
который заключается в измерении объемной скорости движения потока воздуха
в дыхательных путях и его графическом отображении в виде петли ”поток-объем” при спокойном дыхании и при выполнении дыхательных маневров
Слайд 30
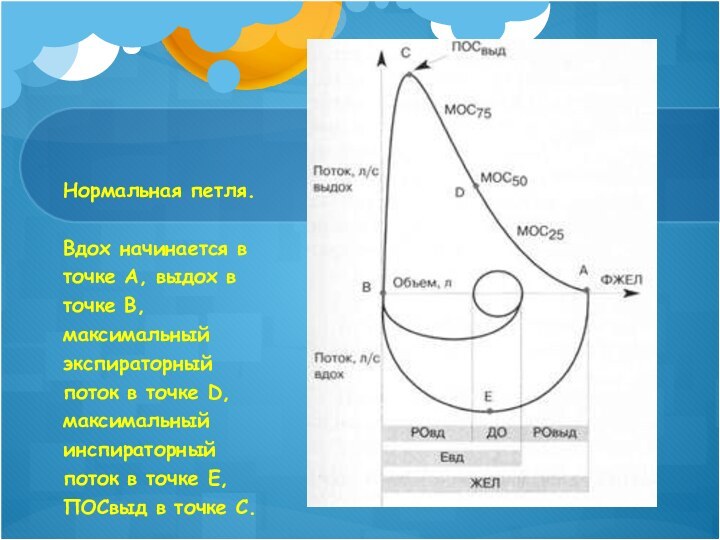
Нормальная петля.
Вдох начинается в точке А, выдох в
точке В, максимальный экспираторный поток в точке D, максимальный
инспираторный поток в точке Е, ПОСвыд в точке С.
Слайд 31
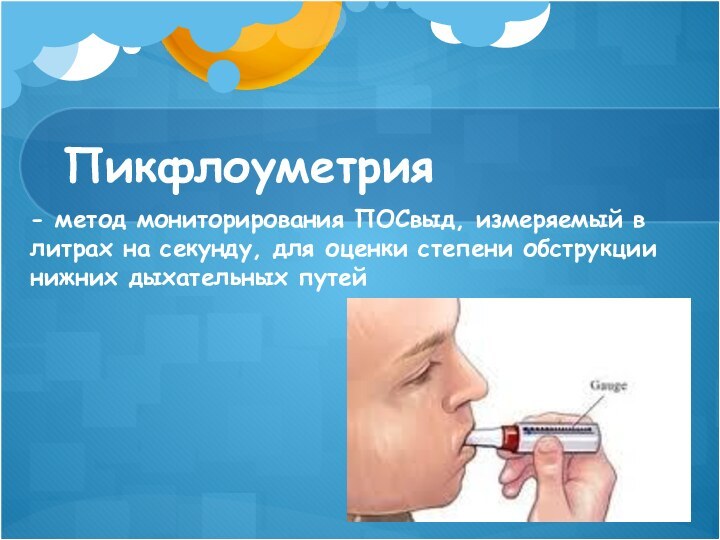
Пикфлоуметрия
- метод мониторирования ПОСвыд, измеряемый в литрах на
секунду, для оценки степени обструкции нижних дыхательных путей
Слайд 32
Бодиплетизмография
- метод исследования функции внешнего дыхания путем сопоставления
показателей спирографии с показателями механического колебания грудной клетки во
время дыхательного цикла.
Слайд 33
Позволяет определить все объемы и емкости легких ,
в т. ч. те, которые не определяются спирографией:
Остаточный объем
легких (ООЛ) = 1000-1500 мл
Функциональная остаточная емкость
(ФОЕ) = ООЛ +РОвыд
Общая емкость легких (ОЕЛ) = ЖЕЛ + ООЛ
Общее и специфическое бронхиальное сопротивление
Результаты не связаны с волевым усилием пациента , следовательно являются более объективными
Слайд 34
Методика:
Пациента усаживают в спец. закрытую герметическую кабину с
постоянным объемом воздуха
Он дышит через мундштук, соединенный с открутой
в атмосферу дыхательной трубкой
Открытие и закрытие трубки происходит автоматически с помощью электронного устройства
Вдыхаемый и выдыхаемый поток воздуха исследуется с помощью спирографа
Движение грудной клетки вызывает изменение давления в кабине, которое фиксируется специальным сенсором.
Слайд 35
Общая плетизмография
- метод прямого измерения величины бронхиального сопротивления
при спокойном дыхании.
Метод основан на синхронном измерении скорости воздушного
потока и колебаний давления в герметичной кабине, куда помещается пациент. Давление в кабине изменяется синхронно колебаниям альвеолярного давления.
Слайд 36
Пневмотахометрия
- определение пиковых скоростей воздушного потока
Метод близок к
спирограмме форсированного выдоха.
Слайд 37
Газы крови
Методика:
Путем прокола берется кровь из артерии и
отправляется в лабораторию
Показатели:
Парциальное давление в крови кислорода (PaO2) =
75-100 mmHg
Парциальное давление углекислого газа (РаСО2) = 35-45 mmHg
рН крови = 7,35-7,45
Насыщение кислородом гемоглобина в эритроцитах (сатурация) – SaO2 = 94-100%
Содержание бикарбонатов в крови (НСО3) = 22-26 mEq/liter
Слайд 38
Пульсоксиметрия
- метод измерения насыщения гемоглобина крови кислородом.
Методика:
Пульсоксиметр –
основывается на регистрации изменения цвета крови в сосудах в
зависимости от содержания кислорода в гемоглобине эритроцитов.
На палец накладывается датчик, в котором имеется источник света.
Свет проходит через фалангу пальца , кровеносные капилляры и воспринимается фотодатчиков, который регистрирует изменение цвета гемоглобина.
Слайд 39
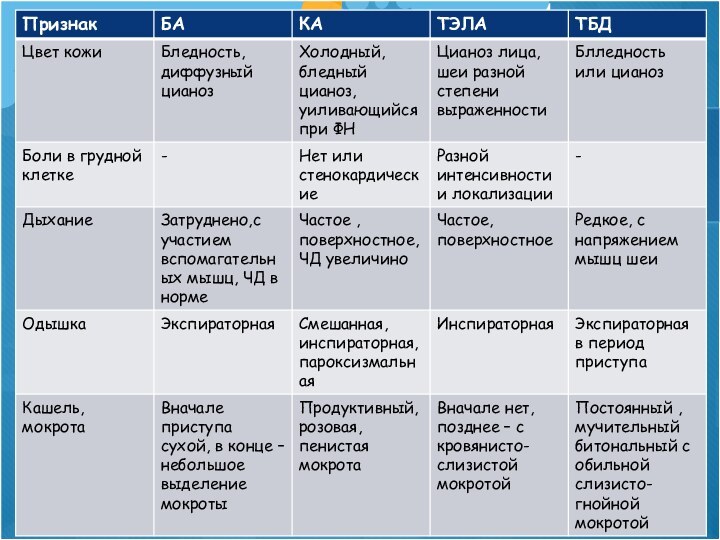
Дифференциальный диагноз при синдроме бронхиальной обструкции
Слайд 40
Синдром бронхиальной обструкции – это симптомокомплекс, обусловленный нарушением
проходимости воздуха по бронхам вследствие сужения дыхательных путей с
последующим увеличением сопротивления потоку воздуха при вентиляции.
Клинически проявляется удлинением выдоха, появленеим экспираторного шума (свистящее, шумное дыхание), приступами удушья, участием вспомагательной мускулатуры в акте дыхания, часто малопродуктивным кашлем.
Слайд 41
Механизм образования
Обратимые:
Спазм гладких мышц бронхов
Воспалительный отек, набухание, инфильтрация
слизистой и подслизистой
Нарушение мукоцилиарного очищения бронхов (обтурация просвета вязким
секретом, гипердискриния)
Слайд 42
Необратимые:
Экспираторный коллапс мелких бронхов
Врожденная или приобретенная трахеобронхиальная патология
– дискинезия мембранозной части трахеи и главных бронхов
Ремоделирование бронхов
(фиброз)
Слайд 43
Дополнительные механизмы:
Механическая закупорка бронхов инородным телом, рвотными массами,
кровью, гноем
Эндобронхиальные опуоли
Рубцовое сужение
Сдавление извне опухолью
Слайд 44
Классификация БОС
Астматический (БА)
Аллергический (отек Квинке, анафилактический шок, сывороточная
болезнь)
Аутоимунный (на фоне васкулитов (узелковый панартериит, сондром Черджа-Стросс), РА,
пневмокониозов, аспергиллеза легких)
Инфекционно-воспалительный/бронхитический (ХОБЛ, пневмония)
Обтурационный/псевдоастматический (рак инородное тело, пат процессы в средостении, рубцовый стеноз, с-м Мендельсона)
Слайд 45
6) Дискинетический (снижение тонуса бронхов на фоне длительно
протекающих ХОБЛ или БА)
7) Эмфизематозный (экспираторный коллапс мелких бронхов)
8)
Ирритативный (токсический отек дых. путей)
9) Гемодинамический (ТЭЛА, митральный стеноз, ОЛЖН, ХСН с левожелудочковой недостаточностью)
10) Эндокринно-гуморальный (карциноидные опухоли, гипопаратиреоз)
11) Неврогенный (истерия, энцефалит, раздрожение n.vagus)
12) Токсический (передозировка Б-АБ, введение гистамина, АХ)
Слайд 46
Клиничкская картина
Экспираторная одышка (реже инспираторная)
Удушье
Приступообразный кашель с мокротой
или без
Шумное дыхание (визинг)
Дистанционные хрипы
Слайд 47
Одышка
Сопутствующие симптомы:
Стридор – опухоль трахеи, инородное тело
Плевральные боли
– инфаркт легкого, пневмоторакс
Лихорадка, продуктивный кашель – пневмония
Внезапная боль
и гипотензия – массивная ТЭЛА
Отклонение трахеи в здоровую сторону – плевральный выпот
Внезапная, длящаяся 1-2 часа, на фоне затрудненного выдоха и свистящего дыхания – приступ БА
Формирующаяся в течении нескольких часов или дней, усиление свистящего дыхания – обострение ХОБЛ
Слайд 48
Приступ удушья
Возникает внезапно, может предшествовать заложенность в грудной
клетке, першение по ходу трахеи и сухой кашель, выслушиваются
разнотембровые сухие свистящие хрипы, отягощенная аллергическая наследственность, проходит спонтанно или под действием бронхолитиков - БА
Слайд 49
Проявления ЭЛ: бочкообразное расширение грудной клетки, коробочный звук
над легкими, снижение подвижности нижнего края легких , ослабление
везикулярного дыхания – признак ХОБЛ
Слайд 50
Кашель
Сухой (“кашель раздражения”) – приступ БА, период острого
воспалительного или отечного процесса
Упорный – диссеминированные и фиброзирующие процессы
(саркоидоз, ТБ)
Однократный приступ сильного сухого кашля – инородные тела, отравляющие вещеста, токсичный дым
Надсадный, приступообразный, сухой кашель (“блеяние козы”) – сдавление опухолью, увеличиными л/у
Грубый, лающий, сочетается с охриплостью, щекотанием в горле– острое воспаление
Малозвучное, слабое и короткое покашливание – поражение мелких бронхов (дистальный бронхит)
Кашель сутра – хроническое воспаление верхн. дых. путей
Кашель ночью – БА, кардиальная астма
Слайд 51
Мокрота
Пенистая и розовая – ОЛЖН
Слизисто-гнойная – пневмония, обострение
ХОБЛ
Гнойная – бронхоэктазы
Небольшое количество – ХОБЛ, БА, пневмония
Кровохарканье –
центральный рак легкого
Отхаркивается с трудом в виде небольшого комка, после продолжительного кашля – нижние дыхательные пути
Отходит легко – около голосовой щели
Слайд 52
Определение уровня обструкции
Стридорозное дыхание – обструкция верхних дых.
путей
Свистящее дыхание – обструкция нижних дыхательных путей
Одышка, чувство тревоги,
тахикардия, учащенное и поверхностное дыхание, цианоз – обструкция верхних дых. путей
Повышенное слюнотечение, охриплость или дисфония – обструкция на уровне гортани
Втяжение межреберных и надключичных промежутков – уровень обструкции
При аускультации грубые дых. шумы - уровень обструкции
Слайд 53
Инспираторная одышка – препятствие в крупных бронхах
Экспираторная одышка
– препятствие в мелких бронхах
Слайд 54
Доминирует цианоз – болезни сердца
Доминирует одышка – легочная
патология
Слайд 55
Осмотр больного
Центральный цианоз – артериальная гипоксемия
Периферический цианоз –
ХСН или ТЭЛА
Бледное обеспокоенное лицо, с синюшным оттенком ,
покрыто холодным потом – приступ БА
Аллергические реакции (кожный зуд, высыпания, ангионевротический отек) – БА
“Барабанные палочки” – хроничекое легочное заболевание (ХОБЛ, рак легкого, бронхоэктазы)
“Поза кучера” – тяж. приступ БА
Слайд 56
Перкуссия
Притупление легочного звука – пневмония
Тимпанит – пневмоторакс
Коробочный оттенок
– ХОБЛ
Слайд 57
Аускультация
Ослабленное дыхание – ХОБЛ, обтурационный ателектаз
Отсутствие дых. Шумов
– большой пневмоторакс
Жесткое дыхание – отрый бронхит
Двухсторонняя инспираторная крепитация
– ИФА
Локализованные монофонические свистящие хрипы – локальная обструкция при центральном раке
Бронхиальное дыхание – над областью сужения бронха опухолью, отеком, инфильтрацией
Слайд 58
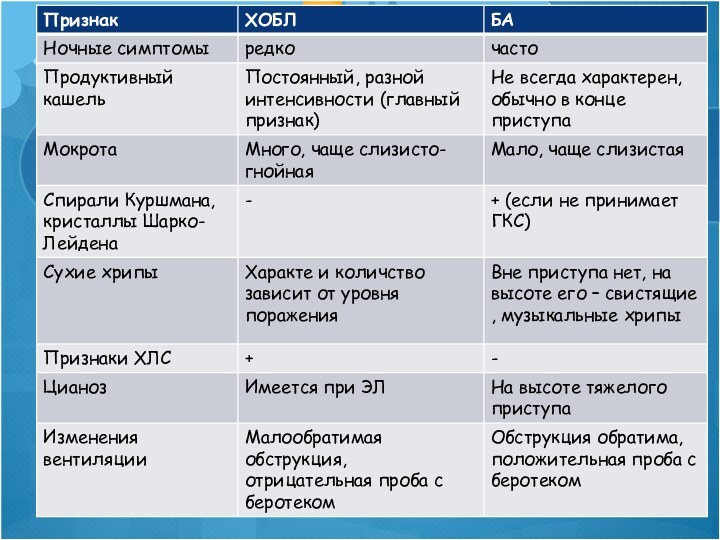
Заболевания, сопровождающиеся синдромом бронхиальной обструкции
ХОБЛ
Бронхиальная астма
Бронхогенный рак
Аспирация инородных
тел
Трахеобронхеальная дискинезия (ТБД)
Слайд 59
Внелегочные заболевания
ССС (кардиальная астма, ТЭЛА)
Опухоли средостения
ЖКТ (халазия и
ахалазия пищевода, гастроэзофагеальный рефлюкс)
Наследственные (муковисцидоз)
Гельминтозы (токсокароз)
Слайд 60
Бронхиальная астма
- мультифакторное заболевание, в основе которого лежит
гиперреактивность бронхов на широкий круг раздрожителей и их обратимая
обсрукция
Слайд 61
ХОБЛ
- экологически опосредованное хроническое воспалительное заболевание с преимущественным
поражением дистальных отделов дыхательных путей, паренхимы легких, с формированием
эмфиземы, которое характеризуется развитием сначала обратимой, а затем необратимой бронхиальной обструкцией.
Слайд 65
Кардиальная астма (КА)
- приступ ОЛЖН с тяжелой ,
параксизмальной сердечной одышкой или удушьем.
Застой в легких приводит к
развитию застойного бронхита с бронхиальной обструкцией и интерстициального отека легких на фоне формирования слабости ЛЖ.
Слайд 66
Трахеобронхиальная дискинезия
- слабость мышечно-связачного аппарата мембранозной части и
хрящевых каркасов трахеи и крупных пронхов приобретенного или врожденного
характера
Бронхоскопия – пролабирование стенки в просвет бронхов
Слайд 71
Рак бронха
При сужении просвета на 2/3 вызывает проявления
БОС
Клиника:
стойкая субфебрильная температура
мучительный кашель и кровохарканье с примесью
алой крови
Постаянное затруднение дыхания (м.б. пароксизмы удушья)
Одышка инспираторная
Рентгенография – затемнение, ателектаз, смещение средостения в больную сторону
Впериод приступа красно-фиолетовые пятна на лице и шее,диарея, гипотония
Бронхоскопия – сужение бронха
Эффект бронхолитиков - отрицательный
Слайд 72
Опухоли средостения
Нарастающий компресионный синдром: набухание подкожных вен шеи,
цианоз, одутловатость лица и отек шеи, симптомы сдавления нервных
стволов средостения
Рентгенография – расширение тени средостения
Слайд 73
Инородное тело
Инспираторная одышка
Шумное, стридорозное дыхание
Выраженный цианоз
Односторонние свистящие хрипы
Судорожный
мучительный кашель
Рентгенография –рентгенконтрасный предмет, воздушная ловушка на выдохе, смещает
тень средостеня в контрлатеральную сторону
Бронхолитики – нет эффекта
Трахеобронхоскопия (биопсия с послед гистологической верификацией диагноза)
Слайд 74
Нейрогенный БОС
У молодых людей (чаще женщин)
Приступ психогенной одышки
в ответ на пситравмирующие воздействия
Анамнез – склонность больной к
невростеническим или истерическим реакциям
Никогда нет цианоза и не ипользуется вспомогательная мускулатура в дыхании,нет вынужденного положения
Дыхание везикулярное , хрипов нет
При движении БОС не усиливается, может исчезнуть
Могут задержать дыхание более 30сек.
ЭКГ, ЭхоКГ, Рентгенография – без особенностей
Купирование – седативные, антидепрессанты
Слайд 75
Лечение БОС
1. Восстановление проходимости дых. путей (удаление инородного
тела, запрокидывание головы, прием Геймлиха, экстренная трахеотомия)
2. Симптоматическое лечечние:
Бронходилататоры-
ингаляционные в2-АГ, холинолитики, метилксантины (эуфиллин, теофиллин)
ГКС
АБ
Оксигенотерапия, ИВЛ