Слайд 3
Ревмокардит - воспалительное поражение сердца с вовлечением в
процесс всех оболочек сердца, но прежде всего миокарда;
Основные симптомы:
боли в области сердца, сердцебиение, одышка, слабость;
Сочетание с внесердечными проявлениями ревматизма: лихорадкой, артралгиями, поражением центральной нервной системы;
Ревматизм поражает чаще детей в возрасте 7—15 лет, реже встречается в дошкольном возрасте.
Слайд 5
Аускультативные признаки:
Приглушение первого тона сердца - характерный диагностический
признак ревмокардита. Если у больного нет клинических признаков сердечной
недостаточности, то приглушение первого тона следует оценивать как косвенный признак эндокардита. В сочетании с ритмом галопа его принято оценивать как признак миокардита.
Слайд 6
Поражение митрального клапана
Миокардит
Эндокардит
тихий, невысокого тембра (дующий), слышен либо
в начале, либо только в конце систолы.
Плохо проводится
в подмышечную область.
Он настолько громок, что отчетливо слышен без всякого напряжения слуха в течение всей систолы. Обычно он Хорошо проводится в подмышечную область.
Слайд 7
Эндокардит аортального клапана проявляется диастолическим шумом, который раньше
всего начинает выслушиваться в третьем и четвертом межреберьях у
левого края грудины. Шум этот вначале весьма слабый и непостоянный.
Слайд 8
Увеличение сердца при ревмокардите развивается постепенно, в течение
2—3 мес, и сопровождается изменением его формы. Талия сердца
при этом нередко сглаживается, а левое предсердие иногда увеличивается. Быстрое увеличение сердца наблюдается только при ревматическом панкардите, причем вызывается оно скоплением экссудата в полости перикарда.
Слайд 9
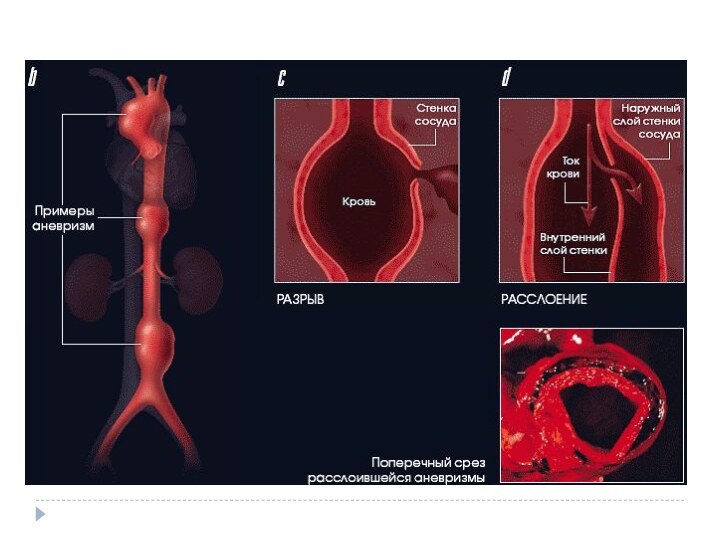
Расслаивающая аневризма аорты и ее разрыв
Слайд 11
Расслаивающая аневризма аорты — разрыв аорты, который приводит
к тому, что кровь затекает между слоями стенок аорты
и расслаивает их дальше. Если расслоение прорывает стенку аорты полностью (все три слоя), то происходит быстрая массивная кровопотеря. В более чем 90% случаев это приводит к смерти, даже если вовремя начато правильное лечение.
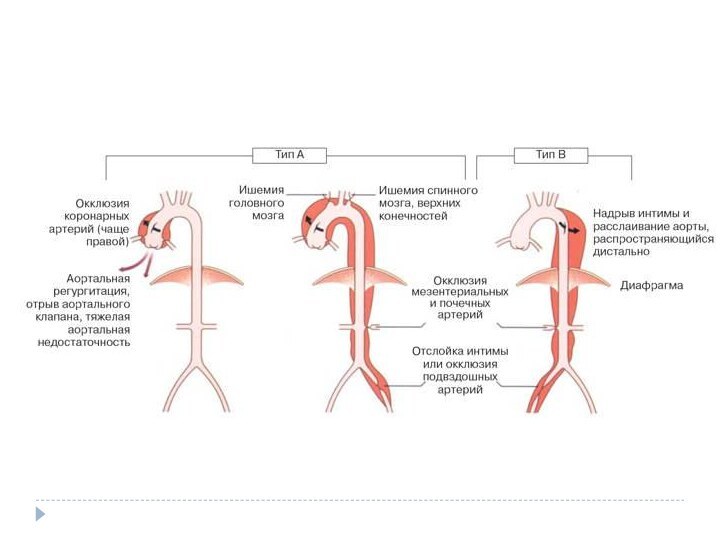
при надрыве интимы — боль и коллаптоидные реакции;
при расслоении стенки аорты — резкая мигрирующая боль, анемизация, органные симптомы, повторные коллаптоидные реакции;
при полном разрыве стенки сосуда — признаки внутреннего кровотечения и терминальный геморрагический шок.
Слайд 13
Систолический шум
Почти у половины больных с рассливающей аневризмой
аорты отмечаются признаки аортальной недостаточности - диастолический шум и
снижение уровня диастолического артериального давления.
Исключение ишемии по ЭКГ
RG, КТ, тотальная аортография
Слайд 14
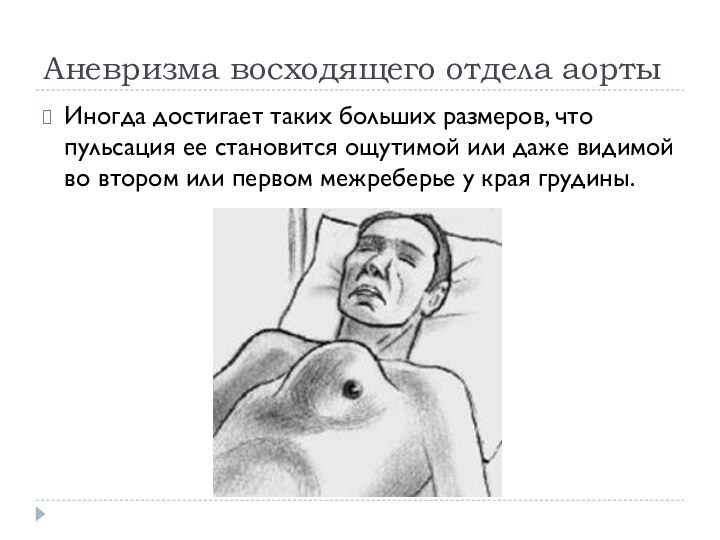
Аневризма восходящего отдела аорты
Иногда достигает таких больших
размеров, что пульсация ее становится ощутимой или даже видимой
во втором или первом межреберье у края грудины.
Слайд 15
Иногда она сдавливает правый бронх, вызывая кашель, одышку.
Эрозия стенок бронха или трахеи может сопровождаться небольшим кровотечением.
В
редких случаях сдавливается верхняя полая вена с развитием характерной сети расширенных подкожных вен на передней стенке грудной клетки.
Эрозия ребер и грудины приводит к появлению сильных болей в груди.
Аневризма восходящей аорты чаще всего оказывается сифилитической (встречаются так же атеросклеротическая и идиопатическая).
Слайд 18
Дуга аорты
Болевой синдром при аневризме аортальной дуги сочетается
с многочисленными симптомами, возникающими вследствие сдавления трахеи (сухой кашель),
пищевода (дисфагия), левого бронха, левого возвратного нерва (охриплость голоса) и симпатических нервов.
Кроме того, локализация аневризмы в этом отделе аорты часто приводит к неравному пульсу и к развитию признаков неадекватного кровоснабжения мозга с характерными для него нарушениями зрения и склонностью к обморокам.
Слайд 20
Нисходящий отдел аорты
Аневризмы нисходящего отдела аорты часто протекают
бессимптомно.
Если они растут в латеральную сторону, то могут
достигать весьма значительных размеров, не вызывая никаких субъективных расстройств здоровья.
При росте аневризмы в медиальную сторону появляются признаки сдавления корешков спинного мозга и узуры позвонков. Аневризмы дуги и нисходящего отдела аорты, как правило, имеют атеросклеротическое происхождение.
Слайд 23
Боли обычно усиливаются от кашля, глотания или даже дыхания,
а ослабевают в положении стоя или лежа на животе.
Обычно длительные и уменьшаются после выделения воспалительного экссудата в полость перикарда. При выслушивании больных перикардитом – определяется шум трения перикарда. Шум также уменьшается после появления жидкости в полости перикарда. С
Сочетание с плевритом и пневмонитом.
В крови - типичные признаки воспаления, а также, характерное для аутоиммунной реакции повышение титра антимиокардиальных антител. Антитела появляются в ответ на некроз миокарда и проникновения в кровь продуктов распада тканей.
Синдром Дресслера может регистрироваться на 2 – 6 неделе инфаркта миокарда, но иногда сроки его появления могут уменьшаться до 1 недели или растягиваться до нескольких месяцев.
Слайд 25
Ушиб сердца
Происходит очаговое повреждение и гибель кардиомиоцитов. Подтвердить
такой диагноз можно только гистологически
Больные обычно жалуются на боль
в области сердца, но из-за сопутствующих повреждений, в том числе и грудной клетки, сказать, с чем связана боль, бывает трудно.
Изучалась роль ЭКГ, маркеров некроза миокарда и ЭхоКГ в диагностике ушиба сердца, но ни одно из этих исследований не оказалось достаточно чувствительным и специфичным.
На ЭКГ обнаруживаются неспецифические изменения сегмента ST и зубца Т, признаки перикардита или вовсе нет изменений.
Иногда отмечается повышение уровня МВ-фракции КФК, но оно может быть незаметным из-за высвобождения МВ-фракции КФК при повреждении мышц, особенно если общая КФК превышает 20 000 ед/л.
При ЭхоКГ могут быть видны небольшой перикардиальный выпот и нарушения локальной сократимости.
Слайд 27
Сотрясение сердца
Синдром функциональных сердечно-сосудистых нарушений, остро возникающих после
резкого удара по грудной клетке над областью сердца.
Спазм
коронарных артерий с последующей ишемией миокарда. Отсутствуют гистологические признаки повреждения.
Симптомы развиваются немедленно после травмы или спустя короткое время и быстро исчезают. Боль в области сердца возникает крайне редко в виде кратковременных приступов.
Характерно нарушение ритма сердечной деятельности: экстрасистолическая аритмия, фибрилляция или трепетание предсердий, брадикардия, а также различные нарушения предсердно-желудочковой проводимости, вплоть до полной поперечной блокады сердца. Нарушение периферического кровообращения проявляется повышением венозного и снижением АД.
Признаки нарушений функции сердца в большинстве случаев исчезают в течение нескольких часов.