Слайд 2
Статистика абортов в мире
Ежегодно в мире производится 50
млн. абортов и при этом погибает от аборта около
200 000 женщин.
Данные результатов работы группы экспертов ВОЗ, проанализировавших статистические данные об абортах в 57 странах мира. Только в 1995 году в этих странах было произведено 26 млн. легальных и 20 млн. нелегальных абортов. Средняя распространенность абортов составила 35 на 1000 женщин 15-44 лет.
В тоже время, если для Вьетнама этот показатель составляет 83 на 1000 женщин фертильного возраста, то для Бельгии или Нидерландов – только 7 на 1000.
В странах Восточной Европы этот показатель существенно выше (90 на 1000), чем в странах Западной Европы (11 на 1000).
Слайд 4
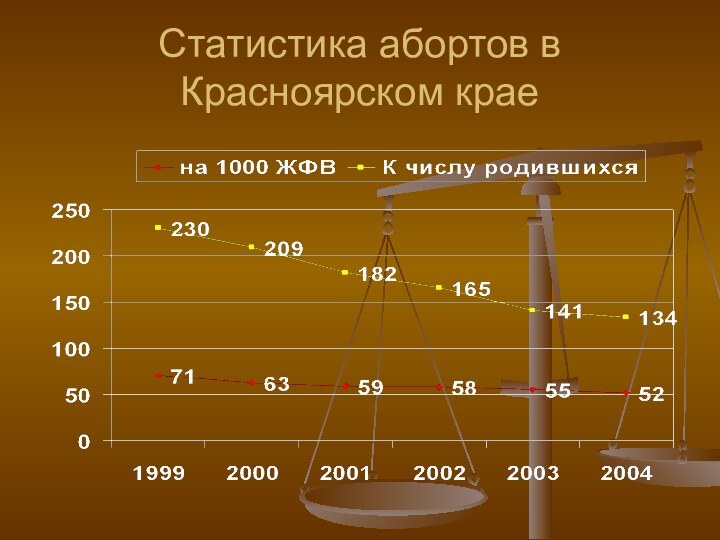
Статистика абортов в Красноярском крае
Слайд 5
План лекции
Классификация и этапы инфекционного процесса;
Неосложненный инфицированный аборт;
Осложненный
инфицированный аборт;
Инфекционно-токсический (септический) шок (ИТШ);
Анаэробный сепсис (при криминальных абортах)
Клиника
и дифференциальная диагностика
Оказание медицинской помощи на различных этапах оказания медицинской помощи
Слайд 6
КЛАССИФИКАЦИЯ:
неосложненный инфицированный (лихорадящий) аборт;
осложненный инфицированный аборт;
септический аборт (септицемия,
септикопиемия, инфекционно-токсический шок, перитонит, анаэробный сепсис).
Слайд 7
Этапы инфекционного процесса:
I этап – неосложненный инфицированный
аборт: ограничение инфицированного плодного яйца и децидуальной оболочки полостью
матки;
II этап – осложненный инфицированный аборт: выход инфекции за пределы матки, маточных вен, труб, яичников, параметральной клетчатки, тазовой брюшины;
III этап – сепсис: инфекция распространилась за пределы малого таза и стала генерализованной.
Слайд 8
Осложнения инфекционного процесса:
инфекционно-токсический шок с развитием почечной
(ОПН);
сердечно-легочной недостаточности,
развитием ДВС- синдрома.
Слайд 9
Неосложненный инфицированный аборт
Слайд 10
А. Основные клинические симптомы:
повышение температуры до 37,5оС и
выше;
однократный озноб (может отсутствовать);
головные боли (незначительная или может отсутствовать);
бледность кожных покровов;
боли внизу живота;
слабость;
умеренные или обильные кровянистые, гнойно-кровянистые выделения из влагалища.
Слайд 11
Б. Диагностические мероприятия:
тщательный сбор анамнеза (возможны указания на
вмешательство с целью прерывания беременности, свершившийся в домашних условиях
выкидыш);
контроль пульса, АД и ЧДД;
термометрия;
оценка состояния периферического кровообращения;
Слайд 12
определение размеров матки (срока беременности);
УЗИ матки и внутренних
гениталий.
контроль диуреза;
влагалищное исследование и осмотр в зеркалах;
Слайд 13
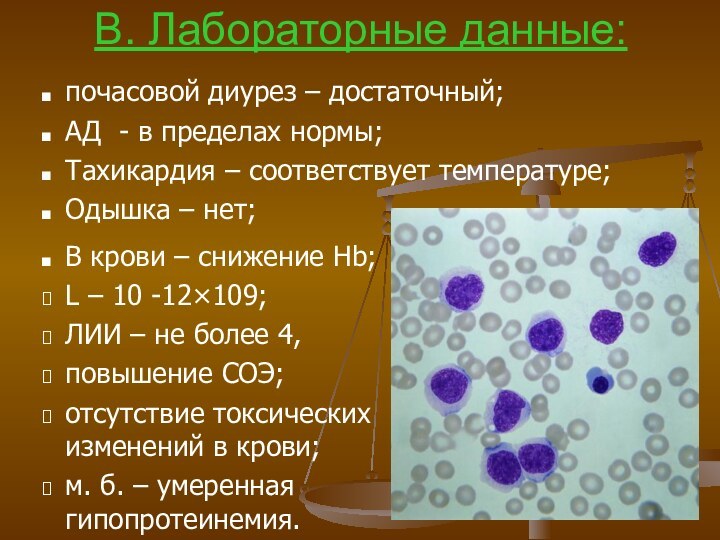
В. Лабораторные данные:
почасовой диурез – достаточный;
АД - в
пределах нормы;
Тахикардия – соответствует температуре;
Одышка – нет;
В крови –
снижение Hb;
L – 10 -12×109;
ЛИИ – не более 4,
повышение СОЭ;
отсутствие токсических изменений в крови;
м. б. – умеренная гипопротеинемия.
Слайд 14
Пример правильного формулирования диагноза:
Беременность 15-16 недель. Неполный внебольничный
инфицированный аборт.
Слайд 15
Г. Тактические мероприятия:
На этапе ФАП, УБ
информирование врача акушера-гинеколога ЦРБ о больной и согласование тактики
предстоящей транспортировки;
оказание неотложной помощи.
Слайд 16
На этапе ЦРБ, ЦГБ
хирургический метод:
при
угрожающем жизни кровотечении превышающем 400 – 600 мл и
продолжающемся;
отсрочен на 8 – 12 – 24 часа (после стабилизации температуры и общего состояния);
бережное опорожнение матки под адекватным в\в обезболиванием;
одновременное в\в введение утеротоников – продолжать 1,5 – 2 часа после операции;
Слайд 17
При:
больших сроках беременности (> 15 – 16 нед.);
наличии плода в матке;
невозможности одномоментного опорожнения;
не дожидаясь снижения
температуры;
Применяют:
родовозбуждение на фоне спазмолитиков на фоне интенсивной терапии с назначением небольших доз глюкокортикоидов (60-90 мг преднизалона) для профилактики септического шока;
Слайд 18
Выписка из стационара не ранее 10-12 суток, после
нормализации клинико-лабораторных показателей.
интенсивная антибактериальная терапия (два а\биотика широкого спектра
действия (сочетание полусинтетических пенициллинов и аминогликозидов);
инфузионная терапия каллоидными и кристаллоидными растворами в количестве не менее 1,5 – 2 л в сутки;
Слайд 19
Осложненный инфицированный аборт
Слайд 20
Осложнения инфицированного аборта:
метроэндометрит;
сальпингоофорит;
параметрит;
диффузный перитонит;
инфекционно-токсический шок;
сепсис.
Слайд 21
А. Основные клинические симптомы:
состояние тяжелое с выраженным
интоксикационным синдромом;
повышение температуры выше 38оС;
ознобы с повышением температуры до
40оС, потливость;
резкая слабость;
пульс более 100 ударов в минуту;
Слайд 22
ЧДД 22-25 в мин.;
головные боли;
заторможенность или возбуждение;
мышечные боли;
тошнота,
рвота;
боли внизу живота;
срок беременности чаще более 14 недель;
выделение из
половых путей: гнойно-кровянистые, гноевидные, гнилостные с ихорозным запахом.
Слайд 23
Основные причины инфицированного аборта:
самолечение;
криминальные вмешательства (или
косвенные свидетельства).
позднее поступление;
длительная лихорадка;
Слайд 24
Б. Диагностические мероприятия:
тщательный сбор анамнеза;
оценка общего состояния;
контроль
пульса, АД, ЧДД;
оценка состояния кожных покровов, наличие петехиальных кровоизлияний
на коже лица, груди, конечностях;
Слайд 25
оценка состояния периферического кровообращения (бледность, цианоз, мраморность кожных
покровов);
термометрия;
контроль диуреза (определение количества, цвета мочи, качественное определение белка
методом кипячения);
влагалищное исследование и осмотр в зеркалах;
определение срока беременности;
УЗИ матки и внутренних гениталий.
Слайд 26
В. Клинико-лабораторные данные:
В крови – снижение Hb;
L – 12 -18×109;
ЛИИ – достигает 6;
повышение
СОЭ;
токсические изменения в крови;
сдвиг формулы влево;
умеренная лимфопения;
выраженная гипопротеинемия;
АД - в пределах нормы или несколько повышенное;
Слайд 27
Тахикардия – соответствует температуре;
Одышка – умеренная;
почасовой диурез–сниженный;
в моче:
белок, повышенные лейкоциты, гиалиновые цилиндры;
Матка – увеличенная, мягкая, болезненная,
не сокращается при пальпации;
Придатки увеличены, отечны, болезненны, движения за шейку болезненны, иногда выбухание или нависание сводов;
Выделение из половых путей обильные: гнойно-кровянистые, гноевидные, гнилостные с ихорозным запахом.
Слайд 28
Пример правильного формулирования диагноза:
Беременность 20-21 неделя, поздний неполный
инфицированный осложненный аборт, метроэндометрит.
Слайд 29
В. Тактические мероприятия:
На этапе ФАП, УБ
информирование врача акушера-гинеколога ЦРБ о больной и вызов специалистов
на себя (при отсутствии возможности выезда на место – согласование тактики предстоящей транспортировки);
оказание неотложной помощи.
Слайд 30
Лечебные мероприятия:
до приезда специалистов:
пипольфен 2 мл в/в;
супрастин 2 мл в/в;
тавегил 2 мл в/в;
при низком
давлении, тенденции к гипотонии, выраженной тахикардии:
преднизолон 90-120 мг в/в;
Слайд 31
установка катетера в периферическую вену и инфузионная терапия:
полиглюкин 400 мл в/в;
раствор Рингера 400 мл в/в;
изотонический раствор хлористого натрия 400 мл в/в;
с приездом специалистов решается вопрос о дальнейшей тактике ведения.
Слайд 32
информирование специалистов РКЦ (ККБ №1) о больной и
получение квалифицированной консультативной помощи (согласование необходимости транспортировки);
На этапе ЦРБ,
ЦГБ
информирование главного врача акушера-гинеколога ГУЗа края о больной и вызов специалистов на себя (при необходимости);
Слайд 33
информирование администрации больницы (ЦРБ) о больной для оказания
организационной, консультативной, медикаментозной помощи;
обеспечение адекватной интенсивной терапии в условиях
реанимационного отделения и возможности немедленного развертывания операционной;
оказание неотложной помощи.
Слайд 34
Лечебные мероприятия:
Хирургический метод - удаление инфицированного плодного яйца
или его остатков в ранние сроки и щадящем объеме:
при наличии условий одномоментного опорожнения матки через 6–8 (макс. ч\з 10 часов);
не дожидаясь нормализации температуры и состояния, только под адекватным в\в обезболиванием;
Слайд 35
Интенсивная а\бактериальная терапия:
два а\биотика широкого спектра действия в
больших дозировках, предпочтительнее в/в (сочетание полусинтетических пенициллинов и аминогликозидов);
в сочетании с антигрибковыми и антипротозойными препаратами (метрагил, трихопол и т.п.);
Слайд 36
Инфузионная терапия в условиях гиперволимической гемодилюции белковыми препаратами,
низко- и высокомолекулярными декстранами, кристаллоидными растворами (гемотрансфузия по жизненным
показаниям);
Симптоматическая терапия, сердечные гликозиды, антигистаминные препараты, глюкокортикоиды;
Слайд 37
Предоперационная подготовка максимум 4-6 часов:
уточнить диагноз;
обследовать
больную;
консультации специалистов;
провести консилиум;
оценить динамику проводимой терапии;
согласовать тактику лечения
с РКЦ (ККБ).
Слайд 38
Эмпирическая антибактериальная терапия осложненного инфицированного аборта
(Яковлев С.В., Яковлев
В.П., «Современная антибактериальная терапия в таблицах», 1999).
Слайд 40
Показания к экстренной гистерэктомии с трубами
Слайд 41
подозрение на перфорацию матки;
наличие гноя или крови в
пунктате;
наличие гнойного процесса в придатках матки (тубоовариальные абсцессы, пиосальпинксы,
пиооварумы);
нарастание признаков раздражения брюшины;
Слайд 42
внутриматочные криминальные вмешательства (мыльные, спиртовые и прочие р-ры,
приводящие к некрозу матки);
появление (прогрессирование) признаков ОПН на фоне
интенсивной терапии;
появление (прогрессирование) признаков ОПН на фоне интенсивной терапии;
развитии ИТШ, вызванного анаэробной инфекцией;
появление (прогрессирование) признаков ОПН на фоне интенсивной терапии. прогрессирующее ухудшение гемостазиограммы (падение уровня фибриногена, тромбоцитов, нарушение времени свертывания крови).
Слайд 43
Выписка из стационара после:
клинического выздоровления;
после проведенного комплексного
интенсивного лечения с использованием современных методов детоксикации (гемосорбция, плазмаферез,
гипербалическая оксигенация, гемодиализ);
при нормализации клинико-лабораторных показателей.
Слайд 44
Анаэробный сепсис -
Патологический процесс вызывается анаэробными клостридиями;
Характеризуется:
отсутствием
воспалительной реакции;
прогрессирующим развитием отека;
газообразованием;
некрозом тканей;
тяжелой интоксикацией.
Слайд 45
Формы анаэробного сепсиса:
Эмфизематозная (возбудитель Cl. perfringens) - преобладание
в тканях газообразования над отеком;
Отечная (возбудитель Cl. oedematiens) -
резкий токсикоз, преобладание отека тканей над газообразованием;
Слайд 46
Флегмонозная - нагноение и быстрое распространение, отек и
эмфизема выражены слабее;
Тканерасплавляющая - бурное и тяжелое течение, выраженное
поражение тканей.
Некротическая (возбудитель Cl. sporogens) - распад, некроз тканей;
Слайд 47
А. Основные клинические симптомы:
неоднократные ознобы с подъемом температуры
тела до 40-41оС;
сильные мышечные боли и парестезии;
неуклонное снижение АД
при отсутствии значительной кровопотери;
тахикардия 120-140 уд. в мин.;
вялость, сонливость, заторможенность либо возбуждение, галлюцинации, бред;
одышка 30-36 в мин.;
запах ацетона изо рта;
Слайд 48
триада Нюренберга:
бронзовая окраска кожи;
темный цвет мочи;
темно-коричневый цвет плазмы
крови;
запах ацетона изо рта;
олигурия (менее 20 мл в час);
лейкоцитоз
до 20-40 х 109/л, лимфопения, появление юных нейтрофилов, палочкоядерных лейкоцитов;
ЛИИ 8-10;
гипербилирубинемия, гипопротеинемия (до 40-45 г\л);
матка увеличенная в размерах, размягчена, болезненна .
Слайд 49
Заболевание проявляется:
Сначала:
общим недомоганием;
познабливанием;
повышением температуры до 39-39
ºС;
умеренными болями в нижних отделах живота;
кровянистыми выделениями;
отхождением частей
плодного яйца.
Слайд 50
Далее состояние стремительно ухудшается. Появляются:
бледность кожи, а
затем ее желтушность с бронзовым оттенком;
эктеричность склер;
акроцианоз;
Тоны
сердца глухие, тахикардия достигает 120 уд.\мин., одышка – 26-30 уд.\мин.
появление тошноты и рвоты;
Слайд 51
Снижается диурез, моча приобретает темный цвет;
При локализации
гнойного очага в матке без вовлечения брюшинного покрова живот
не напряжен, мягкий, умеренно болезненный над лоном и в области пупартовых связок. Перитониальные симптомы отсутствуют;
Слайд 52
В течение послеабортного клостридиального метроэндометрита при достаточно большой
концентрации возбудителя в матке и одномоментном поступлении его в
кровь сразу может развиться септический шок.
Слайд 53
Тактические мероприятия:
На этапе ЦРБ, ЦГБ
информирование главного
врача акушера-гинеколога ГУЗа края о больной и вызов специалистов
на себя (при необходимости);
информирование специалистов РКЦ (ККБ №1) о больной и получение квалифицированной консультативной помощи (согласование необходимости транспортировки);
Слайд 54
информирование администрации больницы (ЦРБ) о больной для оказания
организационной, консультативной, медикаментозной помощи;
обеспечение адекватной интенсивной терапии в условиях
реанимационного отделения и немедленного развертывания операционной;
оказание неотложной помощи.
Слайд 55
Лечебные мероприятия:
Предоперационная подготовка максимально короткая
уточнить диагноз;
обследовать больную;
консультации специалистов;
провести консилиум;
оценить динамику проводимой
терапии;
согласовать тактику лечения с РКЦ (ККБ).
Слайд 56
Хирургический метод – гистероэктомия с трубами и инфицированным
плодным яйцом или его остатками; не дожидаясь нормализации температуры
и общего состояния;
Обязательно адекватное дренирование через кольпотомическое отверстие, введение через контрапертурные отверстия дополнительных дренажей и трубок для проведение перфузии и перитониального диализа;
Слайд 57
Интенсивная а\бактериальная терапия:
два антибиотика широкого спектра действия в
больших дозировках (сочетание полусинтетических
пенициллинов и аминогликозидов
или клиндомицина и аминогликозидов), предпочтительнее в/в;
с в\венным введением метронидазола (метрогила);
Слайд 58
Эффективные антибиотики для лечения анаэробных инфекций:
клиндомицин;
далацин
–С;
клеоцин;
цефалоспорины III (цефтазидим, цефоперазон, цефабид, моксам, цефотетам);
цефалоспорины IV поколения;
Слайд 59
Инфузионная терапия в условиях гиперволимической гемодилюции:
белковыми препаратами;
низко- и
высокомолекулярными декстранами;
кристаллоидными растворами (гемотрансфузия по жизненным показаниям);
широкое
применение озонированных растворов (местно – в брюшную полость и в\в с физ. раствором)– аэрация брюшной полости озонированными растворами губительно действует на анаэробные возбудители;
Слайд 60
Симптоматическая терапия, сердечные гликозиды, антигистаминные препараты, глюкокортикоиды.
Слайд 61
Инфекционно-токсический (септический)
шок
(ИТШ)
Слайд 62
А. Основные клинические симптомы:
Гипертермия выше 38оС, озноб после
хирургического вмешательства, аборта, менструации;
Эритродермия ( диффузная) или подошвенная, переходящая
в десквамацию эпителия на конечностях;
Поражение слизистых оболочек: конъюнктивит, гиперемия слизистой ротоглотки, влагалища, выделение из влагалища;
Слайд 63
Артериальная гипотония: систолическое АД ниже 90 мм.рт.ст. ортостатический
коллапс и нарушение сознания;
Синдром полиорганной недостаточности:
желудочно-кишечный тракт: тошнота, рвота,
диарея;
ЦНС: нарушение сознания без очаговой неврологической симптоматики;
Слайд 64
почки: олигурия, протеинурия, повышение азота мочевины и креатинина
более чем в 2 раза;
печень: увеличение билирубина в крови
в 1 1/2 раза и более, увеличение активности АЛТ и АСТ более чем в 2 раза;
кровь: лейкоцитоз со сдвигом формулы влево, тромбоцитопения;
легкие: тахопноэ, респираторный дистресс-синдром (интерстициальный отек легких);
сердечно-сосудистая система: гипер- и гиподинамический синдром, нарушение автоматизма и ритма сердца, ишемия миокарда.
Слайд 65
Особенностях акушерско-гинекологического сепсиса:
наличие множественных или единичных очагов инфекции
(главный матка);
быстрое развитие инфекционно-токсического шока;
смешанный характер инфекции
(грамположиельные, грамотрицательные и анаэробные возбудители);
быстрое включение механизмов эндогенной транслокациитоксинов и микроорганизмов.
Слайд 69
Б. Тактические мероприятия:
оценка общего состояния, фазы ИТШ;
полное клинико-лабораторное,
функциональное и лабораторное обследование больной в экстренном порядке;
в течение
1-2 часов информация специалистов РКЦ (в течение 12-24 часов главных специалистов ГУЗа администрации края) для согласования тактики ведения больного;
Слайд 70
при необходимости вызов специалистов РКЦ и ККБ №1
на себя для оказания консультативной или оперативной помощи;
при поступлении
больной должен быть проведен консилиум в составе акушера-гинеколога, анестезиолога-реаниматолога, хирурга, терапевта, невропатолога, главного врача ЦРБ или его заместителя по лечебной работе для уточнения диагноза, определения тактики ведения, объема необходимых лечебно-диагностических и организационных мероприятий, времени и характера оперативного вмешательства;
Слайд 71
обязательный ежедневный мониторинг состояния больной специалистами РКЦ в
до- и послеоперационном периоде до момента полной стабилизации состояния
либо перевода больной для лечения в РКЦ или ККБ №1.
Слайд 72
В. Диагностические мероприятия:
сбор полного анамнеза;
выявление всех возможных
очагов инфекции;
бактериологическое исследование крови, выделений из влагалища и др.;
клиническое
исследование крови и мочи;
биохимическое исследование крови;
проведение пробы по Ли-Уайту;
Слайд 73
оценка состояния сердечно-сосудистой системы, легких, почек;
ЭКГ, рентгенография, УЗИ;
консультативная
помощь смежных специалистов: терапевт, хирург, уролог, нефролог, кардиолог, невропатолог,
окулист, отоларинголог и др.
Слайд 74
Критерии диагностики сепсиса и
септического шока (Rone R.)
Слайд 78
Г. Лечебные мероприятия:
Последовательность проведения реанимационных мероприятий определяется по
формуле VIP-PhS, где:
V – вентиляция (ИВЛ смесью 50% кислорода
и воздуха с положительным давлением в конце выхода 5 см вод. ст.);
I - инфузионная терапия (соотношение коллоидов и кристаллоидов 2,5:1 в темпе 5-20 мл/мин. в режиме управляемой гемодилюции (Ht - не ниже 0,25 л/л, Нв - не ниже 70 г/л, КОС - не ниже 15 мм рт. ст.);
Слайд 79
Р - поддержание сердечного выброса и артериального давления;
Ph
- фармакотерапия (стероидная терапия и антибиотики);
S - специфическая терапия
(удаление очага инфекции).
Слайд 80
Критерии оптимальности инфузионной терапии:
АД сист. - не ниже
100 мм рт. ст.
САД - не ниже 80 мм рт.
ст.
ЦВД - не ниже 8-12 см вод. ст.
Диурез - не менее 40 мл/час.
Слайд 81
Ph:
дигоксин 0,025% - 1,0;
коргликон 0,06% -
0,5-1,0;
строфантин 0,5% - 0,25-0,5;
цефонид 0,02% - 1,0;
преднизолон
- 30 мг/кг массы в/в в растворе
гидрокортизон - разовая доза от 25-50 до
300 мг (суточная - до 3-4 г);
дофамин - от 1 до 5 мг/кг/мин.;
антибиотики широкого спектра действия : препараты метронидазола - метраджил, трихопол;
Слайд 82
S - ранее полное удаление септического очага и
дренирование его. Инструментальное опорожнение полости матки с помощью кюретки
или вакуум-аспиратора сразу же при поступлении больной в стационар только в случаях, если заболевание обусловлено инфицированным абортом.
Слайд 83
Показания к экстирпации матки с трубами
Слайд 84
отсутствие эффекта от кюретажа и проведения интенсивной терапии
в течение 4-6 часов;
скудный соскоб, наличие гноя в матке;
интенсивное
маточное кровотечение;
гнойное образование в области придатков матки;
большие размеры матки, при которых выскабливание невозможно и опасно;
перфорация или подозрение на перфорацию матки;
обнаружение инородного тела в брюшной полости.
Слайд 85
ОСОБЕННОСТИ ОПЕРАТИВНОГО ВМЕШАТЕЛЬСТВА У СЕПТИЧЕСКИХ БОЛЬНЫХ
Слайд 86
только нижнесрединная лапоротомия;
тщательная ревизия органов малого таза, забрюшинного
пространства и верхних этажей брюшной полости (м.б. межпетельные абсцессы,
анкреанекроз и т.д.);
грубая ошибка разрез матки и удаление плода,
фиксация матки острыми инструментами последа, остатков последа и плодных элементов; а также (штопором, зажимами типа Мюзо и т.п.), так как в кровь дополнительно поступает большое количество тромбопластинов и гнойных эмболов;
Слайд 87
оптимальна техника удаление матки «блоком»;
фиксация матки двумя зажимами
Кохера, наложенными на ребра матки;
тщательный гемостаз (нередко операция в
фазу гипокоагуляции ДВС-синдрома);
отсутствие капиллярного кровотечения во время операции – плохой прогностический признак (спазм и тромбоз периферических сосудов), высокий потенциальный риск отдаленных внутренних кровотечений и релапоротомии.
культя влагалища должна быть открытой, обязательной широкое дренирование.
Слайд 88
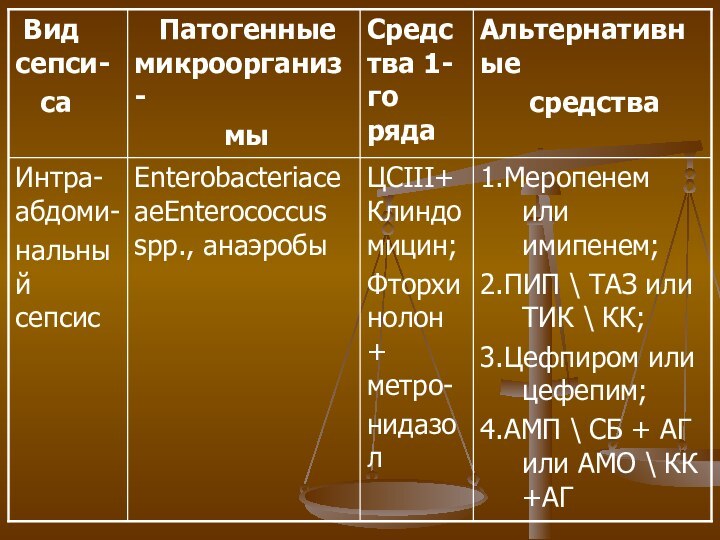
Эмпирическая противомикробная терапия
сепсиса
(Яковлев С.В., Яковлев В.П., «Современная
антибактериальная терапия в таблицах», 1999).
Слайд 91
Рекомендуемая дополнительная литература
Кулаков В.И., Серов В.Н., Абубакирова
А.М., Федорова Т.А. Интенсивная терапия в акушерстве и гинекологии.
– М., 1998. – 206 с.
Кулавский В.А. Справочник посиндромной терапии неотложных состояний в акушерстве и гинекологии. – Часть III. – Уфа, 1997. – 167с.
Малевич К.И., Русакевич П.С. Лечение и реабилитация при гинекологических заболеваниях. – Минск: Выш. школа, 1994. – 368с.
Сметник В.П., Тумилович Л.Г. Неоперативная гинекология. – М., 1999. – 591с.
Цвелев Ю.В., Кира Е.Ф., Кочеровец В.И., Баскаков В.П. Анаэробная инфекция в акушерско-гинекологической практике. – СПб.: Питер Пресс, 1995. – 320 с.
Цхай, В.Б., Ребедюк С.И. Принципы организации и алгоритмы оказания медицинской помощи женщинам с инфицированным и септическим абортом // Методические рекомендации. – Красноярск, 2002. – 38с.