- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Краш-синдром
Содержание
- 2. Синдром длительного сдавления (СДС), или
- 4. Подробно был описан в 1941 г. E.
- 5. СинонимыСиндром Байуотерса (Bywaterse);Синдром длительного раздавливания; травматический токсикоз;
- 7. Краш-синдром описан как результат механической травмы и
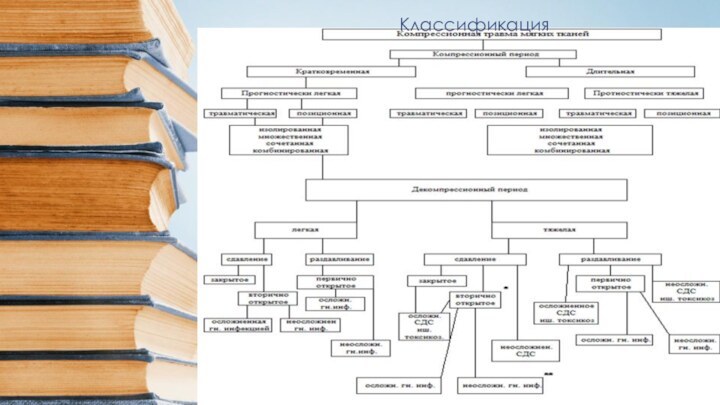
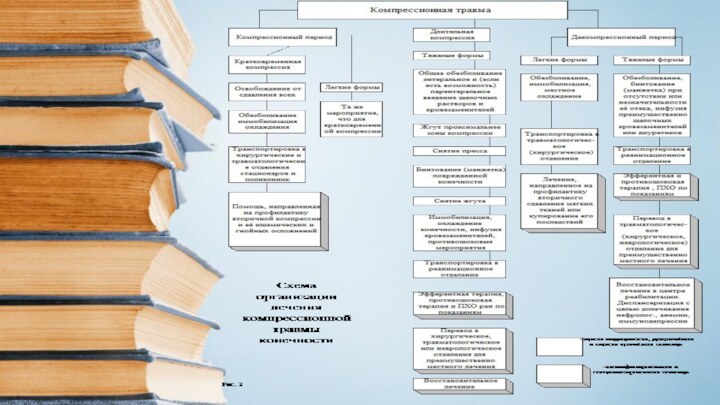
- 10. Классификация
- 11. Другие формыТяжёлая сочетанная травма, например, при
- 12. При первом виде длительное сдавливание конечностей тела происходит у
- 13. Второй вид синдрома - так называемое позиционное
- 14. Третий вид синдрома длительного сдавливания развивается при так
- 15. Маршевая миоглобинемия Повышенная нагрузка на мышечную ткань
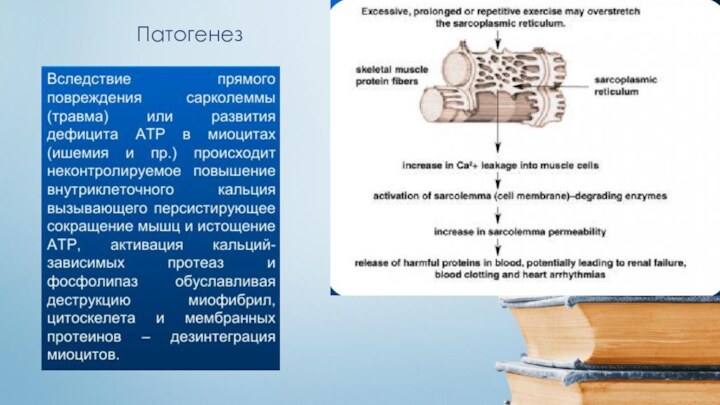
- 16. Патогенез
- 17. Патогенез
- 18. Миоглобин
- 19. ПатогенезОбщие механизмы повреждения клеток:расстройство процессов
- 20. ПатогенезПовреждение мембран и ферментовиграет существенную
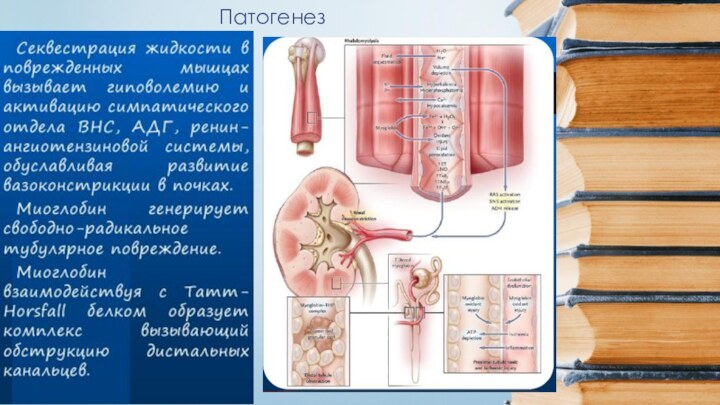
- 21. Патогенез
- 22. Патогенез3. Дисбаланс ионов и жидкости
- 23. Патогенез3
- 24. Патогенез3
- 25. Патогенез на уровне тканейВ основе патогенеза лежит
- 26. Спустя 4-6 часов после начала компрессии как
- 27. Формы течения СДС Крайне тяжелая форма развивается при
- 28. КлиникаЛокальные клинические изменения - нарастающий плотный отек,
- 29. Тяжесть клинических проявлений зависит от степени и
- 30. Воздействие токсических продуктов не проявляется, пока они
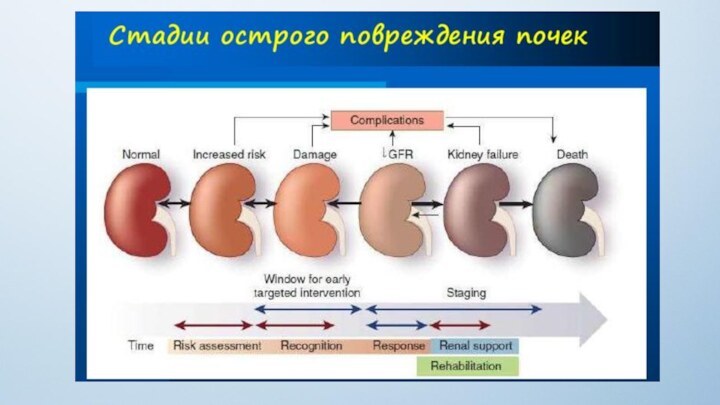
- 31. II период (промежуточный) — период острой почечной
- 32. В почках развивается сосудистый стаз и тромбоз
- 33. Возможные изменения в почках при синдроме длительного
- 34. Лабораторная диагностикаСтепень поражения почек определяется сроками формирования
- 35. Лабораторная диагностикаВ первые часы и дни после
- 38. Поздние осложнения:ишемическое повреждение нервовнарушения кровообращения в зоне повреждениятромбозы и эмболииатрофия мышц
- 39. III период (восстановительный) начинается с 3 —4-й
- 40. Помощь на месте происшествия оказывается в два
- 41. Лечение должно быть этапным, комплексным, преемственнымНа догоспитальном
- 46. Рекомендации военно-полевой хирургии Sever M. S.,
- 47. Схема инфузионной терапии является последовательным «коктейлем»1. Болюс
- 48. 4. Если диурез эффективен, а выделение мочи
- 49. Рекомендации НАТО (http://www.aumf.net/emergencywarsurgery)❍ Наполните изотоническим кристаллоидных растворов
- 50. ❍ Наполните изотоническим кристаллоидных растворов (0,9% физиологический
- 52. Принципы леченияподдержка кровообращения и дыхания
- 53. Оперативное лечениеХирургическая санация зоны повреждения:
- 60. Летальность при СДС тяжелой степени и развившейся
- 61. Скачать презентацию
- 62. Похожие презентации









































Слайд 4 Подробно был описан в 1941 г. E. Bywaters
и D. Beall в BMJ в статье, посвящённой помощи
пострадавшим в результате бомбардировок Лондона самолётами Люфтваффе. Значительный прогресс в изучении патогенеза краш-синдрома связан с природными и техногенными катастрофами. Самые значимые из них — землетрясения в Армении (1988), Турции (1998), Иране (2003). При катастрофах и стихийных бедствиях, во время землетрясений, разрушениях промышленных и жилых зданий бомбардировками, ракетными обстрелами у 3,5–23,8% пострадавших развивается СДС. Тяжёлое состояние развивается в течение нескольких часов; при отсутствии экстренных лечебных мероприятий в 85–90% наблюдений наступает смерть.
Слайд 5
Синонимы
Синдром Байуотерса (Bywaterse);
Синдром длительного раздавливания; травматический токсикоз;
синдром
освобождения;
синдром травматического сжатия конечностей;
экстраренальный азотемический синдром;
сосудисто-трубчатый
синдром; канальцевый некроз почек;
миоренальный синдром;
миоглобинурийный нефроз и др
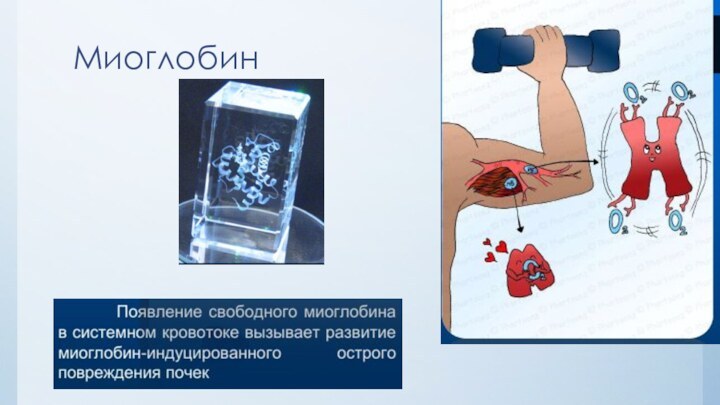
Слайд 7 Краш-синдром описан как результат механической травмы и относится
к группе посттравматических состояний. Однако сходные ему явления, основным
звеном которых является рабдомиолиз, наблюдаются и при других видах повреждений или патологических состояний Основа патогенеза СДС — одномоментное попадание в системный кровоток большого количества продуктов разрушения клеток поперечно-полосатой мускулатуры – рабдомиолиза: в основном миоглобина, протеолитических ферментов, калия.
Элиминация этих веществ осуществляется почками, сопровождается повреждением последних с развитием острой почечной недостаточности, которая является одним из наиболее частых и важных (определяющих) компонентов СДС.
Слайд 11
Другие формы
Тяжёлая сочетанная травма, например, при минно-взрывных ранениях,
сопровождается значительным повреждением мягких тканей, может приводить к массивной
резорбции миоглобина из очагов размозжения, развитию элементов СДС и ОПН, хотя само сдавление конечностей, как таковое, отсутствует.Отличие их состоит в основном в условиях, которые привели к последствиям синдрома длительного сдавливания.
Слайд 12 При первом виде длительное сдавливание конечностей тела происходит у людей,
оказавшихся под завалами разрушенного дома, застрявших в автомобиле при
автокатастрофе и т.д.Синдром длительного сдавливания развивается после освобождения пострадавшего из завала, как только кровь снова начинает циркулировать по сосудам поврежденной руки или ноги, и продукты распада травмированных тканей поступают в общий кровоток всего организма. Наступает самоотравление, и пострадавший может быстро умереть.
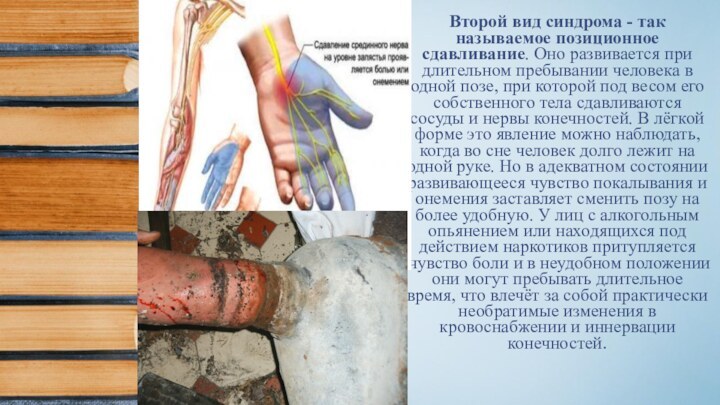
Слайд 13 Второй вид синдрома - так называемое позиционное сдавливание.
Оно развивается при длительном пребывании человека в одной позе,
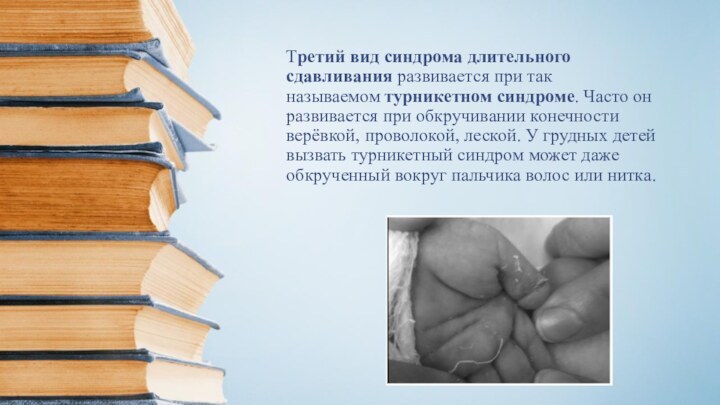
при которой под весом его собственного тела сдавливаются сосуды и нервы конечностей. В лёгкой форме это явление можно наблюдать, когда во сне человек долго лежит на одной руке. Но в адекватном состоянии развивающееся чувство покалывания и онемения заставляет сменить позу на более удобную. У лиц с алкогольным опьянением или находящихся под действием наркотиков притупляется чувство боли и в неудобном положении они могут пребывать длительное время, что влечёт за собой практически необратимые изменения в кровоснабжении и иннервации конечностей.Слайд 14 Третий вид синдрома длительного сдавливания развивается при так называемом турникетном
синдроме. Часто он развивается при обкручивании конечности верёвкой, проволокой,
леской. У грудных детей вызвать турникетный синдром может даже обкрученный вокруг пальчика волос или нитка.Слайд 15 Маршевая миоглобинемия Повышенная нагрузка на мышечную ткань ведёт к
появлению несоответствия кислородного обеспечения миоцитов к их потребностям в
кислороде. Развивающаяся гипоксия сопровождается разрушением мышечных клеток и миоглобинурийным нефрозом. Избыточная физическая нагрузка может быть как осознанной, так и обусловленной ознобом, судорогами и т.д.Кардиоренальный синдром
Особый вариант ишемического рабдомиолиза —осложняющий инфаркт миокарда. Поперечно-полосатая мускулатура сердца разрушается в результате ишемии; этот процесс также может сопровождаться значительным высвобождением миоглобина, миоглобинурией и острой почечной недостаточностью. Чаще всего кардиоренальный синдром осложняет циркулярные трансмуральные инфаркты миокарда.
Слайд 19
Патогенез
Общие механизмы повреждения клеток:
расстройство процессов энергетического обеспечения клеток;
повреждение
мембран и ферментных систем;
дисбаланс ионов и жидкости;
1.Нарушение энергетического
обеспечения Энергоснабжение может расстраиваться на этапах синтеза АТФ, транспорта, а также утилизации его энергии.
Синтез АТФ может быть нарушен в результате дефицита кислорода и/или субстратов метаболизма, снижения активности ферментов тканевого дыхания и гликолиза, повреждения и разрушения митохондрий, в которых осуществляются реакции цикла Кребса и перенос электронов к молекулярному кислороду, сопряженный с фосфорилированием АДФ.
Слайд 20
Патогенез
Повреждение мембран и ферментов
играет существенную роль в расстройстве
жизнедеятельности клетки, а также переходе обратимых изменений в ней
в необратимые. Это обусловлено тем, что основные свойства клетки в существенной мере зависит от состояния ее мембран и связанных с ними или свободных энзимов.а) Одним из важнейших механизмов повреждения мембран и ферментов является интенсификация свободнорадикальных реакций (СРР) и ПСОЛ. Эти реакции протекают в клетках и в норме, являясь необходимым звеном таких жизненноважных процессов, как транспорт электронов в цепи дыхательных ферментов, синтез простагландинов и лейкотриенов, пролиферация и созревание клеток, фагоцитоз, метаболизм катехоламинов и др.
Интенсивность ПСОЛ регулируются соотношением факторов, активирующих (прооксиданты) и подавляющих (антиоксиданты) этот процесс. К числу наиболее активных прооксидантов относятся легко окисляющиеся соединения, индуцирующие свободные радикалы, в частности, нафтохиноны, витамины А и Д, восстановителя – НАДФН2, НАДН2, липоевая кислота, продукты метаболизма простагландинов и катехоламинов.
Слайд 22
Патогенез
3. Дисбаланс ионов и жидкости в клетке.
В наибольшей
мере это относится к калию, натрию, кальцию, магнию, хлору,
то есть ионам, которые принимают участие в таких жизненноважных процессах, как возбуждение, его проведение, электромеханическое сопряжение и др.а). Изменение трансмембранного соотношения ионов. Как правило, дисбаланс ионов проявляется накоплением в клетке натрия и потерей калия. Следствием дисбаланса является изменение мембранного потенциала покоя и действия, а также нарушение проведения импульса возбуждения.
б). Гипер- и дегидратация клеток.
Повышение содержания ионов натрия и кальция в поврежденных клетках сопровождается увеличением в них осмотического давления. В результате этого в клетках накапливается вода. Клетки при этом набухают, что сопровождается увеличением растяжением и нередко микроразрывами цитолеммы и мембран органелл. Напротив, дегидратация клеток характеризуется выходом из них жидкости и растворенных в ней белков ( в том числе ферментов). Внутриклеточная дегидратация нередко сочетается со сморщиванием ядра, распадом митохондрий и других органелл.
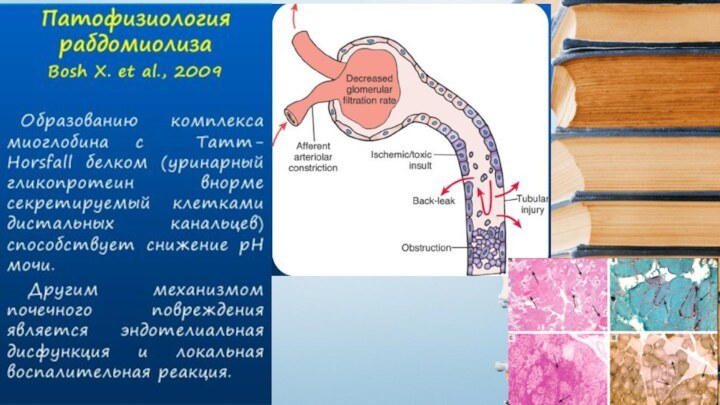
Слайд 25
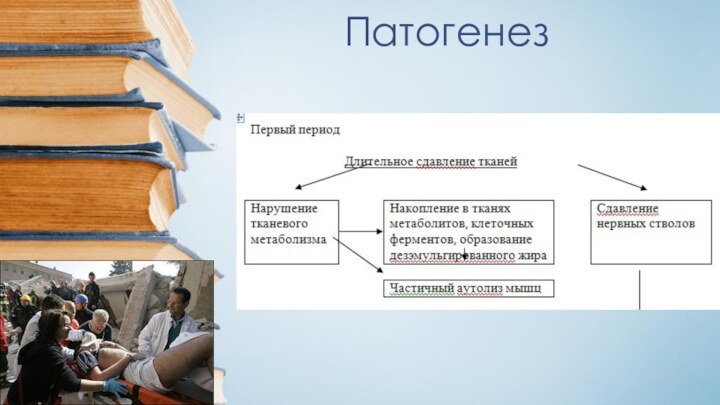
Патогенез на уровне тканей
В основе патогенеза лежит ишемический
компонент.
Характеризуется коагуляционным асептическим некрозом мышц, миоглобинурией, олигоанурией. Токсины ишемического
происхождения поражают жизненно важные органы и системы с развитием азотемии к 6-7 дню гиперкалиемии.Во время периода компрессии в тканях, подвергшихся компрессии, вследствие их механического сдавления, а также окклюзии кровеносных сосудов (как магистральных, так и коллатералей), травмы нервных стволов, нарастают явления ишемии.
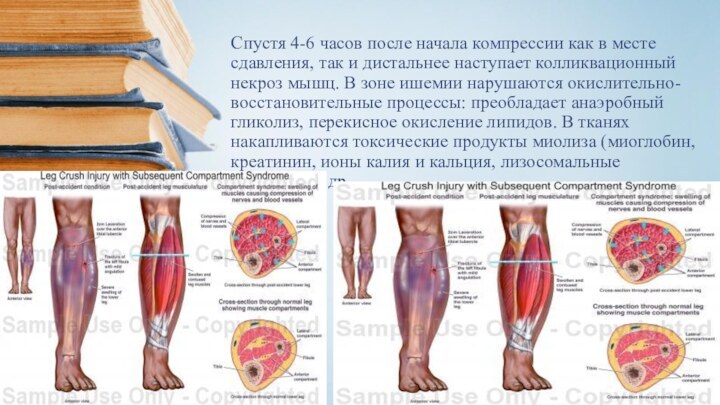
Слайд 26 Спустя 4-6 часов после начала компрессии как в
месте сдавления, так и дистальнее наступает колликвационный некроз мышц.
В зоне ишемии нарушаются окислительно-восстановительные процессы: преобладает анаэробный гликолиз, перекисное окисление липидов. В тканях накапливаются токсические продукты миолиза (миоглобин, креатинин, ионы калия и кальция, лизосомальные ферменты и др.
Слайд 27
Формы течения СДС
Крайне тяжелая форма развивается при раздавливании
обеих нижних конечностей в течение 8 и более часов
и обычно заканчивается смертью на 1—2 день после травмы при явлениях острой сердечной недостаточности.Тяжелая форма возникает при раздавливании одной или обеих нижних конечностей в течение 6—7 часов. Она протекает с типичными симптомами почечной недостаточности во всех периодах болезни.
Форма средней степени тяжести возникает при раздавливании мягких тканей конечностей в течение 4—5 часов, протекает без выраженной сосудистой недостаточности в раннем периоде развития болезни и с легкой почечной недостаточностью в дальнейшем.
Легкая форма развивается при раздавливании мягких тканей отдельных сегментов конечностей длительностью до 4 часов. Нарушение функции сердечно-сосудистой системы и почек выражено слабо, часто остается незамеченным.
Слайд 28
Клиника
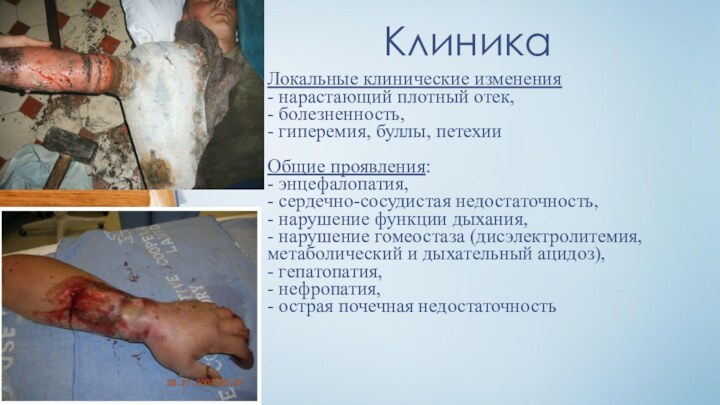
Локальные клинические изменения
- нарастающий плотный отек,
- болезненность,
- гиперемия, буллы, петехии Общие проявления: - энцефалопатия, - сердечно-сосудистая недостаточность,
- нарушение функции дыхания, - нарушение гомеостаза (дисэлектролитемия, метаболический и дыхательный ацидоз), - гепатопатия, - нефропатия, - острая почечная недостаточностьСлайд 29 Тяжесть клинических проявлений зависит от степени и продолжительности
сдавления конечности, объема и глубины поражения, а также от
сочетанного повреждения других органов и структур (черепно-мозговой травмы, травмы внутренних органов, костей, суставов, сосудов, нервов и др.).I период (начальный, или ранний) характеризуется локальными изменениями и эндогенной интоксикацией. Он продолжается 2 — 3 сут после освобождения от сдавления. Типичным является относительно благополучное состояние пострадавших сразу после извлечения из завала. Только через несколько часов возникают местные изменения в сегменте, подвергавшемся сдавливанию. Конечность становится бледной, появляется цианоз пальцев, быстро нарастает отек, кожа приобретает деревянистую плотность. Пульсация периферических сосудов не определяется. С углублением местных изменений ухудшается общее состояние пострадавшего. Преобладают болевой синдром, психоэмоциональный стресс, падение АД. Состояние пострадавшего может стремительно ухудшаться с развитием острой сердечно-сосудистой недостаточности
Слайд 30 Воздействие токсических продуктов не проявляется, пока они не
поступят в общий кровоток, т.е. до тех пор, пока
кровообращение в сдавленном сегменте не будет восстановлено.Начало периода декомпрессии связывают с моментом возобновления кровообращения в сдавленном сегменте. При этом происходит “залповый” выброс накопившихся в тканях за время компрессии токсических продуктов.
Местно отмечаются отек и деревянистая плотность конечности. Ранний период при синдроме позиционного сдавления проявляется локальными изменениями в мягких тканях и нарастающей эндогенной интоксикацией
Острые формы эндотоксикоза развиваются внезапно и проявляются неэффективностью системной гемодинамики сосудистого генеза, основу которой составляет паралитическая вазодилатация под влиянием вазоактивных продуктов извращенного метаболизма.
Нарушение центральной гемодинамики и регионарного кровотока приводит к формированию полиорганной патологии.
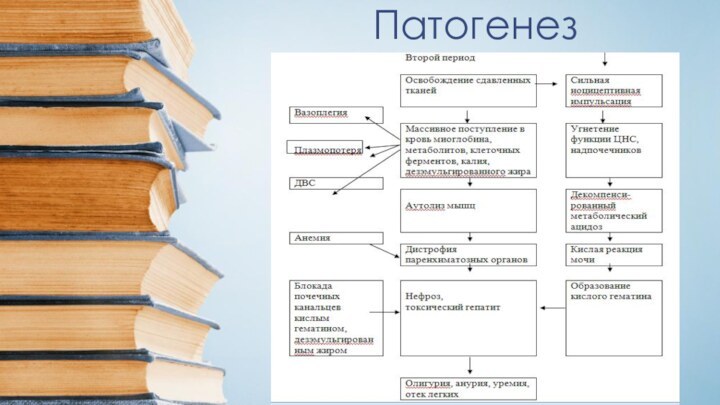
Слайд 31 II период (промежуточный) — период острой почечной недостаточности
— длится с 3 — 4 до 8—12 сут.
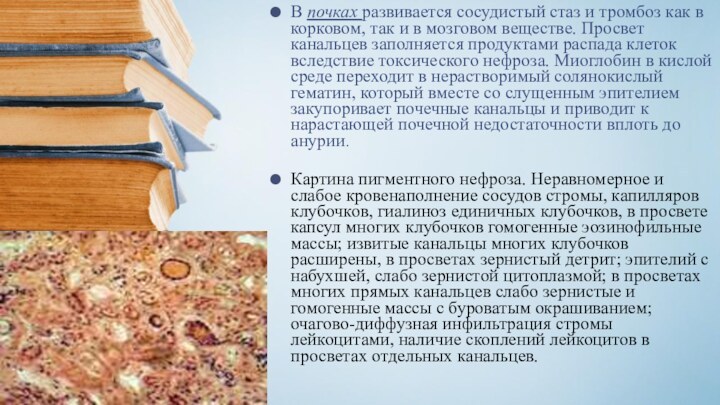
Усиливается отек конечности, подвергшейся сдавливанию, что сопровождается образованием пузырей с прозрачным или геморрагическим содержимым, плотных инфильтратов, локальным, а иногда и тотальным некрозом всей конечности. Нарастает анемия, резко снижается диурез, вплоть до анурии. В крови увеличивается содержание остаточного азота, мочевины, креатинина, калия, развивается картина уремии. Повышается температура тела, состояние пострадавшего резко ухудшается, усиливаются вялость и заторможенность, появляются рвота и жажда, желтушность склер и кожи. Несмотря на интенсивную терапию, летальность в этом периоде может достигать 35%.Слайд 32 В почках развивается сосудистый стаз и тромбоз как
в корковом, так и в мозговом веществе. Просвет канальцев
заполняется продуктами распада клеток вследствие токсического нефроза. Миоглобин в кислой среде переходит в нерастворимый солянокислый гематин, который вместе со слущенным эпителием закупоривает почечные канальцы и приводит к нарастающей почечной недостаточности вплоть до анурии.Картина пигментного нефроза. Неравномерное и слабое кровенаполнение сосудов стромы, капилляров клубочков, гиалиноз единичных клубочков, в просвете капсул многих клубочков гомогенные эозинофильные массы; извитые канальцы многих клубочков расширены, в просветах зернистый детрит; эпителий с набухшей, слабо зернистой цитоплазмой; в просветах многих прямых канальцев слабо зернистые и гомогенные массы с буроватым окрашиванием; очагово-диффузная инфильтрация стромы лейкоцитами, наличие скоплений лейкоцитов в просветах отдельных канальцев.
Слайд 33
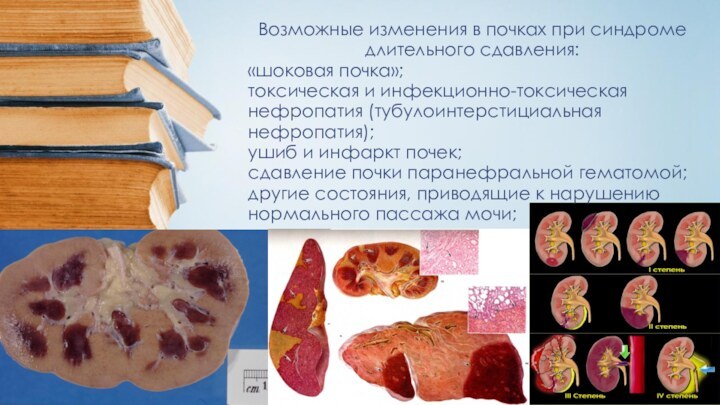
Возможные изменения в почках при синдроме длительного сдавления:
«шоковая
почка»;
токсическая и инфекционно-токсическая нефропатия (тубулоинтерстициальная нефропатия);
ушиб и инфаркт почек;
сдавление почки
паранефральной гематомой;другие состояния, приводящие к нарушению нормального пассажа мочи;
Слайд 34
Лабораторная диагностика
Степень поражения почек определяется сроками формирования анурии
и длительности её существования а также отклонением в общеклинических
показателях, составе мочи и биохимическом анализе крови.В раннем и промежуточном периодах синдрома длительного сдавления наибольшее значение имеют показатели общего анализа крови, общего анализа мочи, концентрация креатинина и мочевины крови, а также электролитов крови и КЩС.
Доказательством серьезных нарушений кровоснабжения почек служит кислая реакция мочи, появление крови в моче (макрогематурия) и тем более образование сгустков. Цвет мочи становится красным, относительная плотность мочи значительно увеличивается, вырастает значительно, выявляется белок в моче.
Слайд 35
Лабораторная диагностика
В первые часы и дни после травмы
у пациентов с синдромом длительного сдавливания повышается удельный вес
мочи, который, в некоторых случаях достигает 1040–1050. Через некоторые время, при условии отсутствия анурии, относительная плотность мочи снижается, а степень снижения определяется глубиной поражения канальцев почек. Приблизительно У 28% больных СДС в первые 2 нед выявляют глюкозурию (до 0,5–1%), что свидетельствует о повреждении проксимального отдела нефрона.Белок в моче до 2 г/л, выявляется практически у всех пациентов с краш синдромом. Определение концентрации миоглобина, особенно при массовом поступлении пострадавших не имеет решающего диагностического значения. Свидетельством присутствия значимого количества миоглобина в моче является цвет мочи (тёмно-бурая или практически чёрная).
Слайд 38
Поздние осложнения:
ишемическое повреждение нервов
нарушения кровообращения в зоне повреждения
тромбозы
и эмболии
атрофия мышц
Слайд 39 III период (восстановительный) начинается с 3 —4-й недели.
В этом периоде местные изменения преобладают над общими, функция
почек восстанавливается. На первый план выступают инфекционные осложнения открытых повреждений, а также ран после лампасных разрезов и фасциотомий. Возможна генерализация инфекции с развитием сепсиса. В неосложненных случаях отек конечности и боли в ней к концу месяца проходят. У пострадавших длительно сохраняются выраженная анемия, гипопротеинемия, диспротеинемия (гипоальбуминемия, гиперглобулинемия), гиперкоагуляция крови; изменения в моче (белок, цилиндры). Эти изменения являются стойкими и, несмотря на интенсивную инфузионную терапию, имеют тенденцию к нормализации в среднем к концу месяца интенсивного лечения.
Слайд 40
Помощь на месте происшествия оказывается в два этапа.
Первый
этап может длиться несколько часов и зависит от того, как
быстро удастся освободить конечности из-под придавивших их обломков. Пусть не приводит в отчаяние отсутствие возможности немедленно освободить пострадавшего. Поднять многотонную плиту или бетонный столб под силу лишь специальной технике. Но если уже с первых минут несчастного случая пострадавшие конечности обложить пакетами со льдом или снегом, сделать тугое бинтование (если к ним есть доступ) и обеспечить человека обильным теплым питьем, то есть все основания рассчитывать на благоприятный исход. Второй этап - оказание помощи после освобождения - необходимо предельно сократить. Тугое бинтование, наложение транспортных шин и введение кровезамещающих жидкостей, быстрая доставка пострадавшего в реанимационный центр, где обязательно должен быть аппарат "искусственная почка", дают основание рассчитывать на благоприятный исход.
Слайд 41
Лечение должно быть этапным, комплексным, преемственным
На догоспитальном этапе:
первичная противошоковая терапия (обезболивание, венозный доступ и инфузионная терапия
для обеспечения гемодинамики, коррекция дыхательных расстройств, иммобилизация зоны повреждений, введение антибиотиков широкого спектра).На госпитальном этапе: интенсивная комплексная терапия с коррекцией имеющих место расстройств функций. Противошоковая терапия: адекватное обезболивание, инфузионная терапия, симпатомиметики, кортикостероиды. Для лечения и профилактики осложнений СДС в ранней фазе развития болезни- форсированый диуреза с введением диуретиков — фуросемида, маннитола. Это предотвращает гиперконцентрацию и преципитацию миоглобина в просвете канальцев, блокируя Na-K-АТФазу, уменьшает потребление кислорода нефротелием и повышает его толерантность к гипоксии и способствует поддержанию более высокого клиренса креатинина. Назначение маннитола целесообразно в начальном периоде ОПН, когда отсутствуют грубые морфологические изменения в эпителии почечных канальцев.
Слайд 46 Рекомендации военно-полевой хирургии Sever M. S., Vanholder R.,
Lameire N. Management of crush-related injuries after disasters. N
Engl J Med 2006, 354: 1052—1063Основные цели медицинской помощи при повреждении с размозжением тканей:
предотвратить гиперкалиемию;
преодолеть гиповолемию;
не допустить перерастания повреждения с размозжением тканей в синдром раздавливания.
Количество, цвет и pH мочи необходимо проверять каждый час.
Каждые шесть часов следует измерять сывороточные электролиты
Слайд 47
Схема инфузионной терапии является последовательным «коктейлем»
1. Болюс изотонического
раствора в объеме 20 мл на 1 кг массы
тела, вводимого как можно быстрее.2. Вслед за этим от 10 до 15 мл на 1 кг в час полуизотонического раствора: изотонического раствора, разбавленного 5 %-й глюкозой для получения 75 мЭкв/л NaCl (примерно половина изотонического раствора и половина глюкозы).
В качестве варианта и для того, чтобы избежать нестерильности физиологического раствора, можно вводить одновременно — если доступны две соответствующие вены — один пакет изотонического раствора и один пакет 5 %-й глюкозы или же вводить попеременно 1 л изотонического раствора и один литр глюкозы.
3. 50 мЭкв бикарбоната натрия добавляется к каждому второму или третьему литру полуизотонического раствора для поддержания pH мочи выше 6,5. Если используется один из вышеуказанных вариантов, то 100 мЭкв добавляют на 1 л раствора глюкозы.
Повторение введения бикарбоната титрируется по pH мочи. Постепенно уменьшать дозу можно обычно через 36 часов.
Слайд 48 4. Если диурез эффективен, а выделение мочи превышает
20 мл в час, то следует добавлять 50 мл
20 %-го маннитола (10 г) в каждый литр вливания (1—2 г на килограмм в день, всего 120 г) со скоростью 5 г в час.Маннитол защищает почечные канальцы, способствует выведению калия и снижает давление в подвергнутых размозжению межфасциальных пространствах.
5. Для нейтрализации воздействия гиперкалиемии на сердце ежедневно следует вводить 10%-й глюконат кальция (10 мл) или 10 %-й кальций хлорид (5 мл).
6. В соответствии с результатами измерения серозного электролита инсулин с гипертонической D-глюкозой в воде вводят для перевода калия из внеклеточного обратно во внутриклеточное пространство.
7. Недавно было показано, что парацетамол (ацетаминофен) в терапевтических дозах (500 мг) обладает иммунным действием по отношению к почечной функции при миоглобинемии; в настоящее время проводятся клинические исследования на людях19.
8. У пациентов с повреждениями с размозжением тканей обычно развивается острая анемия, и им всегда будут необходимы многочисленные переливания крови.
Слайд 49
Рекомендации НАТО (http://www.aumf.net/emergencywarsurgery)
❍ Наполните изотоническим кристаллоидных растворов (0,9%
физиологический солевой раствор (NS) или раствор Рингера с лактатом
(LR) может быть применен, но учтите риск возникновения гиперкалиемии в случае рабдомиолиза и связанной почечной недостаточности).● Задача: мочеиспускание 150-300 мл / ч .; рассмотрите возможность замены диуретика, если внутрисосудистый объем наполнен.
● Можно рассмотреть применение бикарбонатной терапии - титровать до показателя мочи pH 6,5-7.
❍ Дозировка: сначала 150 мEк натрия бикарбоната NaHCO3 (3 стандартных ампулы) в 1 л 5% глюкозы в воде (D5W) при 100 мл / ч.
❍ Нет определенных клинических преимуществ этого подхода.
● Манитоловий диурез не рекомендуется в случае перитравмы в связи с возможным уменьшением внутрисосудистого объема.
● Тщательно следите за сывороточными электролитами, особенно калием, фосфором, и ионизированным кальцием.
Слайд 50 ❍ Наполните изотоническим кристаллоидных растворов (0,9% физиологический солевой
раствор (NS) или раствор Рингера с лактатом (LR) может
быть применен, но учтите риск возникновения гиперкалиемии в случае рабдомиолиза и связанной почечной недостаточности).● Задача: мочеиспускание 150-300 мл / ч .; рассмотрите возможность замены диуретика, если внутрисосудистый объем наполнен.
● Можно рассмотреть применение бикарбонатной терапии - титровать до показателя мочи pH 6,5-7.
❍ Дозировка: сначала 150 мEк натрия бикарбоната NaHCO3 (3 стандартных ампулы) в 1 л 5% глюкозы в воде (D5W) при 100 мл / ч.
❍ Нет определенных клинических преимуществ этого подхода.
● Манитоловий диурез не рекомендуется в случае перитравмы в связи с возможным уменьшением внутрисосудистого объема.
● Тщательно следите за сывороточными электролитами, особенно калием, фосфором, и ионизированным кальцием.
Слайд 52
Принципы лечения
поддержка кровообращения и дыхания (коррекция волемии, кардиотоники,
катехоламины, компоненты крови, ИВЛ);
своевременная хирургическая, травматологическая помощь (фасциотомия, некрэктомия,
остеосинтез, ампутация конечностей, пластика дефектов ткани);коррекция КЩС, водно-электролитного баланса;
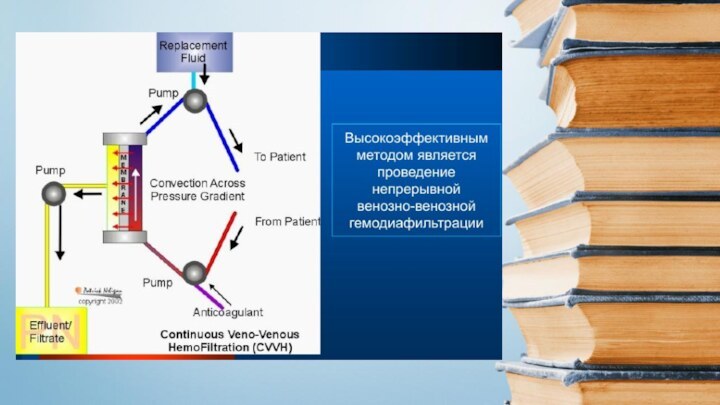
детоксикация (гемодиализ, гемофильтрация, ультрафильтрация, гемосорбция, гепатопротекторы);
анальгезия, анестезия, психотропная терапия;
гипербарическая оксигенация;
энтеральное и парентеральное питание
Слайд 53
Оперативное лечение
Хирургическая санация зоны повреждения: некрэктомия, ампутация нежизнеспособных
конечностей, адекватная санация зоны повреждения. Обязательная фасциотомия с или
без лампасных разрезов. Никаких швов. Ежедневные перевязки с повторным удаления всех некротизированных тканей.Иммобилизация
Возвышенное положение конечности.
Обезболивание
Слайд 60 Летальность при СДС тяжелой степени и развившейся ОПН
достигает 80-90%. При средних и легких формах СДС прогноз
для жизни относительно благоприятный.Прогноз по степени выраженности неврологических расстройств:
- первая группа – без неврологических расстройств.
Прогноз полностью благоприятен
- вторая группа пациентов – неврологическе расстройства 1-2 ст.При этом наблюдается компенсированное нарушение кровообращения и легкая степень ишемии. Прогноз выживаемости 100%. Полное восстановление всех функций
- третяя группа – неврологические расстройства 3-4ст. Выраженная ишемия. Субкомпенсированное кровообращение. Выживаемость 80%. Полностью функции конечностей не восстановимы.
- четвертая группа пациентов – неврологические расстройства 5 ст. Смертность 98%.