- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Мировой опыт решения проблемы изъятия трансплантантов у живых и умерших доноров
Содержание
- 2. История трансплантологии Историки медицины не случайно выделяют в
- 3. Исследователи Е.К.Азаренко и С.А.Позднякова разделяют развитие трансплантологии
- 4. Значимыми вехами второго этапа являются экспериментальные пересадки
- 5. Первая в России успешная пересадка почки была
- 6. моральные проблемы пересадки органов от трупаМногими религиями
- 7. Использование трупа человека в качестве источника органов
- 8. Иными словами, как для религиозного, так и
- 9. Концепция смерти мозга была разработана в неврологии
- 10. Об использовании анатомических материалов трупов с позиций
- 11. Вопрос о праве медиков на отключение аппаратных
- 12. В настоящее время невозможно представить высокоразвитую страну,
- 13. Сегодня только в экономически развитых странах Европы
- 14. Процедура пересадки печени является очень сложной хирургической
- 15. Лечение и трансплантология в Германии отличаются большим
- 16. Значительной научно-исследовательской базой и практическим опытом в
- 17. Ежегодно в Австрии проводится 40,2 пересадок от
- 18. В 2011 году в московском НИИ скорой
- 19. В 2010 году в России их проведено
- 21. Скачать презентацию
- 22. Похожие презентации
История трансплантологии Историки медицины не случайно выделяют в истории трансплантации начало собственно научной трансплантации, датируя его XIX веком.Первые исследования по проблемам трансплантации историки медицины связывают с итальянским доктором Баронио, немецким врачом Райзиндером. Особое внимание уделяется деятельности по созданию

















Слайд 3 Исследователи Е.К.Азаренко и С.А.Позднякова разделяют развитие трансплантологии на
два этапа. На первом этапе трансплантация предполагала удаление хирургическим
путем патологических изменений тканей и аутопластику. Второй этап связан с собственно "гомотрансплантацией", т.е. заменой утратившего функциональность органа новым (будь то почка, сердце, легкие).Слайд 4 Значимыми вехами второго этапа являются экспериментальные пересадки почки
А. Карреля; первая ксенотрансплантация почки (от свиньи) Ульмана (1902
г.); первая в мире пересадка кадаверной почки (от трупа, так называемая аллотрансплантация) Ю.Вороным (1931 г.); первая имплантация искусственного сердца В.П.Демиховым (1937 г.); первые успешные пересадки почки от живых доноров в клинике Д.Хьюма (1952 г.); разработка действующей модели искусственного сердца для клинических целей У.Колффом и Т.Акуцу (1957 г.).Слайд 5 Первая в России успешная пересадка почки была проведена
Б.Петровским (1965 г.); первая в мире пересадка сердца от
человека к человеку К.Бернардом (1967 г.); организация Евротранспланта В.Роодом для обмена органами по тестам гистологической совместимости (1967 г.); создание НИИ трансплантации органов и тканей АМН СССР Г.Соловьевым (1967 г.); первая в России успешная пересадка сердца В.Шумаковым (1986 г.); принятие Верховным Советом РФ Закона "О трансплантации органов и (или) тканей человека"(1992г).
Слайд 6
моральные проблемы пересадки органов от трупа
Многими религиями запрещается
нанесение повреждения телу умершего человека. Со светской точки зрения,
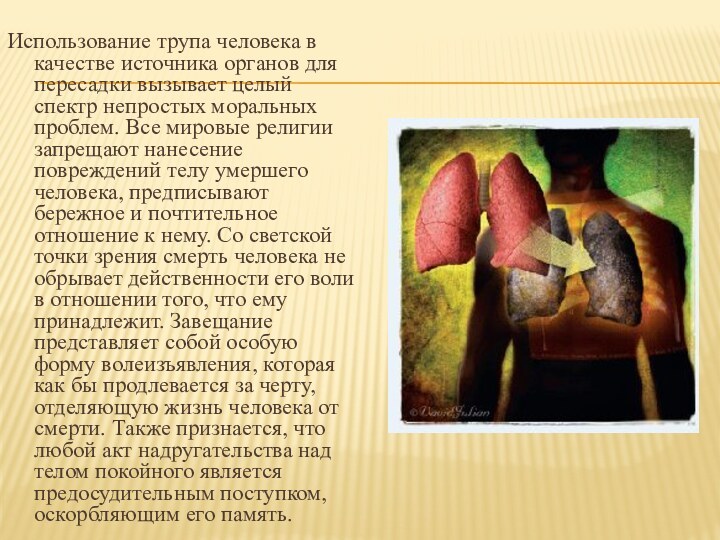
смерть человека не обрывает действенности его воли в отношении того, что ему принадлежит. Выражением этой воли может быть письменное ее изложение (завещание) или устное волеизъявление. При трансплантации органов от трупов возникают морально-этические проблемы, связанные как с процедурой забора органов, так и со справедливым распределением дефицитных ресурсов трансплантологии между потенциальными реципиентами.Слайд 7 Использование трупа человека в качестве источника органов для
пересадки вызывает целый спектр непростых моральных проблем. Все мировые
религии запрещают нанесение повреждений телу умершего человека, предписывают бережное и почтительное отношение к нему. Со светской точки зрения смерть человека не обрывает действенности его воли в отношении того, что ему принадлежит. Завещание представляет собой особую форму волеизъявления, которая как бы продлевается за черту, отделяющую жизнь человека от смерти. Также признается, что любой акт надругательства над телом покойного является предосудительным поступком, оскорбляющим его память.Слайд 8 Иными словами, как для религиозного, так и для
светского сознания мертвое тело обладает особым моральным статусом и
предполагает определенные нормы, регулирующие обращение с ним. Целесообразно выделить несколько групп проблем, возникающих при пересадке органов от трупа:моральные проблемы процедуры забора органов (принципы информированного согласия, презумпции согласия и рутинного забора);
проблема справедливости в распределении между потенциальными реципиентами дефицитных ресурсов (органов и тканей) трансплантологии;
этические проблемы, связанные с торговлей человеческими органами и тканями в трансплантологической практике.
Слайд 9 Концепция смерти мозга была разработана в неврологии независимо
от целей и потребностей трансплантологии. Однако именно для трансплантологов
концепция мозговой смерти открыла широчайшие возможности, недоступные при использовании традиционных легочно-сердечных критериев смерти. Не случайно поэтому, что именно в связи с развитием трансплантологии эта проблема подверглась всестороннему обсуждению с этической и правовой позиции.Среди них центральное место занимает вопрос о надежности диагностики смерти мозга. Он почти целиком входит в рамки профессиональной компетенции неврологов и становится моральной проблемой тогда, когда речь заходит о доверни населения к достоверности и качеству практического использования этих процедур перед принятием решения о заборе органов для трансплантации.
Слайд 10 Об использовании анатомических материалов трупов с позиций юридической
регламентации на первый план выходят такие вопросы:
Право медицинского персонала
на отключение средств поддержания жизни человека, который умирает, которая рассматривается как потенциальный донорПродолжительность проведения реанимационных мероприятий при очевидном, с медицинской точки зрения, летальном исходе
Проблемы правомерности забора трупного анатомического материала
Слайд 11 Вопрос о праве медиков на отключение аппаратных систем
умирающего человека дискутируется, наверное, с самого зарождения реаниматологии -
науки, призванной изучать патофизиологическую суть и закономерности развития острых клинических состояний и разрабатывать способы их лечения Отношение к данному вопросу в разных странах тесно связано с моральными, этическими и религиозными особенностями, а также собственно с уровнем развития медицины.Слайд 12 В настоящее время невозможно представить высокоразвитую страну, не
имеющую систему трансплантологической помощи, благодаря которой существует возможность сохранять
жизнь тысячам пациентов с терминальной стадией хронических заболеваний сердца, легких, печени и почек. В целом, уровень развития органного донорства отражает социальное, экономическое и нравственное развитие страны. В большинстве высокоразвитых стран мира трансплантация органов и тканей считается одной из самых перспективных отраслей здравоохранения, которая, прежде всего, финансово поддерживается государством.Слайд 13 Сегодня только в экономически развитых странах Европы и
США примерно 150 000 человек нуждается в пересадке донорских
органов и тканей. Из-за нехватки донорских органов - печени, почек, сердца - врачи прибегают к пересадке лишь в крайних случаях, когда традиционное медикаментозное (или хирургическое) лечение себя полностью исчерпало, и больной обречен. Тем не менее, листы ожидания огромны.Слайд 14 Процедура пересадки печени является очень сложной хирургической операцией,
которая высокопрофессионально выполняется хирургами-трансплантологами в нескольких клиниках Индии с
вероятностью успеха 95% для пациента и практически 100% безопасностью для донора. Эти показатели находятся на одном уровне с лучшими центрами трансплантации печени в США и Западной Европе. Ведущие трансплантологии Индии выполняют 16-18 пересадок печени каждый месяц и, возможно, это самое большое количество операций по пересадке печени, выполняемое хирургами-трансплантологами где-либо в мире.Слайд 15 Лечение и трансплантология в Германии отличаются большим опытом,накопленным
в этой сфере.Считается,что подобная мера применяется в отношении особых
случаев.Т.е. трансплантология в Германии применяется тогда,когда менее серьезные варианты медицинского вмешательства уже неввозможны.Слайд 16 Значительной научно-исследовательской базой и практическим опытом в области
трансплантации органов характеризуется Китай. В этой стране проводят сотнями
сложнейшие операции, которые на Западе исчисляются лишь десятками, а то и единицами. В медицинских центрах Китая созданы высококвалифицированные команды, которые занимаются пересадкой органов..Опыту китайских трансплантологов все больше доверяют иностранные пациенты. Поэтому выезды в Китай для пересадки почки или другого органа уже не редкость. Безусловно, трансплантация органов – сложнейшая хирургическая операция, которая требует тщательной подготовки, диагностических исследований, а также длительного периода реабилитации. Все это время пациенту следует находиться под присмотром медицинского персонала в клинике Китая. Рутинные заботы об оформлении документов для устройства в клинику, организация диагностических и лечебных процедур и другие повседневные заботы явно не должны ложится на плечи пациента и сопровождающих его близких в этот сложный и ответственный в их жизни период.
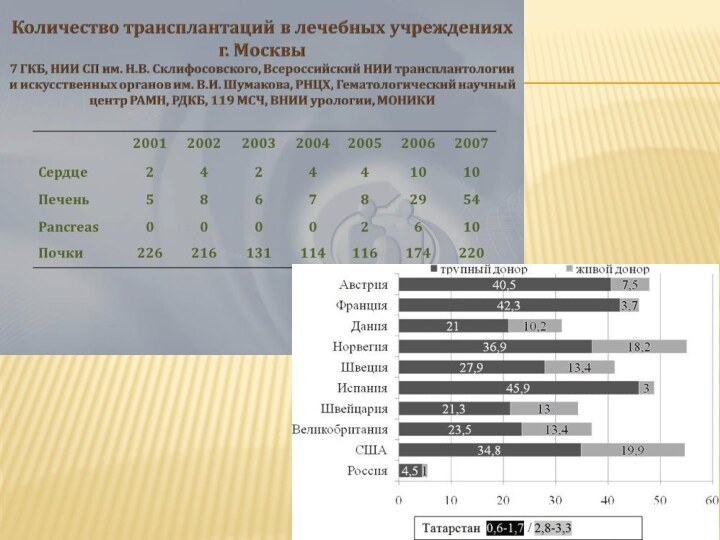
Слайд 17 Ежегодно в Австрии проводится 40,2 пересадок от трупов
на 1 млн населения, в год;в Испании-38,0;в Португалии-35,6;в Бельгии-34,9;во
Франции-30,3;в Новой Зеландии-28,8;в Нидерландах-28,5;в Финляндии-28,5;в Англии-28,2;в Норвегии-25,2;в Австралии-23,3;в Канаде-22,6.Слайд 18 В 2011 году в московском НИИ скорой помощи
имени Склифосовского провели первую в России операцию по пересадке
легких без участия западных врачей. До этого в нашей стране было выполнено только 2 подобных операции французским профессором Жильбером Масаром. В этот раз операцией руководил директор института Склифосовского - Анзор Хубутия. Операция длилась более 12 часов, и в ней участвовали 8 хирургов.. В данный момент в трансплантации легких нуждаются около 4 тыс. россиян, однако из-за неорганизованной системы поиска доноров и сохранения донорских органов, пока пересадку легких легче сделать за границей.Слайд 19 В 2010 году в России их проведено 1380.
Очень мало. Скажем, в прошлом году 200 раз пересадили
печень, а в США проведено почти 5 тысяч таких операций.В России сделали 100 трансплантаций сердца. В США - 2,5 тысячи. Если мы сделали 100 операций, то значит, 900 человек трансплантации сердца не получили, и этих людей мы потеряли. Если бы, например, наш центр в год получил не 117 почек, как в 2010 году, а 200, мы бы их пересадили.