- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Недостаточность кровообращения: принципы фармакотерапии. Кардиотонические средства.
Содержание
- 2. Содержание презентации: 1. Этиология, патогенез, клиника недостаточности
- 3. Недостаточность кровообращения - патологическое состояние, заключающееся в неспособности
- 4. Недостаточность кровообращения. Клиническая картина Объективно: бледность кожных покровов,
- 5. Виды недостаточности кровообращения: Сосудистая недостаточность (острая, хроническая)Сердечная недостаточность (острая, хроническая)Сочетание сердечной и сосудистой недостаточности
- 6. Виды недостаточности кровообращения:2. КОМПЕНСИРОВАННАЯ НК (проявляется при физической нагрузке).2. ДЕКОМПЕНСИРОВАННАЯ НК (проявляется в покое).
- 7. СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ это типовой патологический процесс сердечно-сосудистой
- 8. ЭТИОЛОГИЯ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ (СН) (О. и Х.)
- 9. ЭТИОЛОГИЯ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ (СН) (О. и Х.)
- 10. КЛАССИФИКАЦИЯ СН.ПО ЭТИОЛОГИИ И ПАТОГЕНЕЗУ (Ф.З.МЕЕРСОН).1. Перегрузочная форма СН.2. Миокардиальная форма СН.3. Смешанная форма СН
- 11. Левожелудочковая СН
- 12. Отек легких при ЛСН
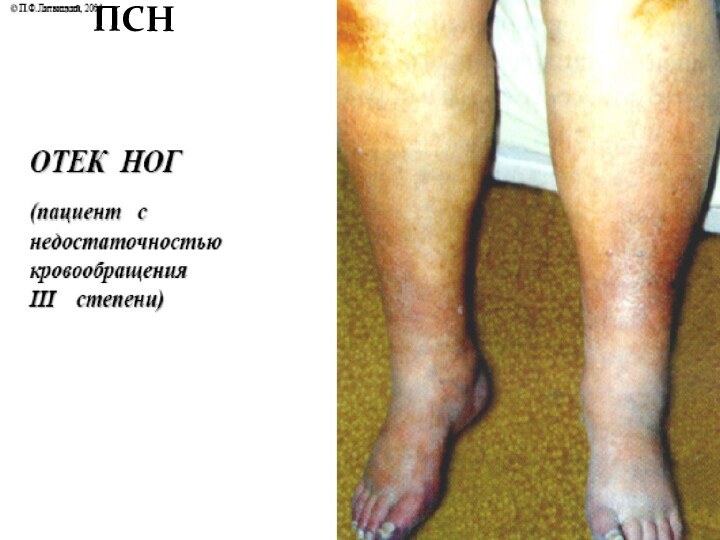
- 13. ПСН
- 14. КЛАССИФИКАЦИЯ СН.ПО ПРЕИМУЩЕСТВЕННОМУ ВОВЛЕЧЕНИЮ ОТДЕЛОВ СЕРДЦА.1. Левожелудочковая
- 15. КЛАССИФИКАЦИЯ СН.ПО ПРЕИМУЩЕСТВЕННОМУ НАРУШЕНИЮ ФУНКЦИЙ ПО ФАЗАМ
- 17. КЛАССИФИКАЦИЯ СН по ТЕЧЕНИЮ.1. ОСТРАЯ СН.2. ХРОНИЧЕСКАЯ СН.
- 18. ОСТРАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ
- 19. ЭТИОЛОГИЯ.ПРИЧИНЫ: миокардиты, инфаркты миокарда, фибрилляция желудочков, пароксизмальные
- 20. ПАТОГЕНЕЗ ОСН1. МЕХАНИЗМЫ КОМПЕНСАЦИИ (срочные)Интракардиальный механизм Франка
- 21. ПАТОГЕНЕЗ ОСНЭкстракардиальный механизм: рефлекс Бейнбриджа: возникает при
- 22. Парасимпатические разгрузочные рефлексы.1. Рефлекс Парина:Возникает при правожелудочковой
- 23. Парасимпатические разгрузочные рефлексы.2. Рефлекс Бецольда - Яриша:Возникает
- 24. Механизмы повреждения при ОСНПРИЧИНА нагрузка на сердцекомпенсаторные
- 25. гипоксия анаэробный гликолизмало образуется АТФ
- 26. ХРОНИЧЕСКАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ (ХСН).
- 27. ЭТИОЛОГИЯ.ПРИЧИНЫ: Факторы перегрузки, объемом и давлением, факторы
- 28. ПАТОГЕНЕЗ ХРОНИЧЕСКОЙ СН (Ф.З. МЕЕРСОН).1. Аварийная стадия
- 29. Симпатические разгрузочные рефлексы.а) Экстракардиальный: рефлекс Бейнбриджа повышение
- 30. ПАТОГЕНЕЗ ХСН (1 стадия)Повышение функций сердца в
- 31. Сосудистая недостаточность Сосудистая недостаточность – это нарушение
- 32. В зависимости от того, как распространяются нарушения,
- 33. Потогенез острой сосудистой недостаточности Проявляется острая сосудистая
- 34. Медицинскую помощь при сосудистой недостаточности следует оказывать
- 35. Классификация недостаточности кровообращения(Г.Ф. Ланг, Н.Д. Стражеско, В.Х.
- 36. Классификация сердечной недостаточности по степени тяжести, предложенная New York Heart Association (NYHA)
- 37. 2. Клиническая фармакология гликозидных и негликозидных кардиотонических
- 38. Негликозидные кардиотоники подразделяются на несколько групп:бета-адреномиметики (изопретеренол, сальбутамол, ксамотерол);катехоламины и их дериваты (норадреналин, допамин, добутамин);ингибиторы фосфодиэстеразы (ФДЭ);глюкагон.
- 39. Бета-адреностимуляторы практического значения при сердечной недостаточности не
- 40. Ингибиторы ФДЭ - амринон (ванкорам, инокор) и
- 41. Сердечные гликозиды - вещества растительного происхождения, обладающие выраженным
- 42. Классификация сердечных гликозидов по происхождению: а)
- 43. Фармакология СГСГ краткого действия (строфантин, коргликон)-
- 44. ПОКАЗАНИЯ К ПРИМЕНЕНИЮ СЕРДЕЧНЫХ ГЛИКОЗИДОВОни являются средствами
- 45. МЕХАНИЗМ ЛЕЧЕБНОГО ДЕЙСТВИЯ СГ ПРИ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИУвеличение
- 46. О развитии терапевтического действия СГ делают вывод
- 47. ЛЕЧЕНИЕ ПРЕПАРАТАМИ СЕРДЕЧНЫХ ГЛИКОЗИДОВ – 2 этапа
- 48. СРЕДНИЕ ПОЛНЫЕ ДОЗЫ ДЕЙСТВИЯ СГ Строфантин –
- 49. Противопоказания к назначению СГ1. Абсолютное противопоказание –
- 50. 3.ИНТОКСИКАЦИЯ СЕРДЕЧНЫМИ ГЛИКОЗИДАМИ
- 51. Интоксикация сердечными гликозидамиКардиальные симптомыУхудшение сократительной функции миокарда, увеличение недостаточности кровотокаНарушение сердечного ритма
- 52. Экстракардиальные симптомыЖелудочно-кишечные Неврологические и психическиеГлазная симптоматикаУхудшение функции почек Аллергические реакции Гинекомастия
- 53. Лечение интоксикацииНемедленное прекращение введения СГУскорение выведения СГ из желудочно-кишечного трактаКоррекция гипокалиемииВведение унитиолаСнятие аритмийОксигенная терапия
- 54. Интоксикация сердечными гликозидами Встречается с частотой 6-23 %Смертность от нее свыше 40 %
- 55. Факторы, содействующие развитию ИНТОКСИКАЦИИ СЕРДЕЧНЫМИ ГЛИКОЗИДАМИ
- 56. Факторы, содействующие развитию ИНТОКСИКАЦИИ СЕРДЕЧНЫМИ ГЛИКОЗИДАМИДигитоксин
- 58. Интоксикация сердечными гликозидами
- 59. Лечение интоксикации сердечными гликозидами Немедленное прекращение введения
- 60. Использованная литератураБаркаган З. С. Геморрагические заболевания и
- 61. Скачать презентацию
- 62. Похожие презентации
Содержание презентации: 1. Этиология, патогенез, клиника недостаточности кровообращения. 2. Клиническая фармакология гликозидных и негликозидных кардиотонических средств. 3. Отравление и интоксикация сердечными глюказидами. Клиническое проявление и лечение глюкозидной интоксикации. 4. Использованная литература.





















































Слайд 2 Содержание презентации: 1. Этиология, патогенез, клиника недостаточности кровообращения. 2. Клиническая
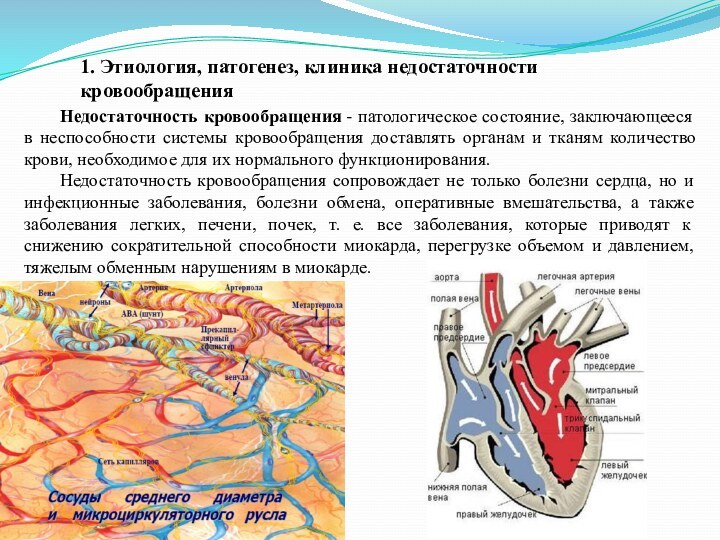
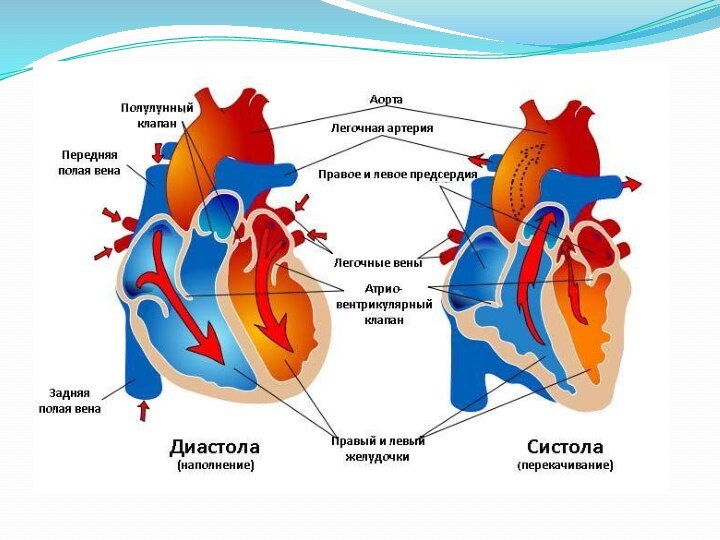
Слайд 3 Недостаточность кровообращения - патологическое состояние, заключающееся в неспособности системы
кровообращения доставлять органам и тканям количество крови, необходимое для
их нормального функционирования.Недостаточность кровообращения сопровождает не только болезни сердца, но и инфекционные заболевания, болезни обмена, оперативные вмешательства, а также заболевания легких, печени, почек, т. е. все заболевания, которые приводят к снижению сократительной способности миокарда, перегрузке объемом и давлением, тяжелым обменным нарушениям в миокарде.
1. Этиология, патогенез, клиника недостаточности кровообращения
Слайд 4
Недостаточность кровообращения. Клиническая картина
Объективно: бледность кожных покровов, синюшность,
периферические нарушения (сухость кожи, зуд, заеды в углах рта,
расширение венозной сети на груди), одышка, тахикардия, отеки на нижних конечностях или общие, увеличение печени, увеличение размеров сердца.ЭКГ: симптомы перегрузки или гипертрофии отделов сердца, нарушение сердечного ритма, обменных процессов.
Рентгенограмма: снижение сократительной способности сердца, расширение корней и усиление легочного рисунка в срединных отделах легких, возможно скопление транссудата (выпота) в плевральной полости.
Повышение центрального венозного давления более 120—140 мм вод. ст.
Эхокардиография позволяет выделить компенсированный и декомпенсированный типы право- и левожелудочковой недостаточности. При правожелудочковой недостаточности линейные размеры и объем желудочка превалируют над массой; при левожелудочковой — одновременно увеличиваются объем и масса.
Зондирование полостей сердца позволяет оценить выраженность сердечной недостаточности: при правожелудочковой недостаточности повышено систолическое давление, при левожелудочковой — диастолическое.
Слайд 5
Виды недостаточности кровообращения:
Сосудистая недостаточность (острая, хроническая)
Сердечная недостаточность
(острая, хроническая)
Сочетание сердечной и сосудистой недостаточности
Слайд 6
Виды недостаточности кровообращения:
2. КОМПЕНСИРОВАННАЯ НК (проявляется при физической
нагрузке).
2. ДЕКОМПЕНСИРОВАННАЯ НК (проявляется в покое).
Слайд 7
СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ
это типовой патологический процесс сердечно-сосудистой системы,
который характеризуется в конечном итоге недостаточной сократительной способностью миокарда,
в результате чего сердце в ответ на предъявляемую нагрузку не может выполнить адекватной работы.Слайд 8 ЭТИОЛОГИЯ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ (СН) (О. и Х.) по
Ф.З.МЕЕРСОНУ.
1. Факторы перегрузки сердечной мышцы:
Перегрузка объемом в фазу диастолы
- пороки сердца - аортальная, митральная недостаточность клапанов, гиперволемия.Перегрузка давлением в фазу систолы (увеличение сопротивления оттоку крови): пороки сердца - стенозы, гипертензии малого круга (легочное сердце), большого круга - артериальные гипертензии.
Слайд 9 ЭТИОЛОГИЯ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ (СН) (О. и Х.) по
Ф.З.МЕЕРСОНУ.
2. Факторы первичного повреждения миокарда: ИБС, инфаркты миокарда, инфекционные
заболевания (миокардиты интоксикации (миокардиодистрофии), анемии гиповитаминозы, гипоксии и др.3. Смешанная группа факторов (перегрузка + повреждение): экссудативные перикардиты, тиреотоксикозы и др.
Слайд 10
КЛАССИФИКАЦИЯ СН.
ПО ЭТИОЛОГИИ И ПАТОГЕНЕЗУ (Ф.З.МЕЕРСОН).
1. Перегрузочная форма
СН.
2. Миокардиальная форма СН.
3. Смешанная форма СН
Слайд 14
КЛАССИФИКАЦИЯ СН.
ПО ПРЕИМУЩЕСТВЕННОМУ ВОВЛЕЧЕНИЮ ОТДЕЛОВ СЕРДЦА.
1. Левожелудочковая СН:
↑ давление крови в легочных венах, сосудах малого круга,
в правом желудочке (застой) → сердечная астма, отек легких.2. Правожелудочковая СН: ↑ давление крови в крупных венах большого круга → застой крови в печени → увеличение печени → асцит → периферические отеки.
3. Тотальная СН: по левому и правому типу одновременно (застойные явления общего типа).
Слайд 15
КЛАССИФИКАЦИЯ СН.
ПО ПРЕИМУЩЕСТВЕННОМУ НАРУШЕНИЮ ФУНКЦИЙ ПО ФАЗАМ СЕРДЦА.
1.
Систолическая СН механизм: ↓ сократительной способности во время систолы
→ первичное ↓ сердечного выброса (↓ МОС).2. Диастолическая СН механизм: ригидность стенок сердца → ↓ расслабления → ↓диастолы → ↓систолы → вторично ↓сердечный выброс (↓ МОС).
Слайд 19
ЭТИОЛОГИЯ.
ПРИЧИНЫ: миокардиты, инфаркты миокарда, фибрилляция желудочков, пароксизмальные тахикардии,
токсические повреждения (алкоголь), легочная гипертензия (тромбоэмболии легочной артерии, распространенная
пневмония), гипертонические кризы.УСЛОВИЕ: сильная внезапная или повторная нагрузка на сердце, эмоции, курение.
Слайд 20
ПАТОГЕНЕЗ ОСН
1. МЕХАНИЗМЫ КОМПЕНСАЦИИ (срочные)
Интракардиальный механизм Франка -
Старлинга:
Причина вызывает ↓ УОС → ↓ АД → ишемия
почек → ↑ ренин-альдостерон → ↑ ОЦК → ↑ приток крови к сердцу → ↑ диастола → ↑ растяжение миофибрилл миокарда → ↑ сила мышечного сокращения→↑УОС(гетерометрическая компенсация).
Интракардиальный механизм Анрепа: в ответ на ↑ давления (↑ сопротивления току крови) возникает напряжение и ↑ сокращение сердечной мышцы без предварительного увеличения длины мышечного волокна (гомеометрический механизм компенсации) → в этом случае тоже может наступить ↑ силы сердечных сокращений → ↑ УОС.
Слайд 21
ПАТОГЕНЕЗ ОСН
Экстракардиальный механизм: рефлекс Бейнбриджа: возникает при ↑
давления в устьях полых вен, при ↑ ОЦК →
раздражение механорецепторов → симпатические ядра продолговатого мозга → тахикардия и↑УОС → ↑ MOC (MOK).
Экстракардиальный механизм: рефлекторное ↑ активности симпатико-адреналовой системы (САС) → катехоламины (норадреналин) → β – адренорецепторы миокарда → тахикардия → ↑ УОС → ↑ МОС.
Слайд 22
Парасимпатические разгрузочные рефлексы.
1. Рефлекс Парина:
Возникает при правожелудочковой СН,
в ответ на раздражение механорецепторов правого желудочка → парасимпатический
рефлекс → брадикардия, расширение артерий большого круга → депонирование крови в печени и селезенке → ↓ ОЦК (разгрузка правого сердца).
Слайд 23
Парасимпатические разгрузочные рефлексы.
2. Рефлекс Бецольда - Яриша:
Возникает при
левожелудочковой СН. - в ответ на раздражение механорецепторов предсердий
и желудочков → парасимпатический рефлекс (n. vagus) → брадикардия, ↓ АД → ↓ сопротивление для движения крови из левого желудочка в аорту (разгрузка).
Слайд 24
Механизмы повреждения при ОСН
ПРИЧИНА
нагрузка на сердце
компенсаторные механизмы
функцию
сердца в целом в 2 раза
количество функций единицы массы
миокарда в 2 раза(ИФС )
ИЗМЕНЕНИЕ БИОЭНЕРГЕТИКИ СЕРДЦА:
идет распад АТФ
+
↑потребность О2 (м-зм Ф-С- на 25 %, АНРЕПА – на
100%; тахикардия укорочение
диастолы ↓ кровоснабжения сердца).
Гипоксия
Слайд 25
гипоксия анаэробный гликолиз
мало образуется АТФ
энерг.
дефицит сердца в целом и единицы массы миокарда
ИФС (ИФС=2
функции,ИФС=1,5, ИФС=1, ИФС=0,5, ИФС=0,3, ИФС-0)
ОСТРАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ
(срыв срочных механизмов компенсации)
↓
↓↓УОС
Слайд 27
ЭТИОЛОГИЯ.
ПРИЧИНЫ: Факторы перегрузки, объемом и давлением, факторы первичного
повреждения миокарда, смешанные факторы (перегрузка + повреждение). См. этиология
СН.УСЛОВИЯ: умеренные по силе раздражители, длительно действующие причинные факторы, эмоции
Слайд 28
ПАТОГЕНЕЗ ХРОНИЧЕСКОЙ СН (Ф.З. МЕЕРСОН).
1. Аварийная стадия компенсаторной
гиперфункции сердца и развивающейся гипертрофии.
Начинается с момента действия причинного
фактора (начинающийся порок клапанного аппарата сердца, развивающаяся гипертоническая болезнь и т.п.).Механизмы компенсации (срочные).
а) Интракардиальные: механизм Франка - Старлинга, механизм Анрепа + увеличение количества резервных каппиляров
Слайд 29
Симпатические разгрузочные рефлексы.
а) Экстракардиальный: рефлекс Бейнбриджа повышение давления
в устьях полых вен → ↑ ЧСС в 1
минуту, ↑ МОС (разгрузка правого желудочка).б) Экстракардиальный Рефлекс Китаева - это симпатический рефлекс при митральном стенозе → раздражение механорецепторов в ответ на ↑ давления в левом предсердии → рефлекторный спазм артериол в легких → легочные капилляры предохраняются от переполнения их кровью, от легочного отека (разгрузка левого предсердия); рефлекторное ↑ САС → тахикардия → ↑ МОС.
Слайд 30
ПАТОГЕНЕЗ ХСН (1 стадия)
Повышение функций сердца в целом,ИФС
РАСПАД
АТФ (АДФ+НФ)
+
потребность в О2 гипоксия
АНАЭРОБНЫЙ
ГЛИКОЛИЗ (накопление МК и ПВК)продукция АТФ (энергетический дефицит), SOS!
+
РН+ Са (поступает из крови под влиянием стресса)
+
катехоламины
активация генетического аппарата клеток сердца
синтез ДНК, РНК, белка (основа долговременной адаптации-гипертрофии
Миокарда, гипертрофии сердца)
Идет синтез 3-х групп белков:
Слайд 31
Сосудистая недостаточность
Сосудистая недостаточность – это нарушение местного или
общего кровообращения, в основе которого лежит недостаточность функции кровеносных
сосудов, вызванная в свою очередь нарушением их проходимости, уменьшением тонуса, объема проходящей по ним крови. Недостаточность может быть системной или регионарной (местной) – в зависимости от того, как распространяются нарушения. В зависимости от темпов течения заболевания может быть острая сосудистая недостаточность и хроническая. Чистая сосудистая недостаточность встречается редко, чаще всего одновременно с симптомами сосудистой недостаточности проявляется недостаточность сердечной мышцы. Развивается сердечно сосудистая недостаточность из-за того, что на сердечную мышцу и мускулатуру сосудов воздействуют зачастую одни и те же факторы. Иногда сердечно сосудистая недостаточность вторична и патология сердца возникает из-за плохого питания мышцы (недостаток крови, низкое давление в артериях).Слайд 32 В зависимости от того, как распространяются нарушения, различают
системную и региональную (местную) недостаточность. Также различают хроническую и
острую сосудистую недостаточность. Различие между этими двумя формами заключается в скорости течения заболевания.
Слайд 33
Потогенез острой сосудистой недостаточности
Проявляется острая сосудистая недостаточность
в виде обморока, шока или коллапса. Обморок – наиболее
легкая форма недостаточности. Симптомы сосудистой недостаточности при обмороке: слабость, тошнота, потемнение в глазах, быстрая потеря сознания. Пульс слабый и редкий, давление понижено, кожные покровы бледные, мышцы расслаблены, судорог нет. При коллапсе и шоке пациент находится в большинстве случаев в сознании, но его реакции заторможены. Есть жалобы на слабость, пониженную температуру, и давление (80/40мм.рт.ст и меньше), тахикардию. Основным симптомом сосудистой недостаточности является резкое и быстрое снижение артериального давления, которое и провоцирует развитие всех остальных симптомов. Хроническая недостаточность функции сосудов чаще всего проявляется в виде артериальной гипотензии. Условно этот диагноз можно поставить при таких симптомах: у детей старшего возраста – систолическое давление ниже 85, до 30л. – давление ниже уровня 105/65, у лиц более старшего возраста – ниже 100/60.Слайд 34 Медицинскую помощь при сосудистой недостаточности следует оказывать незамедлительно.
При всех формах развития острой сосудистой недостаточности больного следует
оставить в лежачем положении (иначе может быть летальный исход). Если случился обморок, необходимо ослабить одежду на шее пострадавшего, похлопать его по щекам, обрызгать грудь и лицо водой, дать понюхать нашатырный спирт, проветрить помещение. Это манипуляции можно провести и самостоятельно, обычно положительный эффект наступает быстро, больной приходит в сознание. После обязательно следует вызвать врача, который проведя на месте простые диагностические исследования, введет подкожно или внутривенно раствор кофеина с бензоатом натрия 10% - 2мл (при зафиксированном пониженном давлении). Если замечена выраженная брадикардия, дополнительно вводят атропин 0,1% 0,5-1мл. Если брадикардия и пониженное давление сохраняются, внутривенно вводят орципреналин сульфат 0,05% - 0,5-1мл или раствор адреналина 0,1%. Если через 2-3мин больной все еще остается без сознания, пульс, давление, тоны сердца не определяются, рефлексов нет, начинают вводить эти препараты уже внутрисердечно, и делают искусственное дыхание, массаж сердца.Лечение сосудистой недостаточности
Слайд 35
Классификация
недостаточности кровообращения
(Г.Ф. Ланг, Н.Д. Стражеско, В.Х. Василенко)
Стадия I
– начальная скрытая недостаточность кровообращения, проявляющаяся одышкой, сердцебиением только
при физической нагрузке.Стадия II. Период А – признаки НК в покое выражены умеренно, толерантность к физической нагрузке снижена. Нарушения гемодинамики в большом или малом кругах кровообращения, выраженность их умеренная. Период Б – выраженные признаки сердечной недостаточности в покое. Тяжелые гемодинамические нарушения и в большом и в малом кругах кровообращения.
Стадия III – конечная дистрофическая стадия с выраженными нарушениями гемодинамики, нарушением обмена веществ и необратимыми изменениями в структуре органов и тканей.
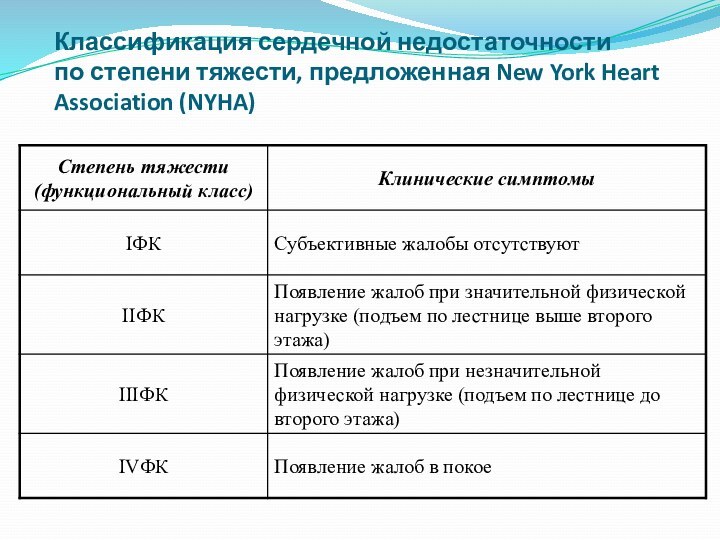
Слайд 36 Классификация сердечной недостаточности по степени тяжести, предложенная New York
Heart Association (NYHA)
Слайд 37 2. Клиническая фармакология гликозидных и негликозидных кардиотонических средств.
Кардиотоническими называются лекарственные средства, избирательно стимулирующие работу сердца. Они
представлены двумя большими группами: сердечными гликозидами и негликозидными кардиотониками (последние применяются при сердечной недостаточности, резистентной к сердечным гликозидам).
Слайд 38
Негликозидные кардиотоники подразделяются на несколько групп:
бета-адреномиметики (изопретеренол, сальбутамол, ксамотерол);
катехоламины
и их дериваты (норадреналин, допамин, добутамин);
ингибиторы фосфодиэстеразы (ФДЭ);
глюкагон.
Слайд 39 Бета-адреностимуляторы практического значения при сердечной недостаточности не имеют,
поскольку они, усиливая работу сердца, повышают потребность миокарда в
кислороде, что часто может приводить к ишемии и нарушениям ритма. Ксамотерол (корвин) является частичным агонистом бета-1-адренорецепторов и применяется при легкой степени сердечной недостаточности.Из негликозидных кардиотоников чаще всего применяют допамин и добутамин. Допамин (допмин, дофамин, допастат, интропин) - биогенный амин, предшественник норадреналина. Оказывает влияние на дофаминовые, а в больших дозах - и на альфа-1 и бета-1-адренорецепторы. Повышает сердечный выброс, увеличивает коронарный кровоток, расширяет в средних дозах мозговые, почечные, брыжеечные сосуды. Вводится внутривенно капельно, медленно.
Добутамин (добутрекс, добужект) - синтетический катехоламин. Близок к допамину, избирательный ингибитор бета-1-адренорецепторов. Оказывает выраженное инотропное действие. При хронической сердечной недостаточности более предпочтителен, чем допамин.
Слайд 40 Ингибиторы ФДЭ - амринон (ванкорам, инокор) и милринон
(примакор, коротрон) - вызывают накопление цАМФ и увеличение содержания
кальция в кардиомиоцитах. Препараты не влияют на частоту сердечных сокращений и АД, обладают коронаролитическим действием, снижают давление в малом круге кровообращения. Их инотропный эффект превосходит таковой у сердечных гликозидов, а по вазодилатирующему действию препараты не уступают вазодилататорам. Имеют много побочных действий, особенно аритмогенный эффект. Применяются при неэффективности допамина и добутамина, имеют ограниченное применение.Глюкагон повышает содержание цАМФ в кардиоцитах, опосредуя свое действие через глюкагоновые рецепторы, быстро и резко повышает силу, частоту сердечных сокращений, АД и в результате увеличивает потребность миокарда в кислороде. Основным показанием для назначения служит острая сердечная недостаточность на фоне передозировки бета-адреноблокаторов.
Слайд 41 Сердечные гликозиды - вещества растительного происхождения, обладающие выраженным кардиотоническим
действием и используемые для лечения сердечной недостаточности различной этиологии.
Все сердечные гликозиды состоят из двух частей: сахаристой - гликона и несахаристой - агликона (или генина). Сахаристая часть молекулы влияет на всасывание, проникновение через мембраны и фиксацию препаратов тканями. Генин имеет стероидную структуру и является носителем специфических свойств сердечных гликозидов.Слайд 42 Классификация сердечных гликозидов по происхождению: а) препараты наперстянки пурпуровой
- кордигит, дигитоксин; б) препараты наперстянки шерстистой - дигоксин, медилазид,
целанид, лантозид; в) препараты наперстянки ржавой: дигален-нео; г) препараты горицвета - трава горицвета весеннего, адонизид; д) препараты строфанта - строфантин К, строфантидина ацетат; е) препараты ландыша - настойка ландыша, коргликон; ж) препараты желтушника - кардиовален; з) гликозиды морского лука - талузин, клифт.
Слайд 43
Фармакология СГ
СГ краткого действия (строфантин, коргликон)
- латентный
период – 5-10 мин,
- продолжительность действия –
8-12 ч (коргликон), 1-3 дня (строфантин), - вводят внутривенно медленно
СГ средней продолжительности действия (дигоксин, целанид)
латентный период – 5-30 мин (в/в), 30-60 мин (внутрь)
продолжительность действия 3-6 дней
вводят внутривенно медленно, внутрь
СГ длительного действия (дигитоксин)
латентный период – 4-12 ч
продолжительность действия – 2-3 недели
вводят внутрь
Слайд 44
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ СЕРДЕЧНЫХ ГЛИКОЗИДОВ
Они являются средствами выбора
у больных из систолической дисфункцией миокарда, сопровождающейся тахисистолической формой
фибрилляции предсердийБольным из III и IV ФК (по NYHA) хронической сердечной недостаточности, при переходе II ФК в III ФК
Суправентрикулярные тахикардии и тахиаритмии
Улучшение протекания заболевания, качества жизни, увеличение толерантности к физической нагрузке, но отсутствие влияния на уровень смертности пациентов при ХСН
Слайд 45
МЕХАНИЗМ ЛЕЧЕБНОГО ДЕЙСТВИЯ СГ ПРИ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
Увеличение систолического
(ударного) и минутного объемов сердечной деятельности
Улучшение кровотока в большом
и малом кругах кровотока, уменьшение ОЦК, выведение избытка жидкости из организмаЛиквидация гипоксии и метаболического ацидоза в тканях
Слайд 46 О развитии терапевтического действия СГ делают вывод по
таким признакам: 1. Улучшение общего состояния больного (уменьшение
слабости, одышки, нормализация сна, исчезновение отеков, цианоза) 2. Тахикардия переходит в нормо(бради)кардию 3. Увеличение диуреза 4. Характерные изменения ЕКГ
Слайд 47
ЛЕЧЕНИЕ ПРЕПАРАТАМИ СЕРДЕЧНЫХ ГЛИКОЗИДОВ – 2 этапа
НАЧАЛЬНАЯ
ДИГИТАЛИЗАЦИЯ (ПЕРИОД НАСЫЩЕНИЯ ОРГАНИЗМА ПРЕПАРАТОМ)
Ее цель –
достижение в организме больного полной дозы действия (эффективной терапевтической дозы) СГПОДДЕРЖИВАЮЩАЯ ТЕРАПИЯ
Ее цель – поддерживание в организме больного полной дозы действия
Слайд 48
СРЕДНИЕ ПОЛНЫЕ ДОЗЫ ДЕЙСТВИЯ СГ
Строфантин – 0,6-0,7
мг
Целанид – 2 мг (в/в), 5 мг (внутрь)
Дигоксин – 2 мг (в/в), 3 мг (внутрь)Дигитоксин – 2 мг
Реальные полные дозы действия в конкретных пациентов могут отличаться от средней полной дозы действия на 50-200 %
Слайд 49
Противопоказания к назначению СГ
1. Абсолютное противопоказание –
интоксикация СГ
2. Не показаны
- при диастолической
дисфункции миокарда- при синусовой тахикардии на основе тиреотоксикоза, анемии, повышения температуры, гипоксии
- при недостаточности аортальных клапанов, изолированном митральном стенозе, дифузном миокардите
Слайд 51
Интоксикация сердечными гликозидами
Кардиальные симптомы
Ухудшение сократительной функции миокарда, увеличение
недостаточности кровотока
Нарушение сердечного ритма
Слайд 52
Экстракардиальные симптомы
Желудочно-кишечные
Неврологические и психические
Глазная симптоматика
Ухудшение функции почек
Аллергические реакции
Гинекомастия
Слайд 53
Лечение интоксикации
Немедленное прекращение введения СГ
Ускорение выведения СГ из
желудочно-кишечного тракта
Коррекция гипокалиемии
Введение унитиола
Снятие аритмий
Оксигенная терапия
Слайд 54
Интоксикация сердечными гликозидами
Встречается с частотой
6-23 %
Смертность от
нее
свыше 40 %
Слайд 55
Факторы, содействующие развитию
ИНТОКСИКАЦИИ
СЕРДЕЧНЫМИ ГЛИКОЗИДАМИ
СНИЖЕНИЕ ТОЛЕРАНТНОСТИ К
СГ - при значительном повреждении миокарда патологическим процессом
(острый
ИМ, миокардит, хроническое легочное сердце) "Наиболее чувствительные к СГ именно те больные, которые больше всего в них нуждаются"
ГИПОКАЛИЕМИЯ, ГИПОКАЛИГИСТИЯ МИОКАРДА
ГИПОМАГНИЕМИЯ
- назначение мочегонных (фуросемид, дихлотиазид), ГКС, глюкозы с инсулином, амфотерицина В
- вторичный гиперальдостеронизм, рвота, понос
ГИПЕРКАЛЬЦИЕМИЯ
ПОЧЕЧНАЯ, ПЕЧЕНОЧНАЯ НЕДОСТАТОЧНОСТЬ
Слайд 56
Факторы, содействующие развитию
ИНТОКСИКАЦИИ
СЕРДЕЧНЫМИ ГЛИКОЗИДАМИ
Дигитоксин является средством выбора,
когда СН комбинируется с почечной недостаточностью, но противопоказан при
поврежденной печени (метаболизируется печенью)Дигоксин не противопоказан даже при циррозе печени (не метаболизируется в печени), но противопоказан при почечной недостаточности (выводится через почки)
Слайд 59
Лечение интоксикации
сердечными гликозидами
Немедленное прекращение введения СГ
Коррекция гипокалиемии (KCl,
панангин)
Введение унитиола (по 1 мл 5 % р-ра /
кг массы в/м 2-3-5 раз в сутки)Очистка ЖКТ (вазелиновое масло, холестирамин, магния сульфат)
Снятие аритмий (анаприлин, верапамил, дифенин, лидокаин, атропин)
Na ЕДТА (трилон Б), цитрат Na
Кальцитрин
Антитела к дигоксину (Digibind)
Оксигенотерапия
Слайд 60
Использованная литература
Баркаган З. С. Геморрагические заболевания и синдромы.—
М., 1980.
Давыдовский И. В. Общая патологическая анатомия. 2-е изд.—
М., 1969.Калитеевский П. Ф. Макроскопическая дифференциальная диагностика патологических процессов.— М., 1987.
Общая патология человека: Руководство для врачей / Под ред. А. И. Струкова, В. В. Серова, Д. С. Саркисова: В 2 т.— Т. 1.— М., 1990.
Патологическая анатомия болезней плода и ребёнка / Под ред. Т. Е. Ивановской, Б. С. Гусман: В 2 т.— М., 1981.
Пермяков Н. К. Патология реанимации и интенсивной терапии.— М., 1985.
Струков А. И., Лушников Е. Ф., Горнак К. А. Гистохимия инфаркта миокарда.— М., 1967.
Струков А. И., Серов В. В. Патологическая анатомия.— М., 1995.