- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему РНИМУ ИМ Н.И. ПИРОГОВАКАФЕДРА ГОСПИТАЛЬНОЙ ТЕРАПИИ №2
Содержание
- 2. Метаболический синдром. ОпределениеМС характеризуется увеличением массы висцерального
- 3. РаспространенностьЭксперты ВОЗ охарактеризовали МС, как «пандемию XXI
- 4. ФАКТОРЫ, ВЛИЯЮЩИЕ НА РАЗВИТИЕ МС ГЕНЕТИЧЕСКАЯ ПРЕДРАСПОЛОЖЕННОСТЬ ИЗБЫТОЧНОЕ ПИТАНИЕ 3. ГИПОДИНАМИЯ 4. АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ
- 5. Гиперурикемия Гиперурикемия рассматривается как важный компонент
- 7. КРИТЕРИИ ДИАГНОСТИКИ МС
- 8. ФОРМУЛИРОВКА ДИАГНОЗА ПРИ МС Диагноз «метаболический
- 9. ПРИМЕРЫ ДИАГНОСТИЧЕСКИХ ЗАКЛЮЧЕНИЙ Диагноз: Ожирение I
- 10. ДИАГНОСТИКА МС В УСЛОВИЯХ СТАЦИОНАРОВРекомендуемые исследования: 1.
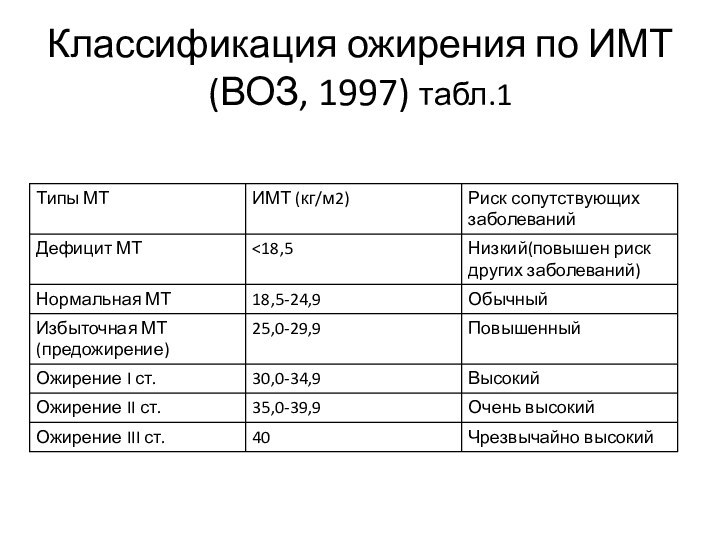
- 11. МЕТОДЫ ДИАГНОСТИКИ МЕТАБОЛИЧЕСКОГО СИНДРОМА ВЫЯВЛЕНИЕ ОЖИРЕНИЯ
- 12. Классификация ожирения по ИМТ (ВОЗ, 1997) табл.1
- 13. 2. ВЫЯВЛЕНИЕ АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ АГ
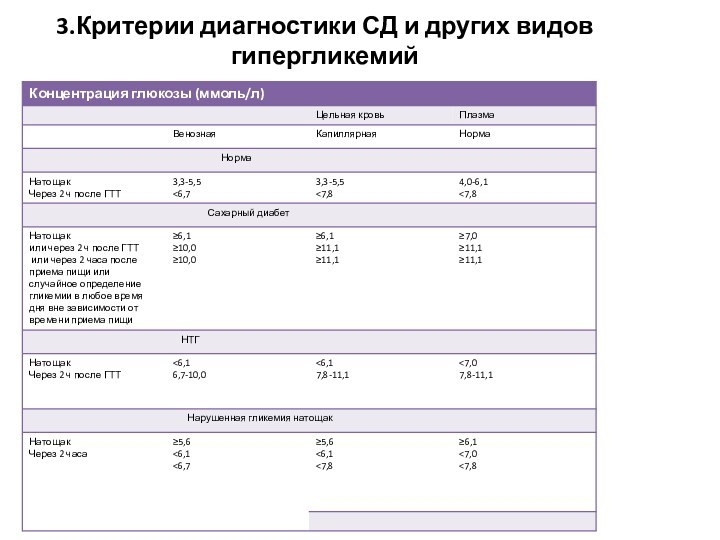
- 14. 3.Критерии диагностики СД и других видов гипергликемий
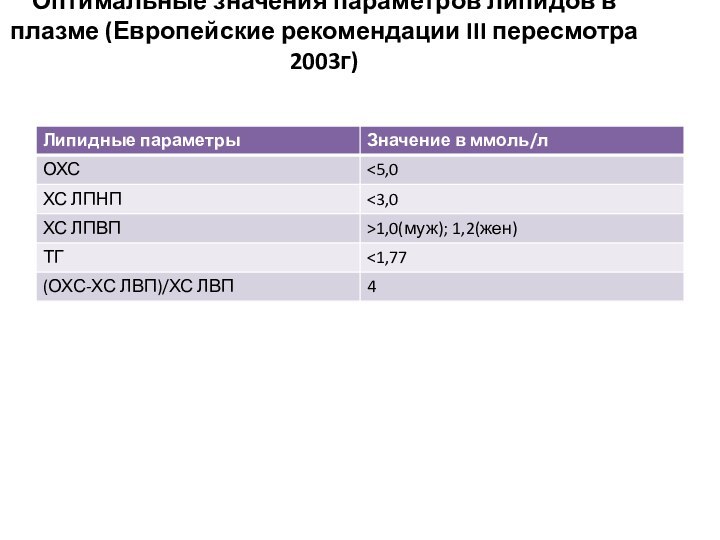
- 15. 4.ВЫЯВЛЕНИЕ НАРУШЕНИЙ ЛИПИДНОГО ОБМЕНАВсем пациентам необходимо определять
- 16. Оптимальные значения параметров липидов в плазме (Европейские рекомендации III пересмотра 2003г)
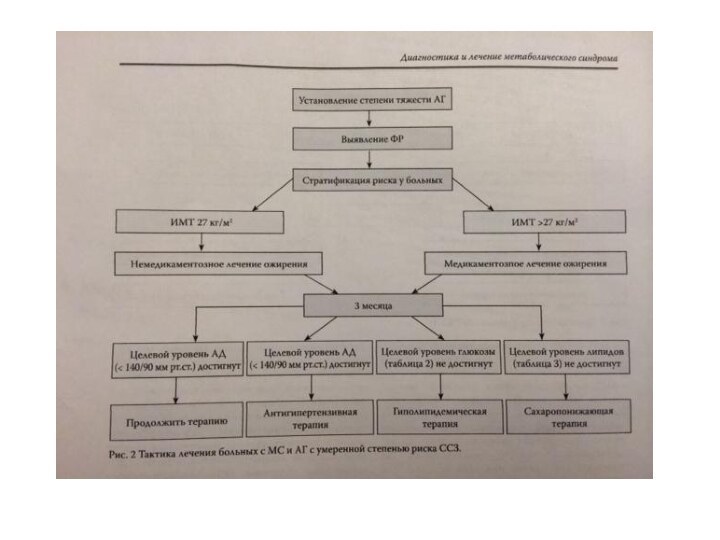
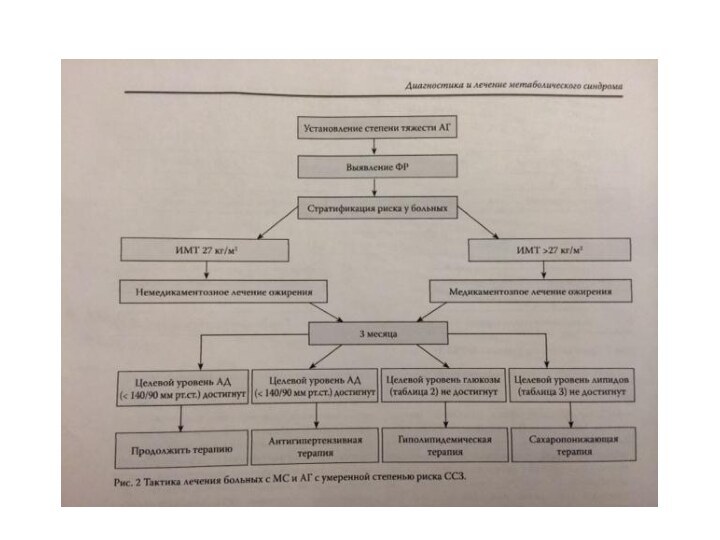
- 17. Основные цели лечения МС направлены на:1)коррекцию массы тела2)нормализацию уровня АД3)восстановление угдеводного и жирового обмена
- 18. Дифференциальный диагнозКомплекс нарушений, характерных для метаболического синдрома,
- 19. Роль МС в течение других заболеванийИзбыточная масса
- 21. Лечение: Медикаментозное
- 22. Психокоррекция Лечение метаболического синдрома — очень сложная
- 23. Психокорреция (продолжение). Необходимо обучить больных, установить партнерские
- 24. Диета занимает одно из ведущих мест в
- 25. Для мужчин:18-30 лет: (0,0630хвес(кг)+2,8957х240 ккал31-60 лет: (0,0484хвес(кг)+3,6534х240 ккалБолее 60 лет:(0,0491хвес(кг)+2,4587)х240 ккалНизкая физ.активность- коэф.0,1Умеренная физ.активность-коэф.1,3Высокая физ.активность-коэф.1,5
- 26. Медикаментозная коррекция нарушений углеводного обмена. Группы препаратов:1.Препараты
- 27. Коррекция ожирения: Группы препаратов:-центральные 1)адренергические(фентермин, мазиндол) 2)серотонинергические(фенфлурамин, сибутрамин)-периферические(орлистан)-аналоги лептина
- 28. Коррекция дислипидемии: Группы препаратов:-статины-препараты,снижающие уровень триглицеридов(фибраты,производные
- 29. Лечение АГ:Группы препаратов:-иАПФ-агонисты имидазолиновых рецепторов-диуретики-бета-блокаторы-антагонисты Са
- 33. Скачать презентацию
- 34. Похожие презентации
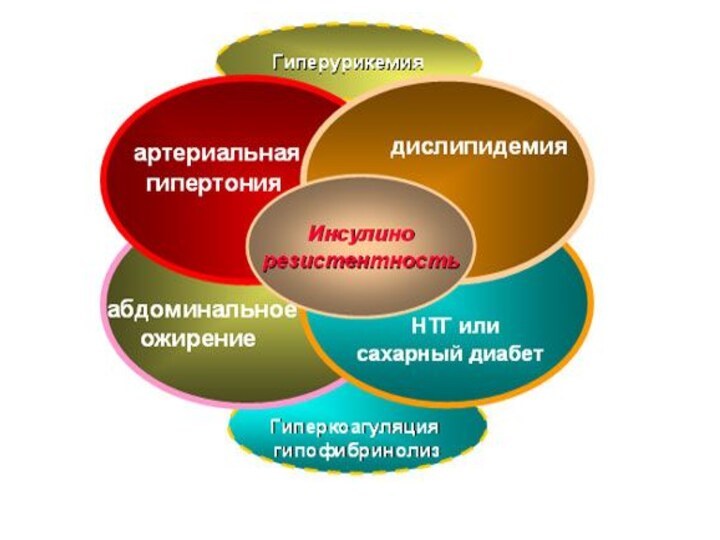
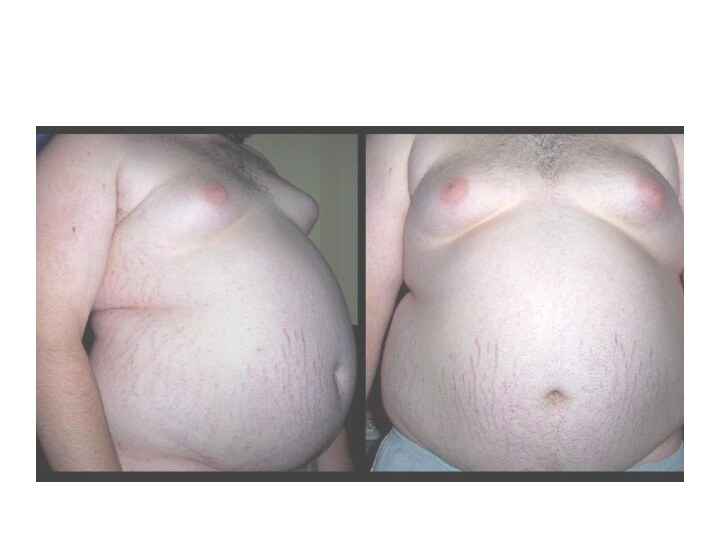
Метаболический синдром. ОпределениеМС характеризуется увеличением массы висцерального жира, снижением чувствительности периферических тканей̆ к инсулину и гиперинсулинемией, которые вызывают развитие нарушений углеводного, липидного, пуринового обмена и артериальной гипертонии.
























Слайд 2
Метаболический синдром.
Определение
МС характеризуется увеличением массы висцерального жира, снижением
Слайд 3
Распространенность
Эксперты ВОЗ охарактеризовали МС, как «пандемию XXI века».
Распространенность МС составляет 20-40%. Чаще встречается у лиц среднего
и старшего возраста (30-40%). Сердечно-сосудистая заболеваемость и смертность у людей с МС существенно выше по сравнению с лицами без него.
Наличие МС в 3-6 раз повышает риск развития как Сахарного диабета 2 типа, так и Артериальной гипертензии.
МС ассоциируется с субклиническим и бессимптомным поражением жизненно важных органов.
Слайд 4
ФАКТОРЫ, ВЛИЯЮЩИЕ НА РАЗВИТИЕ МС
ГЕНЕТИЧЕСКАЯ ПРЕДРАСПОЛОЖЕННОСТЬ
ИЗБЫТОЧНОЕ
ПИТАНИЕ
3. ГИПОДИНАМИЯ
4. АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ
Слайд 5
Гиперурикемия
Гиперурикемия рассматривается как важный компонент МС
Первые определения
МС включали гиперурикемию как основной компонент наряду с гипертензией
и гипергликемией.Гиперинсулинемия вследствие резистентности периферических тканей к инсулину приводит к снижению экскреции почками мочевой кислоты и гиперурикемии, связанной со снижением ее экскреции.
Абдоминальное ожирение приводит к повышению синтеза мочевой кислоты, путем увеличения поступления в печень жирных кислот. Таким образом, гиперурикемия у бльных с МС носит смешанный характер.
Слайд 8
ФОРМУЛИРОВКА ДИАГНОЗА ПРИ МС
Диагноз «метаболический синдром» в
МКБ –10 (ВОЗ, 1998) отсутствует.
Рубрицированы лишь Эссенциальная артериальная
гипертензия(ГБ)–код I10 и ожирение–код E66.9. В диагнозе может быть либо двойная кодировка (I 10 и E 66.9), в зависимости от превалирования тот или иной код ставится на первое место. В диагностических заключениях описываются все составляющие данного симптомокомплекса.
Слайд 9
ПРИМЕРЫ ДИАГНОСТИЧЕСКИХ ЗАКЛЮЧЕНИЙ
Диагноз: Ожирение I ст. Нарушение
толерантности к глюкозе. Артериальная гипертония 2 степени, риск 2
(высокий).Диагноз: Ожирение III ст. Дислипидемия. Нарушение толерантности к глюкозе. Гиперурикемия. Артериальная гипертония 1 степени, риск 3 (высокий).
Диагноз: Ожирение II ст. Гипертриглицеридемия. Гипергликемия натощак. Гиперурикемия. Артериальная гипертония 3 степени, риск 4 (очень высокий).
Диагноз: Ожирение II ст. Дислипидемия. Артериальная гипертония 3 степени, риск 4 (очень высокий).
Диагноз: Ожирение I ст. Дислипидемия. Нарушение толерантности к глюкозе.
Диагноз: Гипертоническая болезнь II стадии. Степень АГ 3. Дислипидемия. Гипертрофия левого желудочка. Риск 4 (очень высокий). Ожирение II ст. Нарушение толерантности к глюкозе.
Диагноз: Гипертоническая болезнь III стадии. Степень АГ 3. Дислипидемия. Гипертрофия левого желудочка. Риск 4 (очень высокий). Ожирение II ст. Нарушение толерантности к глюкозе.
Слайд 10
ДИАГНОСТИКА МС В УСЛОВИЯХ СТАЦИОНАРОВ
Рекомендуемые исследования:
1. Определение
степени ожирения путем вычисления индекса массы тела (ИМТ);
2.Измерение
окружности талии для установления типа ожирения; 3.Для выявления нарушений углеводного обмена применяется определение глюкозы в крови натощак и через 2 часа после перорального приема 75 г глюкозы — пероральный тест толерантности к глюкозе (ПТТГ);
4. Выявление ИР:
• Непрямые методы с оценкой эффектов эндогенного инсулина:
• Прямые методы, оценивающие эффекты инсулина на метаболизм глюкозы (для научных исследований):
5. Выявление АГ: • Офисное измерение артериального давления;
• Суточное мониторирование АД; 6. Определение необходимых лабораторных
показателей:
7.При необходимости дифференциальной диагностики МС с болезнью Иценко-Кушинга, акромегалией, феохромоцитомой, гипотиреозом и другими эндокринными заболеваниями, сопровождающимися АГ, ожирением и ИР необходимо проведение дополнительных методов обследования:
• Компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) гипо- физа и надпочечников;
• УЗИ щитовидной железы;
• Определение содержания в крови гормонов (кортизола, альдостерона, ренина, АКТГ, про- лактина, гормона роста, тиреотропного гормона, трийодтиронина, тироксина и т.д.).
Слайд 11
МЕТОДЫ ДИАГНОСТИКИ МЕТАБОЛИЧЕСКОГО СИНДРОМА
ВЫЯВЛЕНИЕ ОЖИРЕНИЯ
Расчет индекса
массы тела
ИМТ (индекс Кетле) определяется по формуле: ИМТ
= ВЕС (кг)/рост (м)2
По показателю ИМТ можно определить степень ожирения и степень риска сердечно-сосудистых осложнений Измерение окружности талии
ОТ измеряют в положении стоя, на пациентах должно быть только нижнее белье. Точкой измерения является середина расстояния между вершиной гребня подвздошной кости и нижним боковым краем ребер. Мерную ленту следует держать горизонтально.
При ОТ > 94 см у мужчин и > 80 см у женщин можно предположить наличие у пациента абдоминального типа ожирения.
Слайд 13
2. ВЫЯВЛЕНИЕ АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ
АГ является одним из
симптомов, составляющих МС. У больных с метаболическими нарушениями АГ
имеет свои особенности: более выраженные нарушения суточного ритма АД, более высокие показа- тели нагрузки давлением в ночные часы и повышенную вариабельность по сравнению с больными ГБ без метаболических нарушений.АГ можно выявить путем офисного измерения АД по методу Короткова либо методом суточного мониторирования АД.
Слайд 15
4.ВЫЯВЛЕНИЕ НАРУШЕНИЙ ЛИПИДНОГО ОБМЕНА
Всем пациентам необходимо определять сожержание
в крови холестерина, триглицеридов, ЛПНП, ЛПВП.
Для больных с МС
наиболее характерными нарушениямиявляется: гипертриглицеридемия, повышение ЛПНП, снижение ЛПВП.Гиперхолистеринемия может быть непостоянным признаком нарушения обмена при МС.
Слайд 16 Оптимальные значения параметров липидов в плазме (Европейские рекомендации
III пересмотра 2003г)
Слайд 17
Основные цели лечения МС направлены на:
1)коррекцию массы тела
2)нормализацию
уровня АД
3)восстановление угдеводного и жирового обмена
Слайд 18
Дифференциальный диагноз
Комплекс нарушений, характерных для метаболического синдрома, наблюдается
и при синдроме Иценко-Кушинга; даже внешний вид пациентов с
этими заболеваниями зачастую схож. Для дифференциальной диагностики используются дополнительные методы исследований:Компьютерная томография надпочечников позволяет установить или исключить их первичную патологию, характерную для синдрома и болезни Иценко-Кушинга.
Магнитно-резонансная томография гипофиза для оценки его структурно-функционального состояния, наличие или отсутствие микро- и макроаденом, что характерно для болезни Иценко-Кушинга.
Содержание в крови кортизола , альдостерона , АКТГ , пролактина , ТТГ и др. У пациентов с метаболическим синдромом также может наблюдаться небольшое повышение этих показателей, но при первичной эндокринной патологии превышение концентрации этих гормонов будет в десятки, о то и сотни раз выше.
В некоторых случаях необходимо также определение альдостерона и ренина плазмы (при подозрении на альдостерому), катехоламинов крови и винилилминдальной кислоты мочи (при подозрении на феохромоцитому).
Слайд 19
Роль МС в течение других заболеваний
Избыточная масса тела
имеет непосредственное отношение к развитию ХОБЛ. У тучных, мало
двигающихся людей с ИМТ >30 отмечается: высокое стояние диафрагмы, что затрудняет легочную вентиляцию, нормальное продвижение воздуха по бронхолегочной системе, уменьшается глубина дыхания и ухудшается мукоцилиарный клиренс.сердечно-сосудистая система: быстро формируется атеросклероз сосудов, увеличение толщины сердечной мышцы (гипертрофия миокарда), что резко повышает риск развития инфаркта миокарда или тромбоза сосудов других органов;
почки: развивается мочекислая нефропатия вплоть до почечной недостаточности или поражение почек в результате гипертонии и/или диабета;
печень: неалкогольный стеатогепатит (или жировой гепатоз), очень схожий с алкогольным поражением печени, — одно из самых распространенных хронических заболеваний печени. Подавляющее большинство пациентов с неалкогольной жировой болезнью печени страдают ожирением;
головной мозг страдает в результате развития атеросклероза церебральных сосудов и развития гипертонической энцефалопатии, самым печальным последствием может явиться развитие инсульта;
репродуктивная система: гиперинсулинемия приводит к нарушению метаболизма половых гормонов, у женщин репродуктивного возраста развивается поликистоз яичников и вторичное бесплодие, сопровождаемое выпадением волос, развитием оволосения на лице, угревой сыпью, у мужчин – увеличиваются молочные железы (гинекомастия), снижается половая функция.
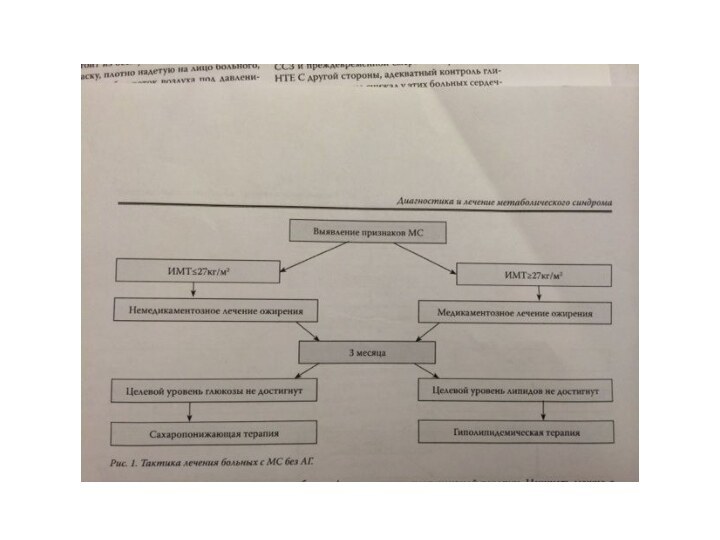
Слайд 21
Лечение:
Медикаментозное
немедикаментозное
-отказ от курения
-ограничение калорийности
питания
-ограничение углеводов
-уменьшение потребления соли
-расширение режима физ нагрузок
Слайд 22
Психокоррекция
Лечение метаболического синдрома — очень сложная задача и
для врача, и для больного и нередко является пожизненной̆
Данная
категория пациентов должна быть правильно мотивирована на снижение массы тела и длительное соблюдение рекомендаций врача.Программа обучения должна проводиться в школах по обучению больных с метаболическим синдромом. При этом пациенты приобретают психологический̆ и жизненный̆ комфорт.
Слайд 23
Психокорреция (продолжение)
.
Необходимо обучить больных, установить партнерские отношения
между врачом и пациентом
Врач должен помочь ему понять природу
заболевания и объяснить какую опасность для здоровья и жизни оно представляет. Пациенту необходимо осознать, что качество и эффективность самоконтроля могут значительно снизить материальные затраты на лечение.
Для достижения успеха в работе с пациентами необходимо войти к ним в доверительные отношения и ни в коем случае не осуждать, т. к. больные очень часто страдают от чувства стыда, связанного с перееданием.
Пациенты должны быть уверены, что врач разделяет их веру в способность справиться с поставленной задачей.
Слайд 24 Диета занимает одно из ведущих мест в терапии
МС.
Расчет исходной калорийности суточного рациона производится по формулам:
Для женщин:
18-30
лет: (0,0621хвес(кг)+2,0357х240 ккал31-60 лет: (0,0342хвес(кг)+3,5377)х240 ккал
Более 60 лет: (0,0377хвес(кг)+2,7545х240 ккал





























