- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Российский Университет Дружбы НародовКафедра Челюстно-лицевой хирургии
Содержание
- 2. ОпределениеАктиномикоз — инфекционное заболевание, вызываемое актиномицетами (лучистыми
- 3. ЭтиологияВозбудители – лучистые грибы (бактерии). При актиномикозе
- 4. ПатогенезВозникает в результате аутоинфекции, когда лучистые грибы
- 5. Классификация1) кожная; 2) подкожная; 3) подслизистая;
- 6. Кожная формаВ результате распространения одонтогенной инфекции и
- 8. Подкожная формаВ подкожной клетчатке, вблизи одонтогенного очага.
- 11. Подслизистая формаУмеренные болевые ощущения в очаге. Увеличиваются
- 12. Слизистая формаЧерез поврежденную и воспаленную слизистую оболочку
- 14. Одонтогенная актиномикозная гранулемаВ коже и подкожной клетчатке.
- 15. Подкожно-межмышечная формаПроцесс развивается в подкожной, межмышечной, межфасциальной
- 16. Осмотр: синюшность кожного покрова над инфильтратом. Прорыв
- 18. Актиномикоз лимфатических узловВ лицевых, подбородочных, поднижнечелюстных, шейных
- 21. Актиномикоз периоста челюстиЧаще надкостница с вестибулярной стороны
- 22. Актиномикоз челюстейПервичный деструктивный. В виде внутрикостного абсцесса
- 25. Актиномикоз языкаВ результате травмы, чаще хронической.В области
- 26. Актиномикоз миндалинЧувство неловкости или ощущение инородного тела
- 27. Актиномикоз слюнных железЧерез проток железы при его
- 28. Актиномикоз верхнечелюстной пазухиОдонтогенный, реже риногенный путь.Затрудненное носовое
- 29. Диагностика Диагноз подкрепляется:Микробиологическим исследованием отделяемого,Диагностической кожно-аллергической пробой,Рентгенологическим иПатоморфологическим исследованием.
- 30. Дифференциальный диагнозОт абсцессов, флегмон. Острое начало заболевания.
- 31. Лечение.Хирургические методыВоздействие на специфический иммунитетПовышение общей реактивности организмаВоздействие на сопутствующую гнойную инфекциюПротивовоспалительная, десенсибилизирующая, симптоматическая терапияФизические методы
- 32. Хирургическое лечениеУдаление зубов – входных ворот инфекции.Хирургическая
- 33. Создание специфического иммунитетаВнутрикожная актинолизатотерапияПо Аснину Д.И.: 20–25
- 34. Скачать презентацию
- 35. Похожие презентации
ОпределениеАктиномикоз — инфекционное заболевание, вызываемое актиномицетами (лучистыми грибами). Заболевание может поражать все органы человека, но примерно в 70—80% случаев локализуется в области лица, в частности челюстей.

























Слайд 2
Определение
Актиномикоз — инфекционное заболевание, вызываемое актиномицетами (лучистыми грибами). Заболевание
Слайд 3
Этиология
Возбудители – лучистые грибы (бактерии). При актиномикозе у
человека чаще всего выделяется анаэробная форма. Значительную роль играют
смешанная инфекция и анаэробные микробы.Анаэробная инфекция помогает проникновению актиномицетов в ткани ЧЛО и дальнейшему распространению по клеточным пространствам.
Слайд 4
Патогенез
Возникает в результате аутоинфекции, когда лучистые грибы проникают
в ткани ЧЛО, и формируется специфическая гранулема или несколько
гранулем.В полости рта актиномицеты находятся в зубном налете, кариозных полостях зубов, патологических зубодесневых карманах, на миндалинах; составляют основную строму зубного камня.
Ведущим механизмом развития является нарушение иммунной системы.
Большое значение имеют местные патогенетические причины – одонтогенные или стоматогенные, реже – тонзиллогенные и риногенные воспалительные заболевания, а также повреждения тканей.
Развиваются нарушения специфического иммунитета и феномены иммунопатологии, ведущий из которых – аллергия.
Входные ворота – кариозные зубы, патологические зубодесневые карманы, поврежденная и воспаленная слизистая оболочка полости рта, зева, носа, протоки слюнных желез.
Распространяются контактным, лимфогенным и гематогенным путями
Специфический очаг – в хорошо васкуляризованных тканях: рыхлой клетчатке, соединительнотканных прослойках мышц и органов кости, где актиномицеты образуют колонии – друзы.
Инкубационный период - от нескольких дней до 2-3 недель.
Слайд 5
Классификация
1) кожная; 2) подкожная; 3) подслизистая;
4)
слизистая;
5) одонтогенная актиномикозная гранулема;
6) подкожно-межмышечная;
7) актиномикоз
лимфатических узлов; 8) актиномикоз периоста челюсти;
9) актиномикоз костей челюсти;
10) актиномикоз органов полости рта и челюстно-лицевой области (язык, миндалины, слюнные желёзы, верхнечелюстная пазуха).
Слайд 6
Кожная форма
В результате распространения одонтогенной инфекции и повреждения
кожного покрова.
Жалобы на незначительные боли и уплотнение на
небольшом протяжении кожи щеки, поднижнечелюстной области и других областях шеи; постепенное увеличение и уплотнение очага.Осмотр: воспалительная инфильтрация кожи, один или несколько очагов, прорастающих наружу. Кожа истончается, цвет от ярко-красного до буро-синего.
На коже – пустулы, заполненные серозной или гнойной жидкостью или бугорки, содержащие грануляционные разрастания.
Слайд 8
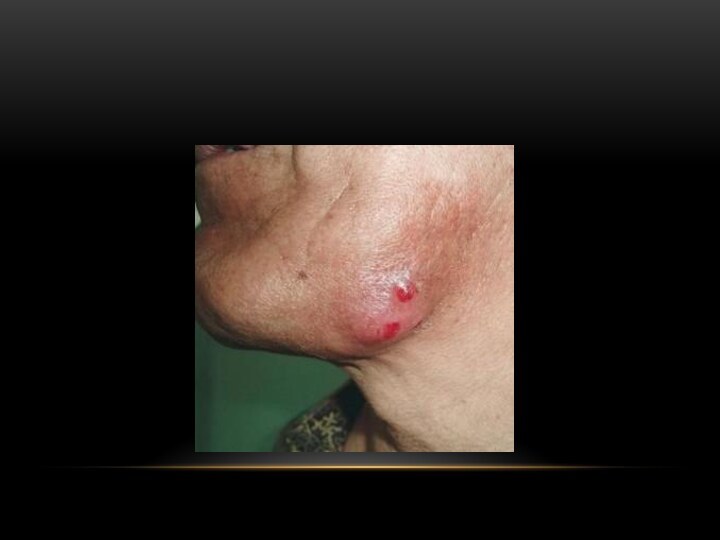
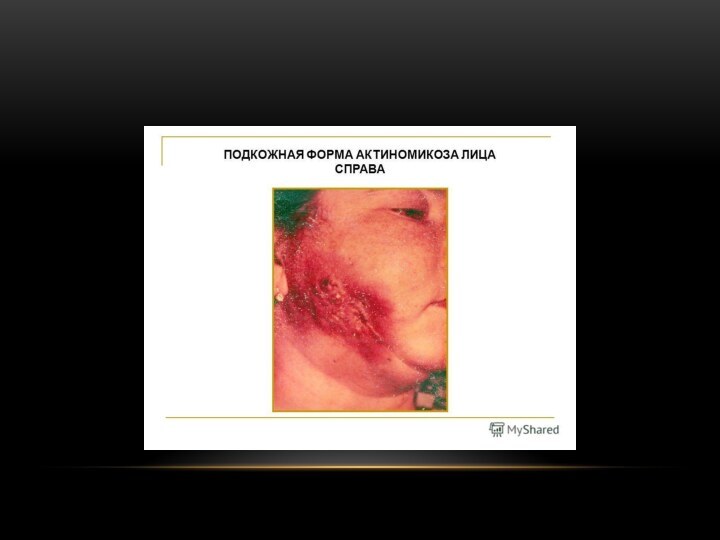
Подкожная форма
В подкожной клетчатке, вблизи одонтогенного очага. На
фоне одонтогенного гнойного заболевания или поражения надчелюстных или щечных
лимфатических узлов.Боль и припухлость в щечной или поднижнечелюстной, околоушной, позадичелюстной областях.
Осмотр: плотный и безболезненный инфильтрат в подкожной клетчатке. В период распада гранулемы кожа спаивается с подлежащими тканями, становится ярко-розовой до красноты, в центре очага – участок размягчения.
В очаге могут быть более выражены экссудативные процессы (очаг дает периодические нагноения в виде нагноения) или пролиферативные изменения (в очаге – разрастание вялых грануляций).
Слайд 11
Подслизистая форма
Умеренные болевые ощущения в очаге. Увеличиваются в
зависимости от локализации – при открывании рта, глотании, разговоре.
Далее – ощущение неловкости, инородного тела.Пальпация: округлой формы плотный инфильтрат, в дальнейшем ограничивается. Слизистая оболочка под ним спаивается.
В подслизистой основе верхней и нижней губ, щек, в позадимолярной области, крыловидно-нижнечелюстной, подъязычной складке, надминдаликовой ямке.
Слайд 12
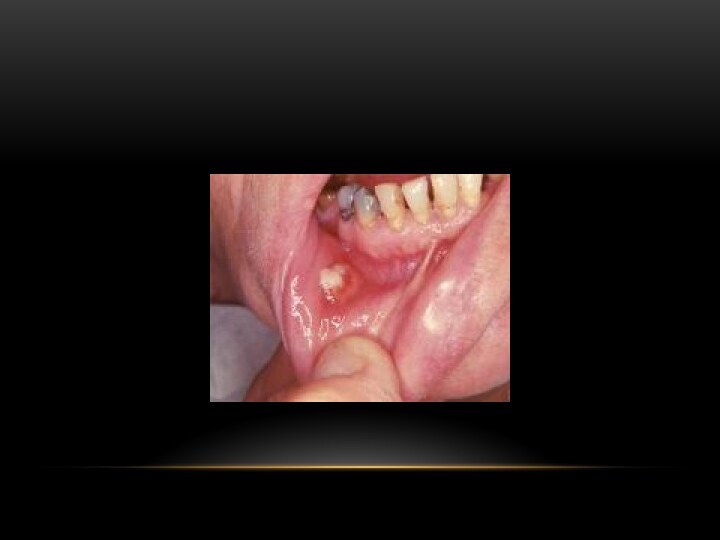
Слизистая форма
Через поврежденную и воспаленную слизистую оболочку полости
рта.
Медленное, спокойное течение. Незначительные боли в очаге.
Осмотр: поверхностно расположенный
инфильтрат с ярко-красной слизистой оболочкой над ним. Часто очаг распространяется наружу, слизистая оболочка истончается, происходит ее прорыв – образуются отдельные мелкие свищевые ходы, из которых выбухают грануляции.
Слайд 14
Одонтогенная актиномикозная гранулема
В коже и подкожной клетчатке. Тяж
по переходной складке от зуба к очагу в мягких
тканях.В подслизистой основе. Схоже с подслизистой формой. Тяж не всегда.
В надкостнице. Медленное бессимптомное течение. Очаг интимно связан с пораженным периодонтом. Часто распространяется к слизистой оболочке, образуя свищевой ход.
Слайд 15
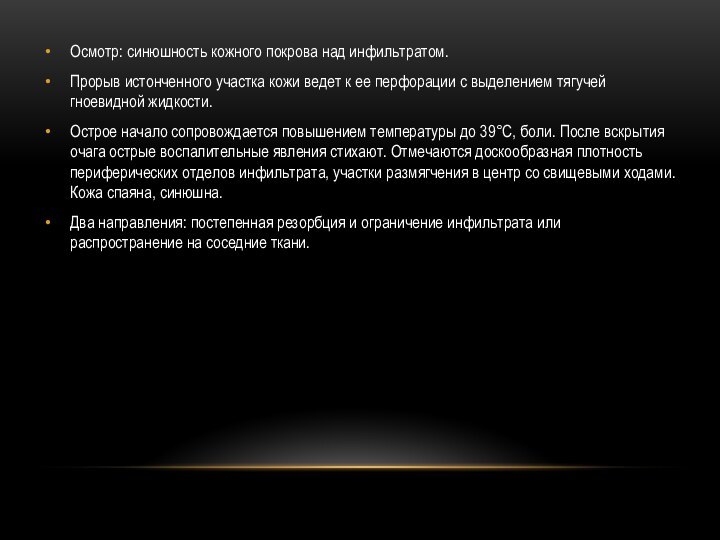
Подкожно-межмышечная форма
Процесс развивается в подкожной, межмышечной, межфасциальной клетчатке,
распространяется на кожу, мышцы, челюстные и другие кости лица.
Локализуется в поднижнечелюстной, щечной и околоушно-жевательной области, поражает ткани височной, подглазничной, скуловой областей, подвисочной и крыловидно-небной ямок, крыловидно-нижнечелюстного и окологлоточного пространств и других областей шеи.Припухлость (воспалительный отек и последующая инфильтрация мягких тканей).
Прогрессирующее ограничение открывания рта (если место внедрения – большие коренные зубы; поражение жевательной и внутренней крыловидной мышцы).
Слайд 16
Осмотр: синюшность кожного покрова над инфильтратом.
Прорыв истонченного
участка кожи ведет к ее перфорации с выделением тягучей
гноевидной жидкости.Острое начало сопровождается повышением температуры до 39°С, боли. После вскрытия очага острые воспалительные явления стихают. Отмечаются доскообразная плотность периферических отделов инфильтрата, участки размягчения в центр со свищевыми ходами. Кожа спаяна, синюшна.
Два направления: постепенная резорбция и ограничение инфильтрата или распространение на соседние ткани.
Слайд 18
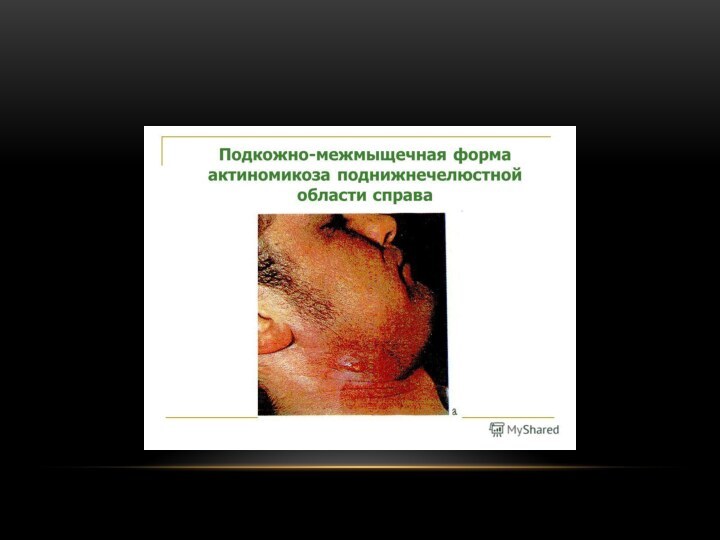
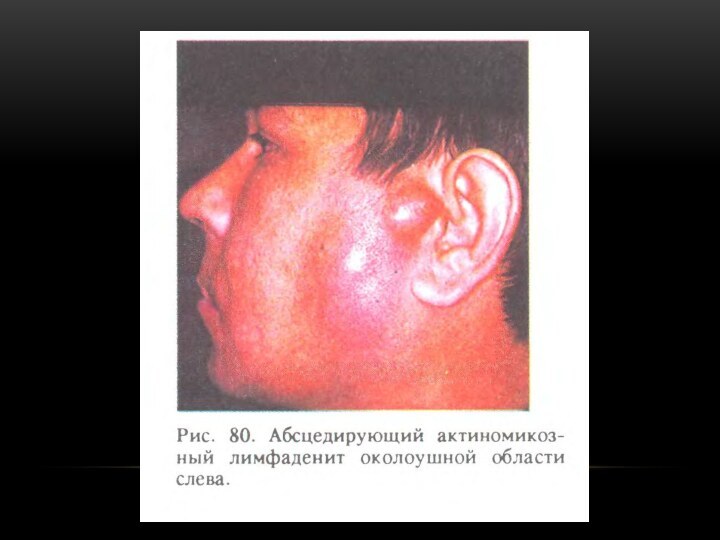
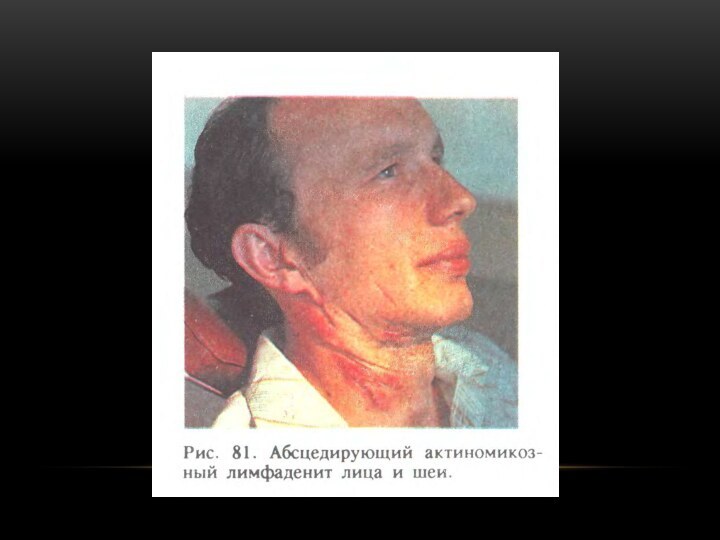
Актиномикоз лимфатических узлов
В лицевых, подбородочных, поднижнечелюстных, шейных лимфатических
узлах; преобладает поражение в виде абсцедирующего или гиперпластического лимфаденита.
Поражение
лимфатических узлов поднижнечелюстного или подбородочного треугольников и передних шейных протекает в виде аденофлегмоны (одновременное поражение соседней клетчатки).Поверхностно расположенный плоский инфильтрат, вначале плотный, затем размягчающийся и спаивающийся с кожей.
Лимфатический узел увеличен, постепенно спаивается с прилежащими тканями, вокруг нарастает инфильтрация тканей.
При абсцедировании усиливаются боли, повышается температура, появляется недомогание. После вскрытия процесс подвергается обратному развитию, но полностью инфильтрат не рассасывается. Характерно развитие склероза тканей по периферии гранулемы и соседней с ней клетчатки.
Аденофлегмона. Резкие боли в пораженной области. Повышение температуры. Разлитой, плотный, болезненный инфильтрат, отек в соседних тканях, кожа спаивается и приобретает красновато-синюшную окраску.
При гиперпластической форме лимфатический узел увеличенный, плотный, напоминает опухоль. Медленное течение.
Слайд 21
Актиномикоз периоста челюсти
Чаще надкостница с вестибулярной стороны нижней
челюсти.
Экссудативный. Воспалительные явления развиваются в области зуба и переходят
на вестибулярную поверхность альвеолярной части и тело челюсти. Плотный инфильтрат в преддверии полости рта, сглаженность нижнего свода. Слизистая оболочка красная, иногда с синеватым оттенком. Затем инфильтрат медленно размягчается, отграничивается, при пальпации ткани болезненны.Продуктивный. У детей, подростков. Утолщение основания нижней челюсти за счет надкостницы.
Слайд 22
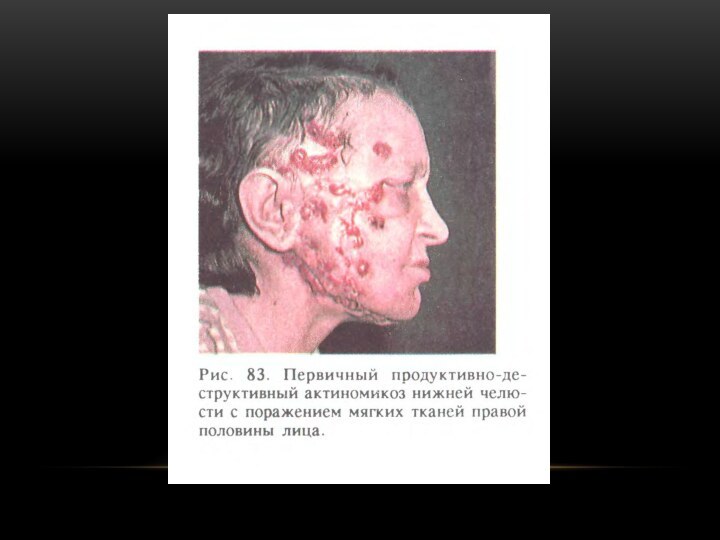
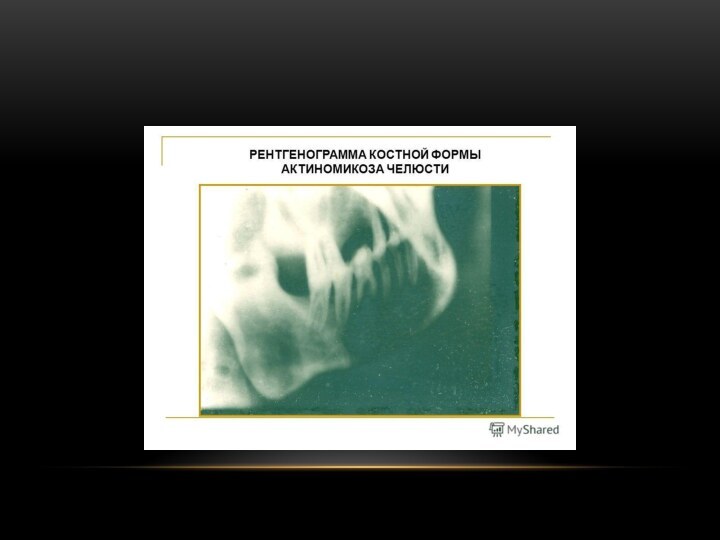
Актиномикоз челюстей
Первичный деструктивный. В виде внутрикостного абсцесса или
внутрикостной гуммы. Боль в области поражения. При непосредственном соседстве
с каналом нижней челюсти нарушается чувствительность в области разветвления подбородочного нерва. Отек и инфильтрация прилегающих к кости мягких тканей или периостальное утолщение ее, воспалительная контрактура жевательных мышц.Первичный продуктивно-деструктивный. У детей, подростков после одонтогенного или тонзиллогенного воспалительного процесса. Утолщение кости за счет периостальных наложений, прогрессирует. Бывают обострения (боль, повышение температуры, воспалительная реакция мягких тканей, ограничение открывания рта, переход на околочелюстные ткани).
Слайд 25
Актиномикоз языка
В результате травмы, чаще хронической.
В области основания
корня, в боковых отделах – напоминает флегмону или абсцесс.
В
области спинки или кончика. Безболезненный узел. Далее – его абсцедирование или спаивание со слизистой оболочкой языка и вскрытие наружу с образованием свищей и выбуханием обильных грануляций.
Слайд 26
Актиномикоз миндалин
Чувство неловкости или ощущение инородного тела в
глотке.
Увеличение миндалины. Слизистая оболочка мутная, спаяна с подлежащими
тканями.Обострение ведет к распространению процесса на крыловидно-нижнечелюстное пространство, подъязычную область, окологлоточное пространство.
Слайд 27
Актиномикоз слюнных желез
Через проток железы при его ранении,
оседание инфекции при респираторных, аденовирусных заболеваниях.
Формы: экссудативный, продуктивный, глубоких
лимфатических узлов.
Слайд 28
Актиномикоз верхнечелюстной пазухи
Одонтогенный, реже риногенный путь.
Затрудненное носовое дыхание,
гнойные выделения из носа.
Передняя стенка утолщена, слизистая оболочка верхнего
свода преддверия рта мутная, инфильтрирована и несколько спаяна с утолщенной надкостницей.При обострении – воспалительная припухлость в подглазничной области, отек щечной и скуловой областей.
Слайд 29
Диагностика
Диагноз подкрепляется:
Микробиологическим исследованием отделяемого,
Диагностической кожно-аллергической пробой,
Рентгенологическим и
Патоморфологическим
исследованием.
Слайд 30
Дифференциальный диагноз
От абсцессов, флегмон. Острое начало заболевания. Выраженность
общих симптомов; значительный отек в мягких тканях.
От неспецифического лимфаденита.
Исследование гноя.Бессеквестральные проявления хронического остеомиелита нижней челюсти. Иммунологические реакции.
От туберкулеза. Медленный распад лимфатических узлов и выделение творожистого секрета.
От сифилиса. Уплотнение лимфатических узлов, при распаде – безболезненная язва. Надкостницы, кости – спаивание со слизистой оболочкой полости рта.
От рака полости рта. Морфологическое исследование.
Слайд 31
Лечение.
Хирургические методы
Воздействие на специфический иммунитет
Повышение общей реактивности организма
Воздействие
на сопутствующую гнойную инфекцию
Противовоспалительная, десенсибилизирующая, симптоматическая терапия
Физические методы
Слайд 32
Хирургическое лечение
Удаление зубов – входных ворот инфекции.
Хирургическая обработка
очагов в мягких и костных тканях, удаление участков избыточно
новообразованной кости, пораженных лимфатических узлов.После вскрытия очага: длительное дренирование, последующее выскабливание грануляций, обработка пораженных тканей 5% настойкой йода, введение порошка йодоформа.
При присоединении вторичной гнойной инфекции показано дренированное введение антибиотиков, препаратов нитрофуранового ряда, ферментов.
Для снятия интоксикации внутривенно капельно вводят растворы гемодеза, реополиглюкана с добавлением витаминов, кокарбоксилазы. 4-10 вливаний. Энтеросорбенты, обильное питье, рыбий жир.
Слайд 33
Создание специфического иммунитета
Внутрикожная актинолизатотерапия
По Аснину Д.И.: 20–25 инъекций
актинолизата с интервалами в 2–3 дня; первая инъекция –
0,5 мл, вторая – 0,7 мл, третья – 0,9 мл. Доза каждой следующей инъекции повышается на 0,1 мл; к 14-й инъекции она достигает 2,0 мл и такой остается до конца лечения.По Сутеевой Т.Г.: При первой инъекции вспрыскивают 0,3 мл актинолизата, при второй – 1 мл, третьей – 1,5 мл, при четвертой и до конца лечения – по 2,0 мл.
По Сутееву Г.О.: Актинолизат вводят внутримышечно по 3 мл 2 раза в неделю в область верхне-наружного квадранта ягодицы. Курс лечения 20 инъекций.
Актиномицетная поливалентная вакцина (АПВ): Курс лечения 20–25 инъекций внутрикожно. Первое введение – 0,1 мл, при каждом последующем прибавляют по 0,1 мл вакцины. С десятой инъекции и до конца курса вводят по 1 мл вакцины, интервал между введениями 3–4 дня.
Фтивазид по 0,3 г 3 раза или 0,5 г 2 раза в день per os, постепенно увеличивая дозу до 2 г в сутки. Курс лечения 3–8 месяцев.