- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему ЮКГФА
Содержание
- 2. План:1 Эпидемиология 2 Этиология3 Патогенез4 Симптомы5 Осложнения6 Диагностика7 Классификация8 Лечение9 Литература
- 3. Цирро́з пе́чени — тяжёлое заболевание печени, сопровождающееся необратимым замещением паренхиматозной ткани печени фиброзной
- 4. ЭпидемиологияВ экономически развитых странах цирроз входит в
- 5. ЭтиологияЧаще цирроз развивается при длительной интоксикации алкоголем
- 6. ПатогенезВыделяют следующие этапы патогенеза цирроза:-Действие этиологических факторов:
- 7. Алкогольный цирроз печениЭтапы: острый алкогольный гепатит и
- 8. Вирусный цирроз печениВажным фактором является сенсибилизация иммуноцитов
- 9. Застойный цирроз печениНекроз гепатоцитов связан с гипоксией и венозным застоем.Развивается портальная
- 10. Первичный билиарный цирроз печениОсновное место принадлежит генетическим
- 11. СимптомыБольшинство внепечёночных симптомов обусловлено повышением давления в
- 12. Осложненияпечёночная комакровотечение из варикозно-расширенных вен пищеводатромбоз в системе воротной веныгепаторенальный синдромформирование рака печени — гепатоцеллюлярной карциномыинфекционные осложнения — пневмонии, «спонтанный» перитонит при асците, сепсис
- 13. ДиагностикаХарактерно повышение активности АЛТ, АСТ, щелочной фосфатазы, лейкоцитоз. При гепатолиенальном синдроме
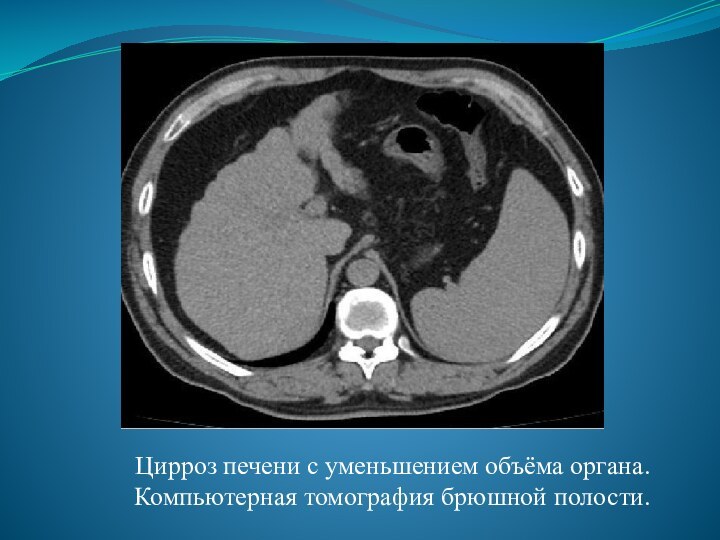
- 14. Цирроз печени с уменьшением объёма органа. Компьютерная томография брюшной полости.
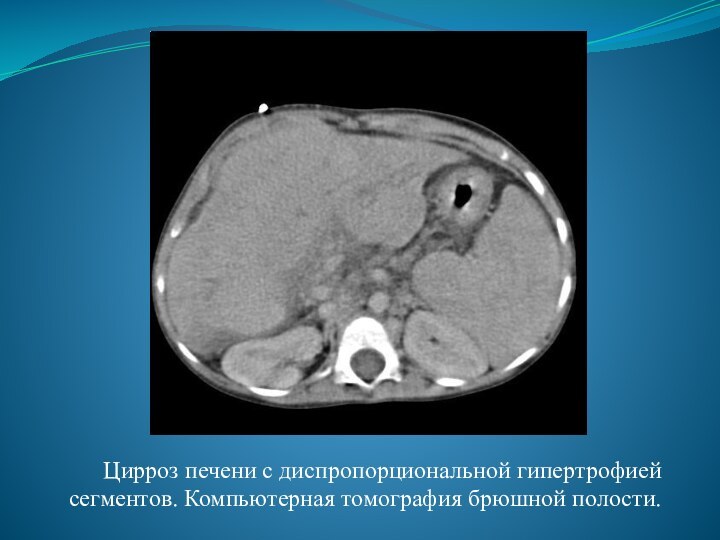
- 15. Цирроз печени с диспропорциональной гипертрофией сегментов. Компьютерная томография брюшной полости.
- 16. КлассификацияМорфологическая классификацияПредложена Всемирной ассоциацией гепатологов (Акапулько, 1974) и
- 17. Этиологическая классификацияРазличают следующие формы цирроза:Вирусный,алкогольный,лекарственный,вторичный билиарный,врождённый при
- 18. Шкала оценки тяжести печёночной недостаточности по Чайлд-ПьюФункция
- 19. Формулировка диагнозаДиагноз выставляется по следующей схеме:Основной:Цирроз печени,морфология
- 20. ЛечениеСформировавшийся цирроз печени является необратимым состоянием.Профилактические мероприятияпредупреждение
- 21. Урсодезоксихолевая кислотаДля восполнения дефицита жёлчных кислот в кишечнике, вызванного
- 22. ГепатопротекторыСемена расторопши пятнистой (используются в народной медицине и входят в состав препарата карсил, оказывающего желчегонное и гепатопротекторное действие)
- 23. Клеточная терапияТрадиционное лечение в основном заключается в
- 24. Скачать презентацию
- 25. Похожие презентации
План:1 Эпидемиология 2 Этиология3 Патогенез4 Симптомы5 Осложнения6 Диагностика7 Классификация8 Лечение9 Литература






















Слайд 2
План:
1 Эпидемиология
2 Этиология
3 Патогенез
4 Симптомы
5 Осложнения
6 Диагностика
7
Классификация
Слайд 3 Цирро́з пе́чени — тяжёлое заболевание печени, сопровождающееся необратимым замещением паренхиматозной ткани печени фиброзной соединительной
тканью, или стромой. Цирротичная печень увеличена или уменьшена в размерах,
необычно плотная, бугристая, шероховатая.
Слайд 4
Эпидемиология
В экономически развитых странах цирроз входит в число
шести основных причин смерти пациентов от 35 до 60
лет, составляя 14—30 случаев на 100 тыс. населения. Ежегодно в мире умирают 40 млн человек от вирусного цирроза печени и гепатоцеллюлярной карциномы, развивающейся на фоне носительства вируса гепатита B. В странах СНГ цирроз встречается у 1 % населения.Чаще наблюдается у мужчин: соотношение мужчин и женщин составляет в среднем 3:1. Заболевание может развиться во всех возрастных группах, но чаще после 40 лет
Слайд 5
Этиология
Чаще цирроз развивается при длительной интоксикации алкоголем (по
разным данным, от 40—50 % до 70—80 %) и на фоне
вирусных гепатитов B, С и D (30—40 %). Более редкие причины цирроза — болезни желчевыводящих путей (внутри- и внепечёночных), застойная сердечная недостаточность, различные химические и лекарственные интоксикации. Цирроз может развиваться и при наследственных нарушениях обмена веществ ( гемохроматоз, гепатолентикулярная дегенерация, недостаточность α1-антитрипсина), и окклюзионными процессами в системе воротной вены ( флебопортальный цирроз). Первичный билиарный цирроз печени возникает первично без видимой причины. Приблизительно у 10—35 % больных этиология остаётся неясна.
Слайд 6
Патогенез
Выделяют следующие этапы патогенеза цирроза:
-Действие этиологических факторов: цитопатогенное
действие вирусов, иммунные механизмы, влияние гепатотоксичных цитокинов, хемокинов, прооксидантов,эйкозоноидов, ацетальдегида, железа, продуктов перекисного окисления
липидов-Активизация функции клеток Ито, что приводит к избыточному разрастанию соединительной ткани в пространствах Диссе и перицеллюлярному фиброзу печени
-Нарушение кровоснабжения паренхимы печени за счёт капилляризации синусоидов и уменьшения сосудистого русла с развитием ишемических некрозов гепатоцитов
-Активация иммунных механизмов цитолиза гепатоцитов
Слайд 7
Алкогольный цирроз печени
Этапы: острый алкогольный гепатит и жировая
дистрофия печени с фиброзом и мезенхимальной реакцией. Важнейший фактор —некроз гепатоцитов,
обусловленный прямым токсическим действием алкоголя, а также аутоиммунными процессами.
Слайд 8
Вирусный цирроз печени
Важным фактором является сенсибилизация иммуноцитов к
собственным тканям организма. Основной мишенью аутоиммунной реакции является печёночный
липопротеид.
Слайд 9
Застойный цирроз печени
Некроз гепатоцитов связан с гипоксией и венозным застоем.
Развивается портальная гипертензия —
повышение давления в системе портальной вены, обусловленное обструкцией внутри- или
внепечёночных портальных сосудов. Это приводит к появлению портокавального шунтирования крови, спленомегалии и асцита. Со спленомегалией связаны тромбоцитопения (усиленное депонирование тромбоцитов в селезёнке), лейкопения, а также анемия вследствие повышенного гемолиза эритроцитов. Асцит приводит к ограничению подвижности диафрагмы, гастроэзофагальному рефлюксу с пептическими эрозиями, язвами и кровотечениями из варикозно-расширенных вен пищевода, брюшным грыжам, бактериальному перитониту, гепаторенальному синдрому. У больных циррозом печени часто наблюдаются гепатогенные энцефалопатии
Слайд 10
Первичный билиарный цирроз печени
Основное место принадлежит генетическим нарушениям
иммунорегуляции. Вначале происходит разрушение билиарного эпителия с последующим некрозом
сегментов канальцев, а позднее — их пролиферация, что сопровождается нарушениями экскреции жёлчи. Стадии процесса следующие:хронический негнойный деструктивный холангит
дуктулярная пролиферация с деструкцией жёлчных канальцев
рубцевание и уменьшение жёлчных канальцев
крупноузловой цирроз с холестазом
Патологоанатомическая картина первичного билиарного цирроза включает инфильтрацию эпителия лимфоцитами, плазматическими клетками, макрофагами.
Лабораторными исследованиями выявляются антимитохондриальные антитела (АМА), наиболее специфичны — М2-АМА, направленные против Е2 субъединицы пируватдегидрогеназы, повышение IgM сыворотки. Помимо этого выявляются иммуноопосредованные внепечёночные проявления — тиреоидит Хашимото, синдром Шегрена, фиброзирующий альвеолит, тубулоинтерстициальный нефрит, целиакия, а также сочетание с заболеваниями ревматического круга — системной склеродермией, ревматоидным артритом, системной красной волчанкой
Слайд 11
Симптомы
Большинство внепечёночных симптомов обусловлено повышением давления в синусоидах,
что ведёт к возрастанию давления в системе воротной вены. Портальная
гипертензия. Также характерным симптомом является «голова медузы» — перенаполнение вен передней брюшной стенки.Для цирроза характерны общие симптомы: слабость, пониженная трудоспособность, неприятные ощущения в животе, диспепсические расстройства, повышениетемпературы тела, боли в суставах, также отмечаются метеоризм, боль и чувство тяжести в верхней половине живота, похудение, астения. При осмотре выявляется увеличение печени, уплотнение и деформация её поверхности, заострение края. Сначала отмечается равномерное умеренное увеличение обеих долей печени, позднее как правило преобладает увеличение левой доли. Портальная гипертензия проявляется умеренным увеличением селезенки.
Развёрнутая клиническая картина проявляется синдромами печёночно-клеточной недостаточности и портальной гипертензии. Имеют место вздутие живота, плохая переносимость жирной пищи и алкоголя, тошнота, рвота, диарея, чувство тяжести или боль в животе (преимущественно в правом подреберье). В 70 % случаев обнаруживается гепатомегалия, печень уплотнена, край заострён. У 30 % больных при пальпации выявляется узловатая поверхность печени. Спленомегалия у 50 % больных.
Субфебрильная температура, возможно, связана с прохождением через печень кишечных бактериальных пирогенов, которые она не в состоянии обезвредить. Лихорадка резистентна к антибиотикам и проходит только при улучшении функции печени.
Могут быть внешние признаки — пальмарная или плантарная эритема, сосудистые звёздочки, скудный волосяной покров в подмышечной области и на лобке, белые ногти, гинекомастия у мужчин вследствие гиперэстрогенемии. В ряде случаев пальцы приобретают вид «барабанных палочек».
В терминальной стадии болезни в 25 % случаев отмечается уменьшение размеров печени. Также возникают желтуха, асцит, периферические отёки из-загипергидратации (прежде всего отёки ног), внешние венозные коллатерали (варикозно-расширенные вены пищевода, желудка, кишечника). Кровотечение из вен часто заканчивается летальным исходом. Реже возникают геморроидальные кровотечения, они менее интенсивны.
Слайд 12
Осложнения
печёночная кома
кровотечение из варикозно-расширенных вен пищевода
тромбоз в системе воротной вены
гепаторенальный синдром
формирование
рака печени — гепатоцеллюлярной карциномы
инфекционные осложнения — пневмонии, «спонтанный» перитонит при асците, сепсис
Слайд 13
Диагностика
Характерно повышение активности АЛТ, АСТ, щелочной фосфатазы, лейкоцитоз. При гепатолиенальном синдроме может
развиваться гиперспленизм, проявляющийся лейкопенией, тромбоцитопенией, анемией и увеличением клеточных элементов в костном мозге.
Расширенные и
извитые венозные коллатерали выявляются при ангиографии, компьютерной томографии, ультразвуковом исследовании или в ходе оперативного вмешательства.Слайд 15 Цирроз печени с диспропорциональной гипертрофией сегментов. Компьютерная томография
брюшной полости.
Слайд 16
Классификация
Морфологическая классификация
Предложена Всемирной ассоциацией гепатологов (Акапулько, 1974) и ВОЗ
(1978).
мелкоузловой, или мелконодулярный цирроз (диаметр узлов от 1 до
3 мм)крупноузловой, или макронодулярный цирроз (диаметр узлов более 3 мм)
неполная септальная форма
смешанная (при которой наблюдаются различные размеры узлов) форма
Слайд 17
Этиологическая классификация
Различают следующие формы цирроза:
Вирусный,алкогольный,лекарственный,вторичный билиарный,врождённый
при следующих
заболеваниях:
гепатолентикулярная дегенерация
гемохроматоз
дефицит α1-антитрипсина
тирозиноз
галактоземия
гликогенозы
застойный (недостаточность кровообращения)
болезнь и синдром Бадда-Киари
обменно-алиментарный, при
следующих состояниях:наложение обходного тонкокишечного анастомоза
ожирение
тяжёлые формы сахарного диабета
цирроз печени неясной этиологии
криптогенный
первичный билиарный,индийский детский
Слайд 18
Шкала оценки тяжести печёночной недостаточности по Чайлд-Пью
Функция печёночных
клеток при циррозе печени оценивается по Чайльду-Пью.
Баллы
1
2
3
Асцит
Нет
Мягкий, легко поддаётся
лечениюНапряжённый, плохо поддаётся лечению
Энцефалопатия
Нет
Лёгкая (I—II)
Тяжёлая (III—IV)
Билирубин мкмоль/л(мг%)
менее 34 (2,0)
34—51 (2,0—3,0)
более 51 (3,0)
Альбумин, г
более 35
28—35
менее 28
ПТВ, (сек) или ПТИ (%)
1—4 (более 60)
4—6 (40—60)
более 6 (менее 40)
Слайд 19
Формулировка диагноза
Диагноз выставляется по следующей схеме:
Основной:
Цирроз печени,
морфология (если
есть), этиология,
активность, класс по шкале Чайлда-Пью, стадия компенсации.
Осложнения:
Портальная гипертензия.
Присутствующие синдромы (асцит,
варикозно-расширенные вены пищевода (степень расширения)),гиперспленизм (степень),
энцефалопатия (этиология, степень, стадия …)
Слайд 20
Лечение
Сформировавшийся цирроз печени является необратимым состоянием.
Профилактические мероприятия
предупреждение заражения
острым вирусным гепатитом
отказ от алкоголя
защита от гепатотоксических препаратов
Диета
Диета при
ЦП должна быть полноценной, содержащей 70—100 г белка (1—1,5 г на 1 кг массы тела), 80—90 г жиров (из них 50 % — растительного происхождения), 400—500 г углеводов. Необходимо учитывать привычки больного, переносимость продуктов и сопутствующие заболевания органов пищеварения. Исключаются химические добавки, консерванты и токсические ингредиенты. Диета модифицируется при наличии осложнений портальной гипертензии (отечно-асцитический, гепаторенальный синдром, печёночная энцефалопатия и др.).
Слайд 21
Урсодезоксихолевая кислота
Для восполнения дефицита жёлчных кислот в кишечнике, вызванного билиарной
недостаточностью, целесообразно применять урсодезоксихолевую кислоту (УДХК). Дозировка 10-15 мг на 1 кг веса
пациента 1 раз в день на ночь способствует восстановлению процессов пищеварения. Действие УДХК включает следующие моменты:увеличение поступления жёлчи и панкреатического сока в кишку за счёт стимуляции их продукции
разрешение внутрипечёночного холестаза
усиление сокращения жёлчного пузыря
омыление жиров и повышения активности липазы
повышение моторики кишечника, улучшающей смешивание ферментов с химусом
нормализация иммунного ответа, снятие аутоимунного поражения печени





























