- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему 5. бруцеллез, туляремия
Содержание
- 2. Бруцеллез
- 3. David Bruce (1855-1931)Английский военный врач,Выделил чистую культуру
- 4. Бруцеллез – зоонозное инфекционное заболевание, вызываемое бактериями
- 5. КРС - крупный рогатый скот, МРС – мелкий рогатый скот
- 7. ТаксономияB. melitensis B. abortus патогены человекаB. suisB.
- 8. Источники инфекции
- 9. УстойчивостьБруцеллы устойчивы во внешней среде: в воде
- 10. Заражение человека от больных животных происходит:контактным алиментарным аэрогенным путямиЗаражающая доза – 10-100 м/клеток
- 11. Примерная частота данных анамнеза и некоторых симптомов/жалоб у больных бруцеллёзом (в %)
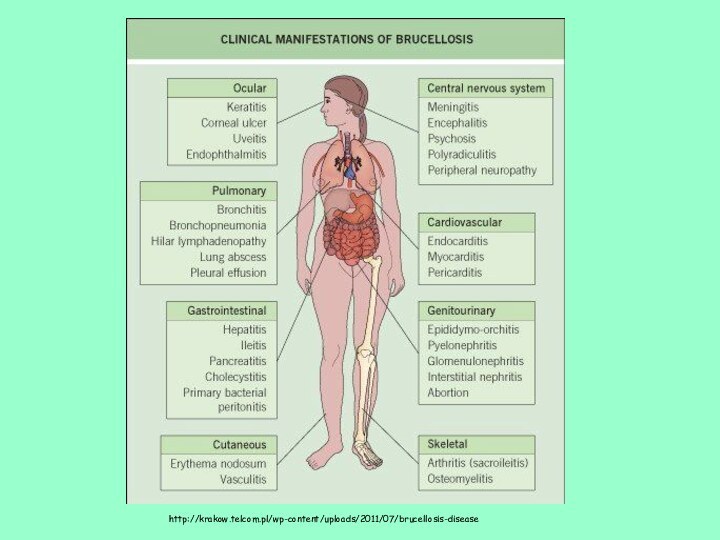
- 12. http://krakow.telcom.pl/wp-content/uploads/2011/07/brucellosis-disease
- 13. Клинические формыфаза лимфагенного заносафаза генерализованной инфекциифаза многоочаговостифаза реактивно-аллергическая фаза остаточной инфекции или переход в хроническую фазу
- 15. Этапы патогенезаЛифоденопатияАллергическая перестройка организмаХронизация инфекцииВозможность образования L-формРазличают
- 16. Развитие заболевания:Характерно образование очаговых скоплений лимфо- и
- 17. БруцеллезРазрастаниекостной тканиhttp://krakow.telcom.pl/wp-content/uploads/2011/07/brucellosis-disease
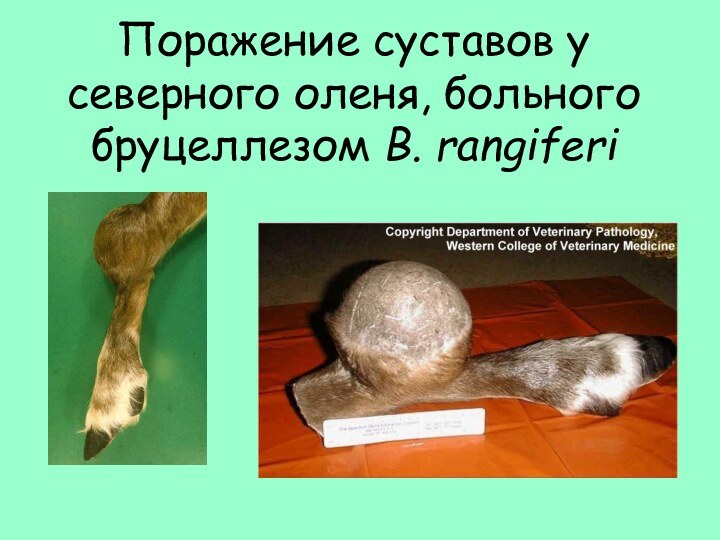
- 18. Поражение суставов у северного оленя, больного бруцеллезом B. rangiferi
- 19. Последствия бруцеллеза у людейполиартрит (боль в суставах, припухлость, ограничение подвижности).
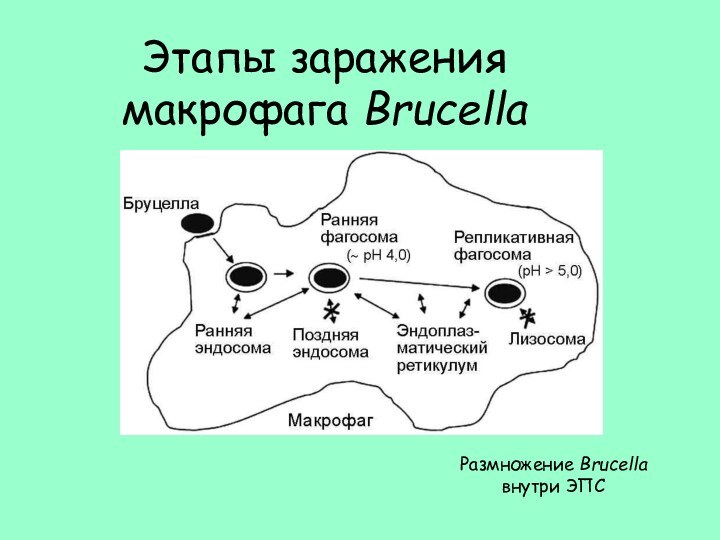
- 20. Этапы заражения макрофага Brucella Размножение Brucella внутри ЭПС
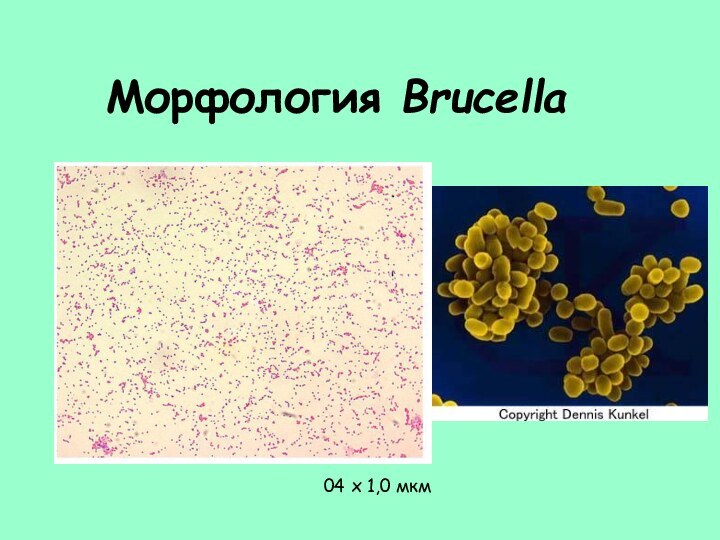
- 21. Морфология Brucella04 х 1,0 мкм
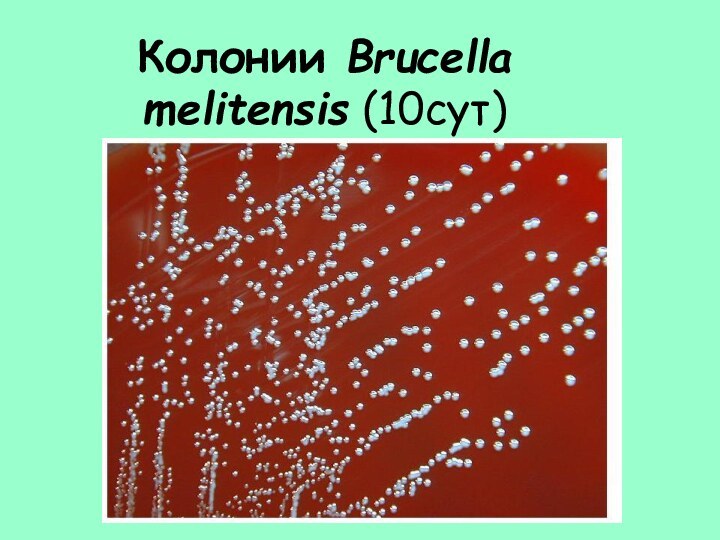
- 22. Колонии Brucella melitensis (10сут)
- 23. Биохимические свойстваН2SКаталаза+Уреаза+
- 24. Факторы патогенностиЛПС - эндотоксин (лихорадка, потливость)Ферменты: гиалуронидаза, фосфотазаФакторы препятствующие слиянию фаго- и лизосом.
- 25. Лабораторная диагностикаДиагностика складывается из: бактериоскопических + серологических
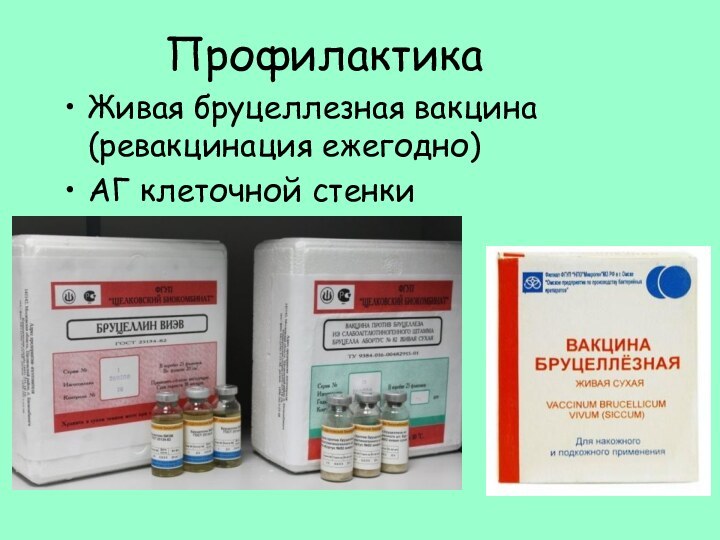
- 26. ПрофилактикаЖивая бруцеллезная вакцина (ревакцинация ежегодно)АГ клеточной стенки
- 27. Чувствительностьгентамицин, тетрациклин, доксициклин (в течение 40 дней)хуже
- 28. Возбудитель туляремии Francisella tularensis
- 29. Открыт в 1910г Mac’Coy и Chapin вблизи
- 30. Туляремия – зоонозное инфекционное заболевание с природной
- 31. Эпидемиологическая ситуация
- 32. Эпидемиологическая ситуацияХанты-Мансийский округ, посёлок Березово - с
- 33. Туляремия Пути передачиТрансмиссивныйВоздушный (тип А)АлиментарныйВодный (тип В)От человека к человеку не передается!!!
- 34. Доноры, переносчики и реципиенты возбудителей туляремии
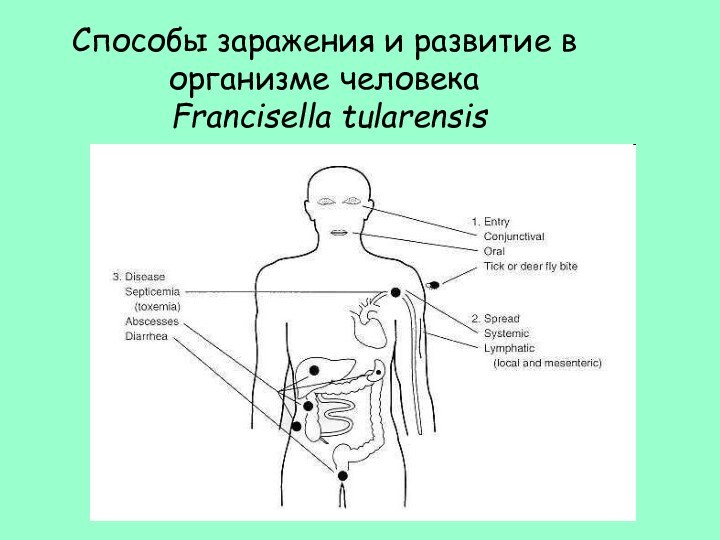
- 35. Способы заражения и развитие в организме человека Francisella tularensis
- 36. УстойчивостьВ зерне, выделениях больных грызунов – до
- 37. 3 клинические формы туляремии1. наружная (с видимыми проявлениями)2. висцеральная (поражение внутренних органов)3. септическая (генерализованный процесс)
- 38. Туляремия, воспаление во входных воротах инфекцииХарактерные рубцыв зоне входных воротинфекции
- 39. Больные ангинозно-бубонной и бубонной формой туляремиисправа видны увеличенные подчелюстные лимфатические узлы
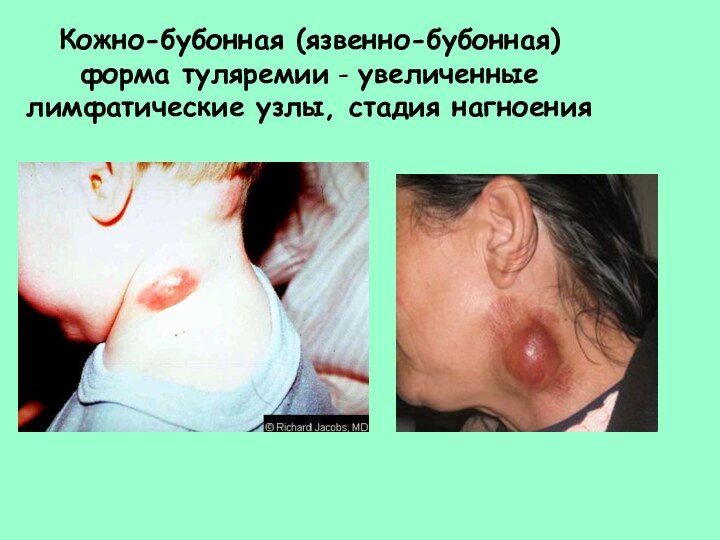
- 40. Кожно-бубонная (язвенно-бубонная) форма туляремии - увеличенные лимфатические узлы, стадия нагноения
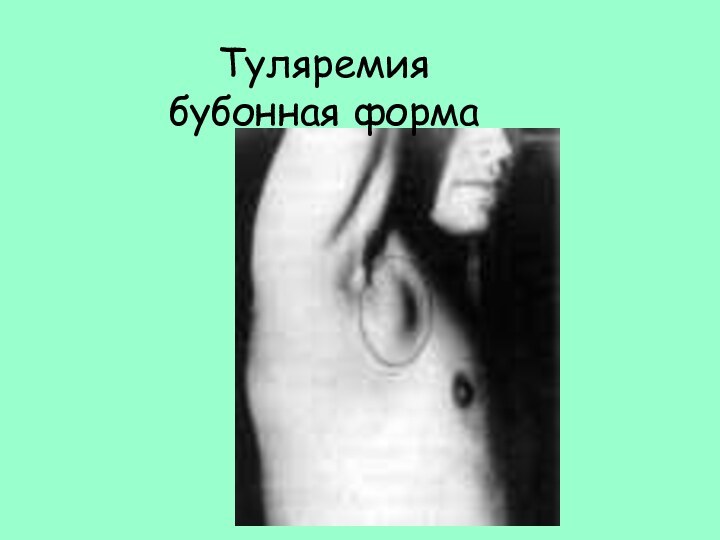
- 41. Туляремия бубонная форма
- 42. Патогенез Francisella tularensis2. Выход из фагосомы1. Фагоцитоз3. Размножение 4. Апоптоз клетки и выход патогена
- 44. Развитие Francisella tularensis в клетках печени мыши
- 45. Таксономия F. tularensisF. novicida – не патогенный
- 46. Francisella tularensisМорфологические свойстваМелкие Гр- палочкиДлина 0,2-0,7 мкмШирина 0.2 мкмСлизистая капсула у вирулентных штаммов
- 47. Francisella tularensis
- 48. Francisella tularensisКультуральные свойстваВнутриклеточный паразитСтрогие аэробыКаталаза - Образуют
- 49. Francisella tularensis на цистеиновом агаре, 72ч
- 50. Francisella tularensis на кровяном агаре, 72ч
- 51. Francisella tularensisФАКТОРЫ ПАТОГЕННОСТИ:ЭНДОТОКСИННЕЙРАМИНИДАЗАВзаимодействие с Fc-фрагментами IgG, нарушение активности систем комплемента и макрофаговКапсулаАнтигены:К и ОИммунитет длительный
- 52. Francisella tularensisЛабораторная диагностика:1. бактериоскопия2. биопробы на животных3.
- 53. ПрофилактикаДератизацияЖивая вакцина Гайского-Эльберта – на 5 -7 лет (1946г. СССР)Вакцина туляремийная живая сухая
- 54. Скачать презентацию
- 55. Похожие презентации
Бруцеллез


































Слайд 3
David Bruce (1855-1931)
Английский военный врач,
Выделил чистую культуру
бруцелл
во время эпидемии
Слайд 4 Бруцеллез – зоонозное инфекционное заболевание, вызываемое бактериями рода
Brucella, характеризуется длительной лихорадкой, потливостью, поражением опорно-двигательного аппарата, а
также поражением нервной, сердечно-сосудистой и мочеполовой систем.
Слайд 7
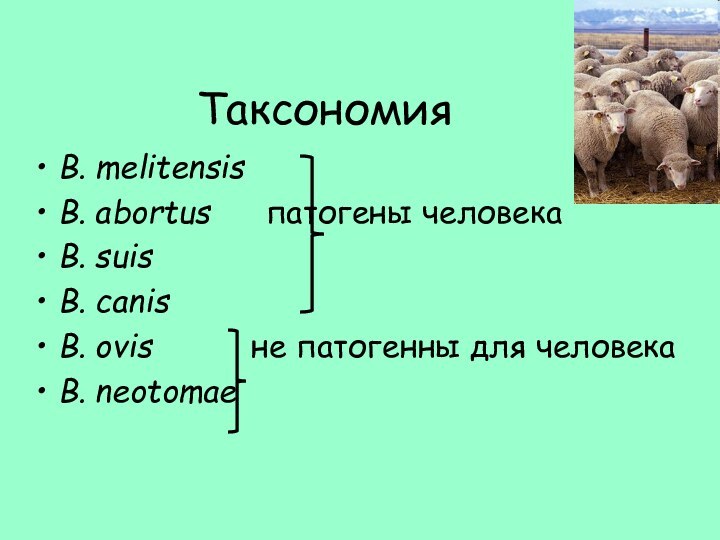
Таксономия
B. melitensis
B. abortus патогены человека
B. suis
B. canis
B.
ovis не патогенны для человека
B. neotomae
Слайд 9
Устойчивость
Бруцеллы устойчивы во внешней среде:
в воде -
до 2 мес. и более,
в брынзе - 2
мес. в сыром мясе - 3 мес., в засоленном - 1 мес.,
в шерсти - до 4 мес.
Кипячение убивает их моментально, нагревание при 60°С - через 30 мин (благодаря чему пастеризация молока при 80°С в течение 20 мин гарантирует безопасность от заражения).
Мясо животных, больных бруцеллезом идет на консервы.
Бруцеллы чувствительны к действию обычных дез. средств.
Слайд 10
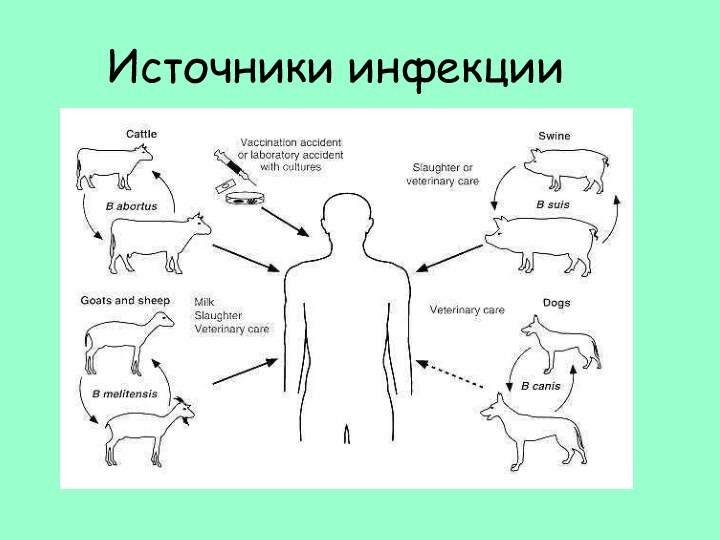
Заражение человека от больных животных происходит:
контактным
алиментарным
аэрогенным
путями
Заражающая доза – 10-100 м/клеток
Слайд 13
Клинические формы
фаза лимфагенного заноса
фаза генерализованной инфекции
фаза многоочаговости
фаза реактивно-аллергическая
фаза остаточной инфекции или переход в хроническую фазу
Слайд 15
Этапы патогенеза
Лифоденопатия
Аллергическая перестройка организма
Хронизация инфекции
Возможность образования L-форм
Различают формы
бруцеллеза:
острую (длительностью до 1, 5 - 3
мес.), подострую (3- 6 мес.),
хроническую (более 6 мес.)
резидуальную (клиника последствий, сохраняющихся многие годы).
Слайд 16
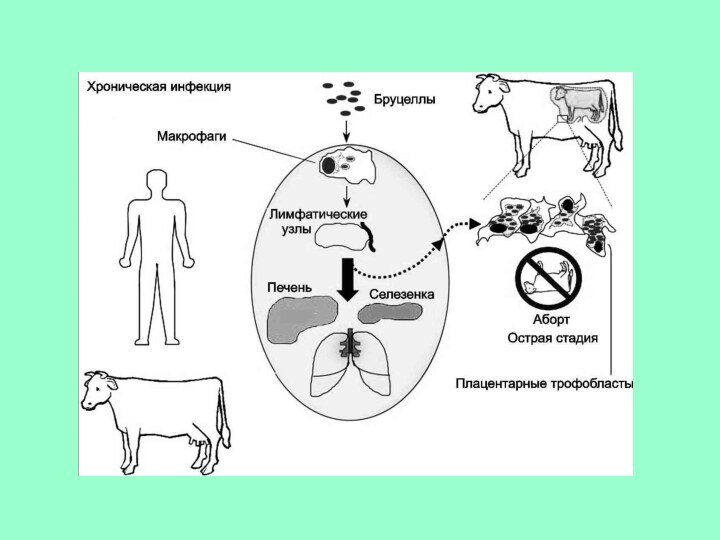
Развитие заболевания:
Характерно образование очаговых скоплений лимфо- и моноцитарных
клеток в соединительнотканных образованиях многих органов (особенно в печени,
селезенке), поперечно-полосатых мышцах, суставных сумках, связках (крупных суставов и позвоночника), а также в центральной и периферической нервной системе и эндокринных органах. Для бруцеллеза типично образование специфических гранулем, являющихся отражением защитной функции макрофагальной системы.Сосудистые изменения наблюдаются в периферических отделах микроциркуляторного русла. Наблюдается повторная генерализация возбудителя, часто многократная, которая усиливает пролиферативные изменения в органах, ведущие к деформациям суставов, появлению различных соединительнотканных образований (фиброзиты, целлюлиты, тендовагиниты, бурситы и т.п. ).
Иммунитет при бруцеллезе формируется медленно, гуморальные его механизмы оказываются неэффективными.
Возможна реинфекция при повторном заражении - хроносепсис.
Слайд 17
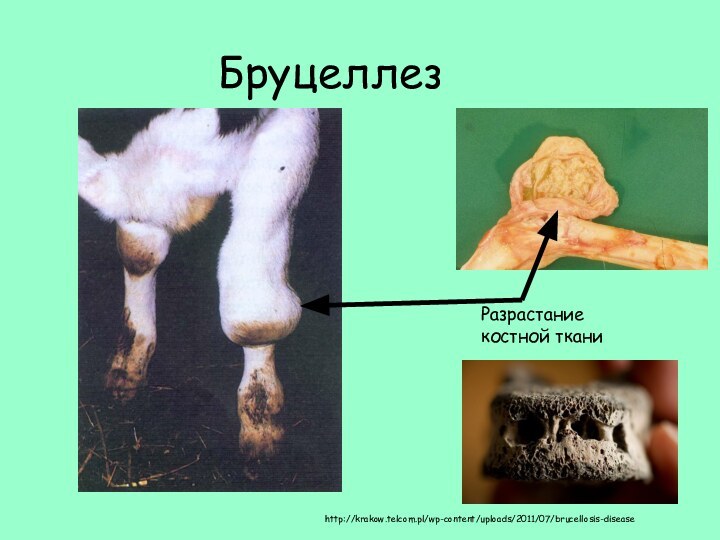
Бруцеллез
Разрастание
костной ткани
http://krakow.telcom.pl/wp-content/uploads/2011/07/brucellosis-disease
Слайд 19
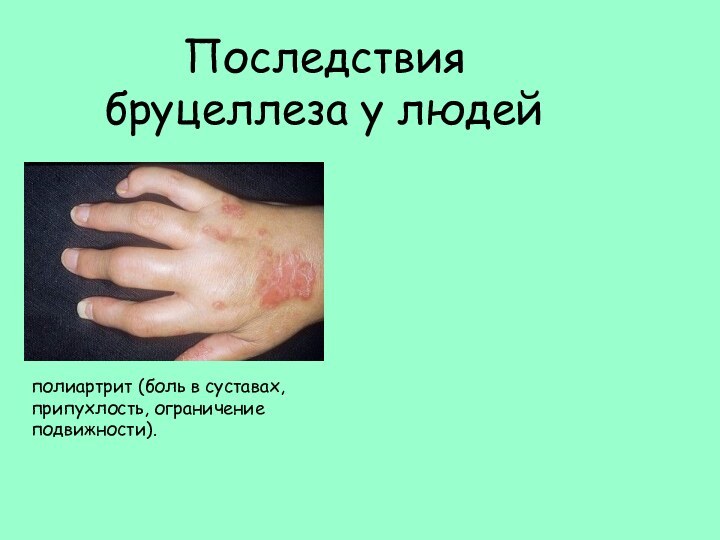
Последствия бруцеллеза у людей
полиартрит (боль в суставах, припухлость,
ограничение подвижности).
Слайд 24
Факторы патогенности
ЛПС - эндотоксин (лихорадка, потливость)
Ферменты: гиалуронидаза, фосфотаза
Факторы
препятствующие слиянию фаго- и лизосом.
Слайд 25
Лабораторная диагностика
Диагностика складывается из:
бактериоскопических +
серологических методов
+
кожной пробы (Бюрне) +
бактериофаги
ДИАГНОСТИКУМ БРУЦЕЛЛЕЗНЫЙ ЖИДКИЙ ДЛЯ
РЕАКЦИИ АГГЛЮТИНАЦИИ, СУСПЕНЗИЯ ДЛЯ ДИАГНОСТИЧЕСКИХ ЦЕЛЕЙНАБОР РЕАГЕНТОВ. БАКТЕРИОФАГИ БРУЦЕЛЛЕЗНЫЕ ДИАГНОСТИЧЕСКИЕ ЖИДКИЕ
Слайд 27
Чувствительность
гентамицин, тетрациклин, доксициклин (в течение 40 дней)
хуже левомицетин,
стрептомицин.
лечение Бруцеллином по индивидуальным схемам
десенсибилизирующие средства (димедрол, супрастин, пепольфен,
тавегил)глюкокортикоидами, с назначением негормональных противовоспалительных средств (бутадион, диклофенак, бруфен, индометацин и др.).
Слайд 29 Открыт в 1910г Mac’Coy и Chapin вблизи озера
Туляре (США)
название в 1921 г. предложил американский бактериолог Эдвард
Френсис (Francis Edward), выделил возбудителя и описал заболевание у людей.
Слайд 30
Туляремия – зоонозное инфекционное заболевание с природной очаговостью,
характеризуется лихорадкой и поражением лимфатических узлов в виде выраженного
лимфаденита бубонного типа и поражением различных органов.
Слайд 32
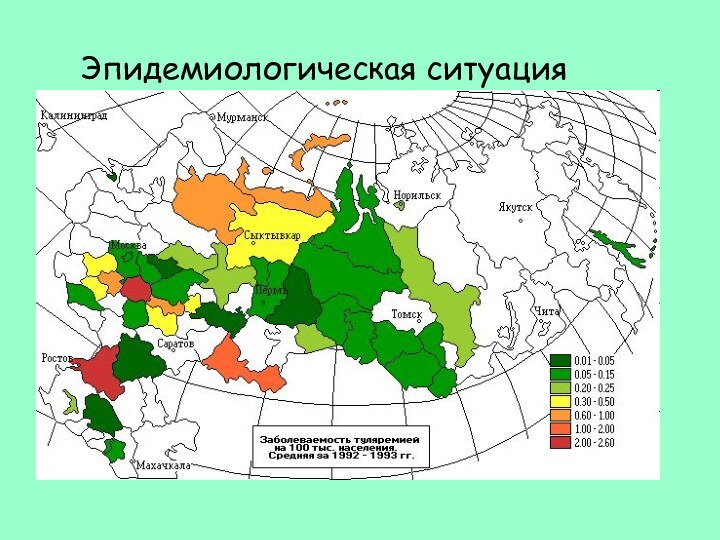
Эпидемиологическая ситуация
Ханты-Мансийский округ, посёлок Березово - с 8
августа 2014г зарегистрировано 14 случаев заболевания туляремией, из них
5 детей (по неофициальным данным более 900 случаев).2009г. Крым – 7 случаев туляремии
2000г. Косово – за месяц 659 случаев
http://86.rospotrebnadzor.ru/epidemiologic_situation/tulyaremia/-/asset_publisher/Qeq4/content/http://86.rospotrebnadzor.ru/epidemiologic_situation/tulyaremia/-/asset_publisher/Qeq4/content/о-заболеваемости-туляремиеи-и-мерах-по-ее-предупреждению
http://sitv.ru/arhiv/news/ugra/61085/
Слайд 33
Туляремия
Пути передачи
Трансмиссивный
Воздушный (тип А)
Алиментарный
Водный (тип В)
От человека к
человеку
не передается!!!
Слайд 36
Устойчивость
В зерне, выделениях больных грызунов – до 4
мес.
В воде – до 3 мес.
Во льду – более
1 мес.Прямые солнечные лучи – 30 мин.
60оС – 10 мин.
Антисептики – 5-10 мин.
Слайд 37
3 клинические формы туляремии
1. наружная (с видимыми проявлениями)
2.
висцеральная (поражение внутренних органов)
3. септическая (генерализованный процесс)
Слайд 38
Туляремия, воспаление во входных воротах инфекции
Характерные рубцы
в зоне
входных ворот
инфекции
Слайд 39
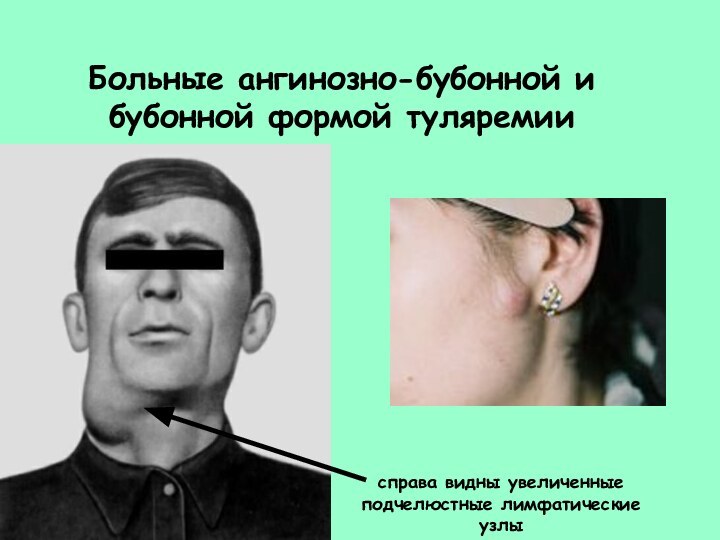
Больные ангинозно-бубонной и бубонной формой туляремии
справа видны увеличенные
подчелюстные лимфатические
узлы
Слайд 40 Кожно-бубонная (язвенно-бубонная) форма туляремии - увеличенные лимфатические узлы,
стадия нагноения
Слайд 42
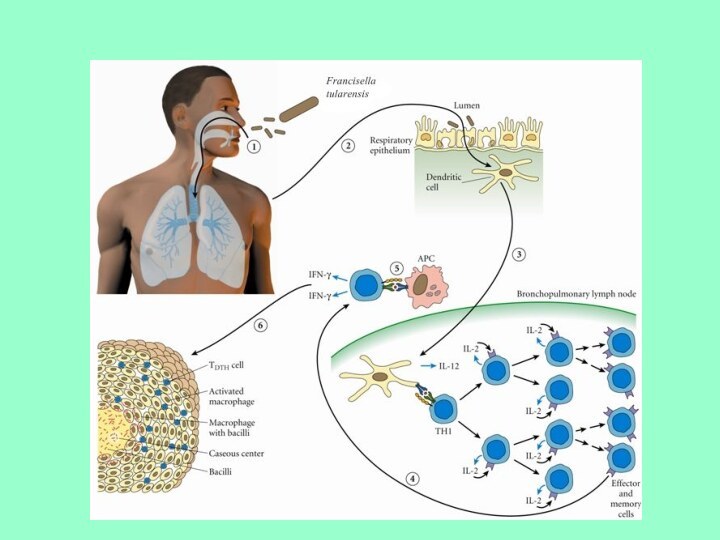
Патогенез Francisella tularensis
2. Выход из фагосомы
1. Фагоцитоз
3. Размножение
4. Апоптоз клетки и
выход патогена
Слайд 46
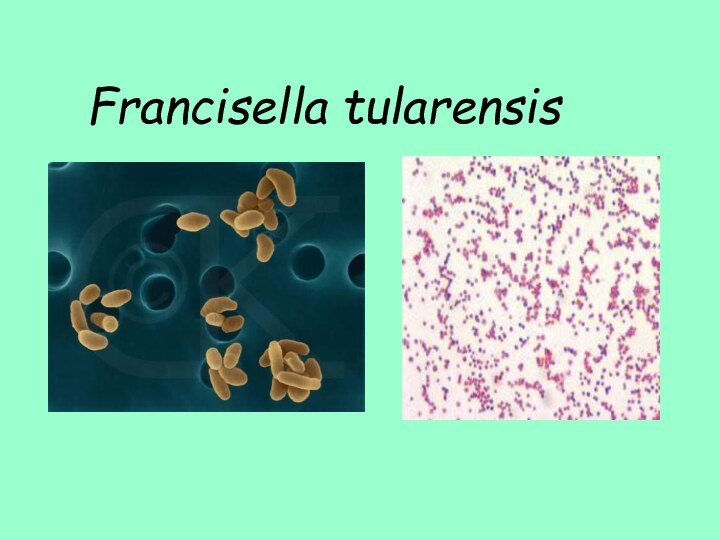
Francisella tularensis
Морфологические свойства
Мелкие Гр- палочки
Длина 0,2-0,7 мкм
Ширина
0.2 мкм
Слизистая капсула у вирулентных штаммов
Слайд 48
Francisella tularensis
Культуральные свойства
Внутриклеточный паразит
Строгие аэробы
Каталаза -
Образуют H2S
t
= 37оС
рH = 6,7- 7,2
Степень ферментации варьирует (вирулентные штаммы
образуют кислоту без газа)
Слайд 51
Francisella tularensis
ФАКТОРЫ ПАТОГЕННОСТИ:
ЭНДОТОКСИН
НЕЙРАМИНИДАЗА
Взаимодействие с Fc-фрагментами IgG, нарушение активности
систем комплемента и макрофагов
Капсула
Антигены:
К и О
Иммунитет длительный
Слайд 52
Francisella tularensis
Лабораторная диагностика:
1. бактериоскопия
2. биопробы на животных
3. посевы
на спец. среды
4. серологические исследования (РНГА, РА, РСК, РИФ,
ИФА)5. аллергическая проба с тулярином
НАБОР РЕАГЕНТОВ ТЕСТ-СИСТЕМА ДИАГНОСТИЧЕСКАЯ ДЛЯ ВЫЯВЛЕНИЯ ВОЗБУДИТЕЛЯ ТУЛЯРЕМИИ В ИММУНОФЕРМЕНТНОМ АНАЛИЗЕ (ИФА) («ИФА-Тул- СтавНИПЧИ»)