- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Антенатальды патология. Ұрықтың іштей өсуінің тежелуі
Содержание
- 2. ЗЕРТТЕУ СҰРАҒЫАнтенатальды патология қандай ұғым?және оның себептері
- 5. АНЫҚТАМАСЫ Анықтамасы: ұрықтың құрсақта дамуының тежелуі –
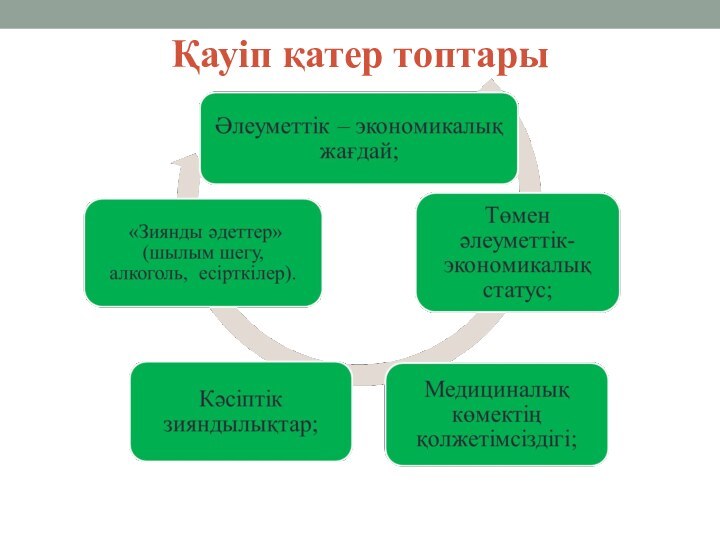
- 8. Қауіп қатер топтары
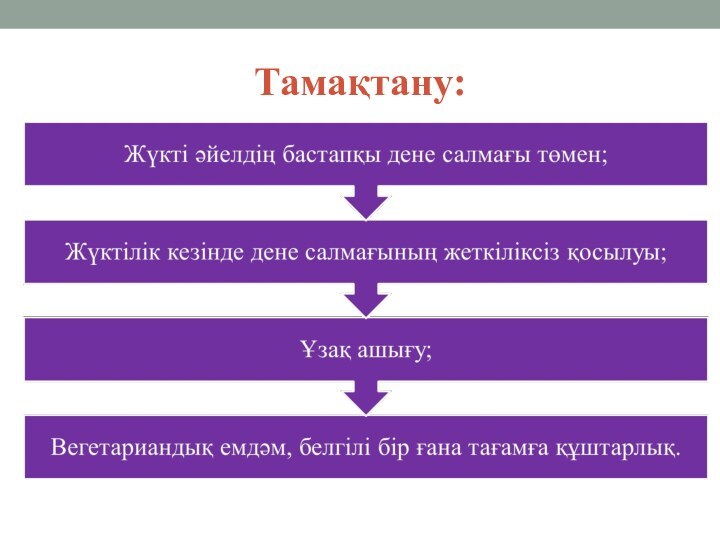
- 9. Тамақтану:
- 10. Қосарлас аурулар:* созылмалы артериялық гипертензия;* тамырларды зақымдаушы
- 11. Жүктіліктің асқынулары:* преэклампсия;* 2 жəне 3-триместрде қан
- 13. Диагностика критерилері: 1. Соңғы етеккірдің бірінші
- 14. Ананың жұқпалы аурулары:* Вирустық: қызамық,цитомегаловирус, қарапайым ұшық,
- 16. Негізгі диагностикалық шаралар тізімі:1. Жатыр түбінің тұру
- 17. 3. Жатыр - бала жолдасы-нəрестелік қан журуді
- 18. Емдеу тактикасы: Ем мақсаты:1. Жүкті əйелдің
- 19. Ем тиімділігінің индикаторлары:1. Құрсақтағы нəрестенің фетометриялық
- 20. ПРОФИЛАКТИКА Біріншілік профилактика: Ауру дамуына
- 21. Ұрықтың құрсақ ішілік тежелуіндегі кезінде жүктілікті
- 22. Жоғары қатер тобындағы (жүктіліктің асқынуы, экстрагениталдық аурулар
- 23. 2) Бірінші және келесі қабылдау кезіндегі жүктіліктің
- 24. Ұрықтың құрсақішілік дамуының
- 25. Ұрықтың құрсақ ішілік тежелуіндегі кезінде жүктілікті жүргізуЖүктілікті
- 26. АНТЕНАТАЛЬНАЯ ПАТОЛОГИЯэмбриональный (до 12 недели беременности)ранний
- 27. период имплантации 7-12 суткиразвитие плаценты 7-16
- 29. МАТЬ ПЛАЦЕНТА ПЛОД Нарушение морфогенеза, становления функций
- 30. Мутации в половых клетках родителей и ненаследственные
- 31. Поражение бластоцисты в первые 15 дней после
- 32. Поражения зародыша в период от 16 дня
- 33. Поражения плода в период от 9 недели
- 34. подавляет дыхательные движения плоданарушает проницаемость клеточных мембран,
- 35. ЭТАНОЛАЦЕТАТАЛЬДЕГИДАЛКОГОЛЬЭМБРИОТОКСИЧЕСКИМ ДЕЙСТВИЕММУТАГЕННЫМ ДЕЙСТВИЕМТОРМОЗЯТ ВКЛЮЧЕНИЕ ТИМИДИНА В ДНКРАННИИ
- 37. Скачать презентацию
- 38. Похожие презентации





















Слайд 3
Жоспар
Кіріспе
1.
Ұрықтың құрсақ ішілік дамуының тежелуі анықтамасы және АХЖ 10бойынша
кодтарыНегізгі бөлім
1.Ұрықтың құрсақ ішілік дамуының тежелуінің түрлері
2. Ұрықтың құрсақ ішілік дамуының тежелуінің қауіп факторлары
3. Ұрықтың құрсақ ішілік дамуының тежелуінің диагностикасы
4.Ұрықтың құрсақ ішілік дамуының тежелуінің емдеу тактикасы
5. Ұрықтың құрсақ ішілік дамуының тежелуінің профилактикасы
Антенатальды патология
Қорытынды
Пайдаланған әдебиеттер
Слайд 5
АНЫҚТАМАСЫ
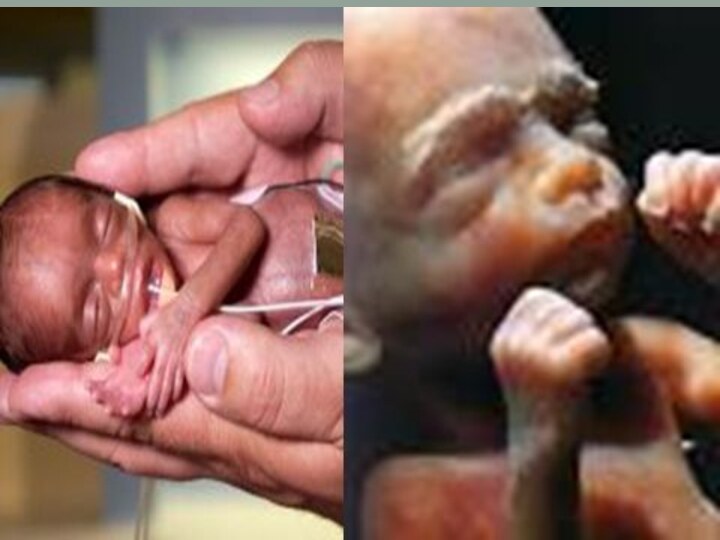
Анықтамасы: ұрықтың құрсақта дамуының тежелуі – фетометрия мəліметтеріне
немесе нəрестені алғашқы УЗ-сканирлеу мəліметтеріне қарай соңғы етеккірдің бірінші күні бойынша
жүктілік мерзімінен нəресте өлшемдерінің төмен болуы.Хаттама коды: P-O-005 "Ұрықтың құрсақішілік дамуының тежелуі"
Акушерлік-гинекологиялық саладағы поликлиникалар үшін АХЖ-10 бойынша коды (кодтары):
О36.5 Анаға медициналық жəрдем көрсету талап етілетін ұрық өсуінің жеткіліксіздігі.
Р05. Ұрық өсуінің баяулауы жəне қоректенуінің жеткіліксіздігі.
Р05.0 Ұрықтың гестациялық жасына қарай «салмақ аздығы».
Р05.1 Ұрықтың гестациялық жасына қарай мөлшерінің (көлемінің) кішілігі.
Р05.2 Гестациялық жасына қарай мөлшерінің (көлемінің) кішілігі немесе «салмақ аздығын» ескермегенде, нəресте қоректенуінің жеткіліксіздігі.
-гестациялық жасына қарай «салмақ аздығы». (Р05.0),
-гестациялық жасына қарай мөлшерінің (көлемінің) кішілігі (Р05.1)туралы ескерілгенде, нəресте қоректенуінің жеткіліксіздігі болмайды.
Р05.9 Ұрық өсуінің баяулауы анықталмаған.
Слайд 10
Қосарлас аурулар:
* созылмалы артериялық гипертензия;
* тамырларды зақымдаушы сусамыр
ауруы;
* бүйрек ауруы;
* аутоиммундық аурулар;
* гемоглобинопатия;
* ауыр анемия;
* жүректің
қан айналымы жеткіліксіздігінің белгілері бар туа біткен ақаулары.
Слайд 11
Жүктіліктің асқынулары:
* преэклампсия;
* 2 жəне 3-триместрде қан кету;
*
мерзімінен асқан жүктілік;
* кіндік пен бала жолдасы орналасуының ауытқулары
(плацентаның алда жатуы) ;* көп ұрықтылық;
Слайд 13
Диагностика критерилері:
1. Соңғы етеккірдің бірінші күні бойынша
жүктілік мерзімімен жəне жүктіліктің 12-аптасына дейін екі қолмен зерттеу
мəліметтерімен (дəлдігі 7 күнге дейін) немесе нəрестені алғашқы УДЗ-сканирлеу фетометриясының нəтижелерімен салыстырғанда нəрестенің фетометрия көрсеткіштері төмен;2. Жүкті əйелдің дене салмағының қосылуы күткендегіден төмен;
3. ЖТТБ (ВСДМ) жүктіліктің осы мерзіміне тəн қалыптан төмен (3 см жəне одан да көп). Жүктіліктің 20-36-апталарының арасында ЖТТБ (ВСДМ) аптасына 1см.аз үлкейуі сезік тудыруы керек. ЖТТБ -нің жүктілік мерзіміне сай келмеуі 3-4 см-ден артық болғанда, УДЗ жүргізу қажет болады, бұл клиникалық мəліметтерді едəуір толықтыруы мүмкін.
Слайд 14
Ананың жұқпалы аурулары:
* Вирустық: қызамық,цитомегаловирус, қарапайым ұшық, шешек;
*
Бактериялық: листериоз, түбіркүлез, полиомиелит, мерез;
* протозойлық: токсоплазмоз, малярия.
Акушерлік
белгілер.* балаларының ҰҚДТ (ВЗРП) белгілерімен тууы (қайталану ықтималдығы 25%);
* өлі туу;
* жүктілік мерзімінің белгісіздігі,есепке кеш алыну;
* ананың жасы(16-дан төмен,35-тен жоғары ).
Слайд 16
Негізгі диагностикалық шаралар тізімі:
1. Жатыр түбінің тұру биіктігін
динамикада өлшеу;
2. ҰҚДТ даму қаупі бар топқа жататын жүкті
əйелдерге келесі параметрлер бойынша ультрасонография жасау:- ұрыққа əр 4 аптада, 3-триместрде əр 2-3 аптада фетометрия жасау;
- алғашқы УДЗмен салыстырғанда нəрестенің даму динамикасы;
- қағанақ суының (амниотикалық сұйықтық) көлемін бағалау (су аздық – нəресте аурушаңдығы жəне өлім қаупі факторы, су аздықта аптасына1-2 рет, көрсетімдер бойынша одан да жиі );
- нəрестенің қимылдау белсенділігін бағалау;
- биофизикалық профиль;
- нəрестені дамуының туа біткен ақаулары немесе хромосомдық маркерлер патологиясының болуына зерттеу.
Слайд 17 3. Жатыр - бала жолдасы-нəрестелік қан журуді келесі
параметрлер бойынша допплерометриялық зерттеу:
- кіндік күре тамырында қан жүруі;
-
жатыр күре тамырларында қан жүруі;- нəрестенің ми күре тамырларында қан жүруі;
- нəрестенің ми күре тамырлары мен жатыр күре тамырларында қан жүруі көлемінің ара
қатынасы.
4. Стрестік тест;
5. Дəстүрлі жəне модификацияланған биофизикалық профиль;
6. Стрестік емес тест;
Слайд 18
Емдеу тактикасы:
Ем мақсаты:
1. Жүкті əйелдің ҰҚДТ – не
алып келетін қосарланған ауруларын емдеу;
2. Ана мен нəресте күйіне
динамикалық бақылау;3. Акушерлік тактиканы дер кезінде өзгерту (көрсетімдері бойынша);
Слайд 19
Ем тиімділігінің индикаторлары:
1. Құрсақтағы нəрестенің фетометриялық параметрлерінің елеулі
артта қалуы;
2. Қағанақ суы көлемінің азаюы;
3. Нəрестенің тыныс алу
белсенділігінің жəне жүрек қызметі реактивтілігінің азаюы;4. Нəрестеге допплерометрия жасағанда аномалды белгілердің қосылуы;
5. НҚДТ-нің жүктіліктің ауыр асқынуларымен қосарлануы;
6. НҚДТ мен бірге экстрагениталдық патологияның дамуы;
7. Диагностикалаудың инвазиялық тəсілдерін жүргізу қажеттілігі- (амниоцентез, кордоцентез).
Слайд 20
ПРОФИЛАКТИКА
Біріншілік профилактика:
Ауру дамуына əсер ететін қауіп-қатерлі
факторларды жою бойынша профилактикалық шаралар.
Профилактикалық шаралар:
1. Жүктілік кезінде шылым
шегуден сақтандыру;2. Созылмалы жұқпалар ошағын анықтап, емдеу.
Слайд 21
Ұрықтың құрсақ ішілік тежелуіндегі кезінде жүктілікті жүргізу
Консультацияға жүктілік
бойынша әйелдер бірінші рет қаралған кезде және әйелдердің тілегі
бойынша жүктілікті сақтау үшін: 1) отбасылық анамнезге, балалық шағындағы және ересек кезіндегі ауырған ауруларына (жалпы және гинекологиялық), операцияларға, қан құюға, етеккірлік, секреттік, жыныстық және генеративтік функцияларының ерекшеліктеріне көңіл аудара отырып, жалпы және арнайы анамнезбен мұқият танысу. Атап айтқанда, бұрынғы жүктіліктің ағымы мен нәтижесін (уыттанулар, жүктілікті аяғына дейін көтермеу, өлі туу, балалардағы туа біткен даму кемістіктері, босану кезіндегі операциялар, жаңа туған нәрестелердің салмағы, босанғаннан кейін және аборттан кейінгі асқынулар және басқалар) білу қажет; күйеуінің денсаулық сақтау жағдайын, жұбайлардың жұмыс істейтін өндірістерінің сипаттамасын, зиянды әдеттерін анықтау;Слайд 22 Жоғары қатер тобындағы (жүктіліктің асқынуы, экстрагениталдық аурулар және
басқа да қатер факторлары) жүкті әйелдерге ерекше көңіл бөлінуі
тиіс.Клиникалық және зертханалық тексерулерден кейін (жүктіліктің 12 аптасына дейін) жүкті әйелдің қатердің қайсыбір тобына жататындығы анықталады.
"Жүкті және жаңа босанған әйелдердің жеке карталарында" (111/у нысанды) ана мен ұрықтың жағдайын тексерудің осы заманғы әдістерін пайдалана отырып жүктілерді байқаудың жеке жоспарын құрады. Жоғары қауіп-қатер тобындағы жүктілерді босану үшін перинаталдық орталыққа немесе мамандандырылған перзентханаға (бөлімшеге) жіберу қажет.
Жүктілікті бірінші анықтаған кезде әйелдің өзі болжаған мерзімімен келісу қажет. Жүктіліктің мерзімі туралы мәселеде айырмашылық болған жағдайда әйелдер консультациясының (кабинетінің) меңгерушісімен немесе басқа да дәрігермен (орталық) кеңесе отырып, шешіледі.
Слайд 23 2) Бірінші және келесі қабылдау кезіндегі жүктіліктің қалыпты
өтуі және асқынулары бар әйелдерді жалпы тексерудің, сондай-ақ акушер-гинеколог
дәрігердің және басқа мамандардың байқау жиілігі, зертханалық және басқа да диагностикалық зерттеулердің, емдік-сауықтыру іс-шараларының жиілігі тәртібін сақтау қажет.Дәрігердің әрбір кіріп шығуы кезіндегі барлық сұрау мен әйелдерді тексеру мәліметтері, сондай-ақ кеңестер мен тағайындаулар "Жүкті және жаңа босанған әйелдердің жеке картасында" (111/у нысанды) "Жүкті әйелдің айырбастау-хабарлау картасында" (N 113/у нысанды) жазылады және дәрігердің қолымен бекітіледі.
Слайд 24 Ұрықтың құрсақішілік дамуының тежелуі
бар жүкті әйелді қабылдау бөлімінде қарауды дәрігер жүргізеді. Егер
жүкті әйел босану қызметімен немесе ұрық маңы суының босануға дейінгі төгілуімен түссе, онда бірден босану блогына жатқызылады. Науқастың жағдайына байланысты дәрігер акушер- гинеколог пен анестезиолог – реаниматолог бірлесе отырып, көпсалалы бөлімге жатқызу туралы сұрақты шешеді ( ЖПБ, ҚТП). Науқасты бөлімнен бөлімге тасымалдау түрі тек каталкада жүзеге асырылады.
Слайд 25
Ұрықтың құрсақ ішілік тежелуіндегі кезінде жүктілікті жүргізу
Жүктілікті жүргізу
мақсаты- ұрықтың құрсақ ішілік тежелуіндегі болатын асқыныстардың уақытылы алдын
алу мен асқынысты болдырмау.Жүктіліктің 35-36 аптасында ұрықтың жағдайын толық анықтауға болады, осы уақытта жүктілікті одан әрі қалай жүргізу керектігін анықтап,әйелге хабарлау керек. Жүкті әйелді жүктіліктің 36-37 аптасында госпитализациялау керек және уақытында госпитализациялау босанудың сәтті аяқталуына әкелетінін түсіндіру қажет.Босану үйінде жүктілерді тексереді,босануға психопрофилактикалық дайындайды; әйелді толғақ басталғанда не қағанақ суы кетіп жатқанда кезекші дәрігерді не акушерді шақыру керектігін ескерту керек.
Слайд 26
АНТЕНАТАЛЬНАЯ ПАТОЛОГИЯ
эмбриональный
(до 12 недели беременности)
ранний
(от 12
до 29 недели)
поздний
(от 27 недели до родов)
Перинатальный
(от
27 недель до 7 суток после родов)Неонатальный
(от рождения до 28 суток)
интранатальный
(роды)
Антенатальный период
(от образования зиготы до 40 недели беременности)
фетальный
Слайд 27
период имплантации 7-12 сутки
развитие плаценты 7-16 сутки
период
образования зачатков органов 9-12 неделя
фазы внутриутробной
жизни, в течение которых эмбрион и плод особо чувствителен к воздействию различных повреждающих факторовпериод формирования важнейших функций 20-24 неделя
гибель плода, ПВР, нарушение функций органов и систем (особенно ЦНС и ССС)
КРИТИЧЕСКИЕ ПЕРИОДЫ
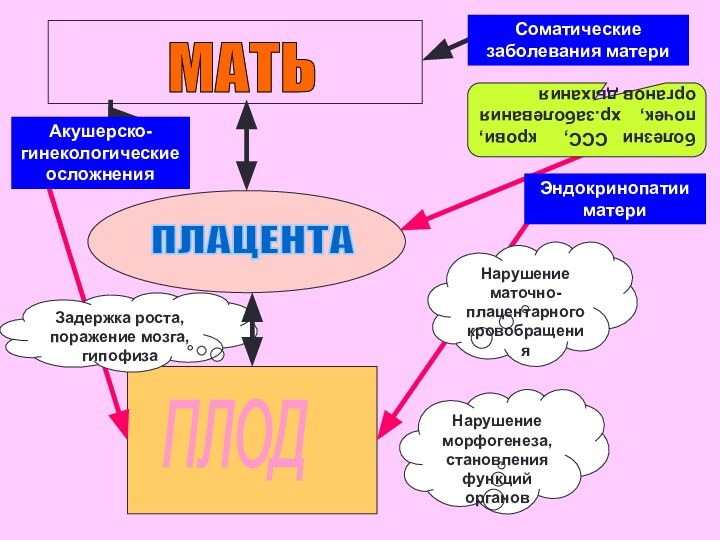
Слайд 29
МАТЬ
ПЛАЦЕНТА
ПЛОД
Нарушение морфогенеза, становления функций органов
Нарушение
маточно-плацентарного кровобращения
Задержка роста, поражение мозга, гипофиза
Акушерско-гинекологические осложнения
Соматические заболевания матери
болезни
ССС, крови, почек, хр.заболевания органов дыханияЭндокринопатии матери
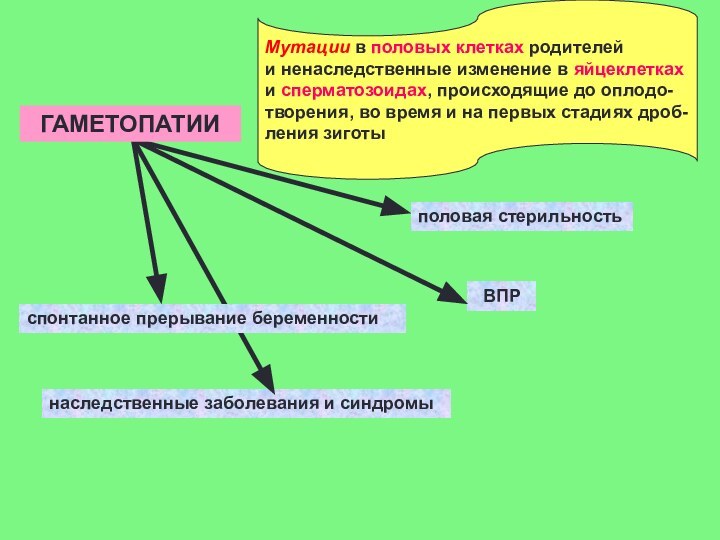
Слайд 30
Мутации в половых клетках родителей
и ненаследственные изменение
в яйцеклетках
и сперматозоидах, происходящие до оплодо-
творения, во время и
на первых стадиях дроб-ления зиготы
половая стерильность
ВПР
наследственные заболевания и синдромы
спонтанное прерывание беременности
ГАМЕТОПАТИИ
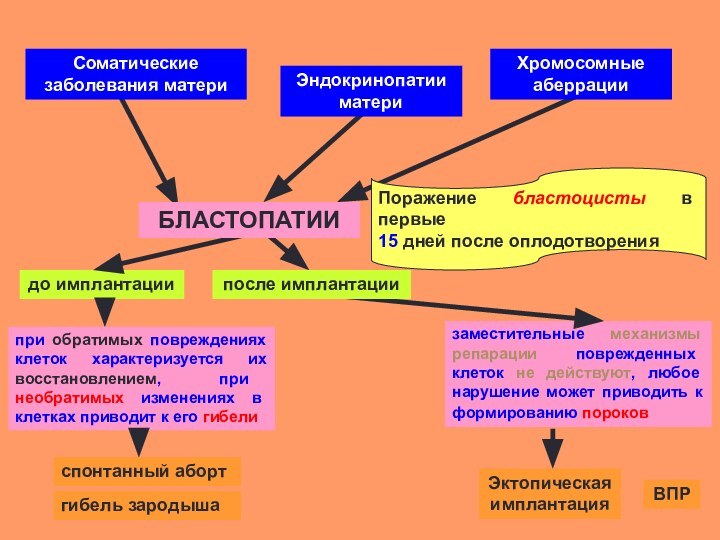
Слайд 31
Поражение бластоцисты в первые
15 дней после оплодотворения
до
имплантации
при обратимых повреждениях клеток характеризуется их восстановлением, при необратимых
изменениях в клетках приводит к его гибели заместительные механизмы репарации поврежденных клеток не действуют, любое нарушение может приводить к формированию пороков
спонтанный аборт
гибель зародыша
Эктопическая имплантация
ВПР
Соматические заболевания матери
Эндокринопатии матери
Хромосомные аберрации
БЛАСТОПАТИИ
после имплантации
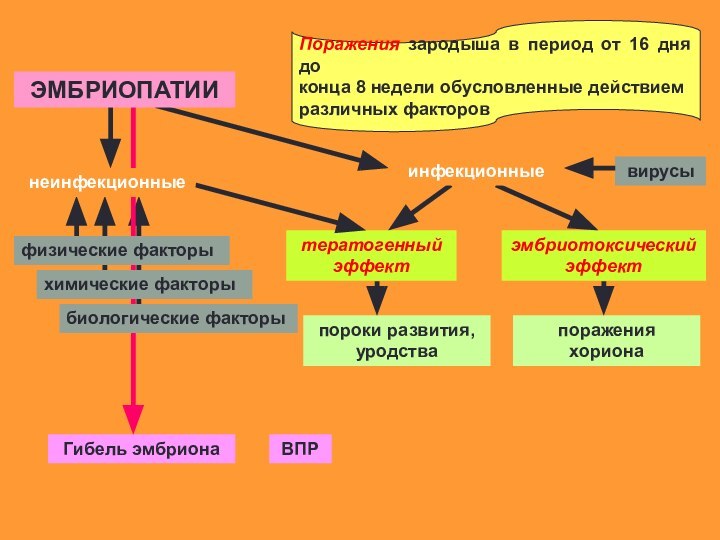
Слайд 32
Поражения зародыша в период от 16 дня до
конца
8 недели обусловленные действием
различных факторов
тератогенный эффект
вирусы
эмбриотоксический эффект
пороки развития,
уродствапоражения хориона
Гибель эмбриона
ВПР
биологические факторы
химические факторы
физические факторы
неинфекционные
ЭМБРИОПАТИИ
инфекционные
Слайд 33
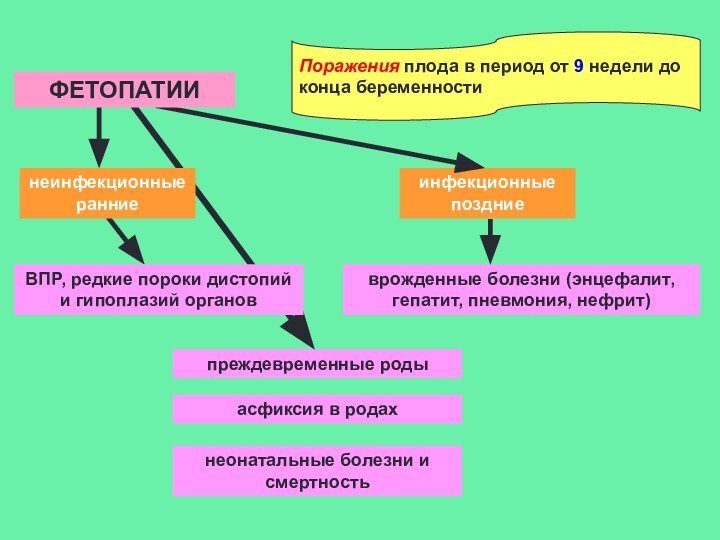
Поражения плода в период от 9 недели до
конца
беременности
инфекционные поздние
врожденные болезни (энцефалит, гепатит, пневмония, нефрит)
преждевременные роды
асфиксия в
родахнеонатальные болезни и смертность
ВПР, редкие пороки дистопий и гипоплазий органов
ФЕТОПАТИИ
неинфекционные ранние
Слайд 34
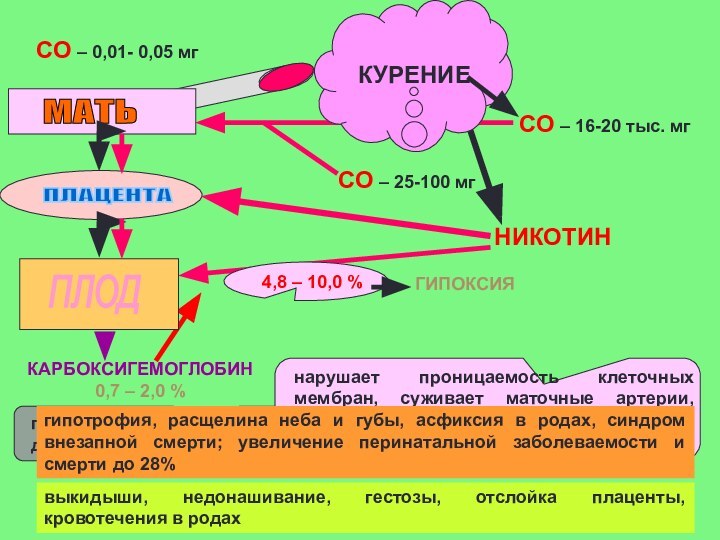
подавляет дыхательные движения плода
нарушает проницаемость клеточных мембран, суживает
маточные артерии, уменьшает массу плаценты и количество капилляров в
ней, вызывает некрозы
КУРЕНИЕ
СО – 16-20 тыс. мг
СО – 0,01- 0,05 мг
СО – 25-100 мг
МАТЬ
ПЛАЦЕНТА
ПЛОД
4,8 – 10,0 %
КАРБОКСИГЕМОГЛОБИН 0,7 – 2,0 %
НИКОТИН
выкидыши, недонашивание, гестозы, отслойка плаценты, кровотечения в родах
гипотрофия, расщелина неба и губы, асфиксия в родах, синдром внезапной смерти; увеличение перинатальной заболеваемости и смерти до 28%
ГИПОКСИЯ
Слайд 35
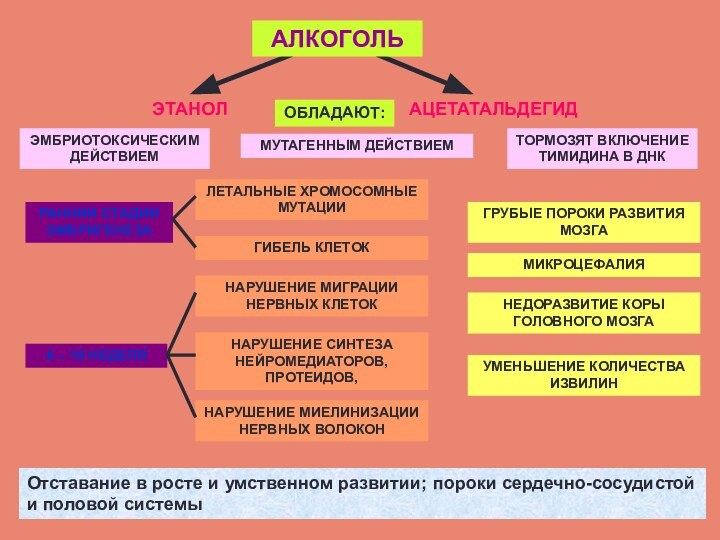
ЭТАНОЛ
АЦЕТАТАЛЬДЕГИД
АЛКОГОЛЬ
ЭМБРИОТОКСИЧЕСКИМ ДЕЙСТВИЕМ
МУТАГЕННЫМ ДЕЙСТВИЕМ
ТОРМОЗЯТ ВКЛЮЧЕНИЕ ТИМИДИНА В ДНК
РАННИИ СТАДИИ
ЭМБРИГЕНЕЗА
ЛЕТАЛЬНЫЕ ХРОМОСОМНЫЕ МУТАЦИИ
ГИБЕЛЬ КЛЕТОК
4 – 10 НЕДЕЛЯ
НАРУШЕНИЕ МИГРАЦИИ НЕРВНЫХ
КЛЕТОКНАРУШЕНИЕ СИНТЕЗА НЕЙРОМЕДИАТОРОВ, ПРОТЕИДОВ,
НАРУШЕНИЕ МИЕЛИНИЗАЦИИ НЕРВНЫХ ВОЛОКОН
ОБЛАДАЮТ:
ГРУБЫЕ ПОРОКИ РАЗВИТИЯ МОЗГА
МИКРОЦЕФАЛИЯ
НЕДОРАЗВИТИЕ КОРЫ ГОЛОВНОГО МОЗГА
УМЕНЬШЕНИЕ КОЛИЧЕСТВА ИЗВИЛИН
Отставание в росте и умственном развитии; пороки сердечно-сосудистой и половой системы
Слайд 36
Қорытынды
Қорытындылай келе Жаңа туылған нәрестелер арасында құрсақішілік даму кідірісін алдын алу үшін болашақ ананың және жүкті әйелдің жүктілікті жоспарлау алдында экстаргениталды ауруларын анықтап ем жүргізу керек.
Қауіп – қатер тобына жататын жүкті әйелдермен консультация жүргізіп,есепке алу қажет.
ҚІДК-не дамуына алып келетін факторлардың ішінде,егер жүкті әйел зиянды аймақта тұратын болса,эувакациялануы керек,себебі нәресте үшін де ана үшін қоршаған ортаның әсері маңызды.
Жүкті әйел өзі үшін де нәресте үшін де уақтылы сринингтен өтіп,қорғануы қажет.