- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Аварийные ситуации в стоматологии. Пути профилактики
Содержание
- 2. Аварийная ситуация -Это нештатная ситуация, при которой создается
- 3. Причины возникновения и характеристика аварийных ситуаций у
- 4. Защитные приспособления и безопасные технологии (универсальные меры
- 5. Этапы первичной профилактики: В случае порезов и уколов
- 6. Мероприятия при локализации и ликвидации последствий аварии.Поставить
- 7. «Рекомендуемый состав аптечки «Анти-СПИД»:1. Раствор этилового
- 8. К факторам, от которых зависит риск заражения
- 9. Оформление аварийной ситуации проводится в соответствии с
- 10. Этапы постконтактной профилактики:Постконтактная профилактика (ПКП) заражения ВИЧ-инфекцией
- 11. 3 степени риска заражения:Степень риска заражения:Высокая, при
- 12. Схема постконтактной профилкактике:лопинавир/ритонавир (Калетра) + зидовудин/ламивудин (Дизаверокс)
- 13. Отсутствие показаний для ПКП: При ВИЧ-отрицательном статусе источника
- 14. Диспансерное наблюдениеДиспансерное наблюдение проводится в течение 1
- 15. Медицинский работник несет уголовную ответственность за заражение
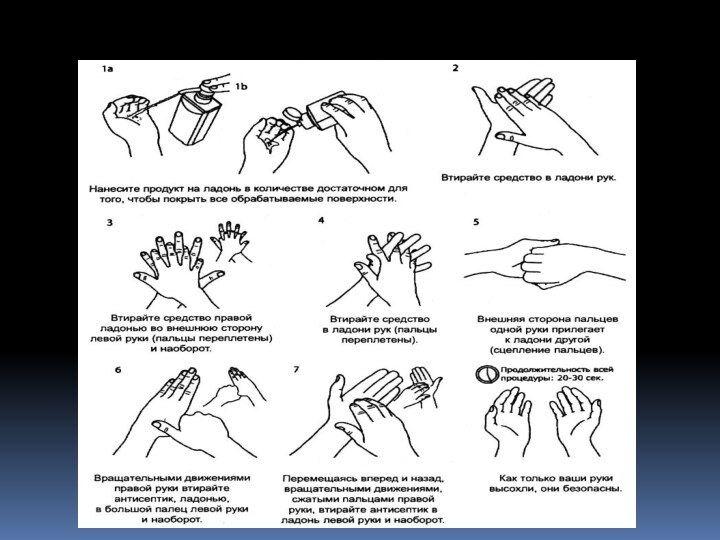
- 16. Техника мытья рук и нанесение антисептика.
- 18. Скачать презентацию
- 19. Похожие презентации
Аварийная ситуация -Это нештатная ситуация, при которой создается реальная возможность выделения патогенного агента в воздух производственной зоны, окружающую среду или заражения персонала.
















Слайд 3
Причины возникновения и характеристика аварийных ситуаций у медработников:
Основной
из установленных причин возникновения аварийных ситуаций было несоблюдение правил
техники безопасности при работе с острыми инструментами и биоматериалом (52,6%) и несоблюдение медработниками универсальных правил безопасности для защиты кожи и слизистых оболочек при контакте с биоматериалом (26,3%). К этой категории относятся случаи неиспользования барьерных средств защиты (халат, перчатки, очки или пластиковые щитки), проведение манипуляций медработниками с необработанными ранами и микротравмами рук.Нарушаются, как стандарты технологии проведения процедуры (надевание колпачка на иглу, снятие рукой иглы со шприца, перенос использованного оборудования с незащищенными иглами и т.п.), так и правила утилизации острых инструментов (уборка рабочего места с оставленным на нем острым инструментом, вынос использованных острых инструментов в прокалываемой таре и т.п.)
Слайд 4
Защитные приспособления и безопасные технологии (универсальные меры предосторожности):
При
проведении процедур, при которых возможно разбрызгивание крови, слюны из
десен, необходимо использовать медицинские маски, защитные очки или пластиковые щитки;Медицинские работники, имеющие экссудативные и экземные поражения кожных покровов, должны отстраняться от прямых контактов с пациентами и от работы с инструментарием до полного устранения признаков заболевания;
Использование перчаток при контактах с кровью, поврежденными участками кожи пациента, также при обработке органов и поверхностей тканей, контаминированных кровью или др. биологическими жидкостями организма;
Перчатки следует менять после работы с каждым пациентом;
Обязательно использовать халаты или фартуки при проведении процедур. Принимать меры предосторожности (ТБ), чтобы избежать уколов иглами, порезов скальпелем или другими острыми инструментами и приспособлениями при проведении процедур, промывке и дезинфекции использованного инструментария, при удалении использованных игл;
Во избежание уколов использованными иглами не следует снимать и одевать колпачки на них, а также гнуть их и ломать руками, извлекать иглы из шприцев; сбор использованных игл и острого инструментария осуществлять в специальные не прокалываемые контейнеры;
Помещать все использованные одноразовые материалы во влагонепроницаемые закрывающиеся контейнеры.
Слайд 5
Этапы первичной профилактики:
В случае порезов и уколов немедленно
снять перчатки, вымыть руки с мылом под проточной водой,
обработать руки 70%-м спиртом, смазать ранку 5%-м спиртовым раствором йода;При попадании крови или других биологических жидкостей на кожные покровы это место обрабатывают 70%-м спиртом, обмывают водой с мылом и повторно обрабатывают 70%-м спиртом;
При попадании крови и других биологических жидкостей пациента на слизистую глаз, носа и рта: ротовую полость промыть большим количеством воды и прополоскать 70% раствором этилового спирта, слизистую оболочку носа и глаза обильно промывают водой (не тереть);
При попадании крови и других биологических жидкостей пациента на халат, одежду: снять рабочую одежду и погрузить в дезинфицирующий раствор или в бикс (бак) для автоклавирования;
Оценка риска заражения ВИЧ-инфекцией и ВГВ и ВГС
Необходимо в возможно короткие после аварийной ситуации обследовать на ВИЧ-инфекцию и гепатиты В и С лицо, которое может являться потенциальным источником заражения, и контаминированное с ним лицо. Обследование на ВИЧ-инфекцию потенциального источника ВИЧ-инфекции и контаминировавшего с ним лицо проводят методом экспресс-тестирования на антитела к ВИЧ после аварийной ситуации с обязательным направление образца из той же порции крови для стандартного тестирования на ВИЧ методом иммуно-ферментного анализа.
Слайд 6
Мероприятия при локализации и ликвидации последствий аварии.
Поставить в
известность заведующего отделением, лабораторией или лицо, его замещающее, и
принять меры по ликвидации последствий аварии.Проведение первичной медицинской само- или взаимопомощи.
Регистрация в журнале аварийных ситуаций с указанием даты, времени, места, характера аварии (подробное описание аварийной ситуации, использование средств индивидуальной защиты (СИЗ), соблюдение правил техники безопасности), лиц, находившихся на месте аварии, а также проведенные мероприятия.
Обязательный забор крови для лабораторного исследования на ВИЧ и вирусные гепатиты в течение первого часа от момента травмы. Доставка в лабораторию диагностики СПИД должна быть в течение 3-х часов, а сыворотки крови – в течение 7 суток при хранении в холодильнике. Эти лабораторные исследования будут необходимы при решении вопроса о профессиональном характере заражения.
Составляется АКТ о повреждении и загрязнении кожных покровов и слизистых биоматериалом при проведении лечебно-диагностических манипуляций больным в 5 экз. в соответствие с изменениями в СанПИН 3.1.5.2826-10 "Профилактика ВИЧ-инфекции" от 27.10.2016 г. (для пострадавшего, работодателя, ТУ Роспотребнадзора, центра профессиональной патологии, и страховщика). Результаты лабораторного обследования на момент аварии сохраняются вместе с актом.
Пострадавший медработник незамедлительно отправляется к инфекционисту КИЗ поликлиники по месту жительства на консультацию и для постановки на «Д» учет или в ОЦПС.
Слайд 7
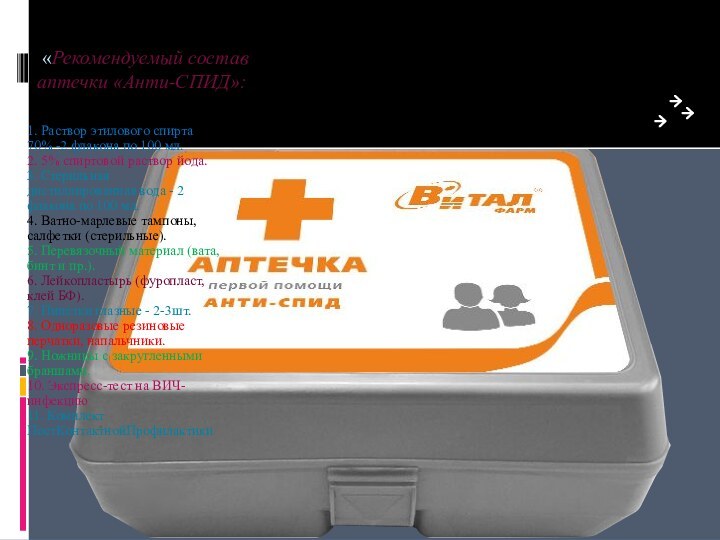
«Рекомендуемый состав аптечки «Анти-СПИД»:
1. Раствор этилового спирта 70%
-2 флакона по 100 мл.
2. 5% спиртовой раствор йода.
3.
Стерильная дистиллированная вода - 2 флакона по 100 мл.4. Ватно-марлевые тампоны, салфетки (стерильные).
5. Перевязочный материал (вата, бинт и пр.).
6. Лейкопластырь (фуропласт, клей БФ).
7. Пипетки глазные - 2-3шт.
8. Одноразовые резиновые перчатки, напальчники.
9. Ножницы с закругленными браншами.
10. Экспресс-тест на ВИЧ-инфекцию
11. Комплект ПостКонтактнойПрофилактики
Слайд 8 К факторам, от которых зависит риск заражения ВИЧ,
следует отнести:
ВИЧ-статус пациента и стадию заболевания (при острой
ВИЧ-инфекции или поздней стадии заболевания в крови больше вируса и риск заражения выше);Прием пациентом антиретровирусной терапии, при проведении которой риск заражения ниже;
Наличие у пациента устойчивых к лечению штаммов ВИЧ (в этом случае антиретровирусная терапия может быть неэффективна);
Степень контаминации заразным материалом инструмента (укол иглой после взятия крови из вены опаснее по сравнению с уколом иглой после внутримышечной инъекции;
При уколе инструментом с внутренней полостью (полая игла), где может быть большее количество зараженного материала, риск заражения повышается;
Инъекционная игла опаснее, чем игла хирургическая для наложения швов;
Степень нарушения целостности кожных покровов и слизистых при травмировании медработника (риск инфицирования повышается при глубоком внутримышечном повреждении загрязненным инструментом, особенно при ранении полой иглой, попадающей в кровеносный сосуд);
Порезы менее опасны по сравнению с колотыми и рваными ранами;
Своевременная обработка раневой поверхности (промывание водой с мылом и обработка антисептическим раствором) снижают риск заражения.
Слайд 9 Оформление аварийной ситуации проводится в соответствии с установленными
требованиями:
Сотрудники ЛПО должны незамедлительно сообщать о каждом аварийном
случае руководителю подразделения, его заместителю или вышестоящему руководителю;Травмы, полученные медработниками, должны учитываться в каждом МО и актироваться как несчастный случай на производстве с составлением Акта о несчастном случае на производстве;
Следует заполнить Журнал регистрации несчастных случаев на производстве;
Необходимо провести эпидрасследование причины травмы и установить связь причины травмы с исполнением медработником служебных обязанностей и направить акт и донесение по установленной форме в 3-х дневный срок в “ЦЕНТР СПИД”.
Слайд 10
Этапы постконтактной профилактики:
Постконтактная профилактика (ПКП) заражения ВИЧ-инфекцией –
это медицинское вмешательство, направленное на предотвращение развития инфекции после
вероятного контакта с ВИЧ. Для экстренной постконтактной профилактики заболевания лицам, подвергшимся риску заражения ВИЧ-инфекцией, оказывают первую помощь и назначаютАнтиретровирусные препараты. Контактировавшему лицу необходимо обеспечить
Консультирование и тестирование на ВИЧ, диспансерное наблюдение врача.
Решение о назначение ПКП зависит от характера повреждения слизистых и кожи, глубины повреждения, вид повреждающего инструмента, объем биологической жидкости, выделяют 3 степени риска заражения:
Слайд 11
3 степени риска заражения:
Степень риска заражения:
Высокая, при глубоком
колотом или резаном повреждении кожи, сопровождающемся кровотечением
Умеренная, при неглубоких
повреждениях с "капельным" отделением кровиМинимальная, при поверхностной травматизации кожи и слизистых или попадании биологических жидкостей на слизистые оболочки
Назначение химиопрофилактики:
Назначается химиопрофилактика по схеме ВААРТ (3-4 препарата)
Возможно назначение химиопрофилактики
Химиопрофилактика не назначается
Слайд 12
Схема постконтактной профилкактике:
лопинавир/ритонавир (Калетра) + зидовудин/ламивудин (Дизаверокс) по
1 таблетке каждые 12 часов(курс 3 недели ) .
Если невозможно сразу назначить полноценную схему ВААРТ (ВысокоАктивная Антиретровирусная Терапия), начинается прием одного или двух имеющихся в наличии препаратов.
Использование невирапина и абакавира возможно только при отсутствии других препаратов.
Если единственным из имеющихся препаратов является невирапин, должна быть назначена только одна доза препарата - 0,2 г (повторный его прием недопустим), затем при поступлении других препаратов назначается полноценная химиопрофилактика.
Если химиопрофилактика начата с использованием абакавира, следует как можно быстрее провести исследование на реакцию гиперчувствительности к нему или провести замену абакавира на другой НИОТ. (СП 3.1.5.2826 – 10 «Профилактика ВИЧ-инфекции»).
Слайд 13
Отсутствие показаний для ПКП:
При ВИЧ-отрицательном статусе источника биологического
материала;
При попадании материала на кожу и отсутствии повреждения
кожных покровов;При неизвестном ВИЧ-статусе и отсутствии факторов риска заражения ВИЧ-инфекцией источника биологического материала;
Спустя 72 часа после аварийной ситуации;
При отказе пострадавшего от ПКП (оформляется письменно).
Контакт с неопасными биологическими жидкостями, не содержащими видимой крови (кал, слюна, моча, пот);
Профилактические мероприятия в лечебных учреждениях проводятся исходя из положения, что каждый пациент расценивается как потенциальный источник гемоконтактных инфекций (ВИЧ-инфекция, гепатиты В и С).
Поэтому должны соблюдаться общие меры предосторожности при работе с кровью, жидкостями организма (сперма, влагалищные выделения, любые жидкости с примесью крови, содержащие ВИЧ культуры и культуральные среды, синовиальная жидкость, цереброспинальная жидкость, плевральная жидкость, перикардиальная жидкость, амниотическая жидкость).
Слайд 14
Диспансерное наблюдение
Диспансерное наблюдение проводится в течение 1 года
с лабораторным исследованием крови на ВИЧ-инфекцию 1 раз через
3, 6, 9, 12 месяцев.Снятие с диспансерного учета производится при наличии 3-х отрицательных результатов обследования, на усмотрение врача-инфекциониста.
Врач-инфекционист о каждом случае взятия медработника на «Д» учет и назначения посттравматической химиопрофилактики в обязательном порядке сообщает в областной центр профилактики СПИД с указанием паспортных данных, характера аварии и перечня назначенных антиретровирусных препаратов (какие, сколько, откуда получены).
В период диспансерного наблюдения при получении первого положительного результата лабораторного исследования методом ИБ врач-инфекционист направляет данного медработника в ОЦПС для уточнения диагноза и стадии заболевания.