- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Болезни губ у детей. Клиника, диагностика и лечение
Содержание
- 2. План лекции:Классификация заболеваний губ.Собственно хейлиты (особенности клинического течения и лечения)Симптоматические хейлиты (особенности клинического течения и лечения).
- 3. Классификация заболеваний губ.Хейлит – доброкачественное воспалительное заболевание
- 4. Собственно хейлиты (особенности клинического течения заболевания губ
- 5. Клиника. Существуют 2 формы ЭХ – сухая
- 7. Экссудативная форма – выраженная болезненность, отек губ,
- 8. Лечение: терапия должна быть комплексной, иметь различия
- 9. Гландулярный хейлитЭто заболевание губ, преимущественно нижней, развивается
- 10. Клиника. Дети болеют гландулярным хейлитом редко. Имеет
- 12. Диагностика. при патогистологическом обследовании выявляется гипертрофия слюнных
- 13. Метеорологический хейлит.Причиной развития являются разнообразные метеорологические факторы.
- 15. Актинический хейлит.Это воспалительное заболевание губ, причиной которого
- 16. Лечение: необходимо избегать инсоляций. Назначают никотиновую кислоту,
- 17. Симптоматические хейлиты (особенности клинического течения и лечения) АтопическийЭкзематозныйКонтактныйПлазмоклеточныймакрохейлит при синдроме Мелькерсона-Розенталяхроническая трещина губ
- 18. Атопический хейлит.Один из симптомов атопического дерматита или
- 19. Клиника. При атопическом хейлите поражается красная кайма
- 21. Лечение. В лечении важное место отводится проведению
- 22. Экзематозный хейлит.Симптом общего экзематозного процесса, в основе
- 23. Клиника. Экзематозный хейлит может протекать остро, подостро
- 24. Скачать презентацию
- 25. Похожие презентации
План лекции:Классификация заболеваний губ.Собственно хейлиты (особенности клинического течения и лечения)Симптоматические хейлиты (особенности клинического течения и лечения).



















Слайд 2
План лекции:
Классификация заболеваний губ.
Собственно хейлиты (особенности клинического течения
и лечения)
Слайд 3
Классификация заболеваний губ.
Хейлит – доброкачественное воспалительное заболевание губ.
Различают две группы хейлитов: собственно хейлиты и симптоматические хейлиты.
Болезни
губ у детей возникают преимущественно в связи с нарушением физиологического состояния губ и неполным или неправильным дыханием. Хотя СОПР приспособлена к теплой и влажной среде, она подвержена высушиванию, воздействию низких температур, солнечных лучей, в связи с чем развиваются признаки воспаления СОПР и ККГ.А.А. Машкилейсон и О.А.Кутин разработали удобную классификацию. Все хейлиты разделяют на две группы:
собственно хейлиты – эксфолиативный, гландулярный, метеорологический, актинический
симптоматические хейлиты – поражения губ, являющиеся симптомами других заболеваний: атопический, экзематозный, контактный, плазмоклеточный, макрохейлит как синдром Мелькерсона-Розенталя, хронические трещины губ, хейлиты при ихтиозе и гиповитаминозе
Слайд 4 Собственно хейлиты (особенности клинического течения заболевания губ у
детей)
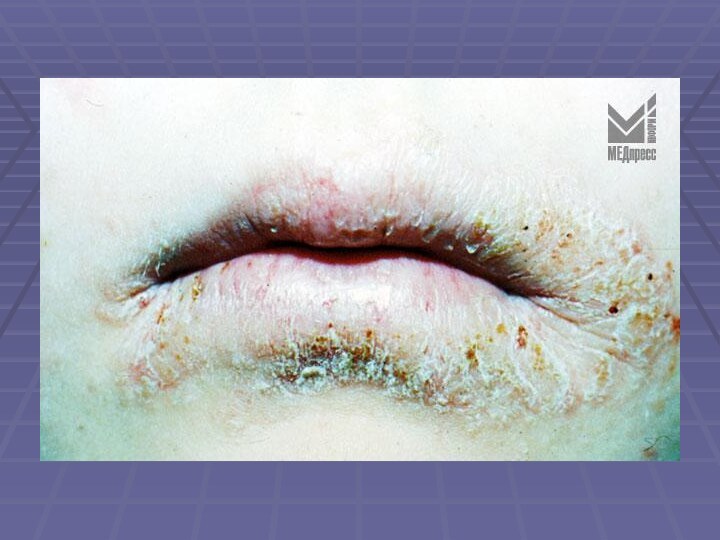
Эксфолиативный хейлит – это хроническое заболевание, при котором поражается
только красная кайма губ. Впервые это заболевание было описано в 1900г. под названием «персистирующая десквамация губ». Этим заболеванием болеют дети от 3 лет и старше.Этиология и патогенез. Большинство исследователей считают, что в основе заболевания лежат нейрогенные механизмы. Исследование психоэмоциональной сферы у детей, больных ЭХ выявило у них тревожно-депрессивный синдром. Фиброз соединительной ткани, возможно, лежащий в основе патологических изменений, могут быть обусловлен различными факторами воспалительными, иммуноаллергическими, метаболическими, генетическими.
Слайд 5 Клиника. Существуют 2 формы ЭХ – сухая и
экссудативная. ЭХ имеет характерную локализацию. Патологические изменения локализуются на
ККГ, причем поражается часто от линии Клейна до ее середины. Зона поражения имеет вид ленты от одного угла рта до другого. Часть ККГ, прилежащая к коже, а также углы рта остаются непораженными. Процесс никогда не переходит на кожу и СОПР.Сухая форма – появляется застойная гиперемия на поверхности ККГ, на которой в зоне поражения образуются сухие полупрозрачные слюдообразные чешуйки серого или серо-коричневого цвета, прикрепленные своим центром к ККГ и несколько отстающие по краям. Губы сухие, постоянно шелушатся. Чешуйки легко снимаются – поверхность застойно-красная. Через 5-7 дней чешуйки образуются вновь. Течение длительное, без склонности к ремиссии или самоизлечению. Сухая форма может трансформироваться в экссудативную.
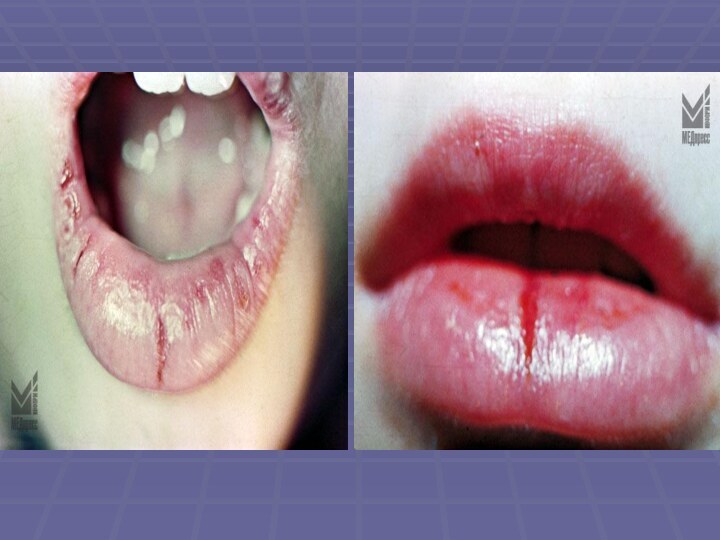
Слайд 7 Экссудативная форма – выраженная болезненность, отек губ, гиперемия.
В зоне Клейна образуется обилие чешуек и порок серо-желтого,
желто-коричневого цвета, которые покрывают пластом зону поражения. Иногда корки достигают значительных размеров и свисают с губы в виде фартука. После снятия корок – ярко-гиперемированная поверхность, без эрозий, что является отличительной чертой ЭХ. Больных детей беспокоит чувство жжения, болезненность губ, особенно при смыкании.Причиной выраженных экссудативных явлений считают резкое увеличение проницаемости капилляров. Патогистологически отмечают акантоз, пара- и гиперкератоз. Характерно большое количество светлых клеток в шиповатом слое эпителия (со сниженной метаболической активностью). Отмечается разрыхление эпителиального слоя и образование в нем обширных щелей вследствие внутриклеточного лизиса, что способствует увеличению экссудации.
Слайд 8 Лечение: терапия должна быть комплексной, иметь различия при
сухой и экссудативной формах.
Важное значение отводится средствам, воздействующим на
психоэмоциональную сферу: назначают транквилизаторы – фенозепам по 0,0005г 3 раза в день, сибазон по 0,0005г 3 раза в день, триоксазин по 0,03г 3 раза в день, эмпиум по 0,01г 3 раза в день. Местно детям с сухой формой – индифферентные мази.Для экссудативной формы – комплексное, включающее воздействие пограничными лучами (излучение Букки) – по 2гр 2 раза в неделю, суммарная доза от 16 до 30гр. (Пирогенал в/м с 50 МПД и прибавляя по 100 МПД через день, доводя однократную дозу до 1000-1500 МПД). 3-4 курса с перерывом 6-8 мес, рефлексотерапию.
Слайд 9
Гландулярный хейлит
Это заболевание губ, преимущественно нижней, развивается вследствие
гиперплазии, гиперфункции, а иногда гетерогонии слюнных желез в области
ККГ и переходной зоне (зона Клейна).Этиология и патогенез. Первичный гландулярный хейлит представляет собой заболевание, которое многие авторы связывают с врожденной аномалией слюнных желез. Развитие вторичного гландулярного хейлита связано с тем, что воспалительный инфильтрат, характерный для основного заболевания, раздражает железистую ткань и вызывает ее гиперплазию и гиперфункцию.
Слайд 10 Клиника. Дети болеют гландулярным хейлитом редко. Имеет типичную
клиническую картину. В области перехода слизистой оболочки в ККГ,
а иногда на ККГ видны расширенные устья слюнных желез в виде красных точек, из которых выделяются капли слюны – симптом «капель росы». Иногда вокруг устье слюнных желез развивается лейкоплакия в виде колец, а в некоторых случаях ККГ ороговевает на большом протяжении.Вследствие частого увлажнения губы слюной и испарения последней развивается сухость ККГ, появляются мацерации, трещины и эрозии. Затем СОПР и ККГ могут постепенно ороговевать. Вначале это происходит вокруг устьев выводных протоков слюнных желез, а затем диффузно. При длительном течении возможно неблагоприятное течение с развитием предраковых поражений.
Слайд 12 Диагностика. при патогистологическом обследовании выявляется гипертрофия слюнных желез
с небольшой воспалительной инфильтрацией, в основном вокруг их выводных
протоков. У некоторых детей в эпителии наблюдаются акантоз и паракератоз.Лечение. Используют противоспалительные стероидные мази (преднизолоновая, гидрокортизоновая, нафталанная). Лечение вторичного ГХ предусматривает лечение основного заболевания.
Прогноз благоприятный.
Слайд 13
Метеорологический хейлит.
Причиной развития являются разнообразные метеорологические факторы. Важную
роль играет длительность воздействия этих факторов и конституционные особенности
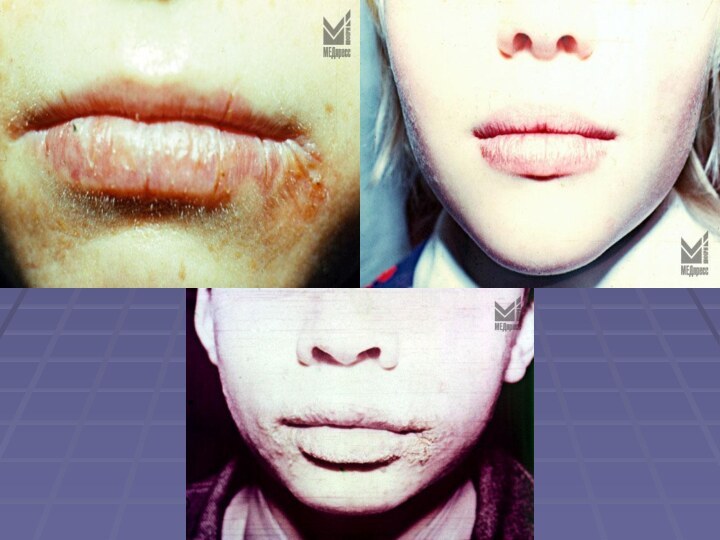
кожи. У детей встречается часто.Клиника. Поражается ККГ на всем протяжении. ККГ гиперемирована и инфильтрирована, сухая, часто покрыта мелкими чешуйками. Больных беспокоит сухость губ, чувство стягивания, шелушение. Длительное воздействие неблагоприятных факторов способствует появлению эрозии и трещин.
Гистологически в эпителии определяется гиперплазия, местами с небольшим ороговением, инфильтрация стромы.
Лечение. Избегать вредных воздействий метеофакторов. Назначают никотиновую кислоту, В2, В6, В12, небольшие дозы местно кортикостероидов.
Слайд 15
Актинический хейлит.
Это воспалительное заболевание губ, причиной которого является
наличие повышенной чувствительности к УФ лучами. У детей встречается
часто.Этиология и патогенез. Основной причиной является развитие аллергической реакции замедленного типа к УФ лучам. Характерна сезонность течения АХ.
Клиника. Существует сухая и экссудативная формы актинического хейлита.
Сухая форма проявляется сухостью нижней челюсти; верхняя челюсть и кожа поражается редко. Поражение захватывает всю поверхность ККГ, она становится ярко-красной, покрывается мелкими, сухими, серебристо-белыми чешуйками. В последующем возможно появление ссадин, эрозий. У некоторых детей образуются на ККГ участки гиперкератоза, а иногда веррукозные разрастания.
Экссудативная форма характеризуется появлением на отечной гиперемированной поверхности ККГ нижней челюсти ярко-красных эритем, мелких пузырьков, мокнущих эрозий, покрывающихся корками. Детей беспокоят зуд, жжение, болезненность губ.
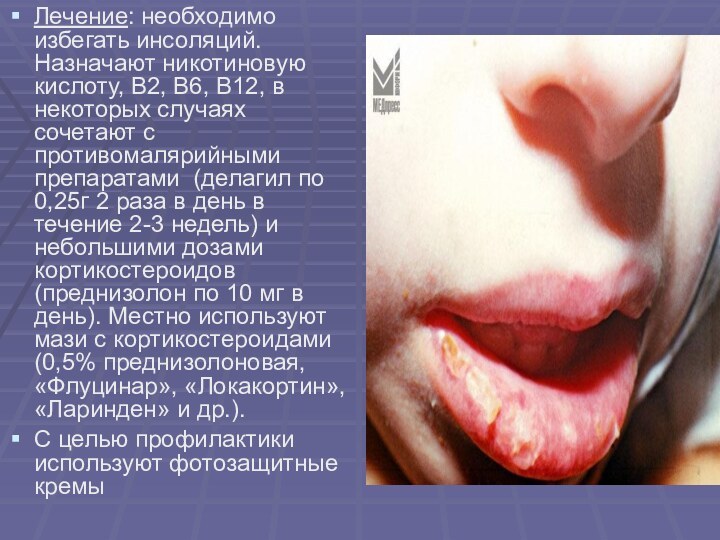
Слайд 16 Лечение: необходимо избегать инсоляций. Назначают никотиновую кислоту, В2,
В6, В12, в некоторых случаях сочетают с противомалярийными препаратами
(делагил по 0,25г 2 раза в день в течение 2-3 недель) и небольшими дозами кортикостероидов (преднизолон по 10 мг в день). Местно используют мази с кортикостероидами (0,5% преднизолоновая, «Флуцинар», «Локакортин», «Ларинден» и др.).С целью профилактики используют фотозащитные кремы
Слайд 17
Симптоматические хейлиты (особенности клинического течения и лечения)
Атопический
Экзематозный
Контактный
Плазмоклеточный
макрохейлит при
синдроме Мелькерсона-Розенталя
хроническая трещина губ
Слайд 18
Атопический хейлит.
Один из симптомов атопического дерматита или нейродермита.
Заболевания чаще встречаются у детей и подростков обоего пола
в возрасте от 7 до 17 лет.Этиология и патогенез. В развитии заболевания несомненная роль принадлежит генетическим факторам, аллергенами могут быть пищевые продукты, медикаменты, бытовая пыль, пыльца растений, микроорганизмы и др. более редкими аллергенами являются физические и бактериальные факторы, а также аутоаллергены.
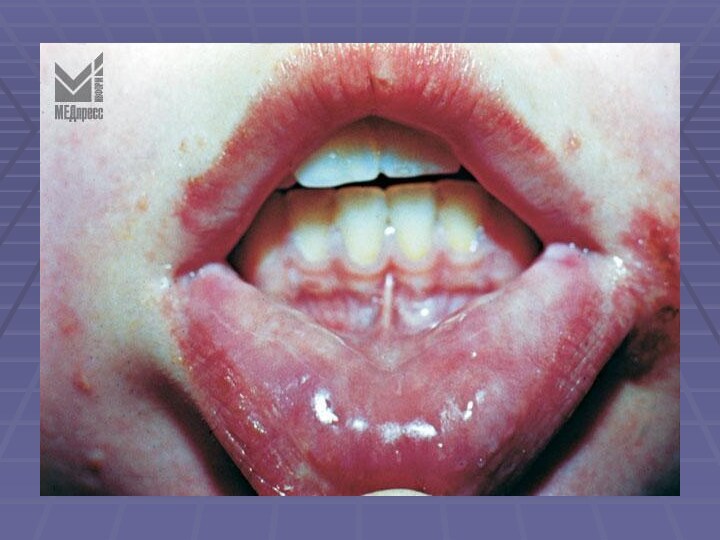
Слайд 19 Клиника. При атопическом хейлите поражается красная кайма губ
с вовлечением в патологический процесс прилегающих участков кожи, причем
в области углов рта поражение проявляется наиболее интенсивно. ККГ инфильтрируется, шелушится мелкими чешуйками. Инфильтрация и сухость губ со временем приводит к образованию трещин и борозд. Процесс никогда не переходит на СОПР. Изменения губ часто сочетаются с сухостью, шелушением кожи лица. Дети с атопическим хейлитом предъявляют жалобы на зуд, жжение, шелушение ККГ.Атопический хейлит протекает длительно, обострения заболевания возникают преимущественно в осенне-зимний период, летом обычно наступает ремиссия. К окончанию периода полового созревания (к 19-20 годам) у большинства больных наблюдается самоизлечение, однако и у них в дальнейшем могут наблюдаться незначительные периодические обострения, особенно в углах рта.
Слайд 21 Лечение. В лечении важное место отводится проведению десенсибилизирующей
терапии. Внутрь назначают антигистаминные препараты (супрастин, диазолин, кларитин, фенкарол).
При длительном упорном течении – внутрь можно назначать кортикостероидные препараты сроком на 2-3 нед. (преднизолон детям 8-14 лет, по 10-15мг в сутки или дексаметазон). Используют также внутривенные вливания 30% р. тиосульфата натрия (по 5-10мл ежедневно на курс до 10 инъекций). Гистаглобулин курсами 6-8 инъекции, п/к 2 раза в неделю в возрастающих дозах, начиная с 0,2мл до 1 мл. внутрь вит. В2, В6, В12. местно применяют кортикостероидные мази 4-5 раз в день. Применяют пограничные лучи Букки
Слайд 22
Экзематозный хейлит.
Симптом общего экзематозного процесса, в основе которого
лежит воспаление поверхностных слоев кожи нейроаллергической природы.
Этиология и патогенез:
экзема губ является проявлением общего экзематозного процесса, т.е. заболевания, которое Л.Н.Машкиллейсон определил как воспаление поверхностных слоев кожи нервно-аллергической природы, возникающее в результате действия внешних и внутренних раздражителей и клинически проявляющихся краснотой и пузырьками, сопровождающимся зудом, гистологически – спонгиозом с образованием пузырьков в шиповатом слое эпидермиса. Аллергенами могут быть различные вещества.Слайд 23 Клиника. Экзематозный хейлит может протекать остро, подостро и
хронически. Поражение ККГ может сочетаться с поражением кожи лица
или быть изолированным.Острая стадия заболевания характеризуется полиморфизмом: везикулы, мокнутия, корочки, чешуйки. Процесс сопровождается значительным отеком губ. В этой стадии дети жалуются на зуд, жжение, отек и гиперемию. Характерно распространение процесса на кожу, прилегающую к ККГ.
Переход заболевания в хроническую форму характеризуется уменьшением воспалительных явлений ККГ и участки поражения на коже вокруг угла уплотняются за счет воспалительной инфильтрации, появляются узелки, чешуйки. Высыпания везикул прекращаются, возникает шелушение. Все симптомы экзематозного хейлита развиваются на неизлеченных губах.
Лечение: десенсибилизирующие, седативные препараты. Местное лечение – кортикостероиды (мази, аэрозоли), кортикостероиды + антибиотики.