Слайд 2
Введение
1. Лечение основного заболевания
2. Снижение давления в легочной
артерии
3. Оксигенотерапия
4. Коррекция гемостазиологических нарушений
5. Лечение сердечной недостаточности
6. Оперативные вмешательства
7. Прогноз
Список литературы
Содержание
Слайд 3
Легочное сердце (cor pulmonale) - это патологическое состояние,
развивающееся вследствие легочной артериальной гипертензии, обусловленной патологией бронхолегочного аппарата,
сосудов легких или торако-диафрагмальными нарушениями; которое проявляется гиперфункцией правого желудочка сердца, его гипертрофией и/или дилатацией, и формированием правожелудочковой сердечной недостаточности.
Введение
Слайд 4
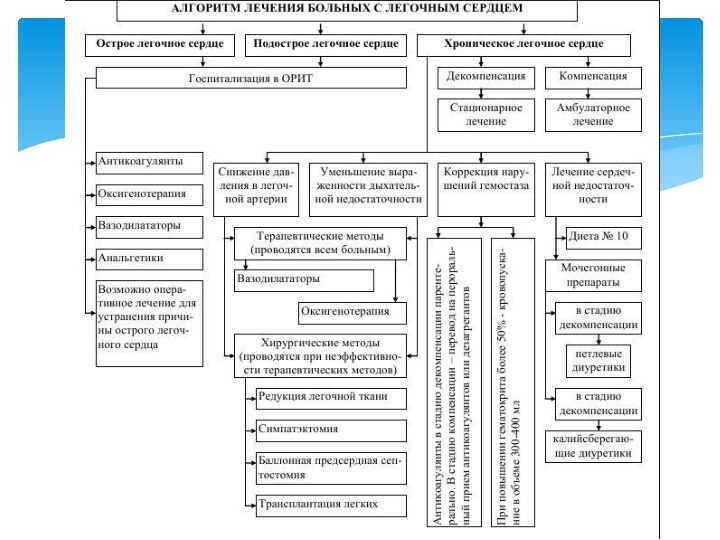
В основе лечения больных с легочным сердцем лежат
лечебные мероприятия, направленные на:
– лечение основного заболевания, явившегося
причиной развития легочного сердца,
– снижение давления в легочной артерии и проявлений дыхательной недостаточности,
– коррекция гемостазиологических нарушений,
– лечение сердечной недостаточности.
Несмотря на достигнутые за последние десятилетия очевидные успехи в терапии ЛС, смертность больных остается высокой.
Слайд 6
1.Лечение ТЭЛА, как основной причины ОЛС, проводится в

условиях реанимационного отделения. При постановке диагноза ТЭЛА необходимо:
–
снять болевой приступ анальгетиками,
– при нарастающем цианозе проводить оксигенотерапию,
– отменить препараты, вызывающие снижение ЦВД за счет венозной вазодилатации (морфин, диуретики, нитроглицерин),
– обеспечить адекватный приток крови к правым отделам сердца посредством инфузии растворов с высокой молекулярной массой, способствующих улучшению реологических свойств крови,
– оценить возможность и необходимость тромболитической терапии (стрептокиназа, урокиназа, анизоилированный плазминоген–стрептокиназный активаторный комплекс, тканевой активатор плазминогена, альтеплаза, проурокиназа),
– назначить прямые антикоагулянты (гепарин, низкомолекулярных гепарины - надропарин, дальтепарин, эноксапарин) в течение 7 дней, затем за 2–е суток до отмены прямых антикоагулянтов необходимо назначить непрямые антикоагулянты на период не менее 3-х месяцев под контролем международного нормализованного отношения,
– в отдельных случаях возможно удаление эмбола из легочной артерии хирургическим путем (тромбоэмболэктомия). Альтернативой хирургическому вмешательству в некоторых ситуациях может быть бужирование тромбоэмбола в легочной артерии с помощью катетера Фогерти.
1. Лечение основного заболевания
Слайд 7
2. Лечение бронхолегочной патологии.
При бронхолегочной патологии используют:
медикаментозные и хирургические методы лечения в зависимости от этиологии
заболевания. Терапия больных ХОБЛ, течение которой осложнилось развитием ХЛС, должна быть ранней, комплексной, рациональной, индивидуальной, многоэтапной.
Следует отметить, что крупномасштабные многоцентровые исследования по оценке эффективности различных методов и способов лечения больных ХЛС не проводились.
Слайд 8
1. Назначение вазодилататоров:
1. Производные ксантина. В

настоящее время наиболее широко применяемым является теофиллин. Теофиллин, снижает
давление в легочной артерии и оказывает положительное инотропное действие на миокард, как правого, так и левого желудочков. Больным ХОБЛ с признаками ХЛС пролонгированные формы препарата назначаются на длительный срок, доза подбирается индивидуально: начальная - 200 мг каждые 12 часов, затем производится титрование дозы до 13 мг/кг в 2 приема под контролем частоты сердечных сокращений. Для избегания токсических побочных эффектов теофиллина (тахикардия, аритмогенный эффект, судороги) необходимо помнить о том, что клиренс теофиллина замедляется во время острой вирусной инфекции и под влиянием интерферона, у больных с циррозом печени, застойной сердечной недостаточностью или острым застоем в легких. А также при комбинировании с антибиотиками из группы макролидов. При обострении обструктивного синдрома, усугубляющего альвеолярную гипоксию, производные ксантина назначаются парентерально до снятия обострения. Однако прием производных ксантина ограничен необходимостью мониторирования концентрации лекарственного вещества в крови.
2. Снижение давления в легочной артерии и проявлений дыхательной недостаточности
Слайд 9
2. Антагонисты кальция. Благоприятный эффект антагонистов кальция связан
со снижением давления в системе малого круга кровообращения и
уменьшением скорости ремоделирования правого желудочка, но наряду с этим возможно снижение сократимости правого желудочка и нарастание правожелудочковой недостаточности. Назначение антагонистов кальция пациенту считается перспективным, если через 1 месяц приема по данным ЭхоКГ наблюдается снижение легочного сосудистого сопротивления на 20%, давления в легочной артерии - на 5-10 мм рт.ст., а сердечный выброс не изменяется или увеличивается. Чаще используют недигидропиридиновые антагонисты кальция, поскольку они обладают свойством урежать частоту сердечных сокращений. Например, препарат продленного действия верапамил SR, применяемый 1 раз в сутки в дозе 240-480 мг.
Слайд 10
3. Нитраты применяются редко поскольку длительный прием нитратов
не всегда оказывает влияние на давление в легочном стволе,
вызывает уменьшение венозного возврата к сердцу и легочного кровотока, что сопровождается снижением рО2 в крови. С другой стороны, снижение преднагрузки на левый желудочек ведет к улучшению насосной функции правого. По данным Сильвестрова В.П. нитраты рационально применять только у больных ХЛС с гиперкинетическим типом гемодинамики, поскольку их прием вызывает снижение ударного объема, фракции выброса и сердечного индекса. Кроме того, нитраты вызывают венозный застой на периферии, что приводит к усилению отеков нижних конечностей у больных декомпенсированным ХЛС. Применяют: нитросорбид — 20 мг 4 раза в день, сустак-форте — 6.4 мг 4 раза в день.
Слайд 11
4. Ингибиторы ангиотензинпревращающего фермента (ИАПФ). Опыт применения ИАПФ
у больных ХЛС свидетельствует о том, что прием препаратов
этой группы сопровождается нормализацией артериальной гипертензии, снижением легочной гипертензии, влияет на ремоделирование правого желудочка, улучшают качество жизни. Кроме того, от препарата следует ожидать гемодинамическую разгрузку сердца за счет уменьшения общего периферического сосудистого сопротивления, в том числе в малом круге кровообращения, положительное влияние на систему гемостаза и функцию эндотелия. Назначение ИАПФ рекомендуется на поздних стадиях ХЛС при присоединении вторичного эритроцитоза, чаще всего назначается каптоприл (капотен) по 12.5-25 мг 3 раза в день, эналаприл — по 2.5-5 мг 1-2 раза в сутки. Из антагонистов при высокой легочной гипертензии (свыше 40 мм рт.ст.) в настоящее время рекомендуется назначение лозартана в дозе 12,5-50 мг/сут.
Слайд 12
5.Простагландины и оксид азота. В крупных пульмонологических и
кардиологических центрах в качестве селективных вазодилататоров, действующего исключительно на
сосуды малого круга кровообращения, используются простагландин Е1 и NO. Ограничение данных способов снижения легочной гипертензии заключается в необходимости длительного непрерывного введения препаратов (парентерально или ингаляционно) и отсутствие портативных источников NO, что предопределяет невозможность использования их в амбулаторных условиях.
Слайд 13
6. Другие лекарственные препараты, используемые при легочной гипертензии.

– у пациентов с высокой легочной гипертензией в виде
курсов возможно применение синтетических аналогов простациклина - трепростинила, берапроста и илопроста. Трепростинил - стабильный аналог эпопростенола (начальная доза - 5-10 нг/кг/мин, в дальнейшем постепенно увеличивается до 30 нг/кг/мин), который можно назначать как внутривенно, так и подкожно. Обычно трепростинил вводится подкожно с помощью миниатюрного инфузомат. Берапрост - стабильный аналог простациклина, который можно назначать внутрь. Илопрост - стабильный аналог простациклина, который можно назначать внутривенно, внутрь и в ингаляциях.
– при повышении давления в легочной артерии свыше 36 мм рт. ст. рекомендуется назначение неселективного блокатора эндотелиновых рецепторов Бозентана в дозе 62,5 мг 2 раза в день.
– силденафил (виагра) является мощным селективным ингибитором фосфодилэстеразы 5-го типа. Силденафил в дозе 20, 40 и 80 мг 3 раза в день снижает среднее давление в легочной артерии на 3-5 мм рт.ст., кроме того, при продолжительности лечения не менее 3-х месяцев препарат обладает антипролиферативными свойствами.
Слайд 14
Резкое медикаментозное снижение легочной гипертензии может приводить к
ухудшению газообменной функции легких и увеличению шунта венозной крови
за счет усиления перфузии недостаточно вентилируемых участков легких. Поэтому ряд авторов рассматривает умеренную легочную гипертензию при ХЛС как компенсаторный механизм вентиляционно-перфузионной дисфункции, а назначение вазодилататоров начинать с малых доз, постепенно увеличивая, доводя до максимально переносимой. В целом назначение вазодилататоров эффективно лишь у части больных. Предполагают, что «неответ» на вазодилатирующую терапию может быть обусловлен:
1. наличием необратимых изменений легочных сосудов (фиброз),
2. тромбозом микроциркуляторного русла вследствие нарушений в системе гемостаза, закономерно формирующихся у больных ХЛС. И если фиброз легочных сосудов является необратимым процессом и не поддается лечению, то нарушения в системе гемостаза требуют адекватной медикаментозной коррекции.
Слайд 15
1. Концентраторы кислорода. При выраженной дыхательной недостаточности показана
"непрерывная" оксигенотерапия продолжительностью 19 и более часов в сутки.
Рекомендуется подача кислорода через носовой катетер или маску, что позволяет достичь быстрого насыщения крови кислородом. Концентрация вдыхаемого кислорода подбирается таким образом, чтобы поддерживать PaО2 в крови в диапазоне 65-80 мм рт. ст. (насыщение кислородом на уровне 91-95%). Для обеспечения непрерывной оксигенотерапии в стационаре существует централизованная подача кислорода. В домашних условиях лучшим является использование современных портативных кислородных концентраторов.
3. Оксигенотерапия
Слайд 17
Следует иметь в виду, что у больных ХЛС
насыщение артериальной крови кислородом часто уменьшается во время сна,
а также при физической нагрузке, поэтому необходимо увеличивать подачу кислорода на 1 л/мин в ночное время, а также во время нагрузки. Продолжительность оксигенотерапии составляет, по меньшей мере - 3-5 недель, иногда может потребоваться 2-3-х месячный курс или постоянное применение. Длительная оксигенотерапия должна назначаться как можно раньше с целью уменьшения газовых расстройств, снижения артериальной гипоксемии и нарушений гемодинамики в малом круге кровообращения, что позволяет приостановить прогрессирование легочной гипертензии и ремоделирование легочных сосудов, повышает выживаемость и улучшает качество жизни больных.
Слайд 18
Гораздо менее эффективным является использование кислородных подушек или
кислородных баллончиков. Кислородный баллончик – это эффективный способ улучшить
свое самочувствие в любом месте в любое время: в транспорте, на природе, дома, во время путешествия. Компактный кислородный баллончик не занимает много места в сумке, его удобно носить с собой и он прост в применении (рис. 12).
Слайд 19
1. Применение антикоагулянтов и антиагрегантов. Учитывая высокую вероятность

тромбоэмболических осложнений, пациентам с ХЛС в период обострения бронхолегочной
патологии показана длительная антикоагулянтная терапия. В стационаре рекомендуется использовать низкомолекулярные гепарины (эноксапарин, фраксипарин), которые вводят подкожно по 0,4 мл 1-2 раза в день. Амбулаторно используются антикоагулянты непрямого действия (например, варфарин). Начальная доза варфарина составляет 2,5-5 мг, дальнейший режим дозирования устанавливается индивидуально под контролем МНО до уровня 1,7-2,2. Полная доза препарата должна даваться 1 раз после вечернего приема пищи. Особенно показано назначение варфарина пациентам с выраженной дыхательной недостаточностью, вынужденных соблюдать постельный режим. При ЛС следует по возможности избегать назначения ингибиторов циклооксигеназы (аспирина), а если аспирин назначается, то в малых дозах 30-75 мг/сут. Данных о применении блокаторов АДФ-рецепторов (тиклопидина и клопидогреля) у больных ХЛС на сегодняшний день нет. Как правило, на амбулаторном этапе лечения должного внимания необходимости диагностики и медикаментозной коррекции гемостазиологических нарушений у больных ХЛС не уделяется.
4.Коррекция гемостазиологических нарушений
Слайд 20
2. Кровопускание используется в качестве паллиативной меры при
развитии у больных ХЛС вторичного эритроцитоза (гематокрит до 50-55%
и выше). Кровопускание рекомендуется при гематокрите свыше 60%, в объеме 200-400 мл. Цель кровопускания - снизить гематокрит до уровня ниже 50%. После кровопускания удаленную кровь замещают равным объемом 5% раствора глюкозы, физиологического раствора, низкомолекулярных декстранов (декстран-40 и др.) или гидроэтил-крахмала.
Слайд 21
Лечение сердечной (правожелудочковой) недостаточности при ОЛС
имеет вспомогательное значение. До настоящего момента не разработаны стандарты
лечения ХЛС, поэтому лечение зачастую проводится по стандартам терапии сердечной недостаточности ишемического генеза. Уменьшение проявлений правожелудочковой недостаточности заключается собственно в уменьшении выраженности венозного застоя в большом круге кровообращения.
Диета. При наличии у пациента рефрактерных к лечению отеков показано ограничение потребления слои и воды. При декомпенсации ХЛС рекомендуется низкоуглеводная диета, поскольку доказано ее положительное влияние на чувствительность дыхательного центра к двуокиси углерода и умеренный диуретический эффект.
5. Лечение сердечной (правожелудочковой) недостаточности
Слайд 22
Лекарственная терапия:
– мочегонные средства показаны при
наличии признаков застойной сердечной недостаточности; если диуретики применяются часто,
преимущества имеют калийсберегающие препараты (верошпирон, триампур).
При длительном применении мочегонных возможно развитие метаболического алкалоза, который усиливает дыхательную недостаточность за счет уменьшения стимулирующего действия СО2 на дыхательный центр. Кроме того, при приеме диуретиков снижается мукоцилиарный клиренс, ухудшаются реологические свойства крови.
Слайд 23
При декомпенсации ХЛС показано назначение петлевых
диуретиков (фуросемида) в сочетании с высокими дозами блокаторов альдостероновых
рецепторов (спиронолактон в дозе 100-200 мг/сут). В случае развития тяжелого метаболического (гипохлоремического) алкалоза на фоне приема петлевых диуретиков необходимо назначение ингибиторов карбоангидразы (диакарб). Самостоятельного значения ингибиторы карбоангидразы в лечении пациентов с ХЛС не имеют.
Тиазидные диуретики назначаются редко в связи с малой эффективностью и большой выраженностью гипокалиемии. При подборе дозы мочегонных препаратов нужно учитывать, что превышение баланса "выпито/выделено" в сторону последнего более чем на 600 мл заметно увеличивает риск тромбоэмболических осложнений, особенно при полицитемии. Кроме того, учитывая генез отеков при ЛС, неэффективность высоких доз мочегонных средств, является поводом к увеличению интенсивности кислородотерапии, а не повышению доз мочегонных препаратов.
Слайд 24
–назначение глюкокортикоидов при хроническом легочном сердце обосновывается
развивающейся вследствие гиперкапнии и ацидоза дисфункцией коры надпочечников: наряду
с гиперпродукцией альдостерона отмечается снижение выработки глюкокортикоидов. Поэтому назначение небольших доз глюкокортикостероидов (5-10 мг в сутки) показано прирефрактерной недостаточности кровообращения с резистентностью к обычным дозам диуретиков.
Слайд 25
– препараты калия применяют при гипокалиемии и лечении

фуросемидом.
– сердечные гликозиды назначаются с большой осторожностью, поскольку
гипоксемия, гиперкапния и ацидоз повышают чувствительность миокарда к токсическому действию гликозидов. Вопрос о целесообразности применения сердечных гликозидов в лечении больных ХЛС остается спорным, поскольку на фоне лечения ими существенного изменения гемодинамики у больных ХЛС не происходит, однако, чаще встречаются симптомы дигиталисной интоксикации. Причем, урежение ЧСС не может быть критерием эффективности применения сердечных гликозидов при декомпенсации ХЛС, а их использование оправдано при развитии сопутствующей недостаточности левого желудочка. Во избежание развития фибрилляции желудочков внутривенное введение сердечных гликозидов нельзя сочетать с одновременным введением эуфиллина, препаратов кальция. По той же причине не следует вводить внутривенно сердечные гликозиды на фоне интоксикации адреномиметиками у больных с бронхиальной обструкцией (астматический статус). Поддерживающая терапия дигоксином у больных с декомпенсированным ХЛС подбирается с учетом снижения толерантности к токсическому действию препаратов в случае нарастания дыхательной недостаточности.
Слайд 26
– Физические нагрузки и гипоксия.
Пациентам с ХЛС
рекомендуется дозировать физические нагрузки таким образом, чтобы не допускать
возникновения выраженной одышки, обмороков или болей в грудной клетке. Следует избегать изометрических физических нагрузок, а также избыточной активности после еды и в жаркую или холодную погоду. Гипоксия усиливает легочную вазоконстрикцию, поэтому следует избегать пребывания даже в условиях умеренной гипобарической гипоксии, которая начинается на высоте от 1500 до 2000 м над уровнем моря. Необходимо учитывать, что полеты пассажирских самолетов обычно проходят на высоте от 1600 до 2500 м, т.е. в условиях умеренной гипербарической гипоксии. Поэтому во время полета больным ХЛС следует вдыхать кислород.
Слайд 27
1. Баллонная предсердная септостомия - создание дефекта в
межпредсердной перегородке - рекомендуется для лечения больных с тяжелым
течением ХЛС с высокой легочной гипертензией, у которых рецидивируют обмороки и/или сохраняется выраженная правожелудочковая недостаточность, несмотря на все доступные методы лечения. В большинстве случаев эта паллиативная процедура выполняется перед трансплантацией легких.
2. Симпатэктомия позволяет снизить давление в легочной артерии на 5 мм.рт. ст.
3. Трансплантация легких (или сердца и легких) применяется для лечения ХЛС у больных, которые рефрактерны ко всем доступным методам лечения.
4. Редукция легочной ткани проводится у больных с выраженной эмфиземой легких с целью уменьшения емкости сосудистого русла легких и восстановления баланса вентиляция/перфузия.
6.Оперативные вмешательства
Слайд 28
Прогноз ОЛС всегда серьезный. ТЭЛА представляет непосредственную угрозу

жизни больного, но если она не завершается смертельным исходом,
то большинство признаков ОЛС регрессирует, как правило, в течение первой недели, а при эффективном лечении и в случаях поражения артерий некрупного калибра - в течение первых двух суток. Аналогична динамика ОЛС при пневмотораксе, астматическом статусе.
В случае подострого ЛС прогноз плохой как для трудоспособности больного (она резко ограничивается практически сразу), так и для жизни в ближайшие месяцы или 3-5 лет, что связано с неизлечимостью и прогрессирующим характером основных заболеваний, приведших к развитию ЛС. При ранней диагностике и адекватном лечении прогноз у части больных с ТЭЛА благоприятен. Летальность определяется в значительной мере фоновыми заболеваниями сердца и легких, чем собственно ТЭЛА. У больных с массивной эмболией, правожелудочковой недостаточностью и артериальной гипотензией госпитальная летальность остается высокой - 32%. Хроническая легочная гипертензия развивается менее чем у 1% больных.
7. Прогноз
Слайд 29
Прогноз хронического легочного сердца зависит от течения основного
заболевания и степени легочной гипертензии. При наличии развернутой клинической
картины ХЛС двухлетняя выживаемость составляет 45% (при отсутствии отеков ног - 70%). Продолжительность жизни больных с ХЛС и отеками ног в среднем составляет 1,3-3,8 года. Развитие ХЛС при хронических неспецифических заболеваниях легких носит прогрессирующий характер и ухудшает их прогноз.