Слайд 2
Эпидемическая обстановка по менингококковой инфекции в последние 5
лет была в целом благополучной.
В России заболеваемость генерализованными
формами менингококковой инфекции (ГФМИ) стабилизировалась на уровне до 2,0-2,3 на 100 тыс. населения.
В настоящее время существует несколько зон, в которых сохранялось неблагополучие по МИ. В первую очередь, это группа дальневосточных областей, расположенных недалеко от границы с Китаем и Монголией (Хабаровский и Приморский край, Магаданская и Амурская область, Бурятия и др.). Здесь заболеваемость в отдельные годы достигала 6-8 случаев на 100 тыс. населения. Другим регионом со стабильно высокой заболеваемостью, от 3 до 4 на 100 тыс., является север европейской части России - Архангельская и Мурманская области.
Слайд 3
Заболеваемость менингококковой инфекцией в мире по-прежнему определяется, в
первую очередь, эпидемиями в странах "менингитного пояса": Буркина-Фасо в
2001-2003 гг., Нигере в 2002-2003 гг., Эфиопии в 2001-2002 гг., Бенине в 2001 г., Судане в 1999 г. и других.
С 2000 г. в Африке наблюдается резкий подъем заболеваемости МИ, вызванной менингококками серогруппы W135, хотя ранее считалось, что эти менингококки ответственны только за спорадические случаи.
усложняют ситуацию вспышки МИ, вызванной менингококками серогруппы Х, в 1997 г. в Нигере и в 2000 г. в Гане (нет вакцины).
Слайд 4
Морфология
Менингококки часто присутствуют в носоглотке, не вызывая патологических
явлений, но могут стать причиной развития воспалительных процессов
Это аэробные
грамотрицательные диплококки, окруженные капсулой,
имеют фимбрии,
неподвижны
Слайд 5
Neisseria meningitidis
Облигатные аэробы (цитохромоксидаза позитивны), капнофилы
Биохимически малоактивны
Растут на
обогащенных питательных средах: кровяной агар (на кровяном агаре не
дают гемолиза), шоколадный агар
5% СО2 стимулирует их рост.
.
N. Meningitidis рост на шоколадном агаре
N. Meningitidis рост на кровяном агаре
Слайд 6
N. мeningitidis рост на шоколадном агаре
Слайд 7
Резистентность
Мало устойчивы к внешним воздействиям.
Прямые солнечные лучи,
температура ниже 22°, высыхание, действие дезинфицирующих средств приводят к
его быстрой гибели
Слайд 8
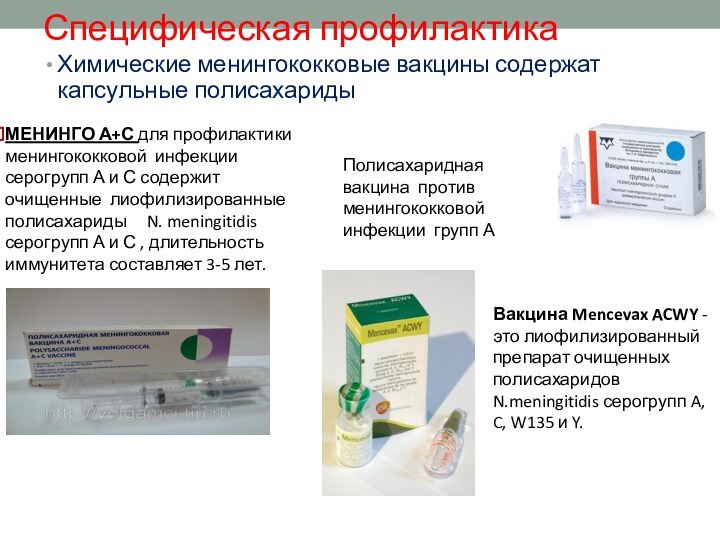
Антигены
По специфичности капсульных полисахаридов (капсульный антиген) выделяют 13
серогрупп
Иммунитет стойкий, группоспецифический
Наиболее часто менингококковую инфекцию вызывают представители
серогрупп А, В, С, Х, Y и W-135
Ведущее значение в эпидемическом подъеме заболеваемости принадлежит менингококкам серогруппы А.
Слайд 9
Факторы патогенности
Адгезивность –фимбрии и белки наружноймембраны
Белки наружной мембраны -
участвуют в адгезии, способствуют проникновению менингококка внутрь клетки и
участвуют в обменных процессах между паразитом и клеткой хозяина (метаболизм железа, меди, цинка и т.д.).
Колонизации менингококка на слизистой оболочке способствуют факторы микробного антагонизма: бактериоцины, оксидаза и каталаза.
Антифагоцитарные факторы – полисахаридная капсула
Ферменты инвазии: гиалуронидаза, протеазы (инактивируют sIgA – фактор местного иммунитета), нейраминидаза, фибринолизин
Основной токсин – эндотоксин – ЛПС наружной мембраны клеточной стенки(пирогенный, провоспалительный, более высокотоксичен, чем ЛПС энтеробактерий)
Слайд 10
Иммунитет
Капсульные полисахариды вызывают Т-независимый иммунный ответ; даже после
презентации антигенпрезентирующие клетки напрямую взаимодействуют с В-лимфоцитами
Как результат, не
образуются клетки памяти; основная роль в защите принадлежит антителам
Образующиеся иммуноглобулины группоспецифичны
Помимо циркулирующих иммуноглобулинов, большую роль в иммунном ответе играют секреторные IgA, система комплемента и фагоцитоз
Слайд 11
Патогенез
Развитие менингококкового инфекционного процесса представлено тремя основными этапами:
1) колонизация входных ворот
— слизистой оболочки ротоглотки;
2) инвазия возбудителя сквозь эпителий в подслизистый слой и возникновение местного воспалительного процесса
3) проникновение в кровь, генерализация процесса, включая преодоление гематоэнцефалического барьера (ГЭБ), и эндотоксемия как следствие размножения бактерий и накопления эндотоксина.
На каждом этапе возбудитель использует различные "орудия нападения", т. е. факторы патогенности.
Слайд 12
Возбудитель обладает тропизмом к слизистой оболочке носоглотки, на

которой при определенных условиях размножается и выделяется с носоглоточной
слизью во внешнюю среду, что соответствует наиболее частой форме инфекции - менингококконосительству.
При снижении активности местного иммунитета, нарушении микробиоценоза менингококк может внедриться вглубь слизистой оболочки, вызывая воспаление и симптомы назофарингита.
Лишь у 5% больных назофарингитом менингококк, преодолевая местные барьеры, проникаете сосуды подслизистого слоя, а затем распространяется гематогенным путем.
Гематогенная диссеминация возбудителя обусловливает развитие генерализованных форм инфекции.
В крови менингококки активно размножаются.
При гибели бактерий высвобождается эндотоксин, сходный по биохимическим и биологическим свойствам с эндотоксином кишечных бактерий: вызывает гипотензию и сосудистый коллапс, повреждение эндотелия сосудов, в результате чего образуются кровоизлияния во внутренних органах, сыпь; вызывает диссеминированное внутрисосудистое свертывание крови, тромбозы
Патогенез
Слайд 14
Роль PptB (пилин фосфотрансфераза В – фермент, модифицирующий
пили) в диссеминации менингококков
(A) микроколонии менингококков на поверхности эпителия после
контакта с клетками хозяина индуцируют экспрессию PptB, что сопровождается включением фосфоглицерола (PG) в субъединицы пилей.
(B) Бактерии с PG-модифицированными пилями теряют аггрегативные свойства и отделяются от микроколонии. Свободные бактерии могут перемещаться в другие участки организма того же хозяина или передаваться новому хозяину.
Слайд 15
Локализованные формы:
Субклиническая форма инфекции носоглотки
Менингококковый назофарингит –местный воспалительный
процесс с умеренными клиническими проявлениями
Клинические проявления
Слайд 16
Клинические проявления
Генерализованные формы:
Менингококкемия
Молниеносная менингококкемия – менингококкемия с явлениями
сосудодвигательного коллапса и шока, часто заканчивается летально за несколько
часов
Хроническая менингококкемия
Менингит - Проникая через гемато-энцефалический барьер менингококки внедряются в субарахноидальное пространство, вызывая
серозно-гнойное (или гнойное) воспаление мягких оболочек мозга – менингит
Слайд 17
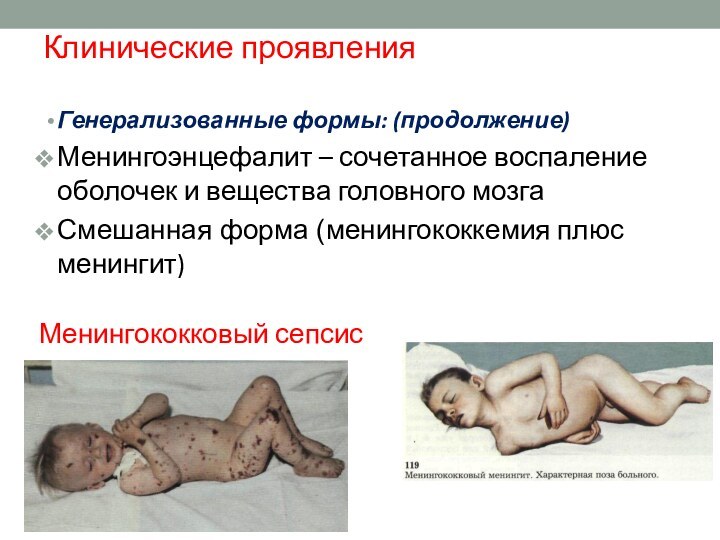
Клинические проявления
Генерализованные формы: (продолжение)
Менингоэнцефалит – сочетанное воспаление оболочек
и вещества головного мозга
Смешанная форма (менингококкемия плюс менингит)
Менингококковый сепсис
Слайд 19
Не все бактерии могут пересекать ГЭБ
Большинство бактерий,
способные пересекать ГЭБ, являются внеклеточными комменсалами носоглотки (Neisseria meningitidis,
Streptococcus pneumoniae and Haemophilus influenzae) или ЖКТ (Escherichia coli and Streptococcus agalactiae).
В большинстве случаев бактериальный менингит развивается как результат гематогенного распространения.
Экспериментальные данные указывают на то, что лимитирующим фактором для пересечения ГЭБ является количество патогена в крови.
Ряд признаков указывает на то, что бактерии регулируют проницаемость гематоэнцефалического барьера.
Слайд 20
Пневмококк, менингококк и палочка инфлюэнцы могут попадать из
крови в ткань головного мозга, пройдя через гематоэнцефалический барьер
при помощи ламининовых рецепторов, расположенных на мембранах клеток внутренней поверхности микрососудов мозга.
Сначала бактерии прикрепляются к данным рецепторам при помощи мембранного фосфорилхолина, после чего проникают через сосудистую стенку
Ламинин-гликопротеид- активно участвует в межклеточных взаимодействиях, а также в организации структуры сосудистой стенки и её компонентов (коллагена, эластина и других). Всё это позволяет причислить ламинин к важнейшим составляющим гематоэнцефалического барьера.
Слайд 21
Эпидемиология
Антропоноз
Природный резервуар менингококков - слизистая оболочка носоглотки человека.
Менингококки
паразитируют как на поверхности слизистой оболочки, так и внутри
эпителиоцитов.
Источник инфекции в очагах распространения – бактерионосители
Механизм передачи- воздушно-капельный
Наиболее высока заболеваемость среди детей от 6 мес.до 1 года
Развитие болезни зависит главным образом от иммунологического статуса и вирулентности штамма
Менингококковый менингит встречается в основном у детей в возрасте 6 мес. – 10лет
Существует корреляция между восприимчивостью к менингококковому заболеванию и отсутствием антител
У большинства взрослых антитела к менингококкам обнаруживаются, что может быть следствием естественной иммунизации при бессимптомном носительстве
Слайд 22
Микробиологическая диагностика менингококковой инфекции
Материал для исследования
Клинический материал
- ликвор, кровь, слизь из носоглотки. При спинномозговой пункции
ликвор вытекает струей и обычно мутный. Пробы хранят не более 2-3 час до исследования
Взятие мазка (nasopharynx)
Слайд 23
Экспресс - методы
Бактериоскопический (микроскопия мазка из мутного ликвора,
вытекающего под давлением по Граму)
Иммунофлуоресцентный прямой
Менингококки располагаются внутри нейтрофилов
Слайд 24
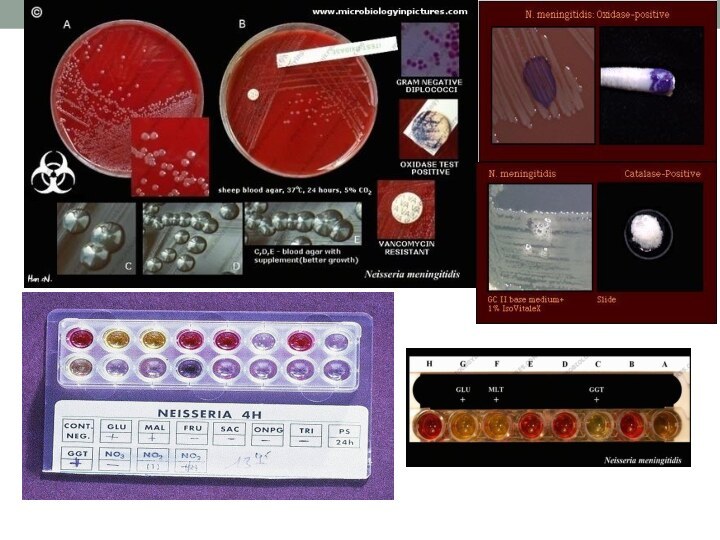
1. Бактериологический метод
Цель бактериологического метода диагностики –
выделение и идентификация возбудителя из слизи носоглотки, ликвора, крови
1-этап – посев исследуемого материала на плотные питательные среды для получения изолированных колоний - кровяной агар, сывороточные среды, асцит агар. Инкубируют при 37°С, 24-48 час., в атмосфере содержащей 5-10% углекислого газа.
2-этап- изучение выросших колоний (макроскопическое и микроскопическое) и пересев на скошенный сывороточный агар для получения чистой культуры (после суточной инкубации образуются голубоватые колонии с ровными краями и гладкой поверхностью)
3-этап-идентификация возбудителя по биохимическим, антигенным свойствам
Слайд 26
Серологический метод диагностики
Антигены возбудителя выявляют с помощью
иммунных сывороток или выявляют антитела в сыворотке пациента, применяя
реакцию иммунофлюоресценции (ИФ), иммуноферментный анализ (ИФА)
Встречный иммуноэлектрофорез и иммунодиффузию в агаре используют для выявления менингококковых антигенов в ликворе
Слайд 27
Лечение
Антибиотикотерапия: препарат выбора – пенициллин G, ампициллин и
цефалоспорины 3 поколения