Слайд 2
КЛИНИКО-МОРФОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ПЕРВИЧНОГО ГЛОМЕРУЛОНЕФРИТА
Диффузный генерализованный эксудативно- пролиферативный
Мезангиопролиферативный –
IgA-нефропатия (болезнь Берже), IgG- и
IgM-нефропатии
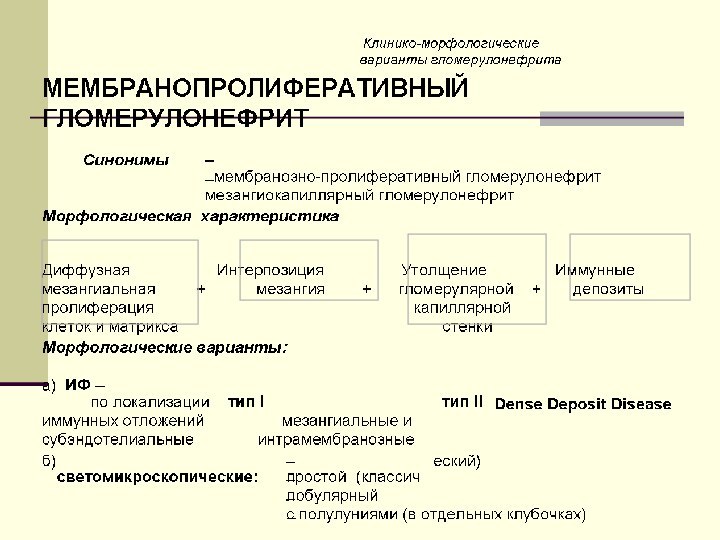
Мембрано-пролиферативный (мезангиокапиллярный)
Экстракапиллярный (гломерулонефрит с полулуниями)
Meмбранозная нефропатия
Липоидный нефроз (гломерулонефрит / нефротический синдром с минимальными изменениями)
Очаговый гломерулосклероз (фокальный сегментарный гломерулосклероз/гломерулогиалиноз
Фибропластический
Редкие варианты – фибриллярный и иммунотактоидный гломерулонефриты, коллагеновая фибриллярная гломерулопатия, липопротеиновая гломерулопатия
Слайд 3
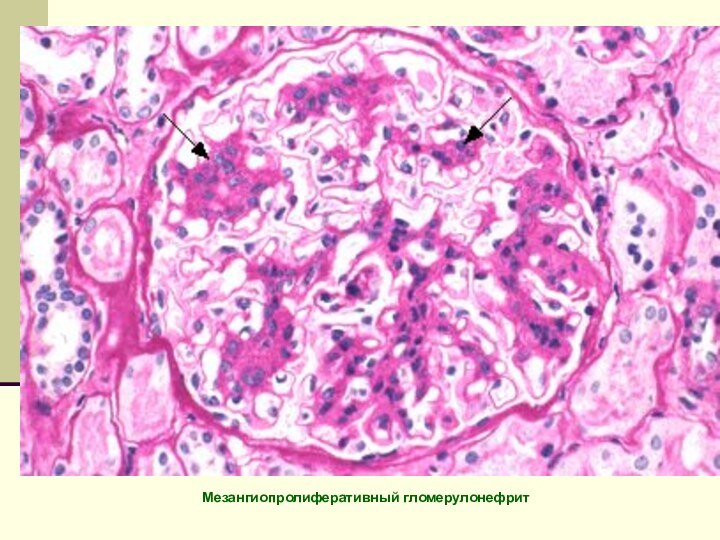
Мезангиопролиферативный гломерулонефрит
Слайд 4
Мезангиопролиферативный гломерулонефрит
Слайд 5
ОСОБЫЕ ФОРМЫ
МЕЗАНГИОПРОЛИФЕРАТИВНОГО ГЛОМЕРУЛОНЕФРИТА
Болезнь Берже – первичная IgA-нефропатия
Синонимы – первичная IgA-IgG нефропатия
– фокальный сегментарный IgA-нефрит
Клинический эквивалент – гематурический нефрит
преимущественно доброкачественного течения
IgM–мезангиальная нефропатия
Клинические особенности – высокая частота
стероидорезистентного нефротического синдрома
с плохим прогнозом; гематурия улучшает прогноз.
Слайд 6
Морфология IgА нефропатии
Определяющий симптом – диффузные отложения IgA
в мезангии, коррелирующие
с электронноплотными депозитами в мезангии при электронной микроскопии
Могут наблюдаться депозиты С3, IgG, реже IgM, а также IgA в капиллярной стенке
При световой микроскопии – от минимальных изменений до сегментарной или диффузной мезангиальной гиперцеллюлярности, с развитием фокального сегментарного склероза, атрофии канальцев и интерстициального фиброза
При электронной микроскопии – высокая частота фокального истончения ГБМ
Слайд 7
Патогенез IgA нефропатии
Избыточное поступление антигенов к слизистым
Избыточная проницаемость
слизистых для антигенов
Избыточный (дисрегуляторный) антительный ответ на антигены, контактирующие
со слизистыми
Избыточное гломерулярное отложение из-за структурных нарушений в IgA (анормальное гликозилирование - снижение галактозы, стимулирующее полимеризацию IgA в циркуляции)
Снижение клиренса анормального IgA из-за нарушения связи с рецепторами и/или из-за увеличенной его афинности к мезангиальному матриксу
Не исключается некоторая роль комплемента
Слайд 8
IgA-нефропатия проявляется большим спектром морфологических изменений
1) Нормальные или
почти нормальные клубочки
2) Очаговая/сегментарная мезангиальная пролиферация
3) Диффузная мезангиальная пролиферация
Слайд 9
Клинические проявления IgА нефропатии
Ведущий симптом – бессимптомная микрогематурия,
изолированная или сопровождаемая протеинурией
У 40 – 50% больных –
кратковременные эпизоды макрогематурии, провоцируемые респираторной или кишечной инфекцией, или физической нагрузкой
Частота нефротического синдрома – не более 5%
Слайд 10
Диагностика IgА нефропатии
Концентрация IgА в сыворотке 3,15
г/л является диагностическим критерием IgА нефропатии
Tomino et al.,
J Clin Lab Anal 2000, 14:220-223
Диагноз IgA нефропатии требует выполнения диагностической нефробиопсии
Микрогематурия с протеинурией < 1 г/сут может рассматриваться как «неопасный» мочевой синдром
Нефробиопсия, как правило, выполняется при стабильной протеинурии более 1 г/сут.
Слайд 11
Прогноз лучше при эпизодах макрогематурии
Слайд 12
артериальная гипертензия
протеинурия
гипертриглицеридемия
гиперурикемия
Факторы плохого прогноза
при IgA нефропатии
NDT 2000,
15:34
Слайд 13
Признаки плохого прогноза
артериальная гипертензия
семейный характер артериальной гипертензии
креатинин плазмы
> 0,120 ммоль/л
высокий холестерин
протеинурия > 1 г/сут
поздние гистологические стадии
167
больных, средний срок наблюдения 7,5 г.
Philip K.T. Li et al., NDT 2002, 17:64-69 (Hong Kong, China)
Прогноз IgA нефропатии
Слайд 14
Длительное благоприятное течение болезни Берже у большинства больных
обосновывает нетоксические методы терапии
Глюкокортикоиды и цитостатики могут применяться в
тех случаях, когда выявляется фокальный пролиферативный гломерулонефрит с полулуниями, диффузный пролиферативный гломерулонефрит, а также у больных с явным прогрессированием болезни
Кортикостероиды – в дебюте клинических проявлений, сроком от 6 до 36 мес. Отчетливый эффект при явной протеинурии, особенно у больных с сохраненной функцией почек.
Основные принципы лечения первичной IgA-нефропатии
Слайд 15
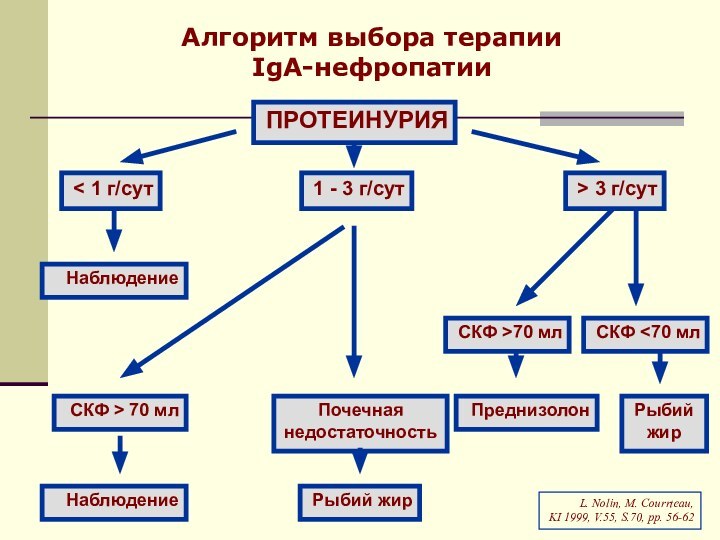
Алгоритм выбора терапии
IgA-нефропатии
ПРОТЕИНУРИЯ
1 - 3 г/сут
> 3
г/сут
< 1 г/сут
Преднизолон
СКФ 70 мл
Рыбий
жир
Почечная
недостаточность
Рыбий
жир
СКФ > 70 мл
Наблюдение
L. Nolin, M. Courrteau,
KI 1999, V.55, S.70, pp. 56-62
Слайд 16
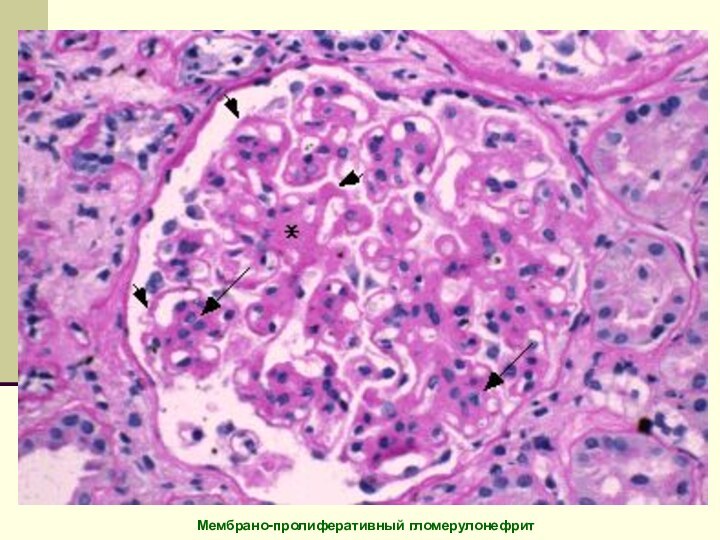
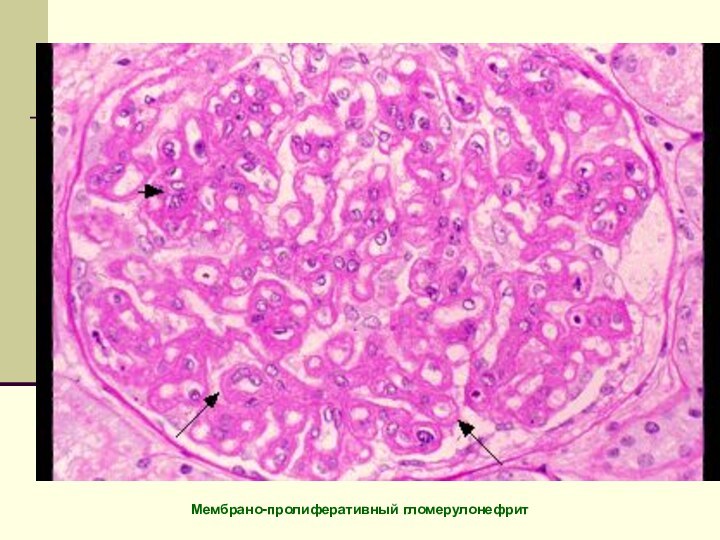
Мембрано-пролиферативный гломерулонефрит
(мезангио-капиллярный,
лобулярный гломерулонефрит)
Слайд 17
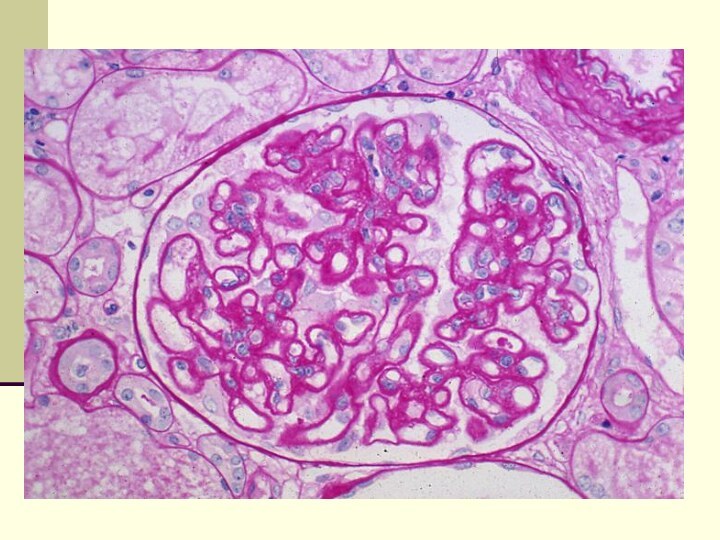
Мембрано-пролиферативный гломерулонефрит
Слайд 18
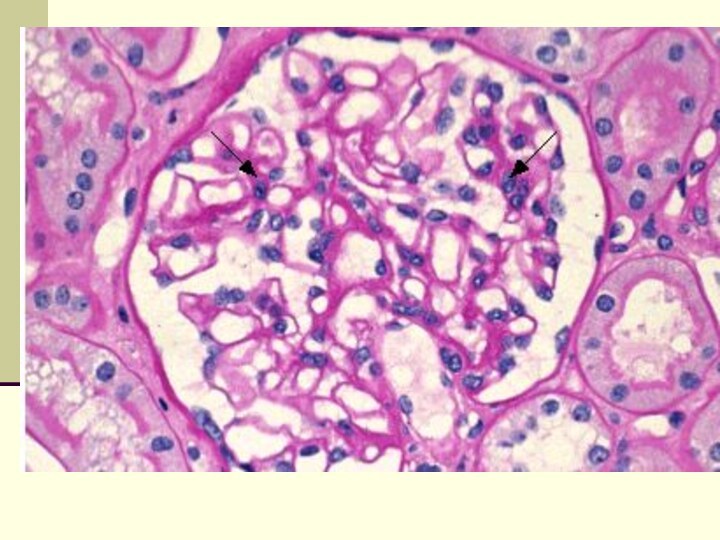
Мембрано-пролиферативный гломерулонефрит
Слайд 20
Кортикостероиды – имеют эффект в дебюте клинических проявлений,
у детей, при МПГН
I типа. Пульс-терапия №3, далее
в полной дозе 6–12 мес., поддерживающая доза 20 мг/ч. день в течение 3–4–10 лет. Эффект такой терапии у взрослых не изучен.
Антитромбоцитарные средства – аспирин
1 г/сут + курантил 200–250 мг/сут – не менее 1 года.
Циклофосфамид – достоверных данных
о полезности нет. Лучше сочетать с кортикостероидами.
МЕМБРАНО-ПРОЛИФЕРАТИВНЫЙ
ГЛОМЕРУЛОНЕФРИТ: ЛЕЧЕНИЕ
Слайд 21
Чем короче анамнез, тем агрессивней терапия.
Комбинированная иммунодепрессия
– при коротком анамнезе или быстром прогрессировании
Преднизолон – пульс-терапия
№3, далее пероральный прием по альтернирующей схеме
ЦФ ежедневным введением по 200 мг 1,5–2 мес., далее уменьшение дозы методом урежения его введения
Длительность лечения – не менее 8 мес.
При отсутствии эффекта или признаков активности
курантил + аспирин длительно (до 2–3 лет)
ингибиторы АПФ
симптоматические средства, подготовка к гемодиализу
Мембрано-пролиферативный
гломерулонефрит: стратегия лечения
Слайд 22
МЕМБРАНОЗНЫЙ ГЛОМЕРУЛОНЕФРИТ
(мембранозная нефропатия)
Слайд 24
Клинико-морфологические
варианты гломерулонефрита
Слайд 25
КЛАССИФИКАЦИЯ
МЕМБРАНОЗНОЙ НЕФРОПАТИИ
I. Идиопатическая (первичная)
II. Вторичная
А. Ассоциированная с другими болезнями
Б. Индуцированная лекарствами или
токсическими веществами
В. Связанная с инфекциями
Слайд 26
БОЛЕЗНИ, АССОЦИИРОВАННЫЕ
С МЕМБРАНОЗНОЙ НЕФРОПАТИЕЙ
Опухоли (карцинома легких, желудка,
кишечника, молочных желез; лимфома,
редко лейкемия)
Системная красная волчанка
Аутоиммунный тиреоидит
Герпетиформный
дерматит
Саркоидоз
Синдром Шегрена
Серповидноклеточная болезнь
Хроническое отторжение почечного трансплантата
Сахарный диабет
Синдром Фанкони
Болезнь Кимуры
Болезнь Вебера-Крисчена
Cиндром Гарднера-Даймонда
Буллезный пемфигоид
Синдром Гуллиана-Барре
Ревматоидный артрит
Синдром Шарпа
Дерматомиозит
Тромбоз почечных вен (??)
Слайд 27
ЛЕКАРСТВА, ВЫЗЫВАЮЩИЕ
МЕМБРАНОЗНУЮ НЕФРОПАТИЮ
D-Пеницилламин
Тяжелые металлы (ртуть,
органическое золото)
Каптоприл
Пробенецид
Триметадион
Органические
растворители
Нестероидные противовоспалительные
Слайд 28
ИТАЛЬЯНСКАЯ СХЕМА ЛЕЧЕНИЯ МЕМБРАНОЗНОЙ НЕФРОПАТИИ
1 мес. Метилпреднизолон
1 г в/в №3 преднизолон 30 мг/сут
2 мес. Лейкеран 0,2 мг/кг
3 мес.
Метилпреднизолон 1 г в/в №3
преднизолон 30 мг/сут
4 мес. Лейкеран 0,2 мг/кг
5 мес. Метилпреднизолон 1 г в/в №3 преднизолон 30 мг/сут
6 мес. Лейкеран 0,2 мг/кг
НЕФРОЗ)
ГЛОМЕРУЛОНЕФРИТ
С МИНИМАЛЬНЫМИ ИЗМЕНЕНИЯМИ
Слайд 32
КЛИНИЧЕСКОЕ ТЕЧЕНИЕ ГЛОМЕРУЛОНЕФРИТА
С МИНИМАЛЬНЫМИ ИЗМЕНЕНИЯМИ
У ВЗРОСЛЫХ
6 – 10% больных погибают в течение нескольких
лет от дебюта болезни
Большинство случаев – нелеченные или
не ответившие на лечение больные
Основные причины смерти:
сердечно-сосудистые заболевания
легочная эмболия
почечная недостаточность
инфекции
Слайд 33
КЛИНИЧЕСКИЕ ОСОБЕННОСТИ ГЛОМЕРУЛО-НЕФРИТА С МИНИМАЛЬНЫМИ ИЗМЕНЕНИЯМИ
У ВЗРОСЛЫХ
протеинурия
часто неселективная
микрогематурия (40%)
диастолическая гипертензия (30 – 40%)
почечная недостаточность, особенно
у пожилых больных (20 – 50%)
Слайд 34
Липоидный нефроз: стратегия лечения
Большинство больных чувствительны к
стероидам
и цитостатическим иммунодепрессантам
Лечение всегда начинают с кортикостероидов. Доза должна быть полной, а длительность – не менее 1,5 – 2 мес. (оптимально 6–8 мес.)
Чем быстрее и чаще возникают рецидивы, тем длительнее должен быть повторный курс лечения.
Стероидонечувствительность – отсутствие эффекта
от кортикостероидов на протяжении 2–12 мес. лечения
Стероидозависимость – рецидив нефротического синдрома на фоне уменьшения дозы преднизолона или вскоре после его отмены
Слайд 35
Стероидонечувствительные и стероидозависимые больные должны своевременно переводиться
на
лечение циклофосфамидом.
Препаратом третьего ряда является циклоспорин (поддержание его концентрации
в плазме
на уровне 200 – 300 – 400 г%).
Применение других цитостатиков относится
к экспериментальной терапии.
Достоверное отсутствие эффекта лечения требует продолжения только симптоматической терапии нефротического синдрома (+ пересмотр диагноза).
Липоидный нефроз: стратегия лечения
Слайд 36
ПОКАЗАНИЯ К НАЗНАЧЕНИЮ ЦИТОСТАТИКОВ
ПРИ НЕФРОТИЧЕСКОМ СИНДРОМЕ
С МИНИМАЛЬНЫМИ
ИЗМЕНЕНИЯМИ
противопоказания для стероидов
плохая переносимость стероидов
частые обострения
стероидозависимость
(ОЧАГОВЫЙ ГЛОМЕРУЛОСКЛЕРОЗ)
ФОКАЛЬНЫЙ СЕГМЕНТАРНЫЙ ГЛОМЕРУЛОСКЛЕРОЗ
Слайд 38
Классификация фокального сегментарного гломерулосклероза
Первичный (идиопатический) ФСГС, иногда семейный
- самостоятельное заболевание
- морфологические варианты: классический, tip lesion, коллаптоидный
ВИЧ-
или героин-ассоциированный ФСГС
Вторичный ФСГС - морфологический феномен
А. С уменьшением почечной массы
Олигомеганефрония
Односторонняя агенезия почки
Почечная дисплазия
Рефлюксная нефропатия
Субтотальная нефрэктомия
Недостаточность почечного трансплантата
Любая прогрессирующая болезнь почек
Литиевая нефропатия
Б. С первично нормальной почечной массой
Сахарный диабет
Гипертензия
Ожирение
Пре- и эклампсия беременных
Цианотическая врожденная сердечная недостаточность
Слайд 39
Очаговый гломерулосклероз: лечение
От 40 до 60% больных
стероидочувствительны, ремиссия может быть полной (протеинурия
неполной (<2 г/сут).
Лучше отвечают на терапию больные с «glomerular tip lesion» (80% против 33%) Beaman et al., Clin Nephrol 1987, 27:217
Циклофосфамид или азатиоприн в монотерапии или вместе со стероидами могут быть эффективны в начале терапии.
Чем выше протеинурия, тем хуже прогноз.
5- и 10-летняя выживаемость больных с нефротичес- ким синдромом составляет в среднем 60-90%
и 30-55%, соответственно.