- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
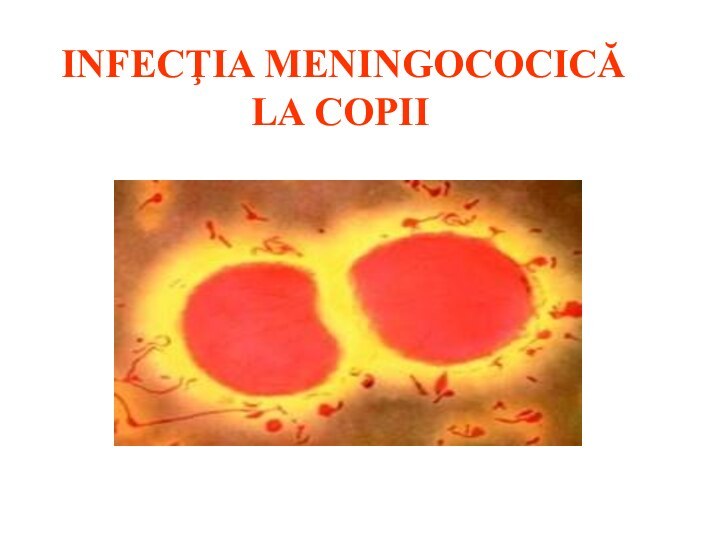
Презентация на тему Infecţia meningococică la copii
Содержание
- 2. EtiologiaDiplococc Gram (-)Intra - şi extracelularaerobCondiţii optime
- 3. Etiologia Sensibil la:t - 37ºC şi, t
- 5. Epidemiologie Sursele de infecţie:Bolnavii cu rinofaringită meningococicăBolnavii
- 6. Receptivitatea Este redusă pentru meningită şi meningococemie
- 7. Imunitatea în IMAntimeningococică de grup (hemaglutinine, aglutinine etc.)Această imunitate survine şi după infecţii subclinice, inaparente.
- 8. Patogenie Faza 1 – a - intrarea
- 11. Morfopatologie Cauzele deceselor în IM:Meningococemia fulminantă cu
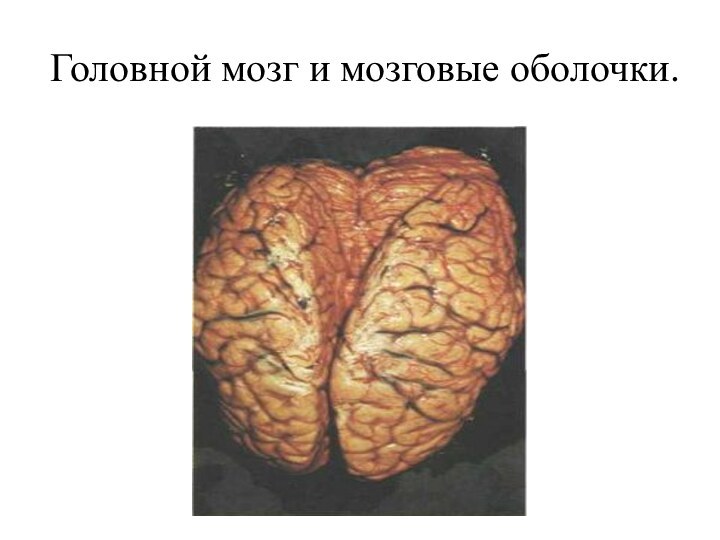
- 12. Головной мозг и мозговые оболочки.
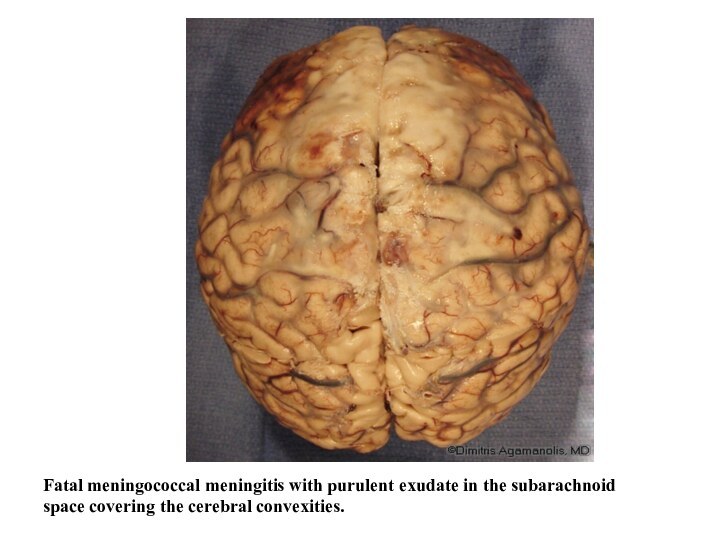
- 13. Fatal meningococcal meningitis with purulent exudate in the subarachnoid space covering the cerebral convexities.
- 14. Clasificarea IM Forme clinice:●Localizate:Purtător de meningococ,Rinofaringita meningococică.●Generalizate:Meningococemia:Tipică,Fulminantă,Cronică.Meningită, meningoencefalită;Meningita şi meningococemia (forma asociată).
- 15. Forme rare:Endo- , mio- , pericarditaArtrita (poliartrita) meningococicăIridociclita,iridociclohoriodita meningococicăPneumonia meningococică
- 16. Forme clinice în funcţie de durata
- 17. Rinofaringită meningococică: Debut acut.Febră.Dureri discrete în
- 18. Meningita meningococicăVome repetateFebră (38-40C)Cefalee pronunţatăFotofobieAgitaţie, iritabilitate, delirConvulsiiTulburări
- 20. Particularităţile MBA la sugariDebut atipic cu s-m
- 21. Meningitele bacteriene acute cu (Meningococ, Pneumococ, H.Influenzae
- 22. Meningita meningococică la nou - născuţiSe întâlneşte
- 23. MeningoencefalităPredomină encefalita:tulburări de conştienţă;convulsii;pareze, paralizii de
- 24. Meningita cu ependimatităComăConvulsii generalizateRigiditate musculară generalizatăOpistotonusMicţiuni şi
- 25. Sindrom de hipotensiune cerebrală (colaps cerebral)Mai frecvent
- 26. Meningococemia Debut brusc cu febră, frisoane, cefalee,
- 27. Meningococemia Cînd şi cum apare erupţia
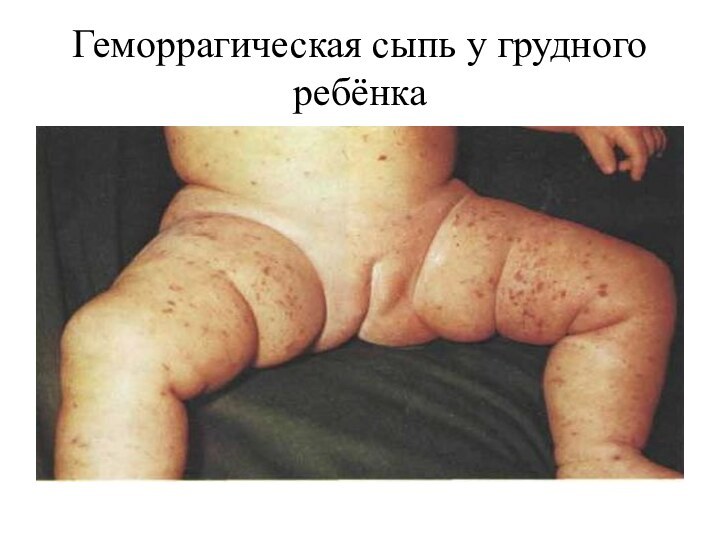
- 28. Геморрагическая сыпь у грудного ребёнка
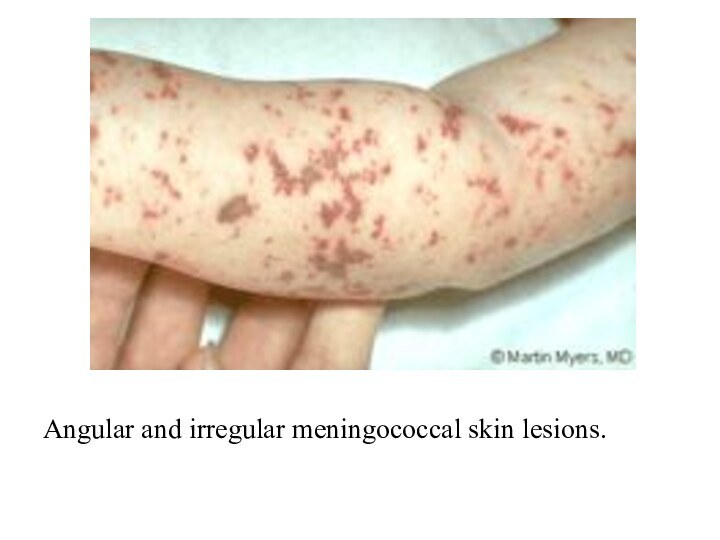
- 29. Angular and irregular meningococcal skin lesions.
- 30. Young boy with meningococcemia that demonstrates striking
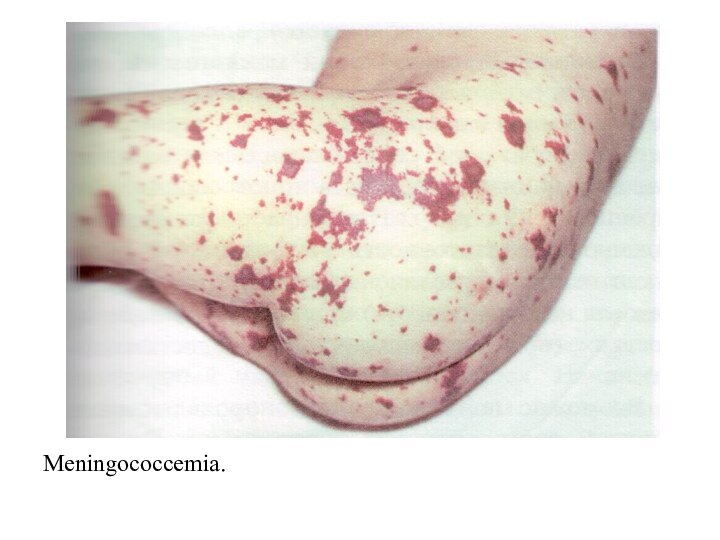
- 32. Meningococcemia.
- 33. Papular skin lesions of early meningococcemia.
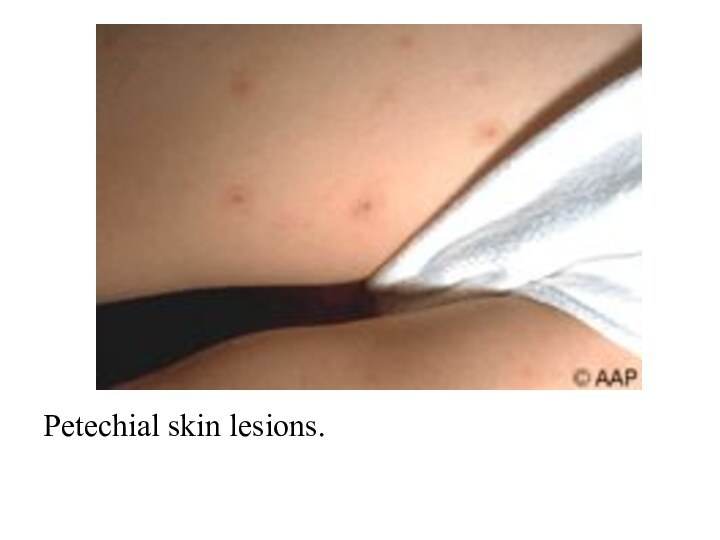
- 34. Petechial skin lesions.
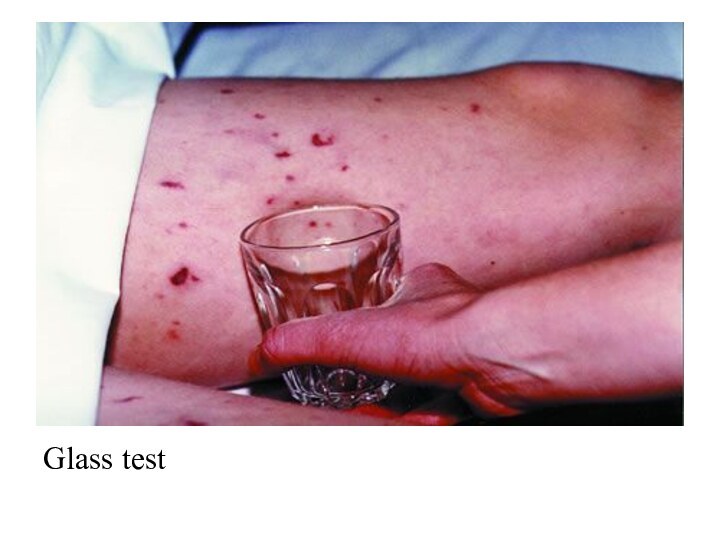
- 35. Glass test
- 36. Meningococcemia.
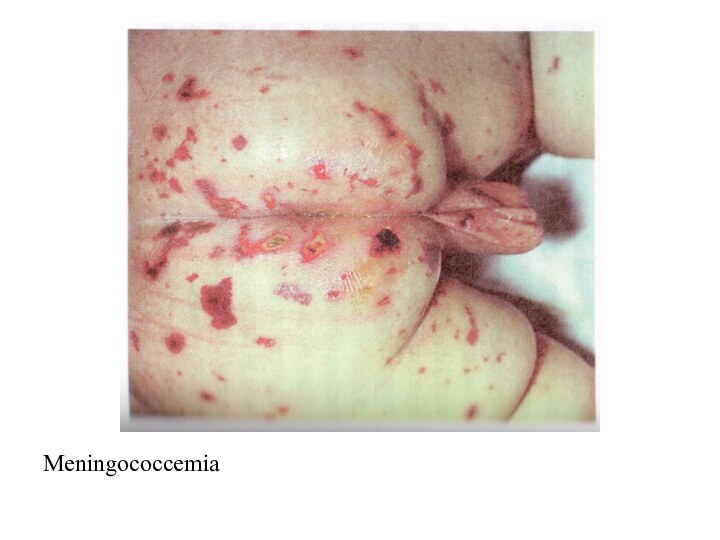
- 37. Meningococcemia
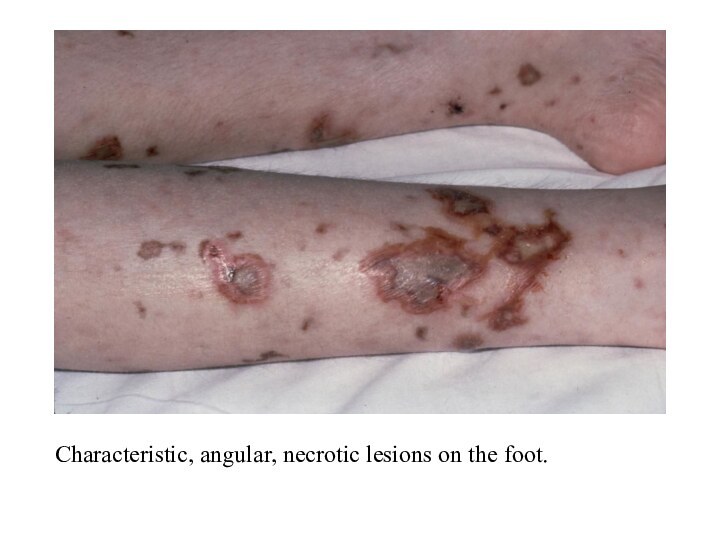
- 38. Characteristic, angular, necrotic lesions on the foot.
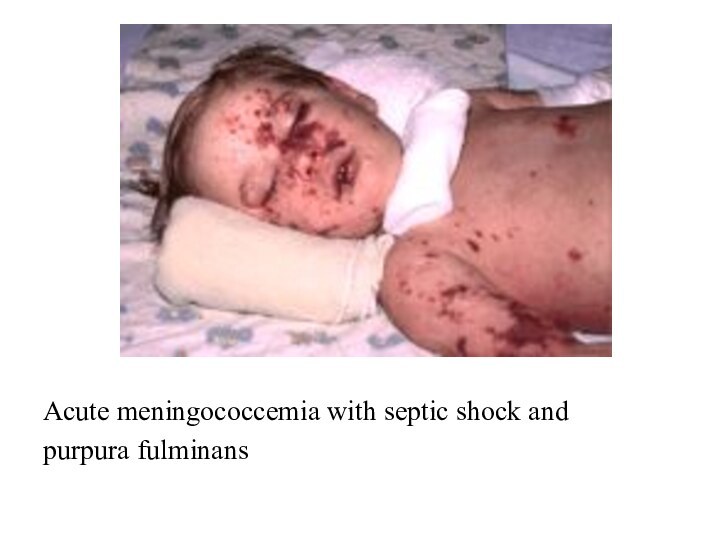
- 39. Acute meningococcemia with septic shock and purpura fulminans
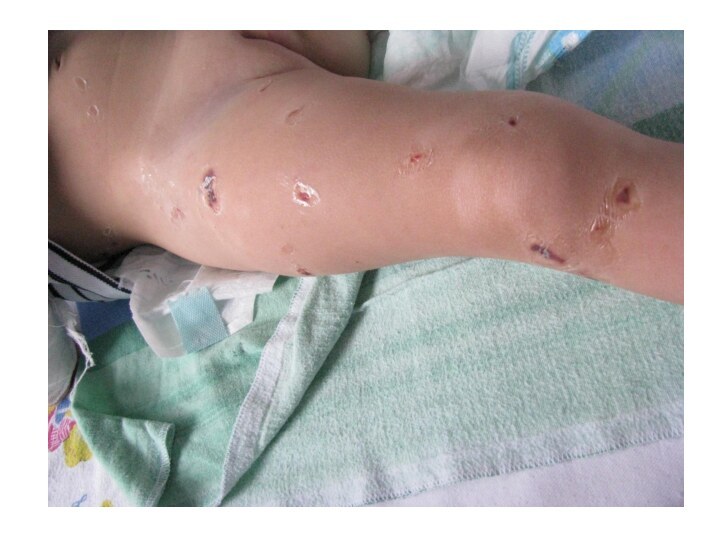
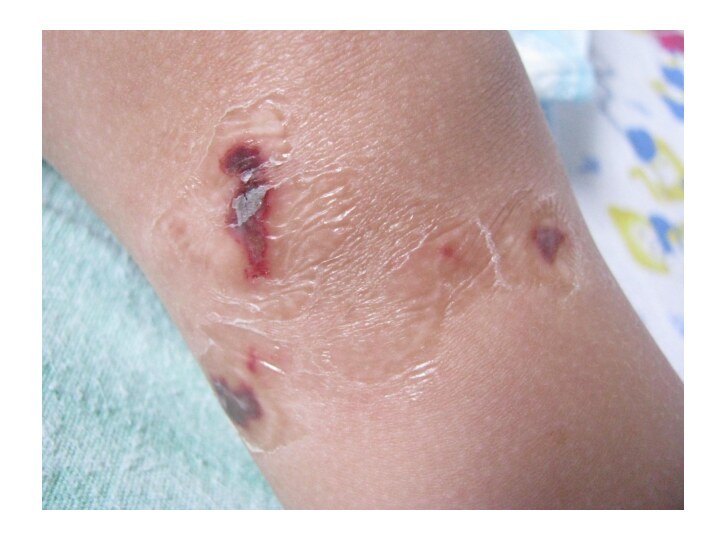
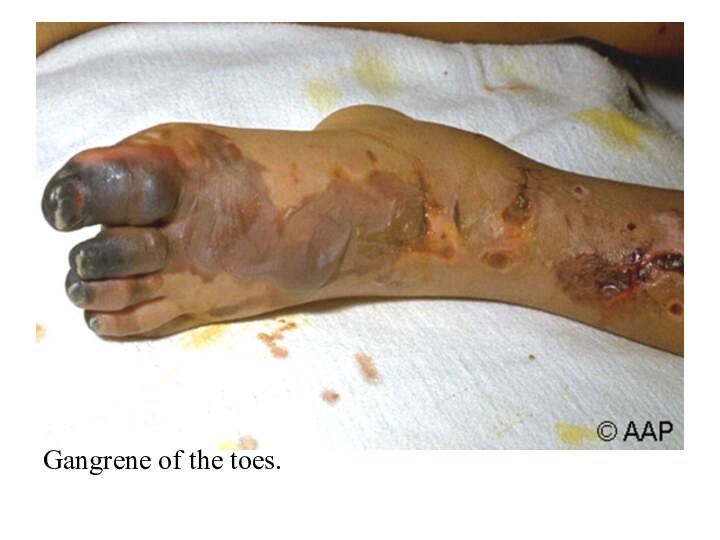
- 47. Gangrene of the toes.
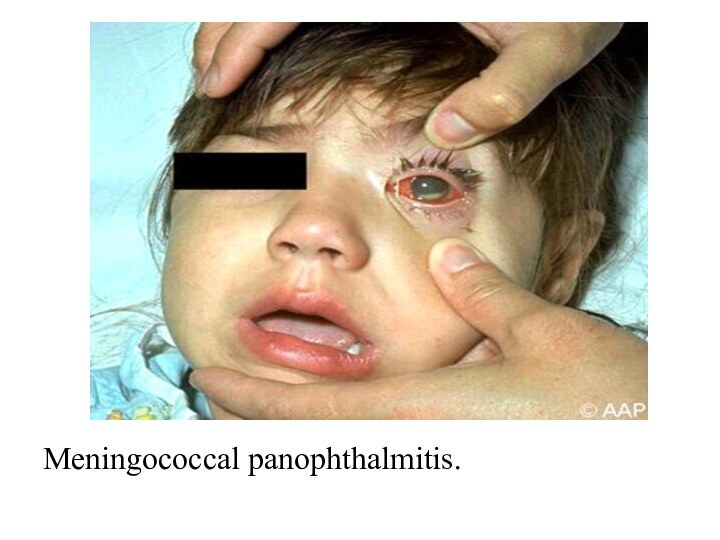
- 48. Meningococcal panophthalmitis.
- 49. Particularităţi a sindromului eruptiv în meningococemie
- 50. Meningococemia fulminantă (fulgerătoare)Debut brutal cu: febră, frisoane,
- 51. IM, ŞOC TOXIINFECŢIOS GR.IFebră (38 - 39
- 52. IM, ŞOC TOXICOINFECŢIOS GR.IIT 39 – 40
- 53. IM, ŞOC TOXIINFECŢIOS GR. III Tº -
- 54. INFECŢIA MENINGOCOCICĂ EDEM CEREBRAL ACUTHipertermie malignăTulburări
- 55. COMPLICAŢII Insuficienţă renală acutăEdem pulmonarEdem cerebral
- 56. SECHELE HIPERTENSIUNE intracranianăHIDROCEFALIESINDROM EPILEPTIFORMSECHELE PSIHICE
- 57. IM, DIAGNOSTIC DIFERENŢIAL MENINGITA MENINGOCOCICĂ:Meningite bacteriene acute
- 58. RINOFARINGITA MENINGOCOCICĂ CRITERII DE DIAGNOSTIC
- 59. INFECŢIA MENINGOCOCICĂ GENERALIZATĂ CRITERIILE DE DIAGNOSTICEpidemiologice:
- 60. ANALIZA LICHIDULUI CEFALORAHIDIANHipertensivTulburePurulentPleicocitoză neutrofilicăAlbuminorahie crescutăGlicorahie scăzutăClorurahie scăzută
- 61. Algoritmul de conduită şi asistenţa urgentă a pacientului cu IM generalizată la etapa prespitalicească
- 62. Caz suspect de IM generalizatăMeningococemie:febră, semne de
- 63. Caz suspect de IM generalizatăAsistenţa de urgenţă
- 64. IM, şoc toxiinfecţios (ŞTI) gr.I-II:Prednisolonă 5-10 mg/kgCloramfenicol
- 65. Edem cerebral acut gr.I, gr.II:Dexametazonă 1-1,5 mg/kgMetamizol
- 66. ŞTI gr.III şi edem cerebral acut gr.III
- 67. Toate preparatele se administrează i/v (în
- 68. IM GENERALIZATĂ, TERAPIA ANTIMICROBIANĂBenzilpenicilină Na, K 300
- 69. IM GENERALIZATĂ, TERAPIA ANTIMICROBIANĂSuspendarea terapiei antimicrobiene în
- 70. Supravegherea postexternare a pacienţilor cu
- 71. ProfilaxieInfecţia meningococică este о boala de declarare
- 72. Profilaxia specificăcu vaccinuri meningococice şi imunoglobuline nu se efectuează pe scară largă.
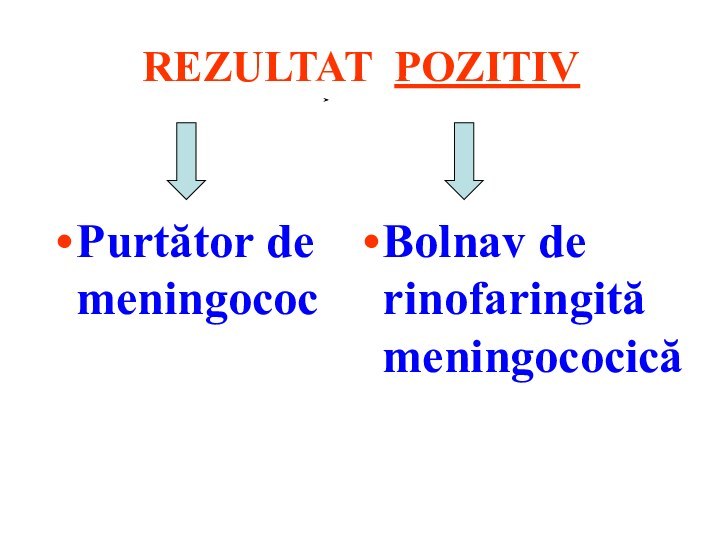
- 73. REZULTAT POZITIVPurtător de meningococBolnav de rinofaringită meningococică
- 74. REZULTAT POZITIVTRATAMENT:Rifampicină, 5 zile:Copii în vîrsta de
- 75. Скачать презентацию
- 76. Похожие презентации
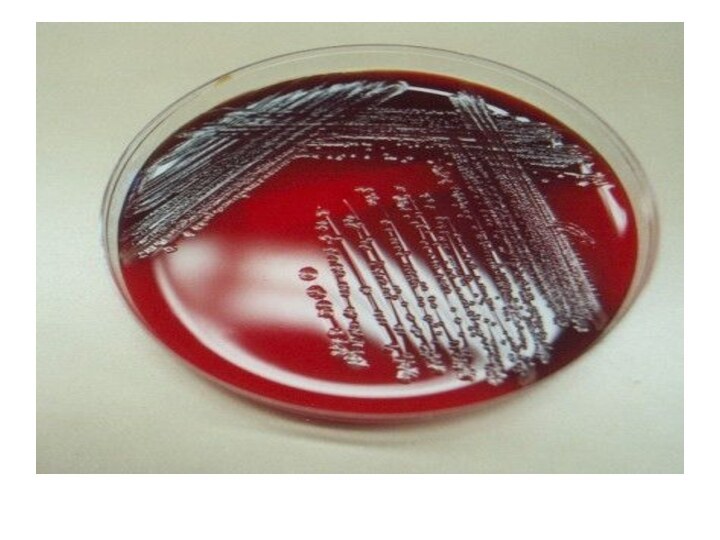
EtiologiaDiplococc Gram (-)Intra - şi extracelularaerobCondiţii optime de dezvoltare:t – 36 - 37º CpH 7,2 - 7,4UmiditateMedii de cultură cu sânge(agar-ciocolată, agar-ser)














































Слайд 2
Etiologia
Diplococc Gram (-)
Intra - şi extracelular
aerob
Condiţii optime de
dezvoltare:
de cultură cu sânge(agar-ciocolată, agar-ser)
Слайд 3
Etiologia
Sensibil la:
t - 37ºC şi, t -
sub 36º C
Raze ultraviolete
Antibiotice : penicilină, chloramphenicol, cefalosporine
Posedă
endotoxinăSerovariante :
A,B,C,D,N,X,Y,Z,29E,W135
Meningococul tip A - tip epidemic
Слайд 5
Epidemiologie
Sursele de infecţie:
Bolnavii cu rinofaringită meningococică
Bolnavii cu
forme generalizate ale IM
Purtătorii sănătoşi de meningococi
Modul de transmitere:
Calea
aeriană prin picăturiCalea indirectă prin obiecte contaminate
Calea transplacentară descrisă de unii autori
Слайд 6
Receptivitatea
Este redusă pentru meningită şi meningococemie (majoritatea
fac rinofaringite sau rămîn purtători de meningococ);
Este maximă la
copii până la 14 ani(70-80%), dintre care 50% sunt copii până la 5 ani.Sugarii-(20-40%), nou-născuţii – foarte rar.
Indexul contagiozităţii constitue 10 – 15%.
Incidenţa maximă iarna şi primăvara.
Apare sporadic anual. Epidemii mari apar la intervale de 8 – 30 ani
Слайд 7
Imunitatea în IM
Antimeningococică de grup (hemaglutinine, aglutinine etc.)
Această
imunitate survine şi după infecţii subclinice, inaparente.
Слайд 8
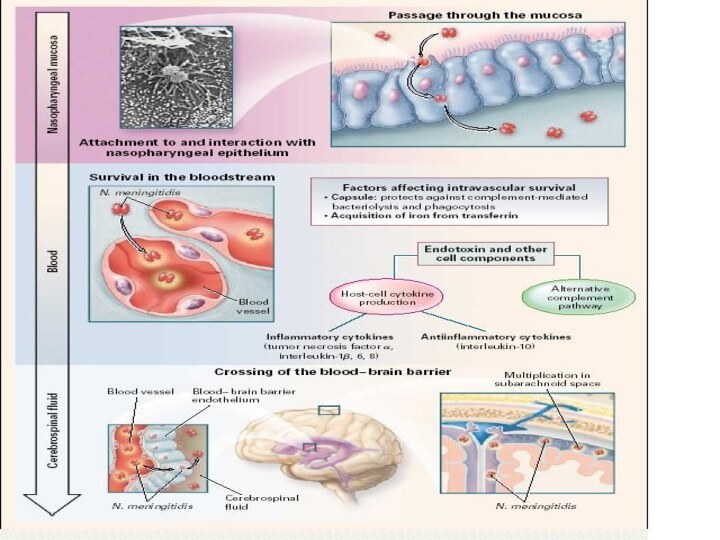
Patogenie
Faza 1 – a - intrarea meningococilor
pe cale aeriană, rareori prin contact indirect;
Faza a 2
–a - rinofaringiană (adaptarea şi multiplicarea meningococilor, stare de portaj, rinofaringită);Faza a 3 – a - generalizarea limfohematogenă (meningococemie);
Faza a 4 – a – formarea focarelor metastazice (meningită, meningoencefalită, meningoencefalomielită, miocardită, artrită, pneumonie etc.);
Faza a 5 –a – sechele.
Endotoxina Mg (endotoxinemie), lezează endoteliul vascular, sporind producerea de catecolamine(spasm vascular, anoxia organelor, acidoză metabolică, tulburări de microcirculaţie).
In meningococemia fulminantă cu ŞTI concomitent cu endotoxinemia se dezvoltă sindromul CID (hipercoagulare, hipocoagulare, coagulopatie de consum şi fibrinoliză.
Слайд 11
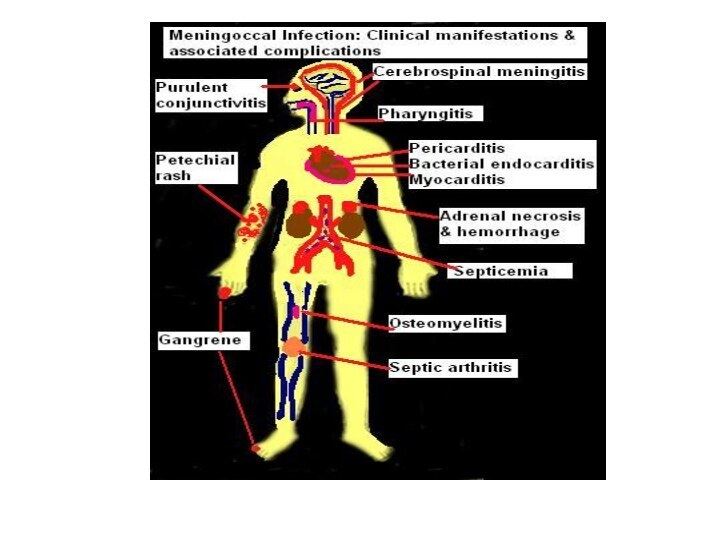
Morfopatologie
Cauzele deceselor în IM:
Meningococemia fulminantă cu ŞTI
(leziuni vasculare cu hemoragii în organe şi ţesuturi, tegumente
cu necroze, în suprarenale – atrofia cortexului, gangrene);Edemul cerebral acut (conduce la dislocarea creerului în gaura occipitală şi compresia trunchiului cerebral);
Meningoencefalita,Meningita cu ependimatită (congestie, exudat seros în primele ore, apoi devine purulent (scufiţă purulentă), hidrocefalie, piocefalie)
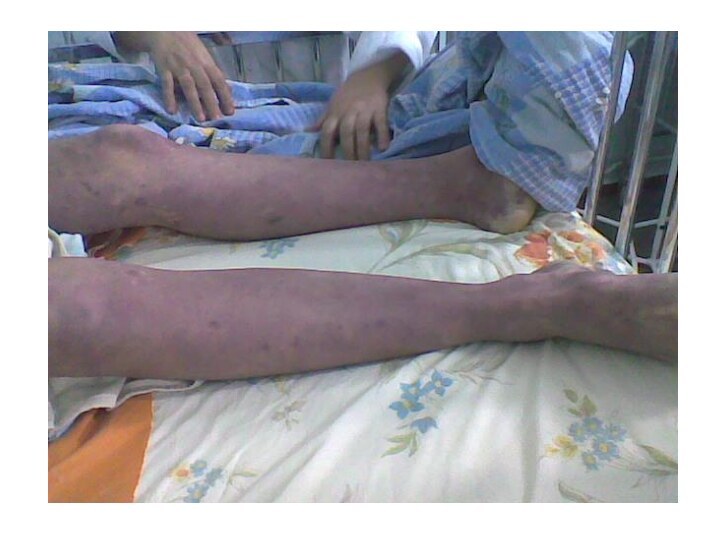
Metastazele meningococice - artrite supurative, bronhopneumonii, hemoragii cutanate, gangrene extinse, miocardită, pericardită.
Modificări degenerescente se determină în toate organele, uneori necroza cortexului rinichilor.
Слайд 13 Fatal meningococcal meningitis with purulent exudate in the
subarachnoid
space covering the cerebral convexities.
Слайд 14
Clasificarea IM
Forme clinice:
●Localizate:
Purtător de meningococ,
Rinofaringita meningococică.
●Generalizate:
Meningococemia:
Tipică,
Fulminantă,
Cronică.
Meningită, meningoencefalită;
Meningita şi
meningococemia (forma asociată).
Слайд 15
Forme rare:
Endo- , mio- , pericardita
Artrita (poliartrita) meningococică
Iridociclita,iridociclohoriodita
meningococică
Pneumonia meningococică
Слайд 16
Forme clinice în funcţie de durata bolii:
Fulgerătoare.
Acută (1,5-2
luni).
Trenantă (pînă la 3 luni).
Cronică (meningococemia la adulţi) –
mai mult de 3 luni.
Слайд 17
Rinofaringită meningococică:
Debut acut.
Febră.
Dureri discrete în deglutiţie.
Obstrucţie nazală, secreţii
mucopurulente din nas.
Tuse seacă.
Semne de intoxicaţie pronunţate.
Hiperemie faringiană difuză
şi granularea mucoasei, herpes nazal sau labialSemne meningiene prezente cu LCR nemodificat
Durata bolii-3-5 zile cu evoluţie uşoară sau medie
În (35-40%) precedă formelor generalizate
Hemoleucograma (leucocitoză,neutrofilie,VSH accelerat.
Examenul bacteriologic confirmă etiologia prin eliminarea meningococului din secretul nazofaringian.
Слайд 18
Meningita meningococică
Vome repetate
Febră (38-40C)
Cefalee pronunţată
Fotofobie
Agitaţie, iritabilitate, delir
Convulsii
Tulburări de
conştiinţă până la:sopor, comă.
Hiperestezie cutanată
Hiperacuzie
Mialgii şi artralgii
Semne meningiene pozitive:
redoarea cefei, semnele Kernig, Brudzinscki. Reflexe osteotendinoase exagerate, abdominale absente.Meningita netratată conduce la deces în 90% din cazuri.
Слайд 20
Particularităţile MBA la sugari
Debut atipic cu s-m respirator
sau digestiv
Febră (38-39C), uneori subfebrilitate sau norma
Sindrom convulsiv frecvent
Hiperestezie
cutanată, hiperacuzie, fotofobie pronunţatăPlâns inconsolabil (ţipăt cerebral)
Fontanela anterioară bombată
Dilatarea vaselor sanguine în zonele temporală şi pectorală
Semne meningiene în primele 1-2 zile absente sau disociate
Redoarea cefei cel mai frecvent
Semnul Lesaje pozitiv
Poziţia în “cocoş de puşcă” apare in lipsa tratamentului în a 5-6-a zi de boală (semn de diagnostic tardiv)
Слайд 21 Meningitele bacteriene acute cu (Meningococ, Pneumococ, H.Influenzae tip
B) – evoluţie gravă, îndelungată, cu acutizări, complicaţii severe,
sechele.Frecvent se asociază cu encefalită, uneori ependimatită
Uşor se dezvoltă edemul cerebral acut şi colapsul ventricular
Sunt frecvente forme cu evoluţie fulgerătoare
Слайд 22
Meningita meningococică la nou - născuţi
Se întâlneşte foarte
rar, cu manifestări atipice:
Febră, refuz de sân, agitaţie, tremor
al membrelor, convulsii, cianoză, constipaţiiSemne meningiene nu se determină (rigiditate fiziologică prezentă)
Diagnosticul se stabileşte pe baza examenului Lcr.
Слайд 23
Meningoencefalită
Predomină encefalita:
tulburări de conştienţă;
convulsii;
pareze, paralizii de nervi
cranieni etc.
Semne meningiene mai puţin pronunţate.
Prognostic frecvent nefavorabil (deces
sau vindecare incompletă cu sechele)
Слайд 24
Meningita cu ependimatită
Comă
Convulsii generalizate
Rigiditate musculară generalizată
Opistotonus
Micţiuni şi scaune
involuntare
Treptat scădere ponderală până la caşexie
Lcr purulent, xantocrom cu
multe proteine, citorahia poate fi normală conţinând polinucleare şi meningocociPrognosticul este nefavorabil.
Se întâlneşte la copii în vârstă de până la 1 an.
Слайд 25
Sindrom de hipotensiune cerebrală
(colaps cerebral)
Mai frecvent apare la
sugari care manifestă vomă, diaree, hipertermie.
Starea se agravează în
scurt timpSe caracterizează prin:
Stupoare
Convulsii
Hipotonie musculară
Semne meningiene frecvent absente sau slab pronunţate
Semne de deshidratare severă
LCR hipotensiv
Слайд 26
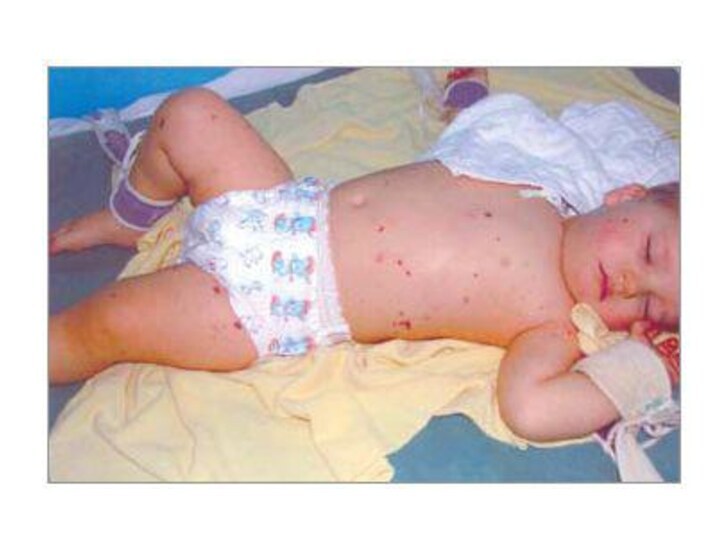
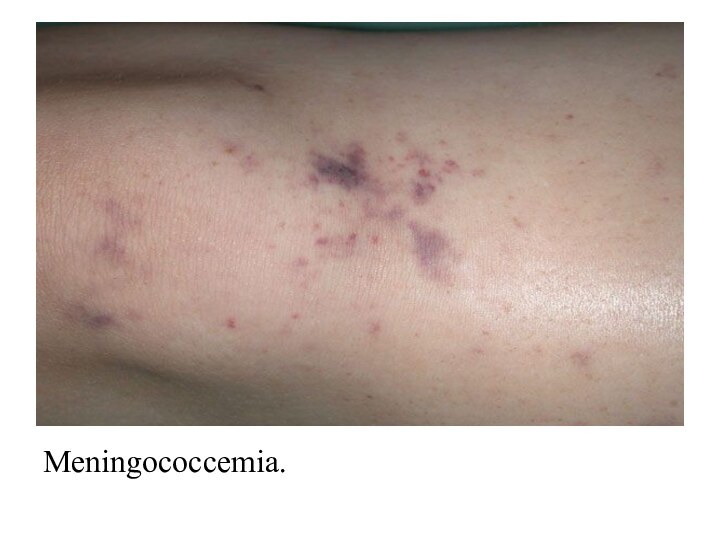
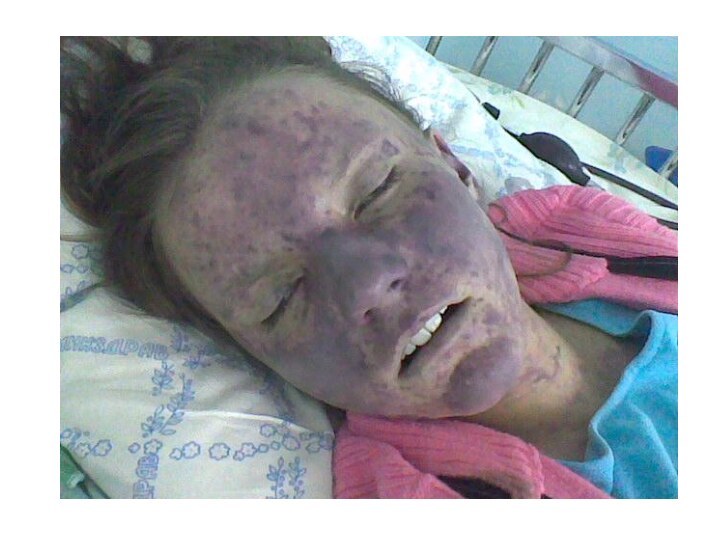
Meningococemia
Debut brusc cu febră, frisoane, cefalee, mialgii
şi artralgii
Erupţia hemoragică
Gradul de intoxicaţie foarte avansat
Pot fi afectate
diverse organe:Articulaţiile
Pulmonii
Ochii
Rinichii
Glandele suprarenale, etc.
Frecvent se asociază cu meningita
Se disting forme uşoare, medii şi grave
Meningococemia cronică – la bolnavi cu deficienţă congenitală în componentele complementului
Слайд 27
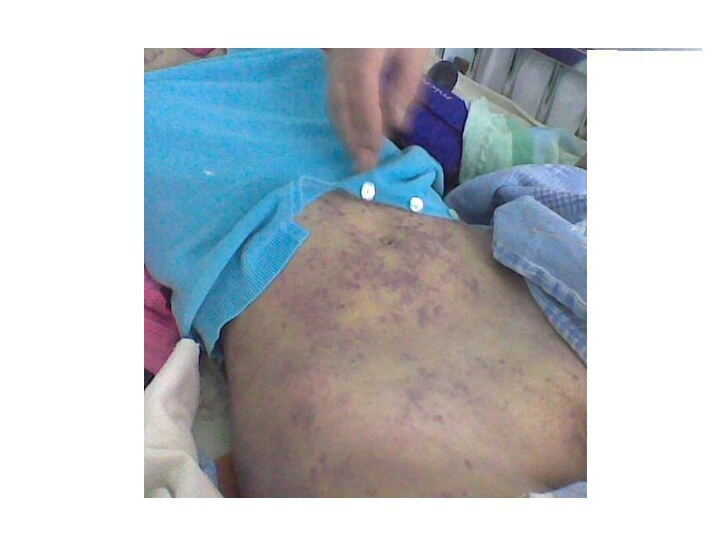
Meningococemia
Cînd şi cum apare erupţia – 1-2-a
zi simultan.
Localizarea: membrele inferioare, fesele, în formele severe –
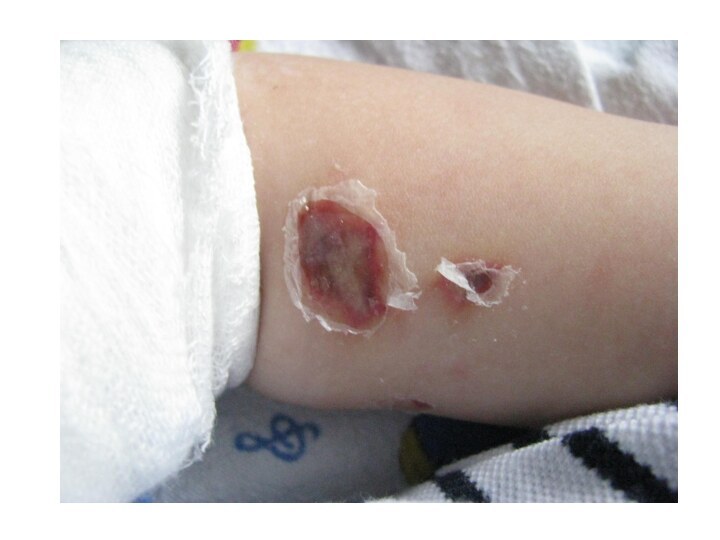
toracele, membrele superioare, faţa, mucoasele.Caracterul: hemoragii stelate cu sau fără necroze centrale; în formele severe – gangrene.
Culoarea: roşii, apoi brune pînă la negru.
Tenul pielii: normal sau cianotic, marmorat, hipostaze.
Confluează: pe alocuri da.
Dimensiunile: peteşii, hemoragii, echimoze.
La palpare: consistente, uşor proeminente, nu dispar.
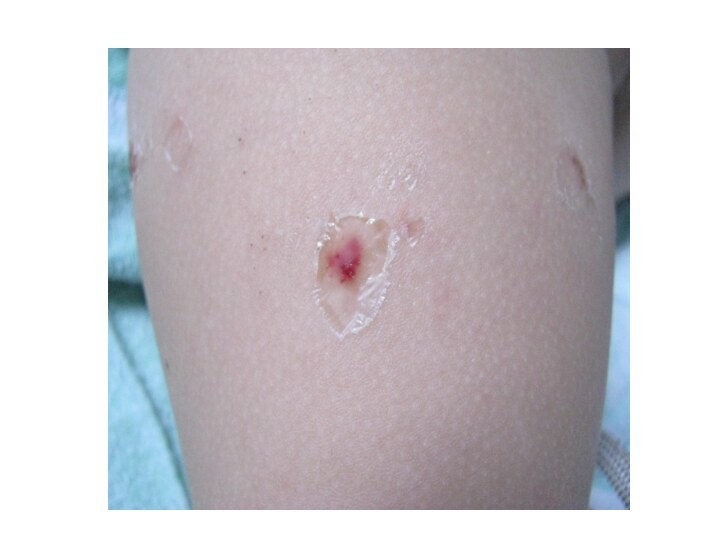
Evoluţia:hemoragiile treptat devin brune şi dispar: necroze→cruste→defecte→ cicatrice. În formele uşoare – erupţie puţină măruntă, stelată, sub formă de macule mici sau peteşii
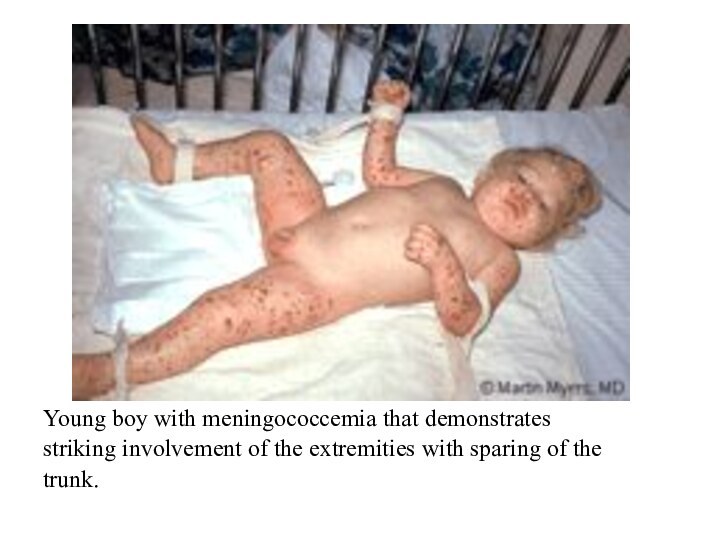
Слайд 30
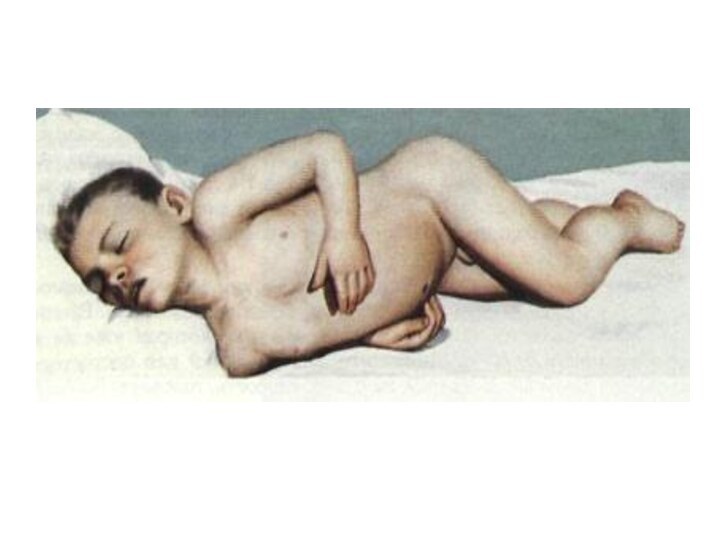
Young boy with meningococcemia that demonstrates
striking involvement
of the extremities with sparing of the
trunk.
Слайд 49
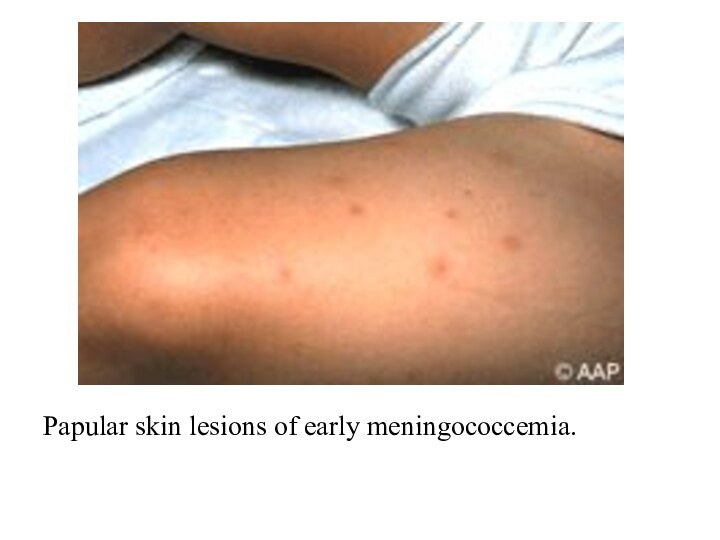
Particularităţi a sindromului eruptiv în meningococemie la sugari
La
sugari: în debut – erupţii maculo-papuloase rozeole ce persista
12-24 de ore; apoi aparelemente hemoragice.
Se înregistrează rar la copiii sub 1 an.
Слайд 50
Meningococemia fulminantă (fulgerătoare)
Debut brutal cu: febră, frisoane, erupţie
hemoragică
Elementele eruptive confluează, echimoze, necroze
Stare de şoc toxiinfecţios
Miocardită toxică
Plămâni
de şoc (edem pulmonar)Insuficienţă renală
Edem cerebral acut
Слайд 51
IM, ŞOC TOXIINFECŢIOS GR.I
Febră (38 - 39 0C)
Hiperexcitabilitate
Paliditate,cianoză
Erupţii
hemoragice stelate pe gambe, fese
Tahicardie
PA – norma sau uşor
crescutăPulsul plin
Tahipnee
PVC - norma
Diureza adecvată (2 ml/kg/oră )
Conştiinţa clară
Hipercoagulare
Слайд 52
IM, ŞOC TOXICOINFECŢIOS GR.II
T 39 – 40 0
C
Paliditate,cianoză,acrocianoză
Erupţii hemoragice mari cu necroze centrale pe membre, fese,
trunchi, mucoaseTahicardie pronunţată
Tahipnee
PA scăzută la 50% din norma de vârstă
Pulsul slab
PVC scăzută
Oligurie
Obnubilare
Hipocoagulare
Слайд 53
IM, ŞOC TOXIINFECŢIOS GR. III
Tº - subnormală
Erupţie cutanată
confluentă hemoragică, necroze profunde
Erupţii hemoragice pe mucoase
Cianoză, acrocianoza, hipostaze
Membre
reciTahicardie (cu 70 – 80% peste normă), apoi bradicardie, bradiaritmie
PA scăzută sau nu se determină
Puls filiform
Tahipnee sau bradipnee
Anurie
Sopor, comă
Coagulopatie de consum
Acidoză metabolică decompensată, fibrinoliză
Слайд 54
INFECŢIA MENINGOCOCICĂ
EDEM CEREBRAL ACUT
Hipertermie malignă
Tulburări de conştiinţă
Obnubilare
Sopor
Comă
Convulsii
clonice, clonico - tonice, tonice generalizate
Semne meningiene pronunţate
Semne de
focar cerebralTahipnee, bradipnee, stop respirator
Tahicardie, bradicardie, bradiaritmie
Слайд 55
COMPLICAŢII
Insuficienţă renală acută
Edem pulmonar
Edem cerebral acut
Pneumonie
Necroze masive cutanate
Hidrocefalie,
ventriculită (piocefalie)
Surditate,strabism,cecitate (orbire)
Exudaţie subdurală
Ependimatită
Pareze, paralizii
Слайд 57
IM, DIAGNOSTIC DIFERENŢIAL
MENINGITA MENINGOCOCICĂ:
Meningite bacteriene acute cu Pneumococici,
H. Influenzae, Stafilococi, Enterobacterii ş.a
Meningite cu lichid clar (în
enteroviroze, oreion, tuberculoză etc.)Neurotoxicoza în gripă, IRVA, IIA
Infecţii intestinale acute
Traume cranio - cerebrale
Tumorile cerebrale
Pneumonie
Meningism
MENINGOCOCEMIA
Rujeola, rubeolă, scarlatină
Erupţii alergice
Diateze hemoragice (Schonlein -Henoch, Verligoff)
Trombocitopenii
Septicemii
Слайд 58
RINOFARINGITA MENINGOCOCICĂ
CRITERII DE DIAGNOSTIC
Epidemiologice -
Contact cu bolnavul cu IM confirmată, situaţia epidemiologică
privind la IM în localitate, contact cu bolnavi cu IRAClinice -
- Debut acut,febră, senzaţie de arusră, durere în gât, obstrucţie nazală, eliminări muco-purulente, tuse seacă
- Semne de intoxicaţie pronunţate
- Hiperemie difuză faringeană, granulare
Paraclinice -
- Izolarea din secreţiile faringiene a meningococului
- Leucocitoză, neutrofilie cu deviere spre stângă,VSH accelerată
Слайд 59
INFECŢIA MENINGOCOCICĂ GENERALIZATĂ
CRITERIILE DE DIAGNOSTIC
Epidemiologice:
contact
cu bolnavul cu IM confirmată, situaţia epidimiologică privind la
IM în localitate, contact cu bolnavi cu IRAClinice.
Paraclinice:
Examen bacteriologic(LCR, hemocultura, secreţii rinofaringiene, uneori culturi din elementele cutanate)
Bacterioscopia LCR şi a picăturii groase a sângelui
Imunologice
RHAI
RIF
R.Latex aglutinare, contraimunoelectroforeza
Слайд 60
ANALIZA LICHIDULUI CEFALORAHIDIAN
Hipertensiv
Tulbure
Purulent
Pleicocitoză neutrofilică
Albuminorahie crescută
Glicorahie scăzută
Clorurahie scăzută
HEMOLEUCOGRAMA ÎN FORME GENERALIZAZATE
LEUCOCITOZĂ MARCANTĂ
NEUTROFILIE
DEVIEREA LEUCOGRAMEI SPRE STÎNGĂ
VSH ACCELERAT
Слайд 61 Algoritmul de conduită şi asistenţa urgentă a pacientului
cu IM generalizată la etapa prespitalicească
Слайд 62
Caz suspect de IM generalizată
Meningococemie:
febră,
semne de intoxicaţie
generală,
elemente hemoragice, stelate pe corp
Meningită:
hipertermie,
agitaţie psihomotorie sau somnolenţă,
vome
repetate, cefalee pronunţată, convulsii,
semne meningiene pozitive
şi/sau
Слайд 63
Caz suspect de IM generalizată
Asistenţa de urgenţă la
etapa prespitalicească efectuată de medicul de familie
şi/sau medicul
de la ambulanţă
Слайд 64
IM, şoc toxiinfecţios (ŞTI) gr.I-II:
Prednisolonă 5-10 mg/kg
Cloramfenicol hemisuccinat
– 25 mg/kg, sau Cefotaxim 50 mg/kg
per dosisFurosemid (ŞTI gr.I) – 1-2 mg/kg
Metamizol 50% -0,1 ml/an viaţă
Difenhidramină 1%-0,1 ml/an viaţă
Papaverină 2%-0,2 ml/an viaţă
Diazepam 0,5% - 0,5-1 mg/kg (în caz de
convulsii)
Oxigen
Слайд 65
Edem cerebral acut gr.I, gr.II:
Dexametazonă 1-1,5 mg/kg
Metamizol 50%
- 0,1 ml/an viaţă
Difenhidramină 1% - 0,1 ml/an viaţă
Papaverină
2%-0,2 ml/an viaţăFurosemid 1-2 mg/kg
Cloramfenicol hemisuccinat – 25 mg/kg sau
Cefotaxim 50 mg/kg per dosis
Diazepam 0,5% - 0,5-1,0 mg/kg (în caz de
convulsii)
Oxigen
Слайд 66 ŞTI gr.III şi edem cerebral acut gr.III (coma
cerebrală profundă)
Prednisolonă 10-15 mg/kg până la 20 mg/kg i/v,
Dexametazonă
1-1,5 mg/kg (în caz de edem cerebral)Perfuzii intravenoase cu: Sol. Glucoză 10%;
Sol. Clorură de sodiu 0,9%;
Dopamină 5-10 μcg/kg/min (pînă la stabilizarea indicilor hemodinamici);
Cloramfenicol hemisuccinat – 25 mg/kg per dozis la fiecare 6 ore;
Diazepam 0,5% - 0,5-1,0 mg/kg (în caz de convulsii);
Слайд 67
Toate preparatele se administrează
i/v (în lipsa accesului
la venă - i/m)
Transportarea urgentă la spital
cu ambulanţa
(echipa pediatrică de reanimare)
după ameliorarea stării bolnavului
Слайд 68
IM GENERALIZATĂ, TERAPIA ANTIMICROBIANĂ
Benzilpenicilină Na, K 300 -
400 mii/kg/24 ore, i/v, i/m
Levomicitină Na succinat 50 -
100 mg kg /24 ore,i/v, i/m interval 4 oreCefotaxim 200 mg/ kg /24 ore-intervale 6 ore i/v,i/m
Ceftriaxon 100 mg/kg/24 ore-la 12 ore i/v, i/m
Se utilizează un singur antibiotic din cele enumerate
În meningita purulentă de etiologie neidentificată: cefalosporine gen. III, Ampicilină, Levomiticină Na succinat.
În meningita meningococică administrarea antibioticelor intrarahidiană nu este indicată
Слайд 69
IM GENERALIZATĂ, TERAPIA ANTIMICROBIANĂ
Suspendarea terapiei antimicrobiene în IM:
Starea
bolnavului cu ameliorare
T corpului normală ultimile 3- 4 zile
LCR
- pleocitoza limfocitară sub 100
Слайд 70
Supravegherea postexternare
a pacienţilor cu IM generalizată:
Dispensarizarea va
fi efectuată de medicul de familie şi medicul neurolog,
sau neuropediatru;Durata – nu mai puţin de 2-3 ani;
Frecvenţa – anul 1 - o dată la 3 luni, anul 2-3 – o dată la 6 luni;
Caracterul supravegherii: examenul clinic şi paraclinic (neurosonografia, ecografia craniană, electroencefalografia);
În primele 3 luni după externare se evită: expunerea la soare, sportul
Слайд 71
Profilaxie
Infecţia meningococică este о boala de declarare nominală
şi de spitalizare obligatorie.
Persoanele de contact se supraveghează
10 zile şi în colectivităţi pentru copii se examinează bacteriologic de 2 ori la intervale de 3-7 zile (în focare familiale numai о dată). Purtătorii de meningococi se tratează la fel ca bolnavii cu rinofaringită meningococică. Controlul bacteriologic se exercită după 3 zile. În caz de izolare repetată a meningococilor, se indică a doua cură de antibiotice cu Rimfapicină sau cu Ampicilină (5 zile).
Слайд 72
Profilaxia specifică
cu vaccinuri meningococice şi imunoglobuline nu se
efectuează pe scară largă.
Слайд 74
REZULTAT POZITIV
TRATAMENT:
Rifampicină, 5 zile:
Copii în vîrsta de la
1-15 ani -10 mg/kg de 2 ori pe zi;
Nou-născuţi
(<1 lună): 5 mg/kg de 2 ori pe zi;Adulţi: 600 mg 2 ori pe zi sau
Ampicilină 50-100 mg/kg/24 ore – 5 zile
Asanarea orofaringelui (gargarisme cu antiseptice)