Слайд 2
Аномальные маточные кровотечения
Кровотечения, чрезмерные
по длительности (более 7 дней), объему кровопотери (более 80
мл), или частоте с интервалом менее
21 дня.
Слайд 3
ЛЕЧЕНИЕ
Выбор метода лечения определяется:
тяжестью анемизации (бледность
кожи, слизистых, тахикардия, головная боль, головокружение, слабость и сонливость
при большой кровопотере);
возрастом;
наличием сопутствующих заболеваний и противопоказаний.
Слайд 4
Методы остановки кровотечения
Соответственно возрастным периодам
При МК ювенильного периода:
– маточные сокращающие средства
– кровоостанавливающие средства
– гормональный гемостаз (эстроген-гестагенный)
Слайд 5
Методы остановки кровотечения
Соответственно возрастным
периодам
При МК репродуктивного периода
– раздельное
диагностическое выскабливание (РДВ) + гистероскопия;
– маточные сокращающие средства;
– кровоостанавливающие средства;
– гормональный гемостаз (эстроген-гестагенный).
Слайд 6
Методы остановки кровотечения
Соответственно возрастным периодам
При МК климактерического
периода
– Раздельное диагностическое выскабливание (РДВ) + гистероскопия
–
Маточные сокращающие средства
– Кровоостанавливающие средства
– Гормональный гемостаз (гестагенами)
– Аблация эндометрия
– Оперативное лечение
Слайд 7
Цели гормонотерапии в зависимости от возраста
В пубертатном возрасте
– восстановление овуляторного менструального цикла.
В раннем репродуктивном периоде до
35 лет– восстановление менструальной и репродуктивной функции
В позднем репродуктивном периоде 35-45 лет– подавление пролиферативных процессов в эндометрии
В периоде перименопаузы – добиться атрофических процессов в эндометрии.
Слайд 8
Ювенильные маточные кровотечения
Функциональные нарушения, возникающие в течении первых
3 лет после менархе, обусловленные отклонениями согласованной деятельности функциональных
систем, поддерживающих гомеостаз, проявляющиеся в нарушении корреляционных связей между ними а при воздействии комплекса факторов.
Слайд 9
Умеренно выраженное кровотечение и отсутствие анемизации: негормональная медикаментозная
терапия
в/в или в/м введение 1 мл 0,02 %
р-ра метилэргометрина или 1мл 5ЕД окситоцина
Одновременно в/в или в/м этамзилат 12,5 % р-р – 2 мл, в/в 1 мл 10 % р-ра кальция глюконата
Слайд 10
Антифибринолитические препараты
Аминокапроновая, аминометилбензойная и транексамовая кислота препараты первого
выбора.
Слайд 11
Аминокапроновая кислота
Гемостатическое средство, тормозит превращение профибринолизина в фибринолизин
за счет ингибирования активатора этого процесса, а также оказывает прямое угнетающее
влияние на фибринолизин;
тормозит активирующее действие стрептокиназы, урокиназы и тканевых киназ на фибринолиз, нейтрализует эффекты калликреина, трипсина и гиалуронидазы, уменьшает проницаемость капилляров.
Обладает противоаллергической активностью, улучшает антитоксическую функцию печени.
Слайд 12
Аминокапроновая кислота
С гемостатической целью аминокапроновую кислоту применяют
для внутривенных
вливаний. Средняя суточная доза 10-18 г,
максимальная - 24 г,
для детей - 0,1 г на 1 кг массы тела (детям до
10 лет 0,05 г/кг) в сутки. В случаях необходимости достижения
быстрого эффекта на фоне острой гипофибриногенемии возможно
внутривенное капельное введение до 100 мл (50 мг/мл) раствора со
скоростью 50-60 кап/мин в течение 15-30 мин. В течение первого
часа вводят в дозе 4-5 г (80-100 мл), а затем, при необходимости,
по 1 г (20 мл) каждый час в течение не более 8 ч или до момента
полной остановки кровотечения. В случае продолжающегося
кровотечения вливания 50 мг/мл препарата повторяют каждые 4ч.
Суточная доза 5,0-30,0 г
Слайд 13
Аминометилбензойная кислота
Производное аминокапроновой кислоты, оказывает гемостатическое действие путем
конкурентного ингибирования тканевых киназ, активирующих превращение плазминогена в плазмин.
Стабилизация фибрина сопровождает его отложение в сосудистом русле. Препарат более активен, чем аминокапроновая кислота, и применяют его при кровотечениях, связанных с повышением фибринолиза, а также при тромбоцитопениях.
Назначают аминометилбензойную кислоту внутрь по 0,1-0,2 г 3-4 раза в сутки, внутримышечно вводят по 0,05 г (5 мл) от 1 до 3-4 раз в день, при остром генерализованном фибринолизе возможно внутривенное (струйное или капельное) введение 0,05-0,1 г препарата в растворе глюкозы или натрия хлорида.
Слайд 14
На фоне приема данных препаратов возможны головокружение, тошнота,
диарея, артериальная гипотензия, брадикардия, аритмии.
При применении следует учитывать наличие
тромбоэмболии в семейном анамнезе или относительных факторов риска венозной тромбоэмболии, а также нарушение функции почек.
Слайд 15
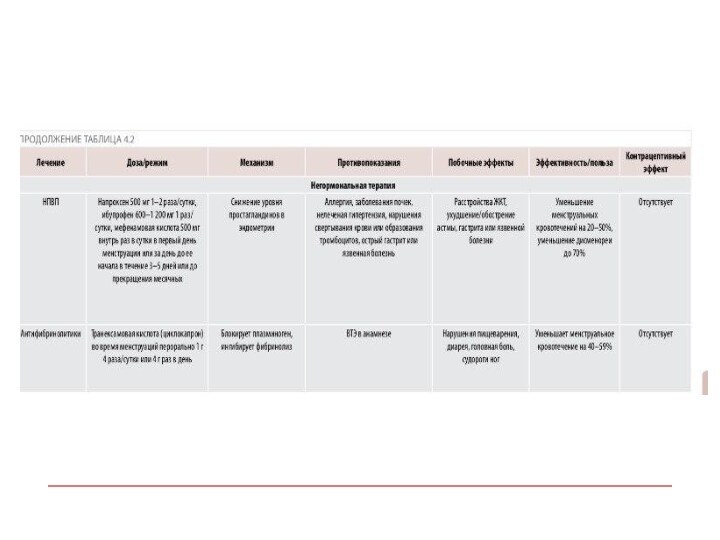
Транексамовая кислота
Синтезирована в 1962 г. как изомер-трансформа аминокапроновой
кислоты - транс4-аминометилциклогексанкарбоновая кислота.
Антифибринолитическая активность в 10-20 раз выше,
чем у аминокапроновой кислоты (при сравнении эквивалентных доз)
Эффективность 33 – 55%
Слайд 16
Фармакодинамика
Конкурентно ингибирует активатор плазминогена, в более высоких концентрациях —
связывает плазмин.
Удлиняет тромбиновое время.
Тормозит образование кининов и
других пептидов, участвующих в воспалительных и аллергических реакциях.
Слайд 17
Транексамовая кислота назначается перорально в дозе 1 грамм
в течение первого часа терапии, затем по 500 мг
- 1,5 грамма 3 раза в сутки до полной остановки кровотечения.
Возможно внутривенное введение по 10 мг/кг (не более 600 мг) препарата в течение 1-го часа, в разведении 200 мл 0,9% раствора NaCl каждые 6-8 ч до остановки кровотечения ,затем капельное введение по 500 мг каждые 6-8 часов.
Суммарная суточная доза не должна превышать 6 граммов. При больших дозах увеличивается опасность развития синдрома внутрисосудистого свертывания, а при одновременном применении эстрогенов возникает высокая вероятность тромбоэмболических осложнений.
Возможно использование препарата в дозировке 1 грамм 4 раза в сутки с 1-го по 4-й день менструации, что уменьшает объем кровопотери на 50%.
Слайд 18
При назначении транексамовой кислоты возможны кожная сыпь, зуд,
снижение аппетита, тошнота, диарея, изжога, сонливость, нарушение цветового зрения
Противопоказаниями к назначению транексамовой кислоты являются приобретенные нарушения полей зрения, нарушения системы гемостаза при повышении угрозы тромботических состояний или наличие тромбозов в анамнезе.
Слайд 19
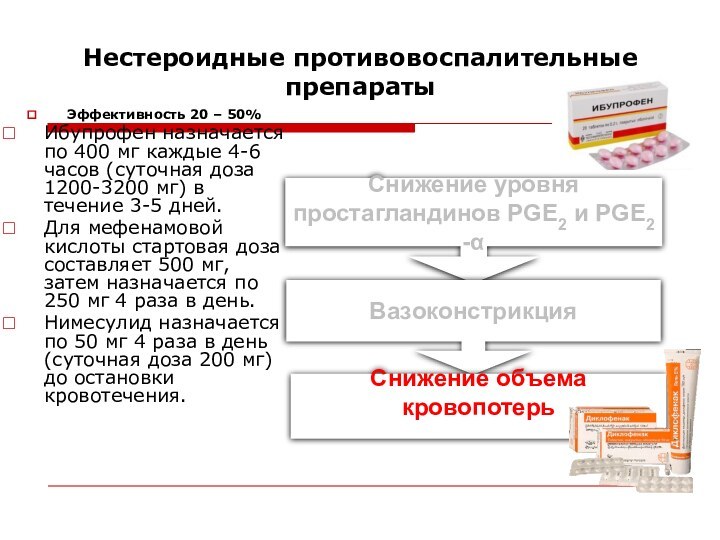
Нестероидные противовоспалительные препараты
Эффективность 20 – 50%
Ибупрофен назначается по
400 мг каждые 4-6 часов (суточная доза 1200-3200 мг)
в течение 3-5 дней.
Для мефенамовой кислоты стартовая доза составляет 500 мг, затем назначается по 250 мг 4 раза в день.
Нимесулид назначается по 50 мг 4 раза в день (суточная доза 200 мг) до остановки кровотечения.
Снижение уровня простагландинов PGE2 и PGE2 -α
Вазоконстрикция
Снижение объема кровопотерь
Слайд 20
Классификация НПВС по селективности в отношении различных форм
циклооксигеназы
(Drugs Therapy Perspectives, 2000, с дополнениями)
Выраженная селективность в отношении
ЦОГ-1
Аспирин
Индометацин
Кетопрофен
Пироксикам
Сулиндак
Умеренная селективность в отношении ЦОГ-1
Диклофенак
Ибупрофен
Напроксен и др.
Примерно равноценное ингибирование ЦОГ-1 и ЦОГ-2
Лорноксикам
Умеренная селективность в отношении ЦОГ-2
Этодолак
Мелоксикам
Нимесулид
Набуметон
Выраженная селективность в отношении ЦОГ-2
Целекоксиб
Рофекоксиб
Слайд 21
НПВС противопоказаны при эрозивно-язвенных поражениях желудочно-кишечного тракта, особенно
в стадии обострения, выраженных нарушениях функции печени и почек,
цитопениях, индивидуальной непереносимости, беременности, с осторожностью при нарушении функции печени и почек, приеме антикоагулянтов, сердечной недостаточности.
Слайд 22
Расстройства ЖКТ: тошнота, рвота, диарея, диспепсия, реакции
гиперчувствительности: сыпь, ангионевротический отек, бронхоспазм,
Головная боль, головокружение, нервозность, депрессия,
сонливость, бессоница, светочувствительность, повышение АД.
Редко: поражение печени, альвеолит, легочная эозинофилия, нарушение зрения, синдром Стивена Джонсона, синдром Лайелла и др.
Побочные эффекты
Слайд 23
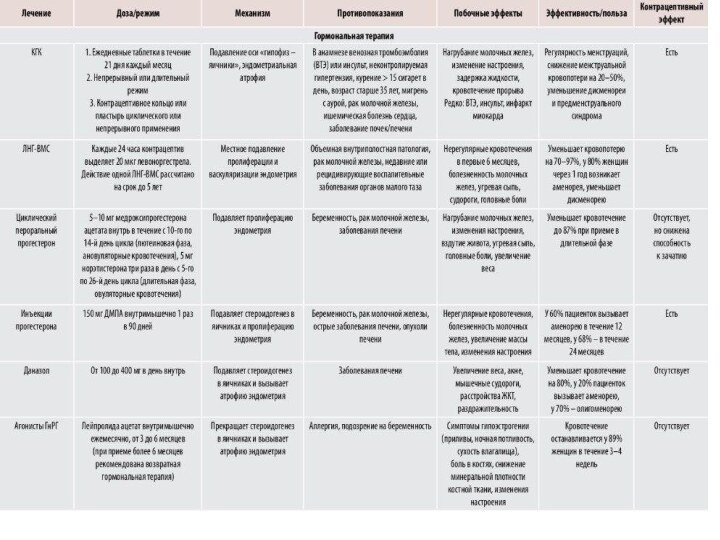
Гормональные методы лечения
При наличии анемии, неэффективности медикаментозной негормональной
терапии и рецидивирующем кровотечении при отсутствии органических заболеваний матки
Пероральные
низкодозированные контрацептивы с прогестагенами (левоноргестрел 150 кг, дезогестрел 150 мкг, гестоден 75 мкг, хлормадинон 3000 мкг, диеногест 200 мкг) являются наиболее часто используемыми препаратами у больных с острыми и хроническими ановуляторными маточными кровотечениями. Этинилэстрадиол в составе КОК обеспечивает гемостатический эффект, а прогестагены – стабилизацию стромы и базального слоя эндометрия. Для остановки кровотечения используются только монофазные.
Слайд 24
КОК
предотвращает овуляцию
подавляет секрецию гонадотропинов посредством действия на гипофиз
и гипоталамус
1. ЭСТРОГЕН обеспечивает:
стабильность эндометрия,что позволяет минимализировать нерегулярные выделения
и неожиданные кровотечения
снижает дозу прогестагена за счет увеличении концентрации внутреклеточных рецепторов к прогестагену
2. ПРОГЕСТИН обеспечивает:
сгущению цервикальной слизи
нарушение перистальтики маточных труб
Слайд 25
Схема приема КОК с гемостатической целью
По 4-6 таблеток
в день до остановки кровотечения.
Затем дозу постепенно уменьшают
на 1 таблетку в день.
Продолжают прием в течение 21 дня.
Слайд 26
Профилактика рецидивов
КОК назначают по стандартной схеме приема –
курсы 21 день с перерывом 7 дней между ними
или по схеме 24 +4 (Ярина, Джес) или 26+2 (Клайра)
В непрерывном режиме
2-3 цикла.
Слайд 27
Схема применения гестагенов при недостаточности желтого тела
- Норколут
(норэтистерон) — по 5мг в день
- Утрожестан (прогестерон
натуральный микронизированный) — по 200-300мг в день
- Дюфастон (дидрогестерон) — по 10-20мг в день
с 16-го по 25-й день цикла
- Оксипрогестерона капронат (гидроксипрогестерона капронат) по 125мг — на 14-й и 21-й день цикла
Препараты применяются в течение 3 менструальных циклов
Слайд 28
Раздельное выскабливание слизистой тела и шейки
матки под контролем гистероскопа производятся в случае:
Острого профузного маточного
кровотечения, не останавливающееся на фоне консервативной терапии
Наличие клинических и ультразвуковых признаков полипов эндометрия и/или цервикального канала
Слайд 29
АМК являются причиной железодефицитной анемии
Дефицит железа приводит к
нарушению самочувствия
При наличии железодефицитной анемии назначают препараты железа: сорбифер
дурулес 1 драже 2 р/сутки , фенюльс по 1 капс. 1-2 р/сутки
Парентерально: венофер 5 мл в/в, эктофер 2 мл в/м, феррум-лек 2 мл в/в или в/м
Слайд 30
При МК репродуктивного периода
Хирургический гемостаз (гистероскопия и
раздельное диагностическое выскабливание эндоцервикса и эндометрия с патогистологическим исследование
соскобов ) основной метод остановки кровотечения, а также у женщин относящихся к группе риска развития гиперплазии и рака эндометрия.
Слайд 32
Консервативная терапия
Антифибринолитики: транексамовая кислота 250-500 мг каждые
6-8 часов
НПВП напроксен и мефенаминовая кислота 250-500 мг. 2-4
раза в сутки, кетопрофен и ибупрофен 600мг в сутки
Гормональная: этинилэстрадиол 30 мкг – диеногест 2 мг, ● этинилэстрадиол 20 мкг – гестоден 75 мг, ● этинилэстрадиол 20 мкг – дезогестрел 150 мкг, ежедневные таблетки в течение 21 дня каждый месяц с 7 дневным перерывов или непрерывный прием
Слайд 33
Гестагены
Механизм действия: секреторная трансформация
подготовленного эстрогенами эндометрия.
Новые прогестагены обладают специфическими
эфектами: диеногест – антиандроген, дроспиренон – антиминералкортикоид. Прогестагены 4 поколения связываются крайне специфично с ПР и лишены андрогенных, эстрогенных и глюкокортикоидных побочных эффектов
Побочные эффекты: нагрубание молочных желез, сухость во влагалище, гипоменорея, снижение либидо, дисфория, слабость, утомляемость, прорывные маточные кровотечения.
Слайд 34
Схема применения гестагенов при железисто-кистозной гиперплазии у
женщин до 48 лет.
- 17-ОПК — по 125-250мг на
14-й, 17-й, 21-й день после диагностического выскабливания в течение 4-6 месяцев.
- Дюфастон — по 10-20мг в день с 11-го по 25 день цикла, в течение 4-6 месяцев.
- Провера (медроксипрогестерона ацетат) — по 30-50 мг с 14-го по25-й день цикла
Слайд 35
Антигонадотропные препараты
Механизм действия: Ингибитор продукции гонадотропных гормонов
Вызывает

обратимое подавление продукции ЛГ и ФСГ гипофизом у мужчин
и
женщин. Не обладает эстрогенной и гестагенной активностью. Обладает
слабой андрогенной активностью с сопутствующим анаболическим
эффектом.
Уменьшает потерю менструальной крови, механизм данного действия
окончательно не установлен.
Подавляет пролиферацию и вызывает атрофию нормальной и эктопической
ткани эндометрия.
Ингибирует овуляцию и уменьшает уровень 17β-эстрадиола в плазме крови.
Остается неясным, является ли ингибирование пролиферации эндометрия
следствием уменьшения уровня эстрадиола или прямого влияния даназола
на эстрогеновые рецепторы эндометрия.
После отмены даназола овуляция обычно возобновляется в течение 5
недель, что сопровождается характерным резким повышением ЛГ и
небольшим повышением ФСГ.
Даназол и агонисты ГнРГ эффективно уменьшают менструальные
кровотечения и могут быть использованы в случаях, когда другие
медицинские или хирургические методы лечения потерпели неудачу
или противопоказаны.
Даназол От 100 до 400 мг в день внутрь
Слайд 36
Агонисты ГнРГ
Механизм действия: конкурентно блокируют рецепторы гонадолиберина на
мембране клеток гипофиза и вызывают зависимое от дозы торможение
секреции ЛГ и ФСГ, что обуславливает более контролируемое подавление функции гипофиза.
Побочные реакции: слабость, недомогание, тошнота, головная боль, головокружение, местно покраснение, зуд, припухлость.
Лейпрорелин, Трипторелин в/м ежемесячно, от 3 до 6 месяцев (при приеме более 6 месяцев рекомендована возвратная гормональная терапия)
Слайд 37
При недостаточности лютеиновой фазы (укорочение лютеиновой фазы): утрожестан
200 мг., дюфастон 10-20 мг. с 16-го по 25-й
день цикла
Персистенция желтого тела (обильное кровотечение) ?срочное выскабливание. Предупреждение рецидива – монофазные КОК на 3-4 цикла.
Слайд 38
Разнообразие групп препаратов, применяемых в лечении Овуляторных МК
Слайд 39
Хирургическое лечение
Раздельное выскабливание стенок полости матки под контролем
гистерокопии - рекомендовано всем старше 30 лет независимо от
интенсивности кровотечения.
Профилактика рецидива – монофазные КОК (жанин, марвелон, ярина и др.)
Слайд 40
Предупреждение рецидива
Профилактика рецидива – монофазные КОК (жанин, марвелон,
ярина и др.)
ВМС «МИРЕНА» на 5 лет наиболее действенной
профилактика рецидива ГПЭ у женщин старше 35 лет, не заинтересованных в беременности.
В результате местного действия препарата происходит атрофия эндометрия
Слайд 41
При ГПЭ, назначают гормональную терапию. Принципы гормонотерапии ГПЭ

— центральное антигонадотропное действие препарата, в результате которого снижается
синтез и выделение гонадотропинов и, как следствие, овариальных стероидов.
У пациенток до 35 лет рекомендуют применение монофазных КОК с содержанием 0,03 мг эстрогенного компонента в пролонгированном режиме в течение 6 мес. После подобной терапии по типу ребаундэффекта восстанавливаются овуляторные менструальные циклы.
Женщинам позднего репродуктивного возраста (после 35лет) при рецидивирующих дисфункциональных маточных кровотечениях, противопоказаниях к приёму эстрогенсодержащих КОК рекомендуют применение антигонадотропных препаратов: гестринон 2,5 мг 2 раза в неделю 6 мес, даназол 400 мг в сутки 6 мес. Наиболее эффективны из них бусерелин, гозерелин, трипторелин, которые назначают парентерально 1 раз в 28 дней, 6 инъекций. Женщин следует предупреждать, что на фоне терапии появляются климактерические симптомы: приливы, потливость, сердцебиение и другие, которые прекращаются после отмены препарата.
Слайд 42
1й этап — остановка маточного кровотечения.
При наличии внутриматочной патологии — гистероскопия и раздельное
диагностическое выскабливание, резектоскопия, аблация эндометрия или гистерэктомия в зависимости от вида выявленной патологии.
При отсутствии органических причин кровотечения — симптоматическая гемостатическая терапия или гормональный гемостаз с предварительным исследованием системы гемостаза;
●мефенамовой кислоты 1500 мг/сут;
●флурбипрофена 200 мг/сут;
●напроксена 750 мг/сут.
●транексамовую кислоту 3–6 г/сут;
●аминометилбензойную кислоту 750 мг/сут.
при экстрагенитальной патологии — лечение основного заболевания.
2й этап — лечение выявленной патологии (медикаментозное или хирургическое) с целью профилактики рецидивов кровотечения.
АМК в перименопаузе и постменопаузе
Слайд 43
Гормональный гемостаз чаще используют натуральные эстрогены, действующие на
местные факторы коагуляции и вызывающие быструю регенерацию и пролиферацию
эндометрия.
Слайд 46
Схема применения гестагенов при железисто-кистозной гиперплазии у женщин
старше 48 лет.
- 17- ОПК — по 250мг в
непрерывном режиме 2 раза в неделю в течение 6 месяцев.
Терапия направлена на подавление менструальной функции.
Слайд 47
Хирургическое лечение
При отсутствии эффекта от консервативной терапии или
при наличии противопоказаний для приема гормональных препаратов.
Хирургический гемостаз
обеспечивается, прежде всего, фракционным выскабливанием полости матки и цервикального канала преимущественно под гистероскопическим контролем. Данная операция преследует как диагностическую (для исключения органической патологии полости матки), так и лечебную цель и является методом первого выбора у женщин позднего репродуктивного и климактерического периода, учитывая рост частоты атипической трансформации эндометрия в поздних возрастных группах.
Слайд 48
Гистерорезектоскопия включает целый комплекс гистероскопических операций, которые выполняются под
контролем зрения с помощью специального электрохирургического инструмента-гистерорезектоскопа.
При помощи
гистерорезектоскопии под визуальным контролем удаляются изменённые участки эндометрия (резекция полипа эндометрия, резекция эндометрия) или производится деструкция эндометрия (аблация эндометрия) с помощью электрического тока или хирургического лазера. Операцию проводят на 3-5-ый день после выскабливания, либо готовить эндометрий медикаментозно. Например даназол по 400 мг. В течении 4-6 нед.
Показания: полипы матки, гиперплазия эндометрия
меноррагии (обильные и длительные менструальные кровотечения) и маточные кровотечения,
аденомиоз, синехии (спайки) или фиброзные сращения, внутриматочная перегородка
Слайд 49
ФУЗ-аблация миоматозных узлов под контролем МРТ
За счет того, что
проводимость и плотность опухолевой ткани больше, а перфузия крови
меньше, чем в нормальных тканях организма, некрозу подвергается только опухоль. Для доброкачественной опухоли нет необходимости элиминации каждой ее клетки, поэтому бывает достаточно провести коагуляцию в отдельных точках внутри миомы (обычно 30–50). Это позволяет полностью устранить вызываемые опухолью маточные кровотечения и симптомы, связанные с компрессией органов малого таза.
Слайд 50
Эмболизация маточных артерий (ЭМА) — современный способ лечения миомы матки без

хирургической операции. Эффект достигается за счет перекрытия кровотока в
узлах миомы с помощью специального препарата, который вводится в артерии матки по тонкой трубке (катетеру) через бедро. Препарат содержит мелкие шарики (эмболы), которые перекрывают артерии миомы, после чего она погибает в течение нескольких часов. Эмболизация маточных артерий позволяет во многих случаях отказаться от необходимости удаления матки при миоме и сохранить репродуктивную функцию
Симптомная или растущая миома матки
размером до 20 недель беременности при отсутствии выраженной патологии шейки матки, эндометрия и яичников.
у пациенток, заинтересованных в беременности, с подтвержденной ролью миомы матки в патогенезе бесплодия или с высоким риском выкидыша, при невозможности выполнения безопасной миомэктомии.
в качестве подготовки к миомэктомии или гистерорезектоскопии.
Интенсивное маточное кровотечение различной этиологии, когда другие методы лечения невозможны или сопряжены с реальной угрозой жизни больной.
Слайд 51
Гистерэктомия
Операция удаления матки проводится при
сочетании с патологией, само по себе требующей оперативного лечения.
злокачественное поражение тела матки (рак эндометрия, миосаркомы и другие разновидности раковых опухолей);
атипическая гиперплазия эндометрия
рак шейки матки, прорастающий в тело и параметральную клетчатку;
рак яичников;
множественные миоматозные узлы;
одиночный миоматозный узел, если он имеет размер более 12 недель, является причиной повторных маточных кровотечений с развитием хронической анемии, имеет тенденцию к быстрому росту, некротизируется или если биопсия выявила в нем атипичные клетки;
субсерозные узлы с высоким риском перекрута ножки;
аденомиоз и эндометриоз при малой эффективности проводимой консервативной терапии;
опущение матки 3-4 степени;
распространенный полипоз;
Слайд 52
Тест
Для остановки обильного маточного
кровотечения в ювенильном периоде
обычно применяют:
1)
выскабливание полости матки
2) комплексную негормональную терапию
3) гемостаз малыми дозами
гестагенов
4) гемостаз малыми дозами андрогенов
5) гемостаз КОК
Слайд 53
1 этапом лечения кровотечения у
женщин старше 35 лет
является:
1) выскабливание полости матки
2) электростимуляцию шейки матки
3) назначение гестагенов
4)
назначение даназола
5) назначение парлодел