- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Медикаментозное лечение дислипидемий
Содержание
- 2. Дислипидемия — это нарушение соотношения липидов (жироподобных
- 3. В плазме крови человека существуют следующие виды
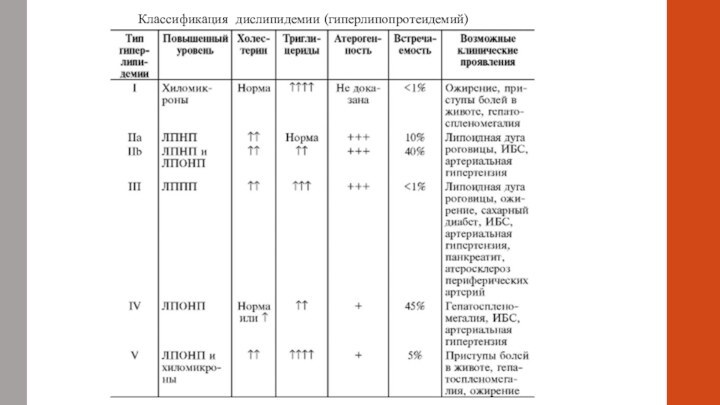
- 4. Классификация дислипидемии (гиперлипопротеидемий)
- 5. КЛАССИФИКАЦИЯ ГИПОЛИПИДЕМИЧЕСКИХ СРЕДСТВСтатины - ингибиторы ГМГ-КоА-редуктазы (ловастатин,
- 6. СтатиныМеханизм действия статинов заключается в угнетении синтеза
- 7. Статины противопоказаны в следующих случаях:Во время беременности
- 8. ФибратыМеханизм действияФибраты ускоряют катаболизм ЛПОНП, повышая активность
- 9. Побочное действиеФибраты обычно хорошо переносятся. К существенным
- 10. НИКОТИНОВАЯ КИСЛОТАНикотиновую кислоту (ниацин) относят к витаминам
- 11. ПротивопоказанияАртериальные кровотечения, язвенная болезнь желудка и двенадцатиперстной
- 12. СЕКВЕСТРАНТЫ ЖЁЛЧНЫХ КИСЛОТИспользуются как вспомогательное лекарственное средство
- 13. ПробуколФармакологическое действие - антиоксидантное, гипохолестеринемическое, гиполипидемическое, антиатеросклеротическое,
- 14. ВЫБОР МЕТОДА ЛЕЧЕНИЯ ГИПЕРЛИПИДЕМИИ И ОЦЕНКА ЕГО
- 15. Скачать презентацию
- 16. Похожие презентации
Дислипидемия — это нарушение соотношения липидов (жироподобных веществ) крови. Дислипидемия – это не болезнь, а фактор развития атеросклероза хронического заболевания, характеризующегося уплотнением стенок артерий (сосудов, приносящих кровь к органам) и сужением их просвета с последующим нарушением












Слайд 2 Дислипидемия — это нарушение соотношения липидов (жироподобных веществ)
крови.
атеросклероза хронического заболевания, характеризующегося уплотнением стенок артерий (сосудов, приносящих кровь к органам) и сужением их просвета с последующим нарушением кровоснабжения органов). Содержание липидов в крови при дислипидемии повышается за счет повышения синтеза (объединения) в организме, нарушения выведения, повышенного поступления жиров с пищей (незначительная часть, не более 1/5 части холестерина крови). Заболевание возникает только при значительном длительном повышении уровня холестерина в организме. Дислипидемия встречается очень часто. В различных странах ее выявляют от каждого пятнадцатого до каждого второго жителя.
Слайд 3
В плазме крови человека существуют следующие виды липидов:
•
триглицериды, фосфолипиды и холестерин, находящиеся в форме липопротеидов, т.е.
в связанной с белками форме;• свободные жирные кислоты, не связанные с белками.
Все липопротеиды подразделяют на следующие классы: хиломикроны, липопротеиды очень низкой плотности - ЛПОНП, липопротеиды промежуточной плотности - ЛППП, липопротеиды низкой плотности - ЛПНП и липопротеиды высокой плотности - ЛПВП
Слайд 5
КЛАССИФИКАЦИЯ ГИПОЛИПИДЕМИЧЕСКИХ СРЕДСТВ
Статины - ингибиторы ГМГ-КоА-редуктазы (ловастатин, правастатин,
симвастатин, аторвастатин и др.);
Эзетимиб;
Фибраты - производные фиброевой кислоты (клофибрат
, гемфиброзил, безафибрат, фенофибрат, этофибрат);Секвестранты жёлчных кислот - анионообменные смолы (колестирамин, колестипол);
Никотиновая кислота;
Препараты омега-3-жирных кислот (омакор*).
Пробукол
Слайд 6
Статины
Механизм действия статинов заключается в угнетении синтеза холестерина
в печени на стадии образования мевалоновой кислоты вследствие обратимого
ингибирования ключевого фермента ГМК-КоА-редуктазы, а также в увеличении числа и активности печеночных ЛПНП-рецепторов клеток, что способствует усилению захвата и катаболизма ЛПНП. Все это приводит к уменьшению содержания в плазме крови общего холестерина (ХС), триглицеридов (ТГ), ЛПНП и повышению уровня ЛПВП. Эти изменения способствуют стабилизации "рыхлых" (гипоэхогенных) атеросклеротических бляшек, предупреждению их разрыва и изъязвления, вызывающих ишемические поражения сердца, мозга и других органовПоказания: Назначение статинов обязательно лицам с гиперхолестеринемией, сопутствующей следующим заболеваниям, так как их применение в комплексе с другими препаратами достоверно снижает риск развития внезапной сердечной смерти:
Лица старше 40 лет с высоким риском сердечно – сосудистой патологии,
Ишемическая болезнь сердца, стенокардия,
Перенесенный инфаркт миокарда,
Операция аорто-коронарного шунтирования или установка стента при ишемии миокарда,
Инсульт,
Ожирение,
Сахарный диабет,
Слайд 7
Статины противопоказаны в следующих случаях:
Во время беременности и
периода лактации;
При заболеваниях почек, острых и хронических болезнях печени;
Проблемах
с эндокринной системой и щитовидной железой;При наследственной мышечной дисфункции;
В детском возрасте (до 18-ти лет);
При гиперчувствительности к действующему веществу.
Побочные эффекты: У пациентов, принимающих длительно и непрерывно статины, развиваются недомогание, нарушения сна, мышечная слабость, снижение слуха, потеря вкусовых ощущений, учащенное сердцебиение, резкое снижение и повышение артериального давления, снижение уровня тромбоцитов в крови, носовые кровотечения, изжога, боли в животе, тошнота, неустойчивый стул, учащенное мочеиспускание, снижение потенции, боли в мышцах и суставах, рабдомиолиз (разрушение мышечной ткани), повышенное потоотделение, аллергические реакции.
Режим дозирования статинов:
Слайд 8
Фибраты
Механизм действия
Фибраты ускоряют катаболизм ЛПОНП, повышая активность липопротеидлипазы,
при этом угнетается синтез ЛПНП и усиливается выделение холестерина
с жёлчью. В связи с преимущественным воздействием фибратов на метаболизм ЛПОНП результатом служит понижение уровня триглицеридов (на 20-50%). Уровень холестерина и ЛПНП снижается на 10-15%, содержание ЛПВП несколько увеличивается.Показания к применению
Фибраты можно рассматривать как препараты выбора при концентрации триглицеридов более 10 ммоль/л и у больных с редко встречающейся гиперлипидемии III типа. При гиперлипидемии IIa, IIb, IV и V их применяют при недостаточной эффективности диеты и как препараты второго ряда (после статинов).
Противопоказания
Алкоголизм, болезни жёлчевыводящих путей, тяжёлые поражения печени и почек, беременность и кормление грудным молоком.
Слайд 9
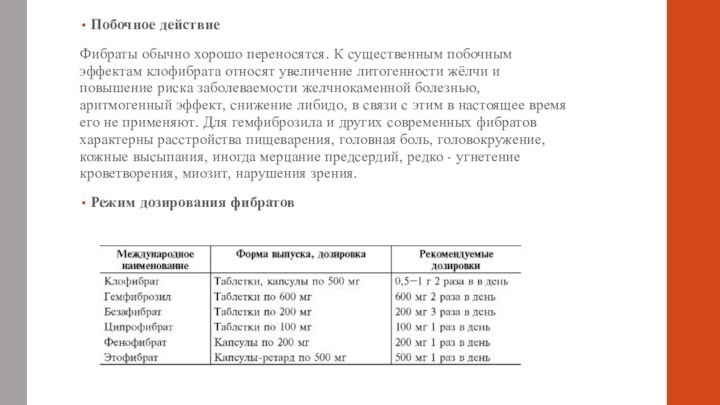
Побочное действие
Фибраты обычно хорошо переносятся. К существенным побочным
эффектам клофибрата относят увеличение литогенности жёлчи и повышение риска
заболеваемости желчнокаменной болезнью, аритмогенный эффект, снижение либидо, в связи с этим в настоящее время его не применяют. Для гемфиброзила и других современных фибратов характерны расстройства пищеварения, головная боль, головокружение, кожные высыпания, иногда мерцание предсердий, редко - угнетение кроветворения, миозит, нарушения зрения.Режим дозирования фибратов
Слайд 10
НИКОТИНОВАЯ КИСЛОТА
Никотиновую кислоту (ниацин) относят к витаминам группы
В (витамин РР, или В3), при этом гиполипидемический эффект
проявляется в дозах, заметно превышающих потребность в ней как в витамине. Использование никотиновой кислоты в терапии гиперлипидемии ограничено высокой частотой побочных эффектов.Механизм действия никотиновой кислоты заключается в ингибировании в печени синтеза ЛПОНП и в уменьшении высвобождения из адипоцитов свободных жирных кислот, из которых синтезируются ЛПОНП. Наиболее выраженное влияние данный препарат оказывает на содержание триглицеридов, снижающееся в среднем на 20-50%, менее выражено влияние на холестерин, уровень которого уменьшается на 10-25%. Особо следует отметить способность никотиновой кислоты повышать уровень ЛПВП на 15-30%. В отличие от большинства гиполипидемических средств, эффект никотиновой кислоты развивается сравнительно быстро - в течение первых 4-5 дней.
Показания к применению: Электрофорез с никотиновой кислотой – применяется при лечении остеохондроза. Метод быстро выводит молочную кислоту из пораженных воспалением тканей, снимает боль и отек, усиливает процесс заживления. Для проведения процедуры применяется 1%-ный раствор, курс 10 дней, раз за сутки.
Для лечения пеллагры, улучшения углеводного обмена, легких форм диабета, заболеваний печени, сердца, язвы, энтероколитов, плохо заживающих ран, миопатии.
Снижение уровня липопротеидов в крови, понижение концентрации триглицеридов, лечение гиперхолестеринемии.
Специфическое средство при гастрите, спазме сосудов, головного мозга.
Для активности похудения, от целлюлита – прием таблеток по 1 г за день, несколько раз за сутки.
Профилактика диабета, сокращение боли при остеоартрите.
Повышение эффективности лекарственных препаратов для лечения депрессии, тревожности.
Детоксикация организма, профилактика мигрени.
Слайд 11
Противопоказания
Артериальные кровотечения, язвенная болезнь желудка и двенадцатиперстной кишки
в стадии обострения, подагра и бессимптомная гиперурикемия, сахарный диабет,
беременность и период лактации.Побочное действие
При применении никотиновой кислоты часто отмечают покраснение лица, головокружение, что связано с вазодилатирующим действием препарата. Она может повышать активность трансаминаз, вызывать сухость кожи, зуд. Нередко возникают диспепсические нарушения (снижение аппетита, понос, тошнота, рвота, боли в животе, метеоризм), реже - бессонница, тахикардия, периферические отёки. Под влиянием никотиновой кислоты возможно повышение уровня мочевой кислоты и развитие обострения подагры, также может возникнуть гинекомастия и тяжёлые поражения печени. Иногда отмечают удлинение протромбинового времени и снижение числа тромбоцитов.
Дозировка зависит от возраста, веса и болезни:
для профилактики принимается до 25 мг/день;
при появлении пеллагры 100 мг 3-4 раза/день курсом 15-20 дней;
при атеросклерозе 2-3 /день, 3-4 приема;
при нарушении обмена жиров на первой неделе принимают 500 мг единоразово, на второй дважды, на третьей трижды, курс 2,5-3 месяца;
чтобы повысить концентрацию липопротеинов высокой плотности, принимать следует по 1 г/день;
для снижения риска заболеваний сердца 500-1000 мг/сутки;
курсы терапии проводятся повторно с интервалом месяц.
Слайд 12
СЕКВЕСТРАНТЫ ЖЁЛЧНЫХ КИСЛОТ
Используются как вспомогательное лекарственное средство при
комплексной терапии. Существует условная классификация СЖК на препараты со
схожим механизмом действия:«Колестирамин»;
«Колестипол»;
«Колесевелам».
Механизм действия
Механизм действия: секвестранты жёлчных кислот связывают жёлч- ные кислоты в просвете кишечника и препятствуют их реабсорбции. Это приводит к дополнительному образованию жёлчных кислот из холестерина в печени. В результате происходит повышение активности ЛПНПрецепторов печени и захват холестерина ЛПНП из крови. При этом концентрация триглицеридов либо не меняется, либо увеличивается.
Показания
Гиперлипидемии, в частности тип IIa, в случае недостаточного эффекта диеты и других мер; зуд, связанный с частичной обструкцией жёлчевыводящих путей и первичным билиарным циррозом.
Противопоказания
Полная обструкция желчевыводящих путей, фенилкетонурия и беременность.
Побочное действие
Могут вызывать запор, реже диарею, также тошноту, рвоту. Иногда отмечают гипертриглицеридемию. Могут вызывать недостаток витаминов А, D и К.
Режим дозирования: Колестирамин назначают в дозе 8-24 г/сут., колестипол – 5-30 г/сут. в виде порошка, который растворяют в жидкости (чай, кисель), колесевелам – в дозе 3,750мг/сут. в виде таблеток (в одной таблетке содержится 625мг).
Секвестранты снижают концентрации ОХС и ХС ЛНП на 15-30%, но могут повышать уровень ТГ; одновременно они повышают содержание ХС ЛВП на 5%.
Слайд 13
Пробукол
Фармакологическое действие - антиоксидантное, гипохолестеринемическое, гиполипидемическое, антиатеросклеротическое, нормализующее
липидный обмен.Снижает в крови уровень общего холестерина главным образом
за счет ЛПНП. Практически не влияет на уровень триглицеридов и ЛПОНП. Механизм действия окончательно не выяснен. Показано, что пробукол является антиоксидантом. Имеются данные, что пробукол угнетает ранние стадии синтеза холестерина в печени. Увеличивает секрецию желчных кислот, повышает катаболизм ЛПНП. Начало действия пробукола наблюдается на 7-14 день терапии; стабилизация - через 2-3 мес курсового приема.Показания
Нарушения липидного обмена, связанные с повышением уровня холестерина и/или ЛПНП (атеросклероз, гиперхолестеринемия, гиперлипопротеинемия IIa и IIb типов по Фредриксону), когда диета и физическая нагрузка не оказывают достаточного гипохолестеринемического эффекта.
Режим дозирования
Внутрь - по 500 мг 2 раза/сут во время еды, желательно с продуктами, содержащими растительное масло. Продолжительность курса 3 месяца.
Побочное действие
Возможно: метеоризм, диарея, боли в животе, рвота, снижение аппетита.Редко: головокружение, аллергические реакции.
Противопоказания к применению
Острый или недавно перенесенный инфаркт миокарда, желудочковые аритмии, увеличение интервала QT на ЭКГ в покое более чем на 15% от ВГН, беременность, лактация, повышенная чувствительность к пробуколу.
Слайд 14
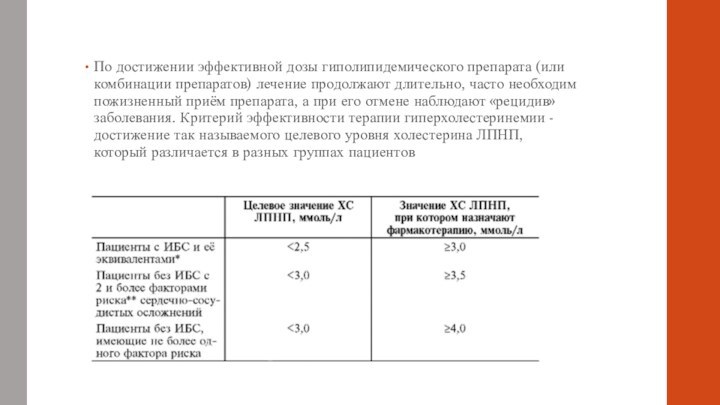
ВЫБОР МЕТОДА ЛЕЧЕНИЯ ГИПЕРЛИПИДЕМИИ И ОЦЕНКА ЕГО ЭФФЕКТИВНОСТИ
Препараты выбора при лечении гиперхолестеринемии - статины. При их
недостаточной эффективности может быть добавлен эзетимиб или анионообменные смолы.При гипертриглицеридемии предпочтительно использование фибратов, альтернативным методом служит назначение омега-3-жир- ных кислот.
При комбинированной гиперлипидемии фармакотерапию начинают с назначения статинов. К лечению могут быть добавлены фибраты, никотиновая кислота, омега-3-жирные кислоты.