- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Миеломная болезнь
Содержание
- 2. Миеломная болезнь – Прогрессирующее, неопластическое заболевание с
- 3. проявляется обычно у людей пожилого возраста случаи
- 4. Этиология миеломной болезни неизвестна.Отмечена повышенная частота заболевания
- 5. Основные дефиницииПарапротеинемия – состояние нарушенного белкового состава
- 6. Парапротеинемические гемобластозы: группа опухолевых заболеваний крови В-лимфоидной природы
- 7. Миелома характеризуется неопластической пролиферацией плазматических клеток (плазмобластов)
- 8. Классификация миеломы по морфологии ККМВ зависимости от
- 9. Клиническая картина. Заболевание может длительно протекать бессимптомно,
- 10. Поражение костейРазрушение кости при миеломе обусловлено пролиферацией
- 11. Поражение костейОпухолевые инфильтраты (экстрамедуллярные очаги) чаще всего
- 12. Поражение костейКлиническая картина.Боли в костях являются наиболее
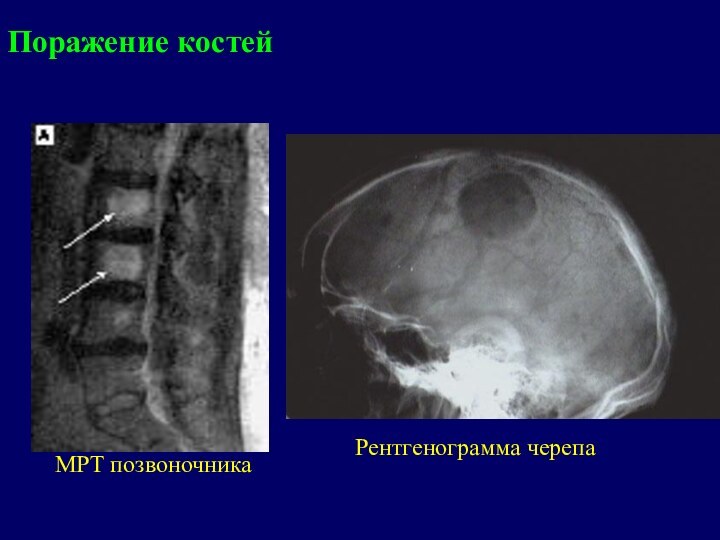
- 13. МРТ позвоночникаРентгенограмма черепаПоражение костей
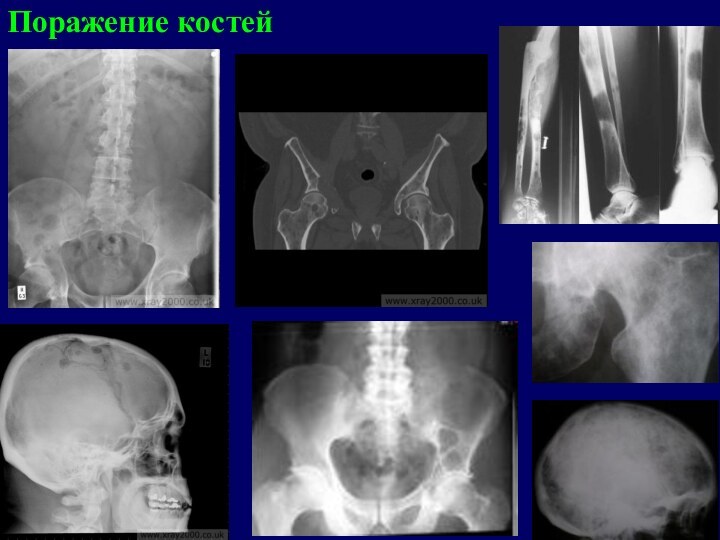
- 14. Поражение костей
- 15. Поражение почекПри миеломной болезни в связи с
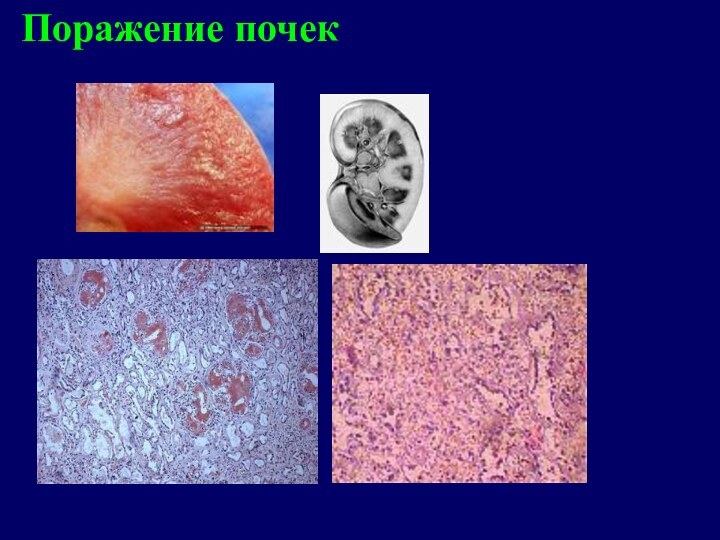
- 16. Поражение почек
- 17. Нарушение функции канальцев проявляется в виде:нарушение реабсорбции
- 18. Поражение почекCиндром Де Тони – Дебре –
- 19. Поражение почек Нарушение реабсорбции белков в проксимальном
- 20. Поражение почек При присоединении поражении клубочков возникает неселективная
- 21. Поражение почекВ 15% случае развивается амилоидоз почек.Кроме
- 22. Клиническая картина.Cиндром повышенной вязкости крови
- 23. Клиническая картина.Миеломноклеточные инфильтраты отмечаются во внутренних органах.У
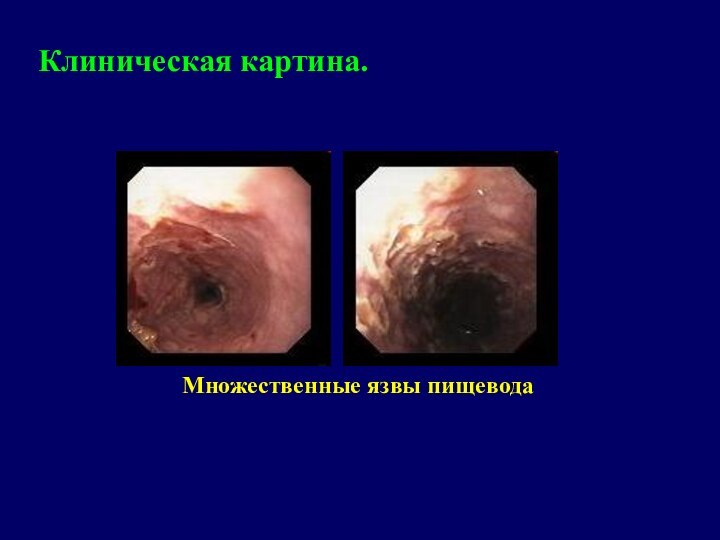
- 24. Клиническая картина.Множественные язвы пищевода
- 25. Клиническая картина.Частым клиническим признаком миеломной болезни является
- 26. Клинико-лабораторные методы диагностикиКлинический анализ периферической кровирезкое и
- 27. Миеломные клетки с кристализированным белком Бен-ДжонсаМиеломные клетки с тальцами Расселя“пламенеющие” (фуксильные) миелоидные клетки
- 28. Клинико-лабораторные методы диагностикиЦитологическое исследование пунктата костного мозгахарактерно
- 29. Мазок нормального красного костного мозгаМазок красного костного мозга при миеломной болезни
- 30. Мазок костного мозга больного с миеломной болезнью
- 31. Клинико-лабораторные методы диагностикиБиохимические тестыЭлектрофорез позволяет выявить М-градиент
- 32. Клинико-лабораторные методы диагностикиНа рентгенограммах выявляют: очаги деструкции
- 33. Диагностика миеломной болезниКлассической триадой симптомов миеломной болезни
- 34. Пример формулировки диагноза.Миеломная болезнь, миелома G, множественная, диффузно-узловая форма.Миеломная болезнь, миелома Бенс-Джонса, солитарная, диффузная форма.
- 35. Лечение миеломной болезни.Выбор лечения и его объем
- 36. Показанием для назначения лечения являются признаки прогрессирования
- 37. Перед началом проведения индукционной терапии все
- 38. 9. колониеобразующая способность клеток костного мозга10. общий
- 39. Эхограмма селезенки больной с впервые диагностированной множественной миеломой Результаты инструментального обследования пациентов
- 40. Этапы лечения множественной миеломы:I Индукция ремиссииII
- 41. лечение множественной миеломыДля индукции ремиссии используется
- 42. Эффективность терапии, критерии ответа.лечение считается эффективным
- 43. Принципы лечения миелоидной болезни:ЦитостатикиГлюкокортикоидыЛучевая терапияСимптоматическое лечение пораженных
- 44. Продолжительность жизни больных зависит от стадии, на
- 45. Тактика поведения врача поликлиники.При подозрении на миелому
- 46. Экспертиза нетрудоспособности. Все пациенты парапротеинемическими гемобластозами нуждаются в
- 47. Случай из практики Пациент 30 лет, обратился
- 48. Интерактивные вопросы1. Уровень альбуминемии при миеломе:снижаетсяповышаетсяНе меняется
- 49. Интерактивные вопросы2. Парапротеин при миеломе:поликлональныймоноклональный
- 50. Интерактивные вопросы3. Какой синдромокомплекс НЕ характерен для меломы:поражение костейнарушение иммунитетаизменение в почкахлейкоцитозповышение вязкости крови
- 51. Интерактивные вопросы4. Какое состояние НЕ соответствует понятию
- 52. Интерактивные вопросы5. Определение М-градиента это метод для:Выявление
- 53. ЛитератураГоленков А.К., Шабалин В.Н. Множественная миелома. -
- 54. Скачать презентацию
- 55. Похожие презентации
Миеломная болезнь – Прогрессирующее, неопластическое заболевание с развитием плазмоклеточных опухолей костного мозга и гиперпродукцией моноклонального иммуноглобулина (Ig G, IgA, IgD, IgE) или белка Бенс-Джонса (свободных моноклональных легких цепей); часто сочетающееся с множественными очагами остеолиза, гиперкальциемией, анемией,













































Слайд 3
проявляется обычно у людей пожилого возраста
случаи заболевания
в возрасте до 40 лет редки
частота миеломной болезни составляет
3 на 100000 населения в годмужчины болеют несколько чаще
Продолжительность жизни зависит от злокачественности течения заболевания и в среднем составляет около 8 лет
Эпидемиология миеломы:
Слайд 4
Этиология миеломной болезни неизвестна.
Отмечена повышенная частота заболевания среди
японцев, переживших ядерную бомбардировку во время второй мировой войны,
через 20 лет латентного периода.Имеются также свидетельства о генетической предрасположенности к этому виду гемобластоза.
Прямые доказательства вовлечения онкогенов при миеломе человека отсутствуют
Слайд 5
Основные дефиниции
Парапротеинемия – состояние нарушенного белкового состава сыворотки
крови за счет появления белков аномальной структуры (парапротеинов), представляющих
собой иммуноглобулины или фрагменты их молекул.Моноклональный парапротеин – аномальный белок, синтезируемый одним, чаще измененным, клоном иммуноглобулинсинтезирующих клеток, сходный по структуре и биохимических свойствам с нормальными Ig, но отличающийся высокой гомогенностью.
Слайд 6
Парапротеинемические гемобластозы:
группа опухолевых заболеваний крови В-лимфоидной природы при
которых имеет место повышенная продукция моноклональных парапротеинов и связанный
с этим синдром повышенной вязкости крови и нефропатия.Данную группу заболеваний составляют:
миеломная болезнь
макроглобулинемия Вандельстрема
Болезнь тяжелых цепей
особенностью данных гемобластозов является сохранение способности В-лимфоцитов к дифференцировке до стадии иммуноглобулинсекретирующих клеток.
Слайд 7 Миелома характеризуется неопластической пролиферацией плазматических клеток (плазмобластов) с
продукцией моноклоновых иммуноглобулинов (парапротеинов) или их фрагментов.
В зависимости
от класса и типа синтезируемых и секретируемых парапротеинов выделяют следующие иммунохимические варианты: G-, A-, D-, E-миелому, миелому Бенс-Джонса (болезнь легких цепей) и др.Клинические и морфологические проявления вариантов сходны.
Слайд 8
Классификация миеломы по морфологии ККМ
В зависимости от характера
миеломных инфильтратов в красном костном мозге различают следующие формы
заболевания:узловую;
диффузную;
диффузно-узловую.
Классификация миеломы по распространенности
Миелома может протекать в солитарной форме, в виде одиночного узла, но чаще она бывает множественной.
Слайд 9
Клиническая картина.
Заболевание может длительно протекать бессимптомно, сопровождаясь
лишь увеличением СОЭ.
Выделяют следующие симптомы заболевания:
поражение костей
нарушение иммунитета
изменение
в почкахАнемия
повышение вязкости крови
Слайд 10
Поражение костей
Разрушение кости при миеломе обусловлено пролиферацией опухолевого
клона и активацией остеокластов под влиянием остеокластактивирующего фактора, выделяемого
миеломными клетками.Лизис костей приводит к мобилизации кальция из костей и гиперкальциемии с развитием осложнений (тошнота, рвота, сонливость, сопорозное состояние, кома).
Опухолевые пролифераты могут пальпироваться, особенно в области черепа, ключиц и грудины. Оседание позвонков обусловливает появление признаков компрессии спинного мозга.
Слайд 11
Поражение костей
Опухолевые инфильтраты (экстрамедуллярные очаги) чаще всего появляются
в - плоских костях
(ребра, кости черепа) - позвоночнике, реже – в трубчатых костях (плечевая, бедренная кость).Разрастающаяся опухолевая ткань ведет к деструкции костной ткани и развитию патологических переломов. При диффузном разрастании опухолевой кроветворной ткани наблюдается остеолизис и остеопороз – образование гладкостенных, как бы штампованных дефектов.
Слайд 12
Поражение костей
Клиническая картина.
Боли в костях являются наиболее частым
признаком миеломы и отмечаются почти у 70% больных.
Боли
чаще всего локализуются в позвоночнике и ребрахвозникают главным образом при движении (в отличие от болей при метастазах опухолей в кости, которые усиливаются по ночам)
Непрекращающиеся локализованные боли обычно указывают на формирование патологических переломов
Слайд 15
Поражение почек
При миеломной болезни в связи с секрецией
опухолевыми клетками парапротеина часто развивается AL-амилоидоз.
Наибольшее значение среди
парапротеинемических изменений имеет парапротеинемический нефроз, или миеломная нефропатия. В основе парапротеинемического нефроза лежит избыточное накопление в канальцах и в строме мозгового, а затем и коркового вещества парапротеина Бенс-Джонса, ведущее к нефросклерозу. Такие почки получили название “миеломные сморщенные почки”. Развивающаяся уремия является в 30% случаев причиной смерти больных миеломой.
Слайд 17
Нарушение функции канальцев проявляется в виде:
нарушение реабсорбции электролитов,
глюкозы, аминокислот и т.д.
диспротеинурия
Поражение почек – поражение канальцев почек
Слайд 18
Поражение почек
Cиндром Де Тони – Дебре – Фанкони
взрослых – синдром поражения канальцев, появляющийся в виде нарушения
реабсорбции глюкозы, аминокислот, электролитов и способности почек к концентрированию мочи.Изменения в анализах мочи:
Гиперглюкозурия
Гипо- изостенурия
Гиперпротеинурия
Следствием гиперкальциемии может быть появление нефрокальцинатов.
Слайд 19
Поражение почек
Нарушение реабсорбции белков в проксимальном отделе
канальца.
В данном случае будет развиваться канальцевая протеинурия, характеризующаяся
снижением реабсорбции незначительного количества белка, профильтрованного нормальными клубочками и почти весь теряемый через почку белок представлен легкими цепями иммуноглобулинов. Изменения в анализах мочи:
Гипоальбуминурия
Гиперглобулинурия (преобладание β2-макроглобулина)
Выделение белка в данном случае никогда не превышает 3 г/24 часа.
Слайд 20
Поражение почек
При присоединении поражении клубочков возникает неселективная протеинурия,
при этом возможно развитие артериальной гипертензии.
Селективной называют протеинурию, представленную
белками с низкой молекулярной массой (не более 65000 Д).Неселективная протеинурия характеризуется повышением клиренса средне- и высокомолекулярных белков (в составе мочи преобладают α2-макроглобулин, β-липопротеиды, γ-глобулины.
Слайд 21
Поражение почек
В 15% случае развивается амилоидоз почек.
Кроме того
встречающиеся иногда полиневропатия и другие сенсомоторные нарушения могут быть
связаны так же с отложением вдоль периферических нервов амилоидных масс
Слайд 22
Клиническая картина.
Cиндром повышенной вязкости крови
не является частым проявлением миеломной болезни.
При образовании криоглобулинов отмечается синдром Рейно и нарушение микроциркуляции
Гипервязкость крови (чаще при Ig А-парапротеинемии) обусповливает неврологические симптомы: головную боль, усталость, нарушение зрения, ретинопатию.
Слайд 23
Клиническая картина.
Миеломноклеточные инфильтраты отмечаются во внутренних органах.
У 5
– 13 % больных выявляют спленомегалию и(или) гепатомегалию вследствие
инфильтрации плазматическими клетками, а также нередко и миелоидной метаплазии.
Слайд 25
Клиническая картина.
Частым клиническим признаком миеломной болезни является подверженность
больных бактериальным инфекциям в связи с гипогаммаглобулинемией, снижением продукции
нормальных антител.
Слайд 26
Клинико-лабораторные методы диагностики
Клинический анализ периферической крови
резкое и стабильное
увеличение СОЭ, порой до 80 – 90 мм/ч
анемия
нормохромного типа возможна лейкопения (нейтропения)
иногда в крови можно выявить миеломные клетки
Слайд 27
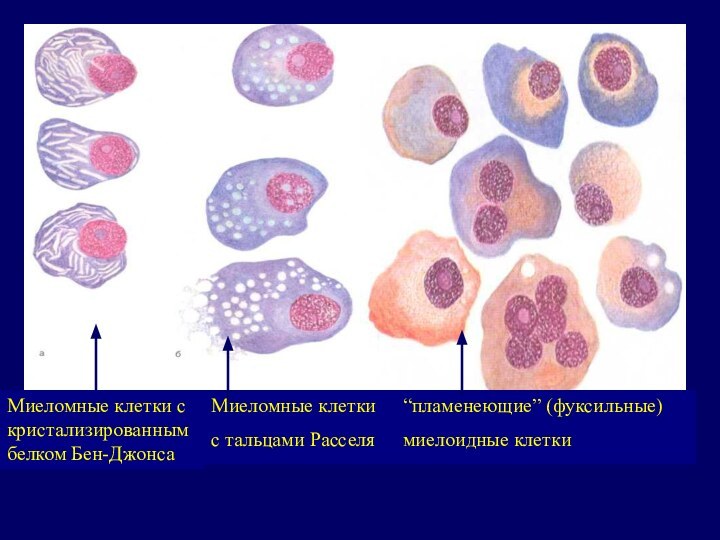
Миеломные клетки с кристализированным белком Бен-Джонса
Миеломные клетки с
тальцами Расселя
“пламенеющие” (фуксильные) миелоидные клетки
Слайд 28
Клинико-лабораторные методы диагностики
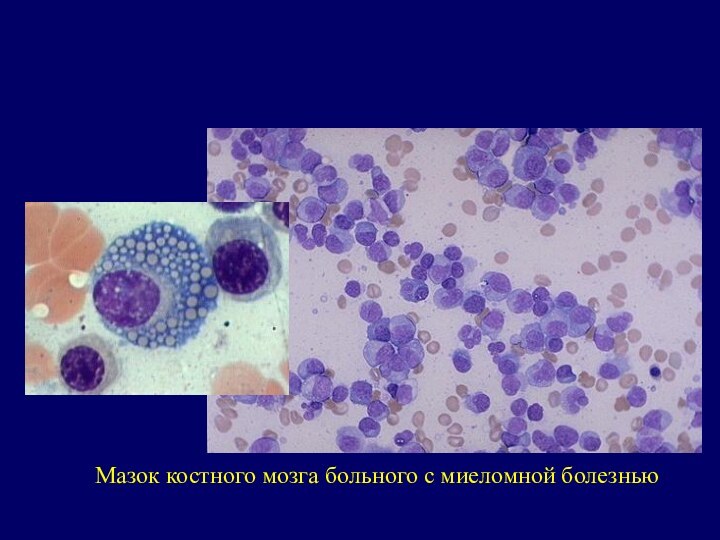
Цитологическое исследование пунктата костного мозга
характерно наличие
более 10% плазматических атипических клеток типа плазмобластов (миеломных) клеток,
отличающихся большим многообразием структурных особенностей
Слайд 29
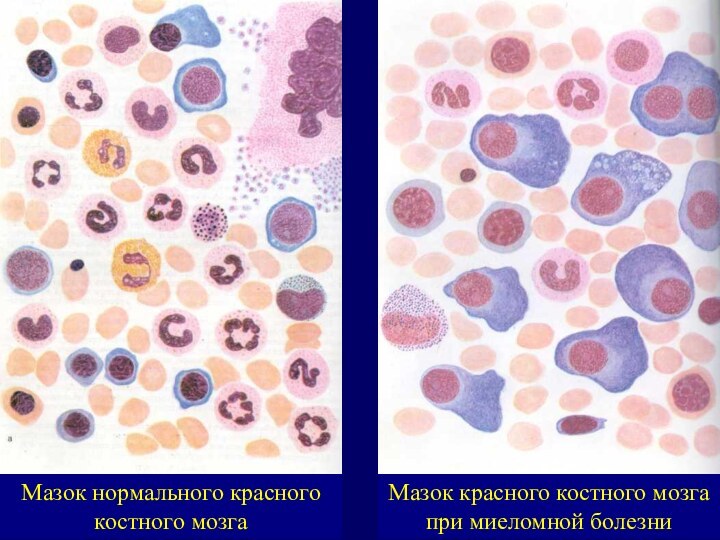
Мазок нормального красного костного мозга
Мазок красного костного мозга
при миеломной болезни
Слайд 31
Клинико-лабораторные методы диагностики
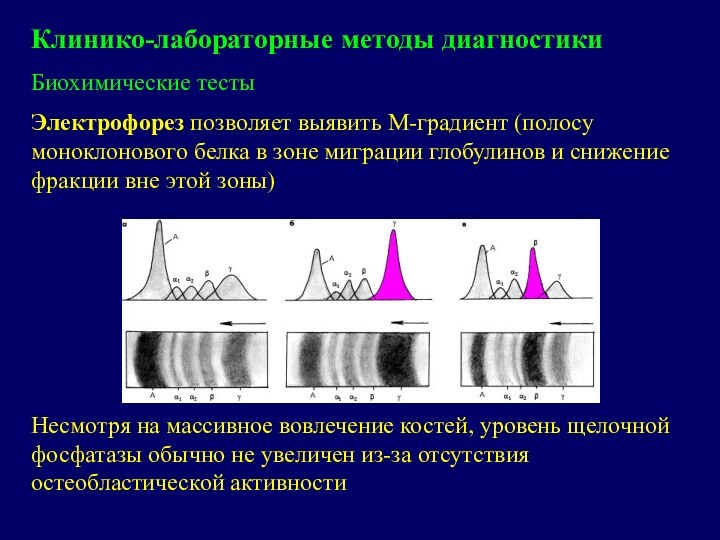
Биохимические тесты
Электрофорез позволяет выявить М-градиент (полосу
моноклонового белка в зоне миграции глобулинов и снижение фракции
вне этой зоны)Несмотря на массивное вовлечение костей, уровень щелочной фосфатазы обычно не увеличен из-за отсутствия остеобластической активности
Слайд 32
Клинико-лабораторные методы диагностики
На рентгенограммах выявляют:
очаги деструкции
костной ткани,
общий остеопороз, в первую очередь в плоских
костях затем в проксимального отделах трубчатых костей
Слайд 33
Диагностика миеломной болезни
Классической триадой симптомов миеломной болезни является
плазмоцитоз костного мозга (более 10%)
сывороточный или мочевой М-компонент
остеолитические повреждения.
Диагноз можно считать достоверным при выявлении двух первых признаков.
Слайд 34
Пример формулировки диагноза.
Миеломная болезнь, миелома G, множественная, диффузно-узловая
форма.
Миеломная болезнь, миелома Бенс-Джонса, солитарная, диффузная форма.
Слайд 35
Лечение миеломной болезни.
Выбор лечения и его объем зависят
от стадии (распространенности) процесса.
У 10 % больных
миеломой наблюдается медленное прогрессирование болезни в течение многих лет, редко требующее противоопухолевой терапии.У больных с солитарной миеломой эффективна лучевая локальная терапия.
У больных с начальными стадиями рекомендуется выжидательная тактика, так как у части из них возможна медленно развивающаяся форма болезни.
Слайд 36
Показанием для назначения лечения являются признаки прогрессирования заболевания:
отрицательная
динамика показателей при повторных исследованиях с интервалом 2 -4
недели- нарастает общий белок крови за счет нарастания моноклонального белка,
увеличение количества плазматических клеток в костном мозге,
нарастание остеодеструктивного синдрома.
Слайд 37 Перед началом проведения индукционной терапии все больные
должны быть обследованы.
Необходимый перечень обследования:
клинический анализ крови с
подсчетом количества тромбоцитовпункция грудины
гистологическое исследование трепанбиоптата костного мозга
биохимическое исследование крови
коагулограмма
иммунологическое исследование крови (Ig A, G, M, D, E)
ЭКГ
сонография органов брюшной полости, почек, сердца с определением функциональной способности левого и правого желудочков
Слайд 38
9. колониеобразующая способность клеток костного мозга
10. общий анализ
мочи
11. проба Реберга
12. проба Зимницкого
13. рентгенография органов грудной
клетки14. рентгенография плоских костей при наличии показаний - трубчатый костей
15. биопсия периферических лимфоузлов или опухолевидных образований в мягких тканях, если таковые обнаруживаются
16. определение белка Бенс-Джонса в моче и типа легких цепей
17. определение содержания кальция и фосфора
18. определение массы тела, роста, площади тела больного
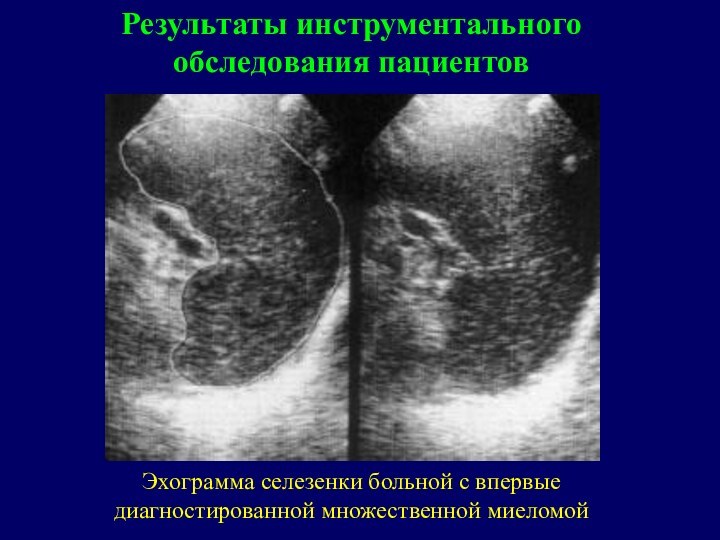
Слайд 39 Эхограмма селезенки больной с впервые диагностированной множественной миеломой
Результаты инструментального обследования пациентов
Слайд 40
Этапы лечения множественной миеломы:
I Индукция ремиссии
II
Период консолидации
III Поддерживающее лечение
IV Терапия в периоде рецидива
V
Терапия резистентных и быстропрогрессирующих форм множественной миеломы.
Слайд 41
лечение множественной миеломы
Для индукции ремиссии используется химотерапия,
которая направлена на максимальное снижение массы опухолевых клеток в
организме больного вплоть до полной эррадикации патологического клона.Химиотерапия всегда назначается во 2-3 стадии заболевания.
Слайд 42
Эффективность терапии, критерии ответа.
лечение считается эффективным
только у тех больных у которых:
достигнута положительная динамика дополнительных опухолевых клеток в пунктате грудины до 5%,
стабильные или нарастающие показатели красной крови,
снижение уровня кальция до 3 ммоль/л
Отсутствие видимого увеличения количества и размеров остеодеструкции.
Слайд 43
Принципы лечения миелоидной болезни:
Цитостатики
Глюкокортикоиды
Лучевая терапия
Симптоматическое лечение пораженных органов
нефропатия – аллопуринол, гемодиализ, плазмоферрез
гипокальциемия – препараты кальция, андрогеныНе существует единого мнения относительно сроков проведения лечения, но, как правило, его продолжают в течение не менее 1 – 2 лет при условии эффективности.
Слайд 44 Продолжительность жизни больных зависит от стадии, на которой
диагностирована опухоль.
Причинами смерти могут быть:
прогрессирование миеломы
почетная недостаточность
Сепсис
часть больных умирает
от инфаркта миокарда, инсульта и других причин.
Слайд 45
Тактика поведения врача поликлиники.
При подозрении на миелому –
срочная госпитализация пациента
Регулярный контроль биохимических тестов, отражающих активность процесса.
При
активации заболевания – повторное стационарное лечение.Профилактика и лечение осложнений химиотерапии.
Оценка степени инвалидизации пациентов.
Слайд 46
Экспертиза нетрудоспособности.
Все пациенты парапротеинемическими гемобластозами нуждаются в присвоении
2 группы инвалидности.
В случае выраженного нарушения функций органов движения
– устанавливается 1 группа инвалидности.
Слайд 47
Случай из практики
Пациент 30 лет, обратился с
жалобами на выраженные отеки на лице . При обследовании
выявлены повышение цифр АД .Заболевание прогрессирует в течение 6 месяцев , снижается масса тела. При обследовании в клиническом анализе крови : эритроциты 3.4*19\л, гемоглобин 100 г\л, лейкоциты 4,5*10\л, соэ 70 мм\ч.Общий анализ мочи: цвет темно- желтый, мутн., белок 2,5 мг\л, плотность 1002, глюкоза ++, ураты, гиперкальциурия.
Экскреторная урография :очаги расплавления в проекции подвздошных костей, диаметром до 2,5см, нарушение концентрационно- выделительной функции почек.
Рентгенография легких: дефекты плоских костей .
Слайд 50
Интерактивные вопросы
3. Какой синдромокомплекс НЕ характерен для меломы:
поражение
костей
нарушение иммунитета
изменение в почках
лейкоцитоз
повышение вязкости крови
Слайд 51
Интерактивные вопросы
4. Какое состояние НЕ соответствует понятию «миеломная
почка»:
Амилоидоз почки
Сморщенная почка
Парапротеинемический нефроз
Cиндром Де Тони – Дебре –
ФанкониСелективная протеинурия
Слайд 52
Интерактивные вопросы
5. Определение М-градиента это метод для:
Выявление миеломных
клеток
Определения уровня парапротеина
Выявления остеолитических дефектов
Определения степени нарушения реологии крови
Слайд 53
Литература
Голенков А.К., Шабалин В.Н. Множественная миелома. - Санкт-Петербург,
1995. - 142 с.
Рейд К.Д. Патология плазматических клеток
// Болезни крови у пожилых / Под ред. М.Дж. Денхэма и И. Чанарина. - М., 1989. - С. 255 - 283. Бессмельцев С.С., Абдулкадыров К.М. Ультразвуковая диагностика в гематологической практике. - Санкт-Петербург, 1997. - 178 с.
Abdulkadyrov К., Bessmeltsev S. Renal insufficiency in multiple myeloma: basic mechanisms in its development and methods for treatment // Renal Failure. - 1996. - Vol. 18. - P. 139 - 146.