- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Микробиологическая диагностика заболеваний нижних дыхательных
Содержание
- 2. Инфекции нижних дыхательных путейострый бронхитхронический бронхитпневмония внебольничнаяпневмония госпитальная, в т.ч.осложненная абсцедированием и эмпиемой плеврылегочный туберкулез
- 3. Основные инфекционные агенты острого бронхитаВирусы (гриппа А
- 4. Основные инфекционные агенты острого бронхита у детей и пациентов со сниженным иммунитетомS. pneumoniaeH. influanzaeM. catarralis
- 5. Микробиологические исследования
- 6. Микробиологические исследованияМикробиологическое исследование мокроты при ОБ проводят
- 7. Хронический бронхитпрогрессирующее заболевание, характеризующееся воспалением и морфологической
- 8. Этиология обострения ХБH. influanzaeH. parainfluanzae 70-85% M. catarrhalisS. pneumoniae
- 9. Этиология обострения ХБEnterobacteriaceaeP.aeruginosa
- 10. H. influanzaeИмеет наибольшее значение в прогрессировании бронхо-
- 11. Симптоматика «инфекционного»обострения ХБПризнаки :увеличение количества отделяемой мокротыизменение характера мокроты (преобладание гнойной)лихорадка(редко)усиление одышки
- 12. Микробиологическая диагностика проводитсяв случаях частых обострений неэффективности
- 13. Внебольничная пневмонияОстрое инфекционное заболевание преимущественно бактериальной этиологии,
- 14. Причины развития воспаленияснижение активности защитных механизмов макроорганизмамассивность инфицирующей дозы микроорганизмовповышенная вирулентность микробов
- 15. Основные патогенетические механизмы развития пневмонииапирация секрета ротоглоткиингаляция аэрозоля, содержащего микроорганизмыгематогенное распространение м/онепосредственное распространение инфекции
- 16. Аспирация секрета ротоглоткиОсновной путь инфицирования респираторных отделов
- 17. Ингаляция аэрозоля, содержащего м/о Играет
- 18. Гематогенное распространение микроорганизмов из внелегочного очага иинфекции(эндокардит, септический тромбофлебит и др.) наблюдается редко.
- 19. Непосредственное распространение инфекции из соседних пораженных тканей
- 20. Этиология внебольничной пневмонии Типичные возбудители
- 21. Этиология внебольничной пневмонииу больных муковисцидозом, бронхоэктазами
- 22. Микробиологическое исследованиеАмбулаторным больным не показано.Госпитализированным больным :-
- 23. Госпитальная пневмонияРазвившаяся через 48 и более часов
- 24. Факторы, предрасполагающие к развитию госпитальной пневмониипожилой возраст•
- 25. Нозокомиальная пневмония, связанная с ИВЛ (НПивл),пневмония, развившаяся
- 26. Нозокомиальная пневмония, связанная с ИВЛВ зависимости от
- 27. Источники инфицирования нижних дыхательныхЭндогенные источникимикрофлора ротоглотки, придаточных
- 28. Главные пути эндогенного проникновения инфекции в НДПаспирация
- 29. Источники инфицирования нижних дыхательныхЭкзогенные источники. объекты внешней
- 30. Этиология"Ранние" госпитальные пневмонии у больных, не получавших
- 31. Этиология При "поздних" госпитальных пневмониях или пневмониях,
- 32. Диагностика госпитальной пневмонии должны быть решены равнозначные
- 33. Микробиологическая диагностикаИсследование биологического материала из дыхательных путей, крови и плевральной жидкости
- 34. Микробиологическая диагностикаСвободно откашливаемая мокрота (СОМ) – основной клинический материал
- 35. Исследование мокротыДо начала антибактериальной терапииВ ранние сроки
- 36. Исследование мокротыЕсли мокрота отделяется плохо, накануне пациенту
- 37. Кровь при бактериемии и сепсисеПри остром сепсисе
- 38. Микробиологическое исследование крови Объем крови при
- 39. Микробиологическое исследование кровиМногократные посевы крови повышают вероятность
- 40. Жидкости из стерильных полостейПлевральную жидкость собирают в
- 41. Схема бактериологической диагностики пневмонии
- 42. Преимущества окраски по Граму 1. Исследование позволяет
- 43. Культуральное исследование. Оценка результатов мокротыВыделение м/о в
- 44. Отличия колонизации от суперинфекции: При колонизации не
- 45. Трахеобронхиальные смывыНедостаток :значительное разведение содержимого, что снижает
- 46. Трахеобронхиальные смывыИмеют ограниченную диагностическую ценность :Чувствительность -
- 47. Инвазивные методы. Бронхоальвео- лярный лаваж (БАЛ )Позволяет
- 48. Инвазивные методы .Метод взятия материала из бронхов
- 49. Количественные критерии оценки этиологической значимости микроорганизмов, выделенных
- 50. Причины, препятствующие установлению этиологического диагноза бактериальной пневмонииОтсутствие
- 51. Причины, препятствующие установлению этиологического диагноза бактериальной пневмонииКонтаминация
- 52. Частота носительства пневмотропных патогенов в ВДПМикроорганизмыS. aureusS. pyogenesS. pneumoniaeN.meningitidisH. influanzaeГОБВстречаемость,%35-400-90-500-155-202-60
- 53. Серологические исследованияимеют ограниченную диагностическую ценность и при
- 54. Атипичная пневмонияЭтиология • Mycoplasma pneumoniae (агент Итона)
- 55. Атипичная пневмонияФакторы риска • Массовое проживание людей
- 56. Диагностика атипичных пневмонийКультуральная диагностика доступна только специализированным
- 57. Диагностика атипичных пневмонийДля определения концентраций специфических антител
- 58. Диагностика атипичных пневмонийИммунохроматографический метод :поиск в моче
- 59. Скачать презентацию
- 60. Похожие презентации
Инфекции нижних дыхательных путейострый бронхитхронический бронхитпневмония внебольничнаяпневмония госпитальная, в т.ч.осложненная абсцедированием и эмпиемой плеврылегочный туберкулез


























































Слайд 2
Инфекции нижних дыхательных путей
острый бронхит
хронический бронхит
пневмония внебольничная
пневмония госпитальная,
в т.ч.осложненная абсцедированием и эмпиемой плевры
Слайд 3
Основные инфекционные агенты острого бронхита
Вирусы (гриппа А и
В, парагриппа, рино-, корона-, РСВ) -
90%Mycoplasma pneumoniae
Chlamydophila pneumoniae 10%
Bordetella pertussis
Слайд 4 Основные инфекционные агенты острого бронхита у детей и
пациентов со сниженным иммунитетом
S. pneumoniae
H. influanzae
M. catarralis
Слайд 5
Микробиологические исследования
Диагноз ОБ не требует использования дополнительных методов исследования и ставится на основании клинической симптоматики
Слайд 6
Микробиологические исследования
Микробиологическое исследование мокроты при ОБ проводят только
при затяжном течении заболевания. Повод для дополнительного исследования :
лихорадка
одышка
плеврит
Слайд 7
Хронический бронхит
прогрессирующее заболевание, характеризующееся воспалением и морфологической перестройкой
бронхиальной слизистой и протекающее с обострениями и ремиссиями. Причины
обострения- инфекция ( 50-60% случаев )
Слайд 10
H. influanzae
Имеет наибольшее значение в прогрессировании бронхо- легочного
поражения при ХБ. Вызывает :
угнетение мукоцилиарного клиренса
повышение продукции слизи
локальное
разрушение иммуноглобулиновугнетение фагоцитарной активности нейтрофилов и альвеолярных макрофагов
повреждение трахеобронхиального эпителия
синтез гистамина и др.провоспалительных медиаторов
Слайд 11
Симптоматика «инфекционного»обострения ХБ
Признаки :
увеличение количества отделяемой мокроты
изменение характера
мокроты (преобладание гнойной)
лихорадка(редко)
усиление одышки
Слайд 12
Микробиологическая диагностика проводится
в случаях частых обострений
неэффективности антимикробной
терапии
Включает :окраска мазков по Граму
бактериологическое исследование мокроты
Слайд 13
Внебольничная пневмония
Острое инфекционное заболевание преимущественно бактериальной этиологии, характеризующееся
очаговым или долевым поражением респираторных отделов легких, наличием внутриальвеолярной
экссудации, выраженными в различной степени лихорадкой и интоксикацией
Слайд 14
Причины развития воспаления
снижение активности защитных механизмов макроорганизма
массивность инфицирующей
дозы микроорганизмов
повышенная вирулентность микробов
Слайд 15
Основные патогенетические механизмы развития пневмонии
апирация секрета ротоглотки
ингаляция аэрозоля,
содержащего микроорганизмы
гематогенное распространение м/о
непосредственное распространение инфекции
Слайд 16
Аспирация секрета ротоглотки
Основной путь инфицирования респираторных отделов легких.
Микроаспирация секрета – физиологический феномен.
кашлевой рефлекс
мукоцилиарный клиренс
альвеолярные макрофаги
обеспечивают элиминацию инфицированного секрета из ндп. При их нарушении- развитие болезни.
Слайд 17
Ингаляция аэрозоля, содержащего м/о
Играет основную
роль при инфицировании облигатными патогенами. Менее
часто развивающийся механизм развития пневмонии.
Слайд 18
Гематогенное распространение микроорганизмов из внелегочного очага иинфекции(эндокардит, септический
тромбофлебит и др.) наблюдается редко.
Слайд 19
Непосредственное распространение инфекции из соседних пораженных тканей (абсцесс
печени,надпеченочный абсцесс) или в результате инфицирования при проникающих ранениях
грудной клетки наблюдается крайне редко (в основном- при госпитальной пневмонии).
Слайд 20
Этиология внебольничной пневмонии
Типичные возбудители :
S.
pneumoniae ( 30-50% случаев )
H. influanzae ( 10-20%
)Атипичные возбудители :
M. pneumoniae
C.рneumoniae 8-20%
L. рneumophila
S.aureus 3-5%
K.рneumoniae
Слайд 21
Этиология внебольничной пневмонии
у больных муковисцидозом, бронхоэктазами
P. aeruginosa
у вич-инфицированных
P. jiroveci
Слайд 22
Микробиологическое исследование
Амбулаторным больным не показано.
Госпитализированным больным :
- бактериологическое
исследование мокроты ,полученной при глубоком откашливании
- исследование гемокультуры
- исследование
плевральной жидкости, клин.материала после бронхоскопии по показаниям
Слайд 23
Госпитальная пневмония
Развившаяся через 48 и более часов после
госпитализации при условии отсутствия какой-либо инфекции на момент поступления
пациента в стационар.
Слайд 24
Факторы, предрасполагающие к развитию госпитальной пневмонии
пожилой возраст
• бессознательное
состояние
• аспирация
• экстренная интубация
• длительная (более 48 часов) ИВЛ
•
зондовое питание• горизонтальное положение
• проведение операций и анестезии
• ОРДС
• хроническая обструктивная болезнь лёгких (ХОБЛ)
Слайд 25
Нозокомиальная пневмония, связанная с ИВЛ (НПивл),
пневмония, развившаяся не
ранее чем через 48 часов от момента интубации и
начала проведения ИВЛ, при отсутствии признаков лёгочной инфекции на момент интубации
Слайд 26
Нозокомиальная пневмония, связанная с ИВЛ
В зависимости от срока
развития выделяют:
раннюю НП, возникающую в течение первых • пяти
дней с момента госпитализации, для которой характерны возбудители, чувствительные к традиционно используемым антибактериальным препаратам• позднюю НП, развивающуюся не ранее пятого дня госпитализации, которая характеризуется высоким риском наличия полирезистентных
бактерий и менее благоприятным прогнозом
Слайд 27
Источники инфицирования нижних дыхательных
Эндогенные источники
микрофлора ротоглотки, придаточных пазух
носа, носоглотки, желудочно-кишечного тракта (ЖКТ), кожи, возбудители из альтернативных
очагов инфекции. Главные пути эндогенного проникновения инфекции в НДП :аспирация секрета ротоглотки, содержащего потенциальных возбудителей НП
• аспирация нестерильного содержимого пищевода / желудка
• гематогенное распространение из отдалённого очага инфекции
Слайд 28
Главные пути эндогенного проникновения инфекции в НДП
аспирация секрета
ротоглотки, содержащего потенциальных возбудителей НП
• аспирация нестерильного содержимого пищевода
/ желудка• гематогенное распространение из отдалённого очага инфекции
транслокация условно-патогенных бактерий из ЖКТ
Слайд 29
Источники инфицирования нижних дыхательных
Экзогенные источники.
объекты внешней среды,
прямо или опосредованно соприкасающиеся с дыхательными путями больного :
воздух
ингалируемые медицинские газы
оборудование для проведения ИВЛ (эндотрахеальные и трахеостомические трубки, респираторы, дыхательные контуры, катетеры для санации трахеобронхиального дерева, бронхоскопы)
микрофлора других пациентов и медицинского персонала
Слайд 30
Этиология
"Ранние" госпитальные пневмонии у больных, не получавших антибиотики,
обусловлены нормальной микрофлорой верхних дыхательных путей с естественным уровнем
антибиотикочувствительностиStreptococcus pneumoniae
Staphylococcus aureus
Haemophilus influenzae
некоторые энтеробактерии
Слайд 31
Этиология
При "поздних" госпитальных пневмониях или пневмониях, развившихся
на фоне или после лечения (профилактики) антибиотиками, ведущую роль
играют госпитальные штаммыKlebsiella pneumoniae
Enterobacter spp.
S.aureus
Acinetobacter spp.
Pseudomonas aeruginosa
Слайд 32
Диагностика госпитальной пневмонии
должны быть решены равнозначные задачи:
- диагностика
легочной инфекции - уточнение этиологического диагноза - оценка тяжести и прогноза
заболевания
Слайд 33
Микробиологическая диагностика
Исследование биологического материала из дыхательных путей, крови
и плевральной жидкости
Слайд 34
Микробиологическая диагностика
Свободно откашливаемая мокрота (СОМ) – основной клинический
материал
Слайд 35
Исследование мокроты
До начала антибактериальной терапии
В ранние сроки заболевания
и по показаниям
Собирают первую утреннюю порцию до еды после
полоскания полости рта кипяченой водой или раствором питьевой соды ( 1 чайная ложка на стакан воды)
Слайд 36
Исследование мокроты
Если мокрота отделяется плохо, накануне пациенту дают
отхаркивающие средства (возможно использование индуцированной мокроты)
Сроки доставки мокроты в
лабораторию не должны превышать 1,5-2 часов от момента ее получения.
Слайд 37
Кровь при бактериемии и сепсисе
При остром сепсисе –
2-3 образца крови, взятых раздельными венопункциями с интервалом 30
минПри подостром течении – 3 образца крови с интервалом 15-20 мин в 1-ый день и через 24 часа еще 3 посева
На фоне АБ-терапии-по 2 посева/сутки 3 дня подряд
При лихорадке неясного генеза – 2 раза в течение 1 часа,затем по той же схеме через 24 и 36 часов
Слайд 38
Микробиологическое исследование крови
Объем крови при каждой
венопункции у детей 1-5 мл, у взрослых 10-30 мл
Флаконы
хранят при комнатной температуре(+15-+30°С)Флаконы маркируют и до транспортировки в лабораторию содержат при комнатной температуре ( не в холодильнике)
Слайд 39
Микробиологическое исследование крови
Многократные посевы крови повышают вероятность выделения
гемокультуры и позволяют дифференцировать истинные патогены ( при повторном
выделении бактерий того же вида ) от случайных контаминантов, наблюдаемых в 41,5% случаев.
Слайд 40
Жидкости из стерильных полостей
Плевральную жидкость собирают в стерильную
пробирку с соблюдением правил асептики и незамедлительно отправляют в
лабораторию. При подозрении на наличие неспорообразующих анаэробных микроорганизмов возможна доставка в шприце.
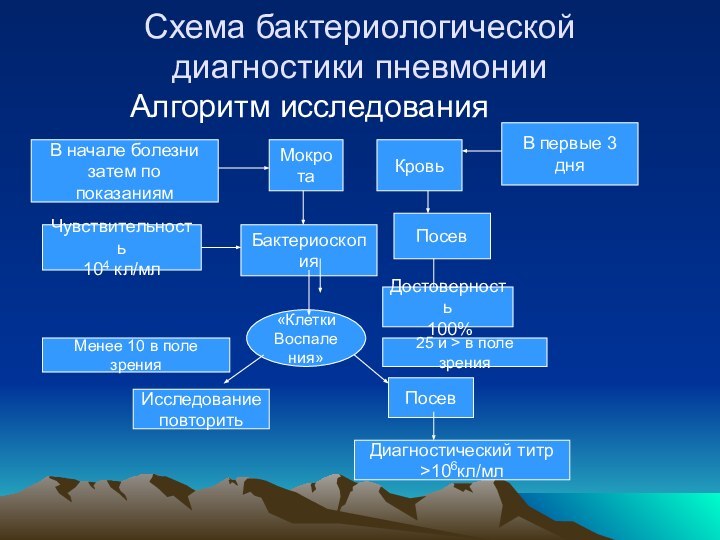
Слайд 41
Схема бактериологической диагностики пневмонии
Алгоритм исследования
В начале болезни
затем по показаниям
Мокрота
Кровь
В первые 3
дняБактериоскопия
Чувствительность
104 кл/мл
Посев
«Клетки
Воспаления»
Достоверность
100%
Менее 10 в поле зрения
Исследование
повторить
Посев
Диагностический титр
>106кл/мл
25 и > в поле зрения
Слайд 42
Преимущества окраски по Граму
1. Исследование позволяет обоснованно
расширить спектр стартовой эмпирической антибактериальной терапии с учетом менее
распространенных возбудителей2. Подтверждает результат последующих посевов мокроты
Слайд 43
Культуральное исследование. Оценка результатов мокроты
Выделение м/о в концентрации
106КОЕ/мл и выше является диагностически значимым.
Нужно учитывать :
- этот
показатель может снижаться на фоне антибактериальной терапии-колонизация верхних дыхательных путей посторонней микрофлорой может сопровождаться выделением ее в диагностически значимых титрах
Слайд 44
Отличия колонизации от суперинфекции:
При колонизации не происходит увеличение
продукции мокроты, а характер ее не изменяется ( со
слизистой на гнойную)Клиническое течение болезни не ухудшается.
При суперинфекции присутствуют 3 компонента: лихорадка, лейкоцитоз, усиление дыхательных признаков и симптомов
Слайд 45
Трахеобронхиальные смывы
Недостаток :
значительное разведение содержимого, что снижает возможность
выделения бактерий, а концентрация их падает примерно в 100
раз по сравнению с мокротой
Слайд 46
Трахеобронхиальные смывы
Имеют ограниченную диагностическую ценность :
Чувствительность - 38–82
%
специфичность - 72–85 %.
Основное значение микробиологического исследования эндотрахеальных
аспиратов : исключение определённых видов возбудителей НП при отрицательных результатах исследования.
Слайд 47
Инвазивные методы. Бронхоальвео-
лярный лаваж (БАЛ )
Позволяет судить о
микробной обсеменённости большого числа альвеол .
Чувствительность 63–100%
специфичность
66–96 %Слайд 48 Инвазивные методы .Метод взятия материала из бронхов с помощью
«защищённой» щётки (ЗЩ)
предотвращает контаминацию микрофлорой верхних дыхательных путей. Метод
заключается в использовании «защищённого» катетера-щётки, который выдвигается примерно на 3 см от конца бронхоскопа в нужный субсегментарный отдел бронхиального дерева. Если при этом визуализируется гнойный секрет, то щётка проворачивается в нём несколько раз; после взятия материала щётка втягивается во внутреннюю канюлю, та — в наружную, после чего катетер извлекается из внутреннего канала бронхоскопа. Чувствительность и специфичность метода достигают 58–86 и 71–100 % соответственно-
Слайд 49 Количественные критерии оценки этиологической значимости микроорганизмов, выделенных из
материала, полученного из нижних дыхательных путей
Метод получения материала
Мокрота
Эндотрахеальный аспират
Бронхоальвеоляр.
лаваж"Защищенные" щетки
Критерий значимости
(КОЕ/мл)
> 106
> 106
> 104
>103
Слайд 50
Причины, препятствующие установлению этиологического диагноза бактериальной пневмонии
Отсутствие мокроты,
особенно в ранние сроки заболевания ( у 10-30% больных)
и трудности получения ее у детейНевозможность получения материала инвазивными методами (тяжесть состояния больного, отсутствие специальной аппаратуры и т.д.)
Слайд 51
Причины, препятствующие установлению этиологического диагноза бактериальной пневмонии
Контаминация бронхиального
содержимого микрофлорой ВДП и ротоглотки ( до 40% больных)
Применение
антибиотиков на догоспитальном этапе ( 15-30% больных)Высокий уровень носительства пневмотропных патогенов
Слайд 52
Частота носительства пневмотропных патогенов в ВДП
Микроорганизмы
S. aureus
S. pyogenes
S.
pneumoniae
N.meningitidis
H. influanzae
ГОБ
Встречаемость,%
35-40
0-9
0-50
0-15
5-20
2-60
Слайд 53
Серологические исследования
имеют ограниченную диагностическую ценность и при обследовании
пациентов с подозрением на НП не используются. Эти тесты,
имеющие эпидемиологическое значение, в части случаев могут оказаться полезными в ретроспективной диагностике( легионеллёзная инфекция).
Слайд 54
Атипичная пневмония
Этиология •
Mycoplasma pneumoniae (агент Итона) •
Legionella
pneumophila, Legionella migdadei, Legionella bozemanii, Legionella dumoffii
C. pneumoniae
, Chlamydia trachomatisвирусы
Слайд 55
Атипичная пневмония
Факторы риска •
Массовое проживание людей (больницы,
тюрьмы, военные базы, монашеские братства)
Иммунодефициты
Хламидиоз
половых органовКонтакт с загрязнённой системой кондиционеров, хранилищем тёплой воды (легионеллы)
Слайд 56
Диагностика атипичных пневмоний
Культуральная диагностика доступна только специализированным лабораториям.
Общепринятый
метод -серотипирование. Используют реакции непрямой иммунофлюоресценции (РНИФ) и связывания
комплемента (РСК). Для всех возбудителей доказательно 4-кратное увеличение титров антител в парных сыворотках крови, взятых с интервалом в 2 нед. Эти методики фактически обеспечивают лишь ретроспективную диагностику.
Слайд 57
Диагностика атипичных пневмоний
Для определения концентраций специфических антител к
хламидиям , микоплазмам и легионеллам в сыворотке крови применяется
ИФА.Для поиска антигена в клиническом материале –ПЦР.





























