- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Вирусные гепатиты
Содержание
- 2. Вирусные гепатиты – это группа заболеваний, вызываемая
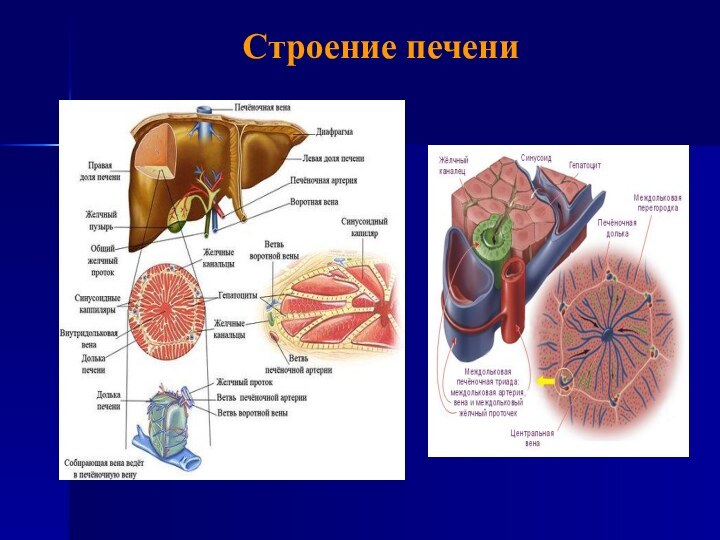
- 3. Строение печени
- 4. 1. Инфекционный (вирусный) гепатит: - Энтеральные
- 5. Вирусные гепатиты A, E (энтеральные гепатиты)
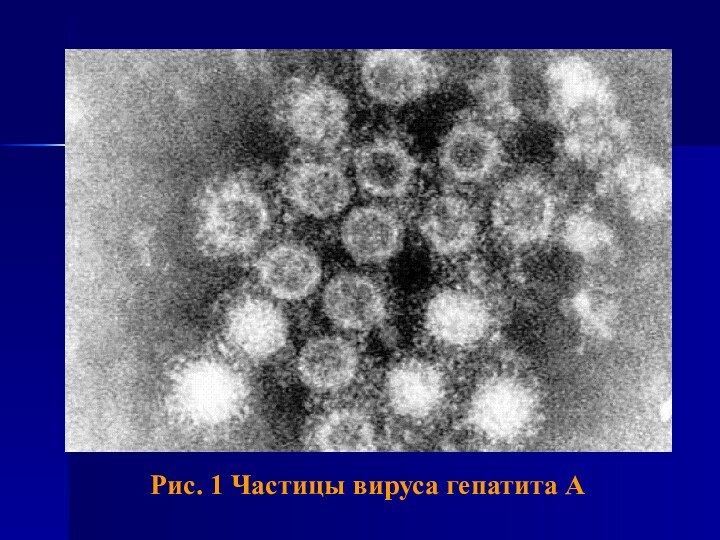
- 7. Рис. 1 Частицы вируса гепатита А
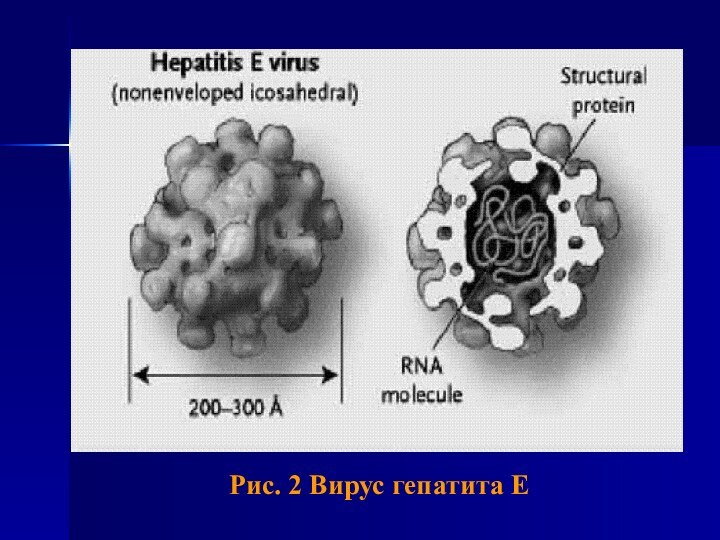
- 8. Рис. 2 Вирус гепатита E
- 16. Хронические вирусные гепатиты (парентеральные гепатиты)Хронический вирусный гепатит
- 17. Классификация хронических гепатитов (принята на Международном конгрессе гастроэнтерологов в Лос-Анджелесе в 1994 г.)
- 18. Вирусный гепатит ВГепатит В – одна из
- 19. ЭтиологияВозбудитель HBV-инфекции – ДНК-вирус из семейства Hepadnaviridae.
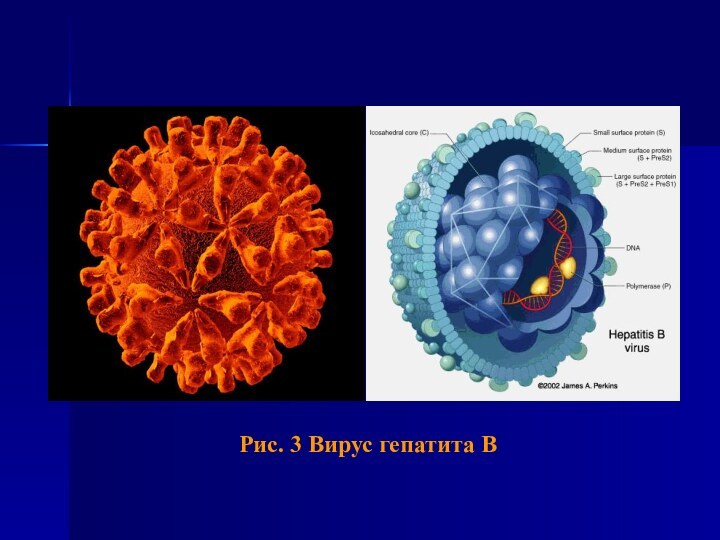
- 20. Рис. 3 Вирус гепатита В
- 21. ЭпидемиологияОсновной путь передачи – парентеральный (инъекционный, гемотрансфузионный),
- 22. ПатогенезВ патогенезе хронического вирусного гепатита В имеет
- 23. Основными мишенями иммунной агрессии являются HBcorAg, HBeAg,
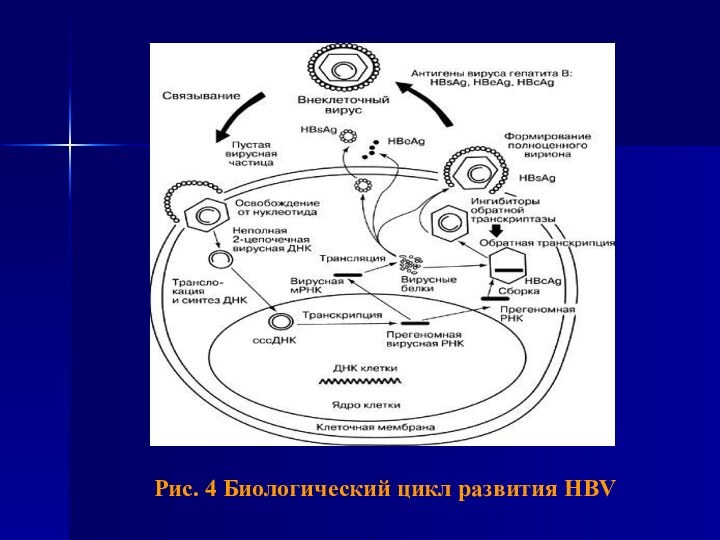
- 24. Рис. 4 Биологический цикл развития HBV
- 25. Клиника острого вирусного гепатита В (ОВГВ)Продолжительность
- 26. на слизистых оболочках, затем на коже. Симптомы
- 27. Вирусный гепатит СГепатит С – самая частая
- 28. ЭтиологияВозбудитель HСV-инфекции – РНК-содержащий вирус из семейства
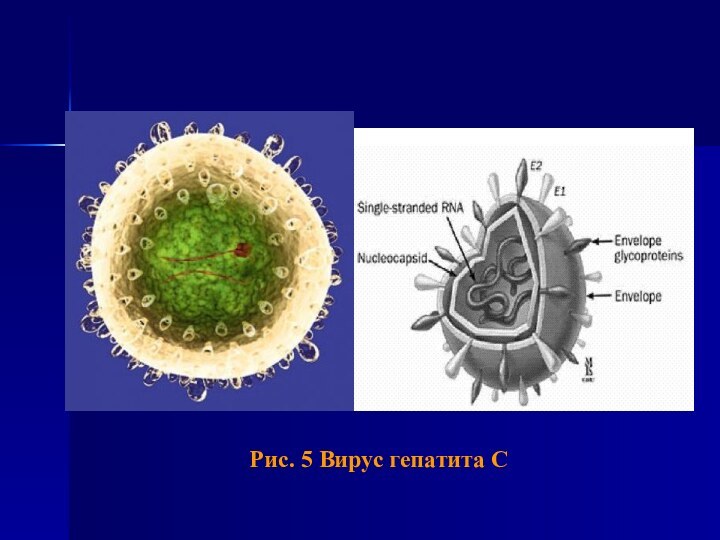
- 29. Рис. 5 Вирус гепатита С
- 30. ЭпидемиологияПо данным ВОЗ, в мире насчитывается не
- 31. ПатогенезВирус попадает в организм так же, как
- 32. В связи с тем, что антигенный состав
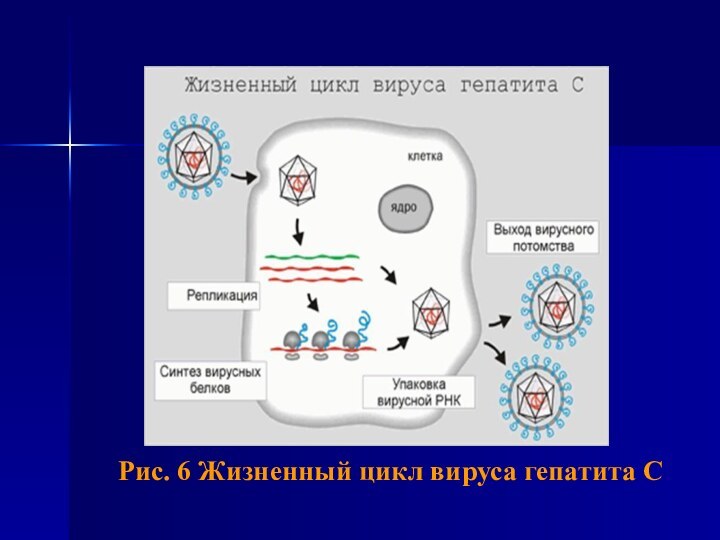
- 33. Рис. 6 Жизненный цикл вируса гепатита С
- 34. Клиника острого вирусного гепатита С (ОВГС)Продолжительность
- 35. Вирусный гепатит DГепатит D (гепатит-дельта) - вирусная
- 36. ЭтиологияЗаболевание вызывается неполным РНК-вирусом (HDV, δ-вирус), для
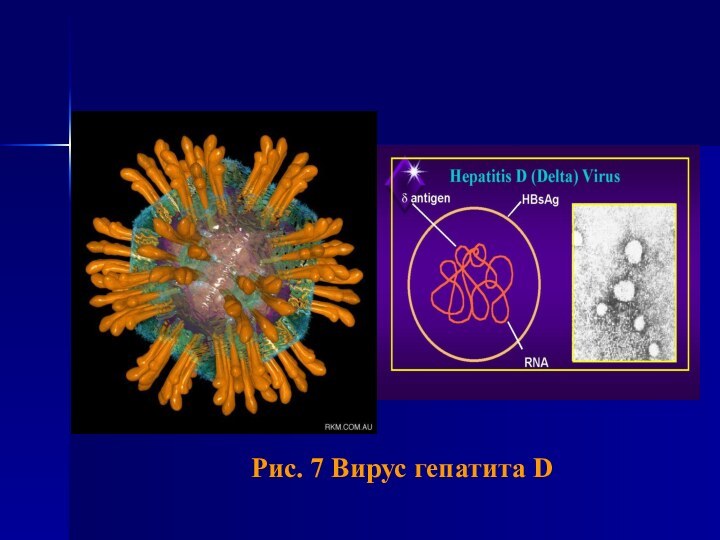
- 37. Рис. 7 Вирус гепатита D
- 38. ЭпидемиологияПуть передачи аналогичен при HBV-инфекции. HDV-инфекция наиболее
- 39. ПатогенезМеханизмы повреждения ткани печени, вызываемого HDV (вирус
- 40. Клиника острого вирусного гепатита D (ОВГD)Клинические
- 41. Хронические вирусные гепатитыКлинические проявления ХВГ достаточно полиморфны
- 42. - при активном процессе обычно выявляют увеличение,
- 43. Внепеченочные проявления при ХГВ развиваются достаточно
- 44. Лабораторные исследованияОбязательные методы обследования: Клинический анализ крови:
- 45. - синдром цитолиза: повышение содержания АЛТ, АСТ;-
- 46. Маркёры вирусов гепатитов: Вирус гепатита В:HBsAg выявляется
- 47. Анти-HBc (АТ к ядерному Аг) – важный
- 48. Вирус гепатита С:HCV РНК – самый ранний
- 49. Дополнительные методы обследования:Анализ кала: снижение содержания или
- 50. Инструментальные исследованияОбязательные методы обследования: УЗИ печени и
- 51. ЛечениеНемедикаментозное лечение:При ОВГ и обострениях ХВГ необходимо
- 52. Лекарственная терапия:Острые вирусные гепатиты: лечение преимущественно симптоматическое
- 53. - Пэгинтерферон альфа-2а (ПЕГАСИС) доза 180 мкг,
- 54. Хронический вирусный гепатит D: лечение хронического гепатита
- 55. ПрофилактикаСпецифическая профилактика разработана только для гепатита В
- 56. обращении с опасными в инфекционном отношении материалами
- 57. Врачебно-трудовая экспертизаВременная нетрудоспособность у больных хроническими гепатитами
- 58. ДиспансеризацияПроводятся регулярные осмотры больных с обязательным определением
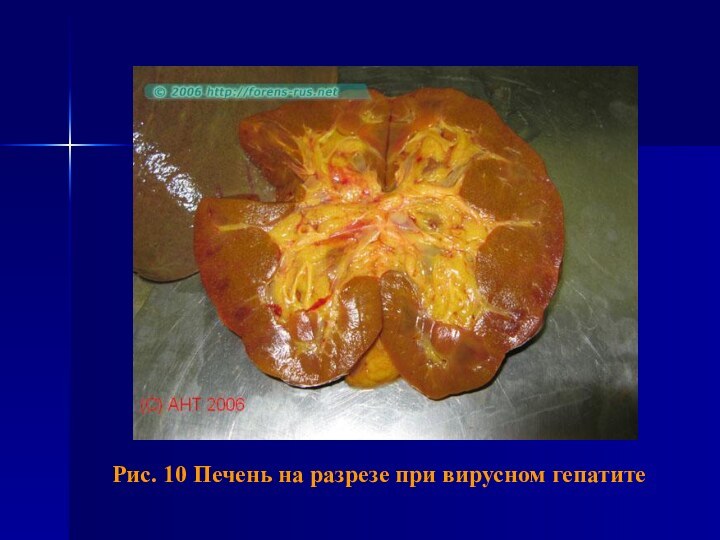
- 59. Рис. 8 Больная вирусным гепатитом
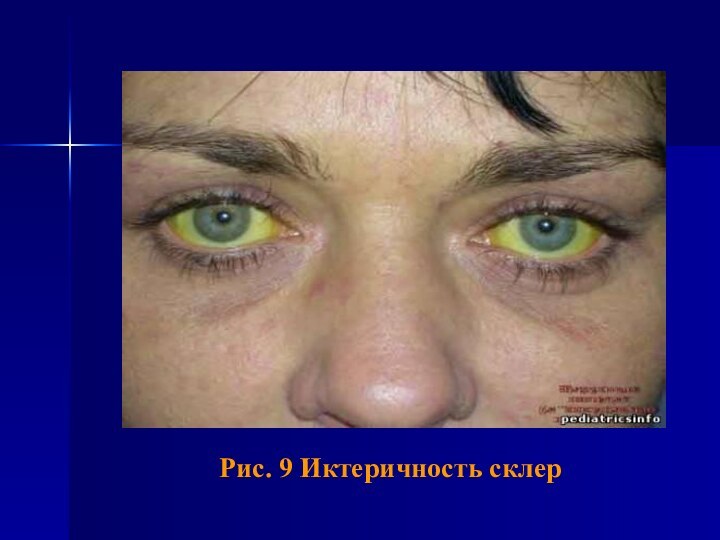
- 60. Рис. 9 Иктеричность склер
- 61. Скачать презентацию
- 62. Похожие презентации
Вирусные гепатиты – это группа заболеваний, вызываемая гепатотропными вирусами, характеризующаяся преимущественным поражением печени с развитием общетоксического синдрома, гепатоспленомегалией, нарушением функции и появлением желтухи.


















































Слайд 4
1. Инфекционный (вирусный) гепатит:
- Энтеральные гепатиты:
Гепатит А
Гепатит Е
- Парентеральные гепатиты:Гепатит B
Гепатит C
Гепатит D
Гепатит F
Гепатит G
- Гепатиты как компонент: жёлтой лихорадки,
цитомегаловирусной инфекции, краснухи, эпидемического
паротита, инфекции вируса Эпштейна-Барр, разнообразных
инфекций герпеса, лихорадки Ласса, СПИДа.
- Бактериальные гепатиты: при лептоспирозе, сифилисе.
2. Токсический гепатит
3. Лучевой гепатит (компонент лучевой болезни)
4. Гепатиты как следствие аутоиммунных заболеваний
Этиотропная классификация гепатитов
Слайд 16
Хронические вирусные гепатиты
(парентеральные гепатиты)
Хронический вирусный гепатит (ХВГ) –
это хроническое воспаление печени, вызываемое гепатотропными вирусами, продолжающееся без
тенденции к улучшению не менее 6 месяцев. Подавляющее большинство случаев ХВГ обусловлено вирусами гепатитов B, C и D. Роль других гепатотропных вирусов (F, G, TTV, SEN и пр.) сомнительна.Слайд 17 Классификация хронических гепатитов (принята на Международном конгрессе гастроэнтерологов в
Лос-Анджелесе в 1994 г.)
Слайд 18
Вирусный гепатит В
Гепатит В – одна из наиболее
распространенных инфекций. В мире насчитывают приблизительно 300-500 млн. больных
хроническим гепатитом В (ХГВ). К регионам с высокой распространенностью (10-20 %) относят Южную Азию, Китай, Индонезию, страны тропической Африки, острова Тихого океана, Аляску.
Слайд 19
Этиология
Возбудитель HBV-инфекции – ДНК-вирус из семейства Hepadnaviridae. Геном
HBV представлен неполной двухнитевой кольцевой молекулой ДНК. Выделяют 9
генотипов вируса (от A до H). Вирус устойчив во внешней среде.
Слайд 21
Эпидемиология
Основной путь передачи – парентеральный (инъекционный, гемотрансфузионный), а
так же через поврежденные слизистые оболочки и кожные покровы.
Для гепатита В характерна высокая контагиозность - заражение возможно при попадании на повреждённую кожу или слизистые оболочки ничтожно малого количества инфицированного материала (0,0001 мл крови).
Слайд 22
Патогенез
В патогенезе хронического вирусного гепатита В имеет значение
биологический цикл развития HBV (его персистирование, репликация и интеграция
в ДНК гепатоцита) и иммунный ответ макроорганизма. (Рис. 6)Вирус гепатита В не оказывает цитопатогенного действия на гепатоциты, их повреждение связано с иммунопатологическими реакциями, возникающими на вирусные антигены и аутоантигены. При заражении HBV в гепатоцитах происходит репликация ДНК HBV, синтез HBsAg, HBeAg, HBcorAg. Репликация вируса возможна и вне печени. HBsAg и HBcorAg выявлены в макрофагах, клетках половых, слюнных желез, щитовидной железы, поджелудочной железы, костном мозге. Прогрессирование хронического гепатита связано с репликацией вируса, поддерживающей иммуновоспалительный процесс.
Слайд 23 Основными мишенями иммунной агрессии являются HBcorAg, HBeAg, a
также печеночные аутоантигены. Ведущее значение имеет Т-клеточный и антителозависимый
клеточный цитолиз. В фазу репликации происходит усиление иммунного ответа на циркулирующие и тканевые антигены HBV, что приводит к массивному повреждению паренхимы печени. При переходе вируса в фазу интеграции активность воспалительного процесса в паренхиме печени уменьшается, а в ряде случаев формируется «вирусоносительство», когда в ткани печени не обнаруживается клеточная воспалительная инфильтрация и некрозы.
Слайд 25
Клиника
острого вирусного гепатита В (ОВГВ)
Продолжительность инкубационного периода
– от 30 до 180 дней (чаще 2-3 мес).
Преджелтушный
период: продолжается 3-15 сут и характеризуется симптомами интоксикации (лихорадка, общая слабость, вялость, апатия, раздражительность, нарушение сна, снижение аппетита), артралгиями, болями в правом подреберье. В некоторых случаях наблюдают кожную сыпь. В последние 1-2 дня периода происходят обесцвечивание кала и потемнение мочи.Желтушный период продолжается от 10-14 до 30-40 дней. Желтушное окрашивание сначала появляется
Слайд 26 на слизистых оболочках, затем на коже. Симптомы интоксикации
после появления желтухи обычно усиливаются. Печень и селезёнка (в
30-50% случаев) увеличиваются. Появляется брадикардия, снижение АД, ослабление сердечных тонов. При тяжелых формах развиваются угнетение ЦНС различной степени выраженности, диспепсический, геморрагический синдромы. Отдельно выделяют злокачественную фульминантную форму, обусловленную массивным некрозом гепатоцитов с развитием ОПН.Период реконвалесценции начинается после исчезновения желтухи и заканчивается после полного клинико-лабораторного разрешения заболевания, что обычно происходит через 3 месяца после его начала.
Слайд 27
Вирусный гепатит С
Гепатит С – самая частая форма
хронических заболеваний печени в большинстве европейских стран и Северной
Америке. По данным ВОЗ, в мире насчитывается не менее 170 млн инфицированных HCV.
Слайд 28
Этиология
Возбудитель HСV-инфекции – РНК-содержащий вирус из семейства Flaviviridae.
Геном вируса образован однонитевой РНК. HCV генетически гетерогенен: выделяют
6 основных генотопов (1-6) и не менее 50 подтипов.
Слайд 30
Эпидемиология
По данным ВОЗ, в мире насчитывается не менее
170 млн. инфицированных HCV. Распространенность HCV – инфекции также
значительно варьирует в различных регионах, составляя в среднем 0,5 – 2% (до 6,5 % в странах тропической Африки). HCV – инфекция обуславливает приблизительно 40 % случаев хронической патологии печени. Общее количество HCV-инфицированных в России –1 млн. 700 тыс. человек.
Слайд 31
Патогенез
Вирус попадает в организм так же, как и
вирус гепатита В, хотя может также проникать через неповрежденную
кожу. Имея тропность к гепатоцитам, вирус оказывает на них прямое цитопатическое действие. Вследствие генетической гетерогенности вируса гепатита С он имеет множество антигенных вариантов, что затрудняет реализацию адекватного иммунного ответа. Вирусные частицы попадают в клетки макрофагальной системы организма и вызывают определенную реакцию с их стороны, направленную на элиминацию вируса.Слайд 32 В связи с тем, что антигенный состав вирусной
частицы схож с антигенным составом гепатоцитов, а на поверхности
гепатоцитов также имеются фрагменты вирусных частиц, синтезированных на вирусной РНК для последующей сборки в вирус, то имеет место быть аутоиммунный механизм поражения гепатоцитов. Кроме того, не исключается и прямое мутагенное действие вируса гепатита С на макрофаги, изменяющее их свойства так, что они становятся способными реагировать с антигенами гистосовместимости системы HLA и давать тем самым аутоиммунную реакцию.
Слайд 34
Клиника
острого вирусного гепатита С (ОВГС)
Продолжительность инкубационного периода
- 20-90 дней. ОВГС обычно протекает легко, преимущественно в
безжелтушной или субклинической форме. Диагносцируют его относительно редко.Наиболее частые симптомы – анорексия, тошнота, рвота, дискомфорт в правом подреберье, иногда желтуха.
Риск хронизации – более чем у 80% больных.
Слайд 35
Вирусный гепатит D
Гепатит D (гепатит-дельта) - вирусная антропонозная
инфекция с парентеральным механизмом заражения, для которой характерно воспалительное
поражение печени.
Слайд 36
Этиология
Заболевание вызывается неполным РНК-вирусом (HDV, δ-вирус), для экспрессии
которого требуется HBV с размером генома 19 нм. Относится
к семейству Deltavirus.
Слайд 38
Эпидемиология
Путь передачи аналогичен при HBV-инфекции. HDV-инфекция наиболее распространена
в Южной Европе, Северной Африке, на Ближнем Востоке, в
Центральной и Южной Америке. В мире насчитывается около 15 млн. больных гепатитом D.
Слайд 39
Патогенез
Механизмы повреждения ткани печени, вызываемого HDV (вирус гепатита
D) и лежащего в основе гепатита D, не ясны.
Полагают, что поражение печени в значительной степени связано с иммунным ответом на HDV (вирус гепатита D)-инфекцию. Скорее всего, оно обусловлено взаимодействием таких факторов, как генотип HDV (вирус гепатита D), иммунная система больного и особенности HBV (вирус гепатита В) (генотип и репликационная активность).
Слайд 40
Клиника
острого вирусного гепатита D (ОВГD)
Клинические проявления коинфекции
(одновременное заражение HBV и HDV) в целом идентичны таковым
при ОВГВ. К особенностям можно отнести более короткий инкубационный период, наличие продолжительной высокой лихорадки, частое появление кожных высыпанийи мигрирующих болей в крупных суставах. Течение относительно благоприятное, риск хронизации не превышается, как у HBV.
Слайд 41
Хронические вирусные гепатиты
Клинические проявления ХВГ достаточно полиморфны и
включают широкий спектр симптомов.
Диспепсический синдром связан с нарушением
дезинтоксикационной функции печени, сопутствующей патолгией 12-перстной кишки и поджелудочной железы. Астенический синдром (слабость, утомляемость, снижение работоспособности, раздражительность) выражен в большей или меньшей степени у больных ХВГ.
Признаки поражения печени:
Слайд 42 - при активном процессе обычно выявляют увеличение, уплотнение
и болезненность печени;
- желтуху (паренхиматозною) наблюдают относительно редко;
- телеангиэктазии
и пальмарная эритема обусловлены повышением концентрации эстрогенов и изменением чувствительности сосудистых рецепторов. Их выраженность коррелирует с активностью процесса и не всегда указывает на цирроз печени. - портальная гипертензия (асцит, спленомегалия, варикозное расширение вен пищевода) появляются и прогрессируют признаки печёночной недостаточности.
- аменорея, гинекомастия, снижение полового влечения связаны с нарушением метаболизма половых гормонов в печени (обычно в стадии цирроза).
Слайд 43 Внепеченочные проявления при ХГВ развиваются достаточно редко
и обычно представлены поражением почек, узелковым полиартериитом или криоглобулинемией.
Несколько чаще внепеченочные проявления развиваются при ХГС. Возможны криоглобулинемия, мембранозный гломерулонефрит, поздняя кожная порфирия, аутоиммунный тиреоидит, реже – синдром Шегрена, плоский лишай, серонегативный артриты, апластическая анемия, В-клеточная лимфома.
Слайд 44
Лабораторные исследования
Обязательные методы обследования:
Клинический анализ крови: возможны
повышение СОЭ, лейкопения, лимфоцитоз, при фульминантной форме ОВГ –
лейкоцитоз.Общий анализ мочи: при ОВГ и обострении ХВГ возможно появление жёлчных пигментов (преимущественно прямого билирубина), уробилина.
Биохимический анализ крови:
Слайд 45
- синдром цитолиза: повышение содержания АЛТ, АСТ;
- синдром
холестаза: повышение содержания общего билирубина, холестерина, ЩФ, γ-глутамилтранспептидазы, обычно
наблюдают при желтухе;- синдром мезенхимального воспаления: повышенное содержание иммуноглобулинов, повышение тимоловой пробы, снижение сулемовой пробы;
- синдром печеночно-клеточной недостаточности: снижение протромбинового индекса, концентрации альбумина в сыворотке крови, холестерина, общего билирубина: выявляют при тяжелых формах ХВГ.
Слайд 46
Маркёры вирусов гепатитов:
Вирус гепатита В:
HBsAg выявляется
через 1-10 недель после инфицирования, его появление предшествует развитию
клинических симтомов и повышению активности АЛТ/АСТ. При адекватном иммунном ответе он исчезает через 4-6 мес после инфицированияHBeAg указывает на репликацию вируса в гепатоцитах; обнаруживают в сыворотке практически одновременно с HBsAg;
Анти-HBe (АТ к е-Аг) в комплексе с анти-HBc IgG и анти-HBs свидетельствует о полном завершении инфекционного процесса.
Слайд 47 Анти-HBc (АТ к ядерному Аг) – важный диагностический
маркёр инфицирования. Анти-HBc IgM – один из наиболее ранних
сывороточных маркёров ХВГВ и чувствительный маркёр HBV-инфекции. Указывает на репликацию вируса и активность процесса в печени; его исчезновение служит показателем либо санации организма от возбудителя, либо развития интегративной фазы HBV-инфекции.Анти-HBc IgG сохраняются многие годы; свидетельствуют об имеющейся или ранее перенесенной инфекции.
HBV-ДНК и ДНК-полимераза – диагностические маркёры репликации вируса.
Слайд 48
Вирус гепатита С:
HCV РНК – самый ранний биохимический
маркёр инфекции, возникает в срок от нескольких дней до
8 нед после инфицирования. В случаях выздоровления от ОВГС вирусная РНК исчезает из крови в течение 12 недель после появления первых симптомов.Анти-HCV определяют в крови не ранее чем через 8 нед после инфицирования. Он присутствует в крови приблизительно у половины больных с клинически манифестным ОВГС в дебюте заболевания. При субклинической инфекции АТ обычно появляются намного позже.
Вирус гепатита D: анти-HDV IgM, HDV РНК (маркёр репликации HDV).
Слайд 49
Дополнительные методы обследования:
Анализ кала: снижение содержания или отсутствие
стеркобилина из-за прекращения поступления жёлчи в кишечник; появление стеркобилина
в кале в желтушный период ОВГ – свидетельство разрешения желтухи.Концентрация в крови α-фетопротеина (скрининг гепатоцеллюлярной карциномы). Это исследование необходимо проводить в динамике.
Слайд 50
Инструментальные исследования
Обязательные методы обследования:
УЗИ печени и селезёнки:
характерно повышение эхогенности паренхимы, уплотнения по ходу сосудов печени;
Биопсия печени необходима для оценки степени поражения печени.Дополнительные методы обследования:
КТ органов брюшной полости;
ФЭГДС.
Слайд 51
Лечение
Немедикаментозное лечение:
При ОВГ и обострениях ХВГ необходимо соблюдение
постельного или полупостельного режима.
Необходима сбалансированная диета. Употребление белков, натрия
и жидкости ограничиваются только при декомпенстрованном циррозе печени.Рекомендуют исключить прием алкоголя.
Слайд 52
Лекарственная терапия:
Острые вирусные гепатиты: лечение преимущественно симптоматическое –
дезинтоксикационная инфузионная терапия, энтеросорбенты, урсодезоксихолевая кислота при выраженном холестазе,
в тяжёлых случаях – ГКС.Специфическая противовирусная терапия показана при ОВГС. Обычно применяют интерферон альфа по 3 млн МЕ подкожно в течение 12-24 нед в комбинации с рибавирином, что позволяет существенно снизить риск развития ХГС.
Хронический вирусный гепатит В:
- Интерферон альфа в дозе 5 млн МЕ/сут подкожно или 10 млн МЕ 3 раза в неделю в течение 4-6 месяцев.
Слайд 53 - Пэгинтерферон альфа-2а (ПЕГАСИС) доза 180 мкг, подкожно
1 раз в неделю. Продолжительность лечения – 1 год.
- Ламивудин назначают по 100 мг/сут перорально. Продолжительность курса лечения – 1 год.
Хронический вирусный гепатит С:
Обычно проводят комбинированную терапию:
- пэгинтерферон альфа-2а по 180 мкг/кг подкожно 1 раз в неделю с рибавирином или пэгинтерферон альфа-2b по 1,5 мкг/кг подкожно 1 раз в неделю с рибавирином, дозтровка которого зависит от массы тела.
Монотерапию пэгинтерфероном альфа-2а или альфа-2b проводят при наличии противопоказаний к приёму рибавирина.
Слайд 54 Хронический вирусный гепатит D: лечение хронического гепатита Dдо
настоящего времени остается нерешенной проблемой. Рекомендуется использовать интерферон альфа
в высоких дозах (9-10 млн МЕ подкожно через день в течение не менее 48 нед), однако эффективность такой терапии довольно низкая.
Слайд 55
Профилактика
Специфическая профилактика разработана только для гепатита В и
включает в себя:
мероприятия по предупреждению наркомании и беспорядочных
половых связей;обязательную проверку на маркёры вирусных гепатитов препаратов крови и органов для трансплантации.
необходимость соблюдать медицинским работникам предельную осторожность при
Слайд 56 обращении с опасными в инфекционном отношении материалами (кровь
и другие медицинские жидкости) или контактировавшими с ними медицинскими
инструментами.Вакцинация против гепатита В показана всем новорожденным и детям до 12 лет, а также подросткам и взрослым из группы риска. В РФ с этой целью применяют генно-инженерные рекомбинантные вакцины.