- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Микроскопический полиангиит
Содержание
- 2. Микроскопический полиангиит с поражением кожи (пурпура), суставов
- 3. Эпидемиология. Распространённость и заболеваемость не изучены. Отдельные
- 4. Патогенез. В последние годы активно изучается патогенез
- 5. Патоморфология микроскопического полиартериитаНекротизирующий васкулит при микроскопическом полиартериите
- 6. Распространённость микроскопического полиартериитаМикроскопическим полиартериитом болеют чаще мужчины
- 7. КлиникаОбычно заболевание начинается остро или подостро, однако
- 9. Поражения легких Другим вариантом начала болезни, напоминающим
- 10. Поражения Артрит Микроскопический полиангиит может начинаться со
- 11. Поражения нервный системы.Одно из типичных проявлений микроскопического
- 12. Первыми проявлениями геморрагического альвеолита у большинства больных
- 14. ДИАГНОСТИКА МИКРОСКОПИЧЕСКОГО ПОЛИАРТЕРИИТА Диагноз микроскопического полиартериита ставят
- 15. Лабораторные исследования. В основе лабораторного подтверждения диагноза
- 16. Инструментальные исследования При гистологическом исследовании ткани кожи,
- 17. Дифференциальная диагностика микроскопического полиартериитаДифференциальную диагностику проводят с
- 18. Показания к консультации других специалистов. Ревматолог
- 19. Лечение Лечение микроскопического полиангиита принято подразделять на
- 20. Немедикаментозное лечение. Применяется редко, главным образом, как
- 21. Медикаментозное лечение. Индукция ремиссииОснова лечения на этапе
- 22. Поддержание ремиссииДаже полная клинико-лабораторная ремиссия микроскопического полиангиита
- 23. Лечение обострений (рецидивов)Консенсуса в отношении оптимальной терапии
- 24. Хирургическое лечение.В случае развития терминальной почечной недостаточности
- 25. Прогноз У большинства пациентов с микроскопическим полиангиитом
- 26. Список использованной литературы. 1. В.И. Маколкин, С.И.
- 27. Скачать презентацию
- 28. Похожие презентации
Микроскопический полиангиит с поражением кожи (пурпура), суставов (артралгии), лёгких (геморрагический альвеолит) и почек (быстропрогрессирующий гломерулонефрит, морфологически — экстракапиллярный гломерулонефрит с выраженным тубуло-интерстициальным синдромом), высокой степени активности, ассоциированный с антителами к протеиназе-3.

























Слайд 3
Эпидемиология.
Распространённость и заболеваемость не изучены. Отдельные наблюдения зафиксированы
во всех возрастных группах, мужчины и женщины заболевают приблизительно
с равной частотой.
Слайд 4
Патогенез.
В последние годы активно изучается патогенез системных васкулитов,
ассоциированных с антителами к цитоплазме нейтрофилов, в том числе
микроскопического полиангиита. Полагают, что основная роль в развитии заболевания принадлежит аутоиммунным реакциям. Аутоантигеном при микроскопическом полиангиите может быть протеиназа-3 (как и при гранулематозе Вегенера), а также миелопероксидаза или, реже, другие ферменты, содержащиеся в цитоплазме нейтрофилов. Изучается роль иммунокомплексных и клеточных реакций воспаления с возможным участием т-лимфоцитов и клеток гранулоцитарного ряда, в первую очередь нейтрофилов и моноцитов.
Слайд 5
Патоморфология микроскопического полиартериита
Некротизирующий васкулит при микроскопическом полиартериите носит
распространённый характер, поражаются многие органы и системы, но наиболее
выраженные изменения наблюдают в лёгких, почках и коже. В воспалительном клеточном инфильтрате преобладают полиморфно-ядерные лейкоциты, отсутствуют гранулёмы; при иммунофлюоресцентном исследовании не обнаруживают иммунных комплексов или AT к базальной мембране клубочков. В лёгких первично поражаются капилляры альвеол с развитием геморрагического альвеолита.
Слайд 6
Распространённость микроскопического полиартериита
Микроскопическим полиартериитом болеют чаще мужчины (1,3:1),
средний возраст заболевших около 40 лет. В настоящее время
некоторые авторы предлагают рассматривать все случаи некротизирующего васкулита, протекающего с гломерулонефритом, как микроскопический полиартериит, выделяя тем самым его из группы узелкового периартериита.
Слайд 7
Клиника
Обычно заболевание начинается остро или подостро, однако имеются
наблюдения и первично-хонического течения. Чаще всего в дебюте развивается
гриппоподобный синдром с субфебрильной, реже фебрильной, температурой тела, миалгиями, артралгиями и кожными петехиальными высыпаниями на конечностях. Развитие кожной пурпуры обусловливает клиническое сходство микроскопического полиангиита и пурпуры Шенлейна–Геноха. Однако для микроскопического полиангиита характерна значительно меньшее, по сравнению с пурпурой Шенлейна–Геноха, число геморрагических элементов на единицу площади и более короткий срок их персистирования. Язвенно-некротические поражения кожи не типичны.
Слайд 9
Поражения легких
Другим вариантом начала болезни, напоминающим гранулематоз
Вегенера, может быть поражение верхних дыхательных путей (ринит, синусит,
средний отит), в большинстве случаев без развития эрозий и язв слизистых оболочек и без деструкции мягких тканей. Поражения гортани, как правило, не возникает. Как при гранулематозе Вегенера, возможно вовлечение органа зрения: конъюнктивит, эписклерит, увеит, однако развитие псевдотумора орбиты не характерно.
Слайд 10
Поражения Артрит
Микроскопический полиангиит может начинаться со стойкого
воспалительного поражения крупных и мелких суставов. Возможны симметричные синовиты
пястно-фаланговых и проксимальных межфаланговых суставов кистей, которые могут оставаться ведущим проявлением болезни на протяжении нескольких месяцев или 2–3 лет, становясь причиной ошибочной диагностики ревматоидного артрита, однако деструкции хряща и формирования паннуса, как правило, не возникает.
Слайд 11
Поражения нервный системы.
Одно из типичных проявлений микроскопического полиангиита
— поражение периферической нервной системы (развивается у 25–40% больных),
возникающее несколько реже, чем при синдроме Чёрга–Страусс, но существенно чаще, чем при гранулематозе Вегенера. В отличие от узелкового полиартериита и синдрома Чёрга–Страусс, при микроскопическом полиангиите возможно развитие не только асимметричного поражения отдельных нервов с сенсорно-моторной дисфункцией, но и симметричной полинейропатии (чаще всего нижних конечностей) с преимущественно сенсорными нарушениями.Слайд 12 Первыми проявлениями геморрагического альвеолита у большинства больных становятся
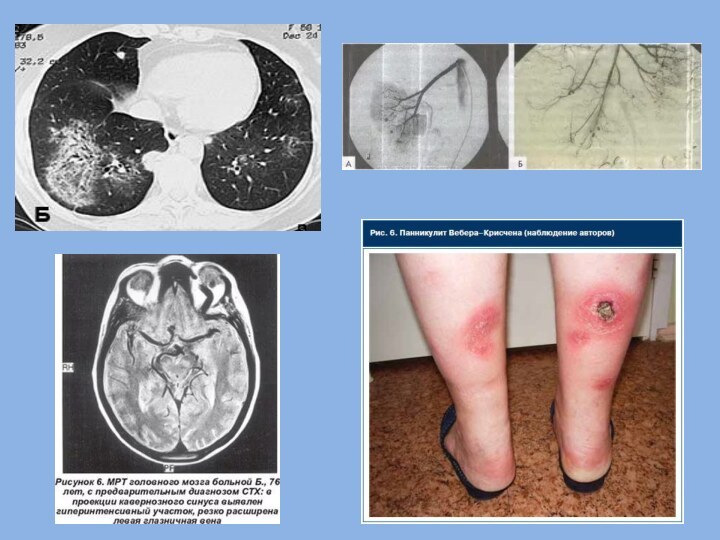
кашель, прогрессирующая одышка, быстро нарастающая гипохромная анемия. В дальнейшем
развивается кровохаркание, возможно развитие профузного лёгочного кровотечения. Характерна диссоциация между быстрым нарастанием дыхательной недостаточности и наличием лишь незначительных патологических аускультативных изменений (небольшое количества незвонких влажных хрипов или крепитации над поражёнными участками лёгких). Рентгенологические признаки геморрагического альвеолита включают появление зон сниженной прозрачности лёгочной ткани по типу «матового стекла» и множественные двусторонние очаговые и инфильтративные тени с нечёткими контурами и тенденцией к слиянию, не имеющие какой-либо специфической локализации. В отличие от гранулематоза Вегенера, очагов распада тканей и образования полостей внутри инфильтратов не происходит. Вовлечение плевры не характерно.Клиническая картина гломерулонефрита при микроскопическом полиангиите аналогична поражению почек при гранулематозе Вегенера и включает латентный, нефротический и быстропрогрессирующий варианты гломерулонефрита, а также тубуло-интерстициальный нефрит и острую почечную недостаточность. Отличительной особенностью острой почечной недостаточности, которая может внезапно осложнить течение гломерулонефрита, как правило, на ранних стадиях болезни, является нередкое отсутствие или малая выраженность олигурии при быстром повышении концентрации креатинина и калия в сыворотке крови. Как и при гранулематозе Вегенера, артериальное давление, как правило, остаётся нормальным.
Более редкое висцеральное проявление — бронхообструктивный синдром, напоминающий бронхиальную астму на ранней стадии болезни, а впоследствии затрудняющий дифференциальную диагностику с синдромом Чёрга–Страусс. Возможен также ишемический энтерит и колит с абдоминалгиями и кишечным кровотечением.
Слайд 14
ДИАГНОСТИКА МИКРОСКОПИЧЕСКОГО ПОЛИАРТЕРИИТА
Диагноз микроскопического полиартериита ставят на основании
клинических признаков заболевания, гистологического исследования кожи, слизистых оболочек, лёгочной
ткани, почек и определении АНЦА в сыворотке крови, которые достоверно обнаруживают в острую фазу болезни у 95-100% пациентов.
Слайд 15
Лабораторные исследования.
В основе лабораторного подтверждения диагноза лежит обнаружение
антител к цитоплазме нейтрофилов. Из двух основных видов этих
антител (к протеиназе-3 и к миелопероксидазе) при микроскопическом полиангиите несколько чаще определяются антитела к миелопероксидазе; реже встречаются антитела к протеиназе-3, наличие которых ассоциируется с более тяжёлым течением гломерулонефрита.Для оценки активности используются стандарные показатели воспаления: СОЭ, фибриноген и С-реактивный белок.
Изучают возможное клиническое значение маркёров эндотелиальной дисфункции: фактора Виллебранда, эндотелина-1, циркулирующих в кровотоке десквамированных эндотелиальных клеток.
Большое значение имеет лабораторная оценка функции жизненно важных органов, в первую очередь почек: определение концентрации креатинина и электролитов сыворотки, расчёт СКФ, контроль показателей общего анализа мочи.
Ранняя диагностика геморрагического альвеолита предполагает тщательный контроль уровня гемоглобина, гематокрита и концентрации железа сыворотки крови. План обследования должен также включать серологическое тестирование на возбудителей атипичных пневмоний, туберкулёза и маркёры перечисленных выше клинически сходных аутоиммунных заболеваний. Для того, чтобы отличить аутоиммунный геморрагический альвеолит от бактериального воспалительного процесса в лёгких предлагают использовать тест на определение концентрации прокальцитонина в крови — повышенная концентрация прокальцитонина указывает на инфекционную природу воспаления
Слайд 16
Инструментальные исследования
При гистологическом исследовании ткани кожи, почки или,
реже, лёгкого обнаруживают васкулит сосудов малого калибра (артериол, капилляров,
венул), не имеющий каких-либо патогномонических признаков. Распространённые ещё недавно представления об отсутствии при микроскопическом полиангиите отложений иммунных комплексов в эндотелии сосудов и мезангии почечных клубочков, считавшемся ранее критерием дифференциальной диагностики васкулитов с преимущественным поражением мелких сосудов, в последние годы подверглись пересмотру и были объявлены не соответствующими действительности. В отличие от двух других васкулитов, ассоциированных с антителами к цитоплазме нейтрофилов (гранулематоза Вегенера и синдрома Чёрга–Страусс) при микроскопическом полиангиите в поражённых тканях отсутствуют гранулёмы.Широко используют методы лучевой и радиоизотопной диагностики: рентгенологическое исследование, КТ (в том числе мультиспиральную КТ) и МРТ. Для ранней диагностики геморрагического альвеолита предлагают определять скорость поглощения угарного газа, меченого 14C, при вдыхании его в нетоксичной концентрации в составе газовой смеси. В случае развития альвеолярного кровотечения скорость поглощения угарного газа резко возрастает, поскольку для связывания меченого угарного глаза с гемоглобином в эритроцитах, вышедших в просвет альвеол, исчезает необходимость предварительной медленной диффузии газа сквозь альвеолярную стенку.
Слайд 17
Дифференциальная диагностика микроскопического полиартериита
Дифференциальную диагностику проводят с гранулематозом
Вегенера и заболеваниями, основным проявлением которых является лёгочно-почечный синдром:
синдромом Гудпасчера, синдромом Черджа-Стросс, пурпурой Шёнляйна-Геноха, криоглобулинемией, васкулитом и нефритом, индуцированными инфекцией.1.
В отличие от узелкового периартериита, при микроскопическом полиартериите поражаются мелкие сосуды, отсутствует артериальная гипертензия, инфицирование вирусным гепатитом В, значительно чаще обнаруживают АНЦА (в 80-100% случаев).
2.
В отличие от микроскопического полиартериита, для гранулематоза Вегенера характерно наличие гранулём дыхательных путей с распадом.
3.
При синдроме Гудпасчера отсутствуют признаки системного васкулита, в сыворотке крови и при биопсии почки обнаруживают AT к базальной мембране.
4.
Для эозинофильного васкулита (синдрома Черджа-Стросс) характерны бронхиальная астма, эозинофильные инфильтраты в органах и тканях, невысокая частота обнаружения АНЦА (10-15%).
Слайд 18
Показания к консультации других специалистов.
Ревматолог — наличие любых
клинических проявлений, позволяющих заподозрить системный васкулит.
Офтальмолог — поражение глаз.
Отоларинголог
— поражение ЛОР-органов.Нефролог — поражение почек.
Пульмонолог — поражение лёгких
Слайд 19
Лечение
Лечение микроскопического полиангиита принято подразделять на три этапа:
индукция ремиссии; поддержание ремиссии; лечение обострений (рецидивов). Воспалительные поражения,
обусловленные васкулитом, могут в случае острого или подострого течения болезни приводить к массивным некрозам ткани лёгких и почек с быстропрогрессирующим нарушением функции этих жизненно важных органов. При хроническом течении васкулита в исходе воспаления остаётся нефункционирующая рубцовая ткань.Лечение микроскопического полиангиита во многом совпадает с лечением генерализованного (висцерального) гранулематоза Вегенера.
Цели лечения.
Предотвращение массивной деструкции тканей поражённых органов и профилактика позднего склерозирования тканей с утратой функциональной активности.
Увеличение продолжительности жизни.
Повышение качества жизни.
Достижение ремиссии.
Снижение риска обострений.
Показания к госпитализации
Госпитализация показана всем больным микроскопическим полиангиитом на этапе индукции ремиссии и при необходимости лечения обострений. Лечение, направленное на поддержание ремиссии, обычно проводится в амбулаторных условиях.
Слайд 20
Немедикаментозное лечение.
Применяется редко, главным образом, как дополнение медикаментозной
терапии: при альвеолярном кровотечении, быстропрогрессирующем нефрите и острой почечной
недостаточности показано проведение обменного переливания плазмы (плазмаферез) с эксфузией до 3,5–4 л за сеанс и замещением донорской плазмой или 5% раствором альбумина. При развитии почечной недостаточности показано проведение гемодиализа.
Слайд 21
Медикаментозное лечение.
Индукция ремиссии
Основа лечения на этапе индукции ремиссии
— сочетание глюкокортикоидов с циклофосфамидом:
преднизолон внутрь в дозе 1
мг/кг в течение 4–6 нед, затем снижение по 2,5 мг/нед в течение 6 мес до 10 мг/сут;циклофосфамид внутрь 2 мг/кг (доза уменьшается в 1,5–2 раза у больных старше 60 лет и при количестве лейкоцитов периферической крови мнее 4×109/л) в течение 4–6 мес.
Эффективность терапии может быть повышена за счёт присоединения «пульс»-терапии глюкокортикоидами и проведения сеансов плазмафереза:
метилпреднизолон (преднизолон) 15 мг/кг внутривенно капельно 1 раз в сутки 3 дня подряд;
7–10 сеансов плазмафереза в течение 14 дней с удалением за сеанс 60 мл/кг плазмы и замещением 4,5% или 5% раствором человеческого альбумина или свежезамороженной плазмы.
«Пульс»-терапия глюкокортикоидами и сеансы плазмафереза особенно показаны при развитии тяжёлого альвеолярного кровотечения, но могут быть также использованы в комплексном лечении быстропрогрессирующего нефрита.
Больным, не отвечающим на обычную терапию, назначают иммуноглобулины:
иммуноглобулин человеческий нормальный внутривенно 1 г/кг 1 раз в месяц, 6–10 инфузий.
Слайд 22
Поддержание ремиссии
Даже полная клинико-лабораторная ремиссия микроскопического полиангиита требует
продолжения иммуносупрессивной терапии; в её отсутствие у подавляющего большинства
больных развивается обострение. Как правило, необходим продолжительный приём глюкокортикоидов в поддерживающих дозах:преднизолон внутрь 5–10 мг/сут, длительно.
Для уменьшения кумулятивной дозы глюкокортикоидов назначают цитостатические препараты. Иногда для поддержания ремиссии рекомендуют заменять циклофосфамид на азатиоприн:
азатиоприн внутрь 2 мг/кг, длительно.
Слайд 23
Лечение обострений (рецидивов)
Консенсуса в отношении оптимальной терапии при
рецидиве болезни нет. У больных, всё ещё находящихся на
первоначальной терапии, с нетяжёлыми рецидивами удаётся справиться с помощью временного повышения дозы преднизолона. Серьёзные рецидивы могут потребовать возвращения к первоначальной терапии, нацеленной на индукцию ремиссии. В этой ситуации нередко прибегают к проведению внутривенной «пульс»-терапии циклофосфамидом в дозе 15 мг/кг в виде однократной инфузии (на 150–200 мл 0,9% раствора натрия хлорида или 5% раствора глюкозы); интервалы между инфузиями в среднем составляют 3–4 нед; общее количество инфузий циклофосфамида может колебаться от 1 до 20. Показано, что такое лечение обладает меньшей эффективностью по сравнению с ежедневной пероральной терапией циклофосфамидом, однако «пульс»-терапия лучше переносится больными и вызывает меньше инфекционных осложнений
Слайд 24
Хирургическое лечение.
В случае развития терминальной почечной недостаточности возможно
проведение трансплантации почки.
Примерные сроки временной нетрудоспособности
60–90 дней (в зависимости
от тяжести состояния).Показания к консультации других специалистов
Ревматолог — проведение интенсивной терапии, любое изменение лечения.
Офтальмолог — контроль после назначения лечения.
Отоларинголог — контроль после назначения лечения.
Нефролог — отсутствие динамики почечного синдрома, ухудшение почечной функции.
Пульмонолог — отсутствие эффекта лечения при поражении лёгких.
Инфекционист и фтизиатр — развитие оппортунистических инфекций, туберкулёза.
Уролог — возникновение гематурии на фоне лечения (для проведения цистоскопии).
Слайд 25
Прогноз
У большинства пациентов с микроскопическим полиангиитом прогноз остаётся
серьёзным. Даже при проведении активной иммуносупрессивной терапии 5-летняя выживаемость
составляет около 35%.Основные причины смерти — альвеолярное кровотечение и острая дыхательная недостаточность вследствие геморрагического альвеолита. Несколько реже причиной летального исхода становится почечная недостаточность.
Слайд 26
Список использованной литературы.
1. В.И. Маколкин, С.И. Овчаренко «Внутренние
болезни», Москва,
«Медицина», 1999
2. Ф.И.Комаров «Диагностика и лечение внутренних болезней»,
Москва,«Медицина», 1999
3. http://www.soros.karelia.ru/projects/1998/diagnostika/revmato/
4. http://www.volgadmin.ru/vorma/archiv/7/91.htm