- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Миопатия Дюшенна
Содержание
- 2. Миопатия дюшенна хроническое прогрессирующее наследствененое нервно-мышечное заболевания, характеризующиеся первичным поражением мышц
- 3. Заболевание названо в честь французского невропатолога Жульема Бенджамина
- 5. Тип наследованияНаследуется по рецессивному типу, сцепленному с X-хромосомойЧастота
- 6. ПатогенезМышечная дистрофия Дюшенна обусловлена мутацией в гене дистрофин, локус
- 7. Микропрепарат мышцы в стадии частичной сохранности двигательной
- 8. Микропрепарат мышцы в стадии обездвиженности: единичные атрофированные
- 9. Насчало заболеванияПервые симптомы появляются в 3 – 5 – 6 лет
- 10. Симптомы является мышечная слабость, которая в первую очередь связана
- 11. симптомы Мальчики часто падают ,отстают в играх от сверстников , с
- 12. Лабораторные и инструментальные исследования У всех больных
- 13. Диагностика ДНК-тест - причиной миопатии Дюшенна является
- 14. Диагностика Надежным диагностическим методом является исследование дистрофина в мышечной ткани.
- 15. ДиагностикаПри биопсии видны разнокалиберные мышечные волокна, а
- 16. Пренатальное тестирование Исследование с помощью биопсии хориона (CVS) можно
- 17. Лечение- употребление таких кортикостероидов как преднизолон и
- 18. Прогноз Больные МДД, как правило, живут только к
- 19. Клинический случайРебенок F, 10.01.2002, поступает с жалобами
- 21. О каком заболевании можно подумать и какая информация может помочь в определении диагноза???
- 22. Анамнез жизниРебенок от 4 беременности, протекала на
- 24. Анамнез жизниС 4 лет мама заметила, что
- 25. наследственностьРебенок от 4 беременности – старшие братья
- 26. Что можно увидеть в неврологическом статусе???
- 27. Неврологический осмотрСнижена сила в руках и ногахСнижение
- 28. Симптом «Свободных надплечий»
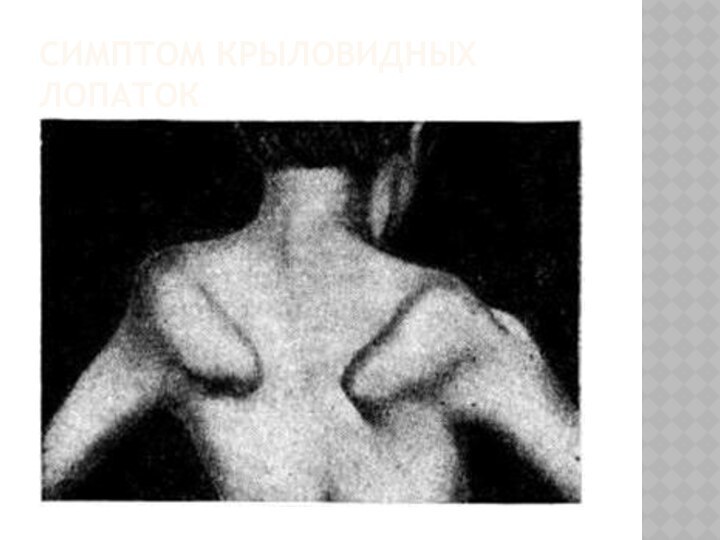
- 29. Симптом крыловидных лопаток
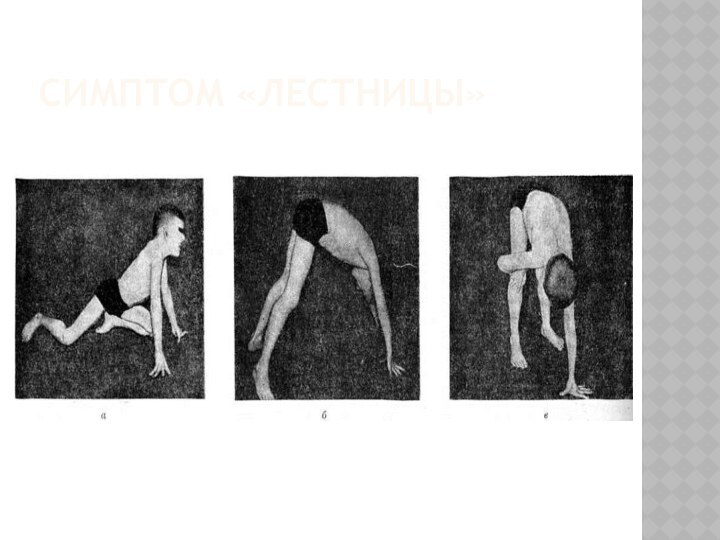
- 30. Симптом «лестницы»
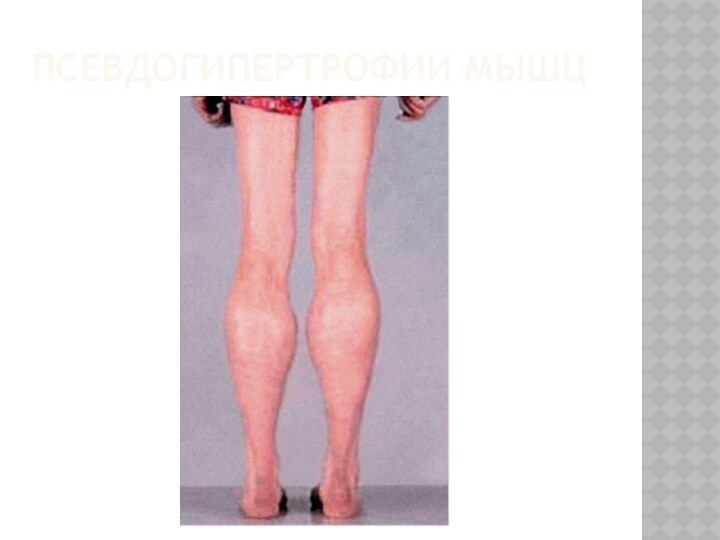
- 31. Псевдогипертрофии мышц
- 32. Какие обследования необходимо провести ребенку для уточнения диагноза?
- 33. Биохимический анализ кровиАЛТ – 1, 47 мкат/лАСТ
- 34. Консультации каких специалистов необходимы ребенку???
- 35. консультацииОсмотр кардиолога – миокардиодистрофия, НК0 ЭКГ –
- 36. Какое лечение необходимо ребенку?
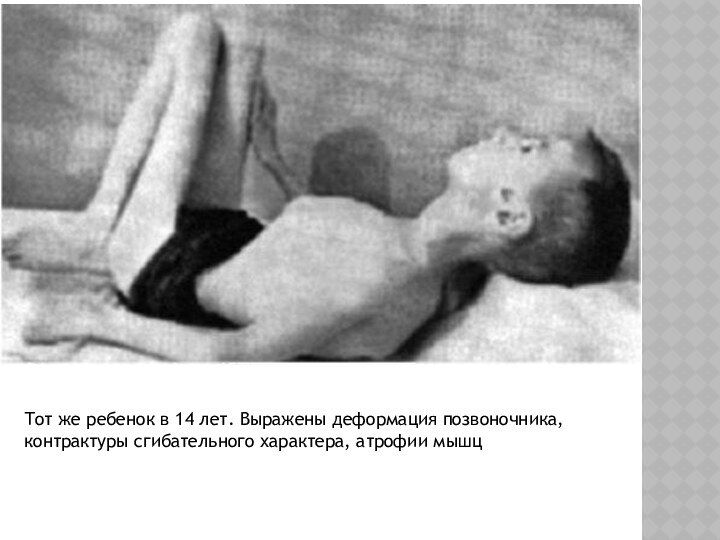
- 37. Тот же ребенок в 14 лет. Выражены деформация позвоночника, контрактуры сгибательного характера, атрофии мышц
- 38. Скачать презентацию
- 39. Похожие презентации
Миопатия дюшенна хроническое прогрессирующее наследствененое нервно-мышечное заболевания, характеризующиеся первичным поражением мышц





























Слайд 2
Миопатия дюшенна
хроническое прогрессирующее наследствененое нервно-мышечное заболевания, характеризующиеся первичным поражением мышц
Слайд 5
Тип наследования
Наследуется по рецессивному типу, сцепленному с X-хромосомой
Частота встречаемости
- составляет около 30 на 100000 новорожденных мальчиков
Частота встречаемости
- у 1 человека на 4000 новорожденных мужского пола. Мутации в гене дистрофин могут быть унаследованы или возникают спонтанно во время зародышевой линии передачи.
Слайд 6
Патогенез
Мышечная дистрофия Дюшенна обусловлена мутацией в гене дистрофин, локус которого
Xp21. Дистрофин отвечает за соединение цитоскелета каждого мышечного волокна
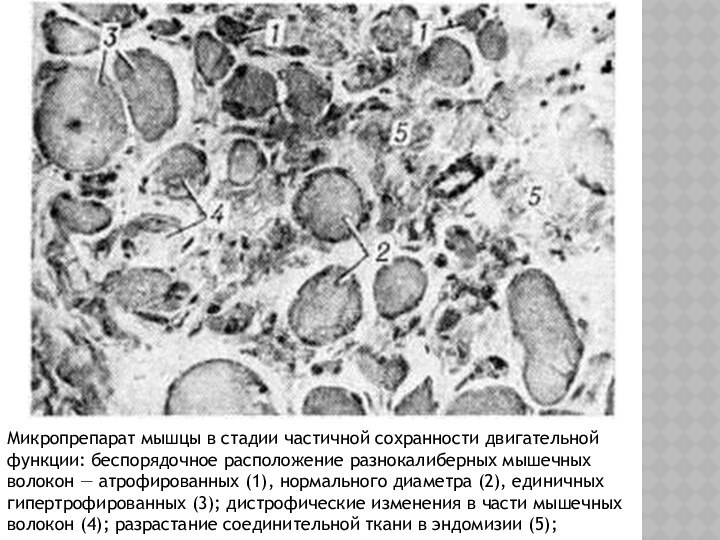
с основной базальной пластинкой (внеклеточного матрикса) через белковый комплекс, который состоит из многих субъединиц. Отсутствие дистрофина приводит к проникновению избыточного кальция в сарколему (клеточную мембрану). Как следствие изменения этих сигнальных путей, вода наполняет митохондрии, которые после этого разрываются. При дистрофии скелетных мышц, митохондриальная дисфункция приводит к усилению стресса вызванного цитозольным-кальциевым сигналом и усилению производства стресс-индуцированных активных форм кислорода (АФК). В этом сложном каскадном комплексе, который включает в себя несколько реакций еще до сих пор не понятно до конца, почему из-за повреждения сарколеммы увеличиваются проявления окислительного стресса, который в итоге приводит к смерти клетки. Мышечные волокна подвергаются некрозу и, наконец, происходит замена мышечной ткани жировой, а также соединительной.Слайд 7 Микропрепарат мышцы в стадии частичной сохранности двигательной функции:
беспорядочное расположение разнокалиберных мышечных волокон — атрофированных (1), нормального
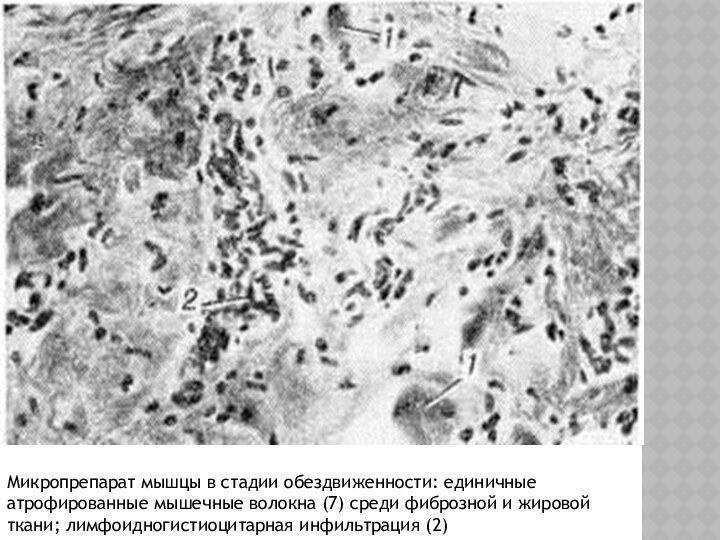
диаметра (2), единичных гипертрофированных (3); дистрофические изменения в части мышечных волокон (4); разрастание соединительной ткани в эндомизии (5);Слайд 8 Микропрепарат мышцы в стадии обездвиженности: единичные атрофированные мышечные
волокна (7) среди фиброзной и жировой ткани; лимфоидногистиоцитарная инфильтрация
(2)
Слайд 10
Симптомы
является мышечная слабость, которая в первую очередь связана с
атрофией мышц, а именно скелетной мышечной ткани.
В первую
очередь атрофируются мышцы бедер, таза, плеч и икроножные мышцы.Мышечная слабость возникает также в руках, шее и других частях тела, но обычно не так рано, как в нижней части тела.
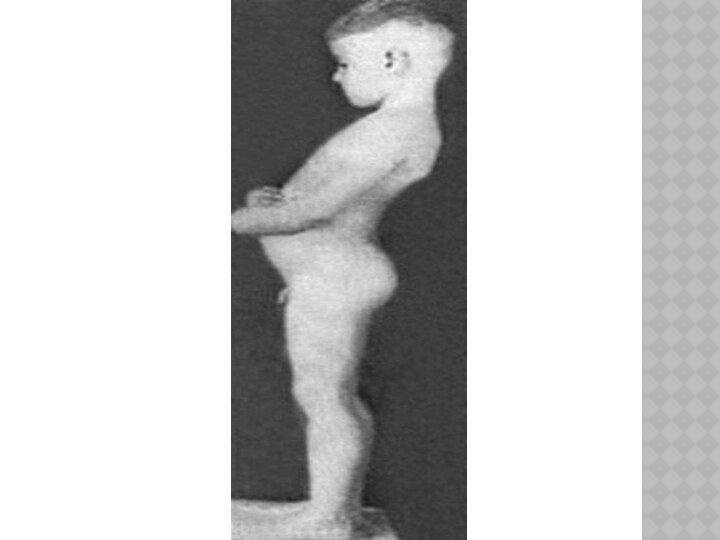
Псевдогипертрофия Икроножных мышц
Слайд 11
симптомы
Мальчики часто падают ,отстают в играх от сверстников , с трудом
бегают и прыгают
Симптом лестницы - к 5 годам мышечная слабость выявляется
при осмотре. Из положения сидя на полу больной встает , опираясь сначала на собственные колени, затем на бедраКак правило, утолщены голени , причем истинная гипертрофия икроножных мышц в начале болезни со временем сменяется псевдогипертрофией - мышца замещается жировой и соединительной тканью
К 6 годам формируются контрактуры ахилловых сухожилий и подвздошно-большеберцовых трактов
Изменена походка - на цыпочках, с переразгибанием в поясничном отделе позвоночника. Мышечная слабость нарастает, преимущественно страдают проксимальные мышцы ног (особенно) и рук, сгибатели шеи
С 8-10 лет больным требуются костыли, из-за преимущественно сидячего положения усиливаются контрактуры и ограничиваются движения в тазобедренных, коленных, локтевых, лучезапястных суставах
К 12 годам больные прикованы к коляске
Контрактуры становятся необратимыми, часто возникает и прогрессирует сколиоз , вызывающийболи
От этого деформируется грудная клетка и ухудшается функция легких, которая и без того страдает из-за мышечной слабости
В 16-18 лет часто развиваются тяжелые пневмонии , нередко с летальным исходом
Слайд 12
Лабораторные и инструментальные исследования
У всех больных активность КФК в сыворотке
повышена в 20-100 раз. Она высока уже с рождения,
а при далеко зашедшей болезни снижается из-за обездвиженности и уменьшения мышечной массы.При ЭМГ выявляется миопатическая триада - снижение амплитуды и длительности и полифазные (более чем из четырех фаз) потенциалы действия двигательных единиц; количество двигательных единиц, вовлекающихся при произвольном сокращении, возрастает.
Слайд 13
Диагностика
ДНК-тест - причиной миопатии Дюшенна является дефект дистрофина - белка
с молекулярной массой 427000, находящегося на внутренней поверхности сарколеммы
Ген дистрофина -
один из самых крупных идентифицированных генов человека, его длина - 2 млн нуклеотидов. Он находится всегменте Хр21В настоящее время известные мутации удается выявить примерно у двух третей больных
Делеции располагаются по длине гена неравномерно, чаще в его начале (5'-концевая область) и в середине
Течение болезни не зависит от размера делеции. Реже встречаются дупликации гена и точечные мутации
Наличие специфичной мутации однозначно подтверждает диагноз и позволяет надежно выявлять носительниц мутации.
Слайд 14
Диагностика
Надежным диагностическим методом является исследование дистрофина в мышечной ткани.
Содержание
и размер дистрофина определяют иммуноблоттингом.
Кроме того, отсутствие или
недостаточность дистрофина в сарколемме можно выявить методом иммуноцитохимического окрашивания с использованием антител к дистрофину. У носительниц мутации иногда можно обнаружить мозаицизм.
Слайд 15
Диагностика
При биопсии видны разнокалиберные мышечные волокна, а также
небольшие группы некротизированных и регенерирующих волокон; большинство мышечных волокон
заменены соединительной и жировой тканью. Несомненным подтверждением диагноза служит выявление в биоптате недостаточности дистрофина либо обнаружение мутации молекулярно- генетическими методами.
Слайд 16
Пренатальное тестирование
Исследование с помощью биопсии хориона (CVS) можно проводить на
11-14 неделях
амниоцентез можно использовать после 15 недели
забор крови плода возможен примерно
на 18 неделе. Родители должны внимательно изучить все возможные методы и, возможно, с помощью генетического консультанта выбрать наиболее оптимальный для себя вариант.
Если тестирование будет осуществлено на ранних сроках беременности, то это позволит досрочно прекратить беременность, в случае наличия заболевания у плода, однако, при применении таких методов, увеличивается риск выкидыша при последующих беременностях, чем при тех методах, которые применяются позже (около 2% , по сравнению с 0,5%).
Слайд 17
Лечение
- употребление таких кортикостероидов как преднизолон и дефлазакорт
- рандомизированные контролируемые исследования показывают, что использование бета 2-агонистов
увеличивает мышечную силу, но не замедляет процесс прогрессирования заболевания (время контроля 12 месяцев) - рекомендуется умеренная физическая активность, разрешается заниматься плаванием - для поддержания мышечной силы, гибкости и функциональности суставов важна физиотерапия; - использование ортопедических приспособлений - по мере прогрессирования заболевания необходимым становится использование специальных респираторных механизмов, позволяющих обеспечить нормальный процесс дыхания
Слайд 18
Прогноз
Больные МДД, как правило, живут только к подростковому
возрасту или умирают в возрасте 30-40 лет. Последние достижения
в области медицины, позволяют надеяться на увеличение продолжительности жизни больных этим расстройством. Иногда (но очень редко) особи с МДД доживали до 40-50 лет
Слайд 19
Клинический случай
Ребенок F, 10.01.2002, поступает с жалобами на
Выраженная
общая слабость в конечностях
Быстро устает
Самостоятельно ходить не может
Самостоятельно
себя не обслуживаетСлайд 21 О каком заболевании можно подумать и какая информация
может помочь в определении диагноза???
Слайд 22
Анамнез жизни
Ребенок от 4 беременности, протекала на фоне
анемии
Роды самсотяотельные, в срок 39-40 недель
Вес при рождении 3100
г, закричал сразу, у груди приложен сразу, домой выписан на 3 суткиПривит по календарю
До 4 лет развивался соответственно возрасту
Слайд 24
Анамнез жизни
С 4 лет мама заметила, что ребенок
начал уставать – не мог пройти привычное расстояние, не
мог долго бегать, начал спотыкаться и хроматьВ 6 лет был выставлен подтвержден и выставлен диагноз – прогрессирующая мышечная дистрофия Дюшена
Слайд 25
наследственность
Ребенок от 4 беременности – старшие братья в
возрасте 9 – 11 лет умерли, в настоящее время
старший брат (1.05.1999) болен данным заболеванием
Слайд 27
Неврологический осмотр
Снижена сила в руках и ногах
Снижение мышечного
тонуса, больше в ногах
Псевдогипертрофии икроножных мышц – мышцы плотные
на ощупь. БезболезненныеАтрофии мышц бедер
Деформация грудной клетки
симптомы «свободных надпелчий», «крыловидных лопаток», «осиная талия»
Контрактуры в суставах