повышенной кровоточивости из области послеоперационной раны, отмечены лабораторные признаки
умеренной гипокоагуляции (АЧТВ – 120 с., МНО-1,6, ПТИ – 65%, фибриноген 2,4 г/л).
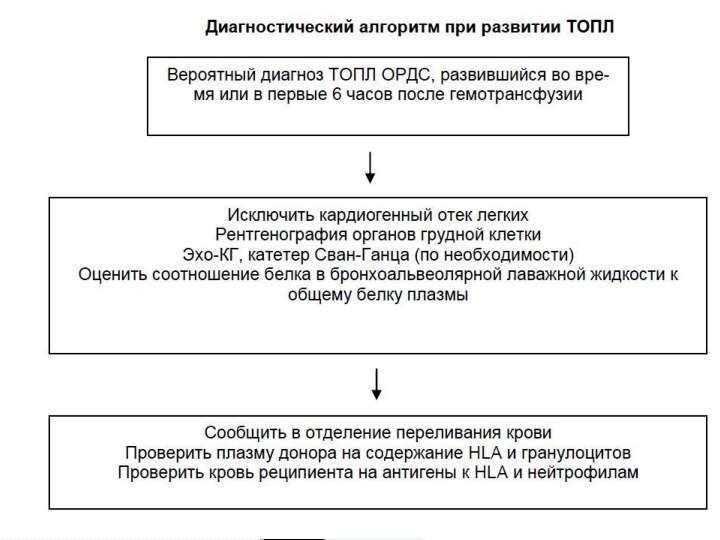
В связи с этим было принято решение о проведении больному трансфузии СЗП. Непосредственно перед трансфузией повторно была выполнена проверка групповой (система АВ0) принадлежности реципиента и соответствие ей групповой принадлежности СЗП донора.
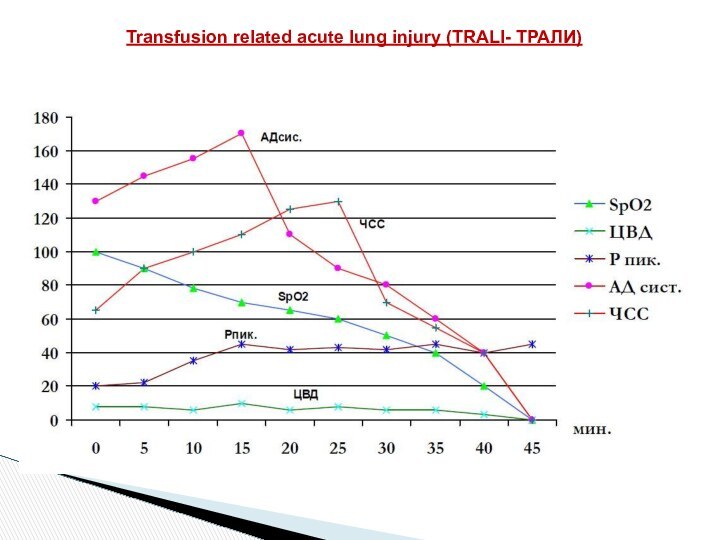
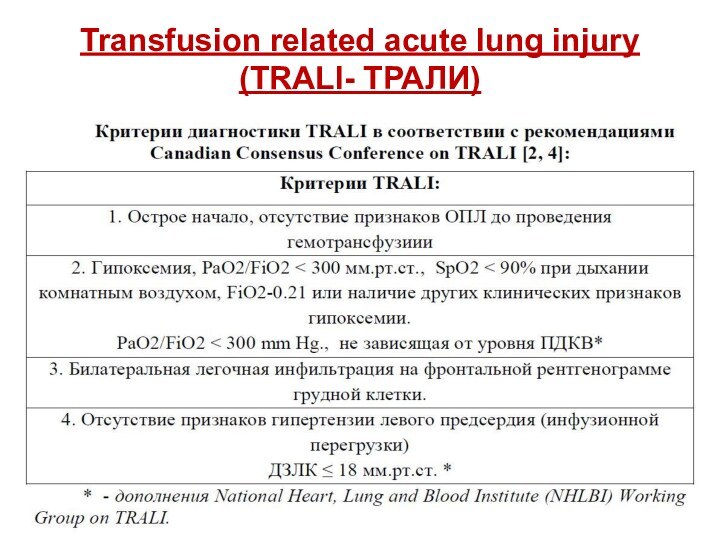
Через 30 минут от начала трансфузионной терапии послепереливания 1 дозы СЗП состояние больного резко ухудшилось: было отмечено появление одышки, цианоза, снижение SpO2 до 90%.
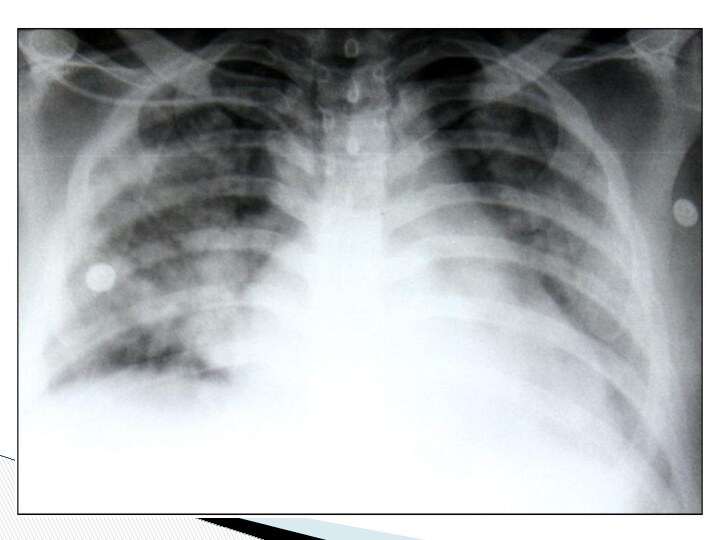
Аускультативно определялось резкое ослабление проведения дыхательных шумов над всей поверхностью обоих легких, а чуть позже – появление влажных разнокалиберных хрипов во всех отделах легких с двух сторон. Выполнена контрольная рентгенография органов грудной клетки, на которой выявлены изменения, расцененные как двусторонний альвеолярный отек легких.
В связи с нарастающей дыхательной недостаточностью больной был переведен на ИВЛ. При этом отмечено значительное повышение пикового инспираторного давления до 45 см Н2О, поступление через интубационную трубку большого количества пенистой мокроты с геморрагическим окрашиванием. Была выполнена диагностическая фибробронхоскопия, при которой обнаружена резкая отечность слизистой трахеобронхиального дерева, признаки двустороннего альвеолярного отека легких.
Через 30 минут с момента появления клинических признаков развития посттрансфузионной реакции отмечено снижение SpO2 до 60%, после чего начали нарастать явления декомпенсации сердечной деятельности: брадикардия, гипотония. Инотропная и вазопрессорная поддержка (добутамин, адреналин в нарастающих дозах) – с кратковременным эффектом.
Спустя 45 минут от развития реакции была зафиксирована остановка кровообращения