Слайд 2
Острый бронхит
Острое воспаление слизистой оболочки бронхов с увеличением
бронхиальной секреции, приводящий к отделению мокроты и кашлю ,
а при поражении мелких бронхов(бронхиолит) к одышке
Имеет инфекционную этиологию, вызывается вирусом
Различают:
1. Катаральный (острый) бронхит
2. Гнойный бронхит
Слайд 3
Клиника:
Сухой кашель, который постепенно
становится мягким с отделением
мокроты.
Неприятные ощущения за грудинной.
Субфебрильная температура.
При трахеобронхитах - осиплость голоса.
Перкуторно:
Звук не изменен
Аускультативно:
Дыхание везикулярное, если выражен отек- жесткое.
При поражении крупных бронхов - сухие хрипы которые,
при прогрессировании сменяются влажными
При поражении средних и мелких бронхов - свистящие хрипы
Лабораторные данные:
При бронхите - Увеличенное СОЭ, лейкоцитоз от 9000- 12000
( если выше- пневмония)
Антибиотики, назначающиеся в зависимости от микрофлоры
( чаще всего Ампицилины, Макролиды)
Лечение:
Слайд 4
Хронический бронхит -
Воспаление слизистых оболочек бронхиального дерева,
за счет длительного раздражения бронхов, различными вредными агентами,
характеризующийся
нарушением секреции и дренирующей функции бронхов
Этиология :
Инфекционный фактор (Стрептококки, стафилококки, пневмококки,
Клебсиелла, Микоплазма)
Наследственный фактор
Фактор курения
Дефицит иммуноглобулина А
Уменьшение фагоцитарной активности
Клеточная метаплазия
Склероз, эктазия, облитерация бронха или деформация бронха
Слайд 5
Симптомы:
Инструментальные данные:
Уменьшение ЖЕЛ;
Ренгенографически: Сетчатая деформация легочного рисунка
Лечение:
Бронхолитики,
Спазмолитики
Слайд 6
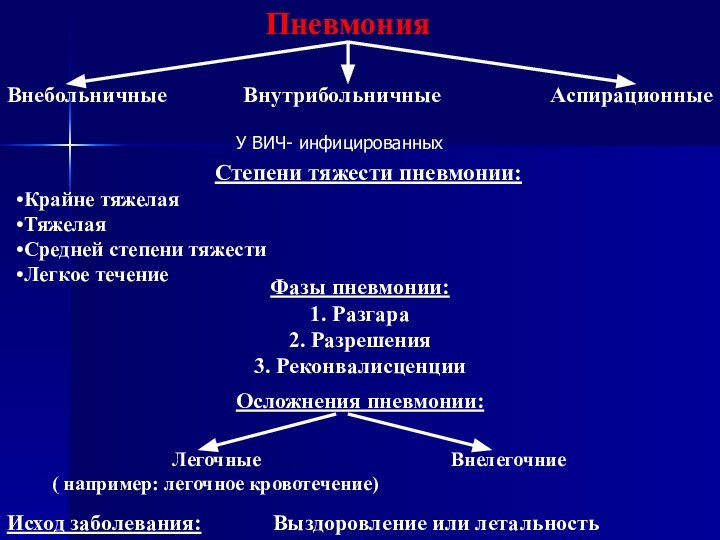
Пневмония
Внебольничные Внутрибольничные
Аспирационные
Степени тяжести пневмонии:
Крайне тяжелая
Тяжелая
Средней степени тяжести
Легкое течение
Фазы пневмонии:
1. Разгара
2. Разрешения
3. Реконвалисценции
Осложнения пневмонии:
Легочные Внелегочние
( например: легочное кровотечение)
Исход заболевания: Выздоровление или летальность
У ВИЧ- инфицированных
Слайд 7
Крупозная пневмония
Стадии:
1. Стадия
Прилива
( от 12часов до 3 суток)
Нарастание воспалительного отека в легочной ткани
2. Стадия Опеченения
( от 2суток до 8 суток)
а) Стадия красного опеченения
б) Стадия серого опеченения
3. Стадия Разрешения
Рассасывание воспалительных очагов
Слайд 8
На рентгенограмме: ‘’инфильтрация легочной ткани’’
Лечение:
Антибактериальная терапия( амоксиклав и макролиды)
Слайд 9
Бронхоэктатическая болезнь
Хроническое заболевание с рецидивирующим гнойно-воспалительным процессом в
бронхах с переходом в перибронхиальные ткани, обусловленное
затруднением отхождния
экссудата из патологически расширенных участков
бронхов.
Слайд 10
Классификация (Н. В. Путов, 1984)
Форма расширения бронхов:
1. Цилиндрические. 2. Мешотчатые. 3. Веретенообразные. 4. Смешанные.
Состояние
паренхимы пораженного отдела легкого:
1. Ателектатические. 2. Не связанные с ателектазом.
Клиническое течение (форма): 1. Легкое. 2. Выраженное. 3. Тяжелое. 4. Осложненное.
Фаза. 1. Обострение. 2. Ремиссия.
Распространенность процесса:
1. Односторонние. 2. Двусторонние.
С указанием точной локализации изменений по сегментам.
Слайд 11
Клиника:
Основные жалобы: кашель с отхождением гнойной мокроты неприятного
запаха, особенно утром («полным ртом»), а также при принятии
дренажного положения в количестве от 20—30 до нескольких сотен миллилитров; возможно кровохарканье; общая слабость; анорексия; повышение температуры тела.
Слайд 12
Осмотр
При осмотре: бледность кожи и видимых слизистых оболочек,
при развитии ДН — цианоз, одышка; утолщение концевых фаланг
(«барабанные палочки») и ногтей («часовые стекла»); отставание детей в физическом и половом развитии.
Слайд 13
Физикальные данные
Физикальное исследование легких: отставание подвижности легких на
стороне поражения;
аускультативно — жесткое дыхание и притупление перкуторного
звука, крупно- и среднепузырчатые хрипы над очагом поражения.
Слайд 14
Клинические формы
При легкой форме у больных наблюдаются
1—2 обострения в течение года; в периоды длительных ремиссий
они чувствуют себя практически здоровыми и вполне работоспособными.
При выраженной форме обострения более часты и длительны, выделяется 50—200 мл мокроты за сутки. Вне обострения больные продолжают кашлять, отделяя 50—100 мл мокроты в сутки. Наблюдаются умеренные нарушения дыхательной функции; толерантность к нагрузкам и работоспособность снижаются.
Слайд 15
Для тяжелой формы бронхоэктазий характерны частые и длительные
обострения, сопровождающиеся заметной температурной реакцией. Они выделяют более 200
мл мокроты, часто со зловонным запахом. Ремиссии кратковременны, наблюдаются лишь после длительного лечения. Больные остаются трудоспособными и во время ремиссий.
При осложненной форме бронхоэктатической болезни к признакам, присущим тяжелой форме, присоединяются различные осложнения: легочное сердце, легочно-сердечная недостаточность, очаговый нефрит, амилоидоз и др.
Слайд 16
Лабораторные данные
OAK: признаки анемии, лейкоцитоз, сдвиг лейкоцитарной формулы
влево и увеличение СОЭ (в фазе обострения).
ОА мочи:
протеинурия.
БАК: снижение содержания альбуминов, увеличение — α2 и γ-глобулинов, а также сиаловых кислот, фибрина, серомукоида, гаптоглобина в фазе обострения.
ОА мокроты: гнойная; при отстаивании — два или три слоя; в мокроте много нейтрофилов, эластических волокон, могут встречаться эритроциты.
Слайд 17
Бронхография
Цилиндрические бронхоэктазы
Слайд 18
Пример формулировки диагноза
Бронхоэктатическая болезнь, выраженное течение, в фазе
обострения; цилиндрические бронхоэктазы в нижних долях обоих легких.
Слайд 19
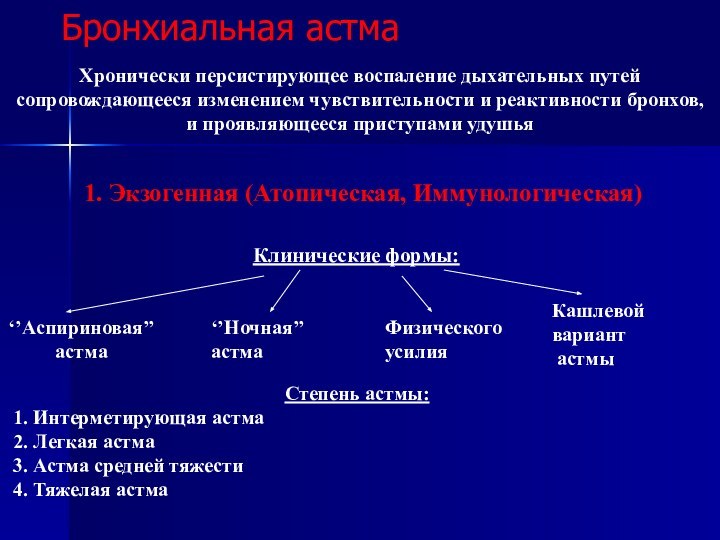
Бронхиальная астма
Хронически персистирующее воспаление дыхательных путей
сопровождающееся изменением
чувствительности и реактивности бронхов,
и проявляющееся приступами удушья
1.
Экзогенная (Атопическая, Иммунологическая)
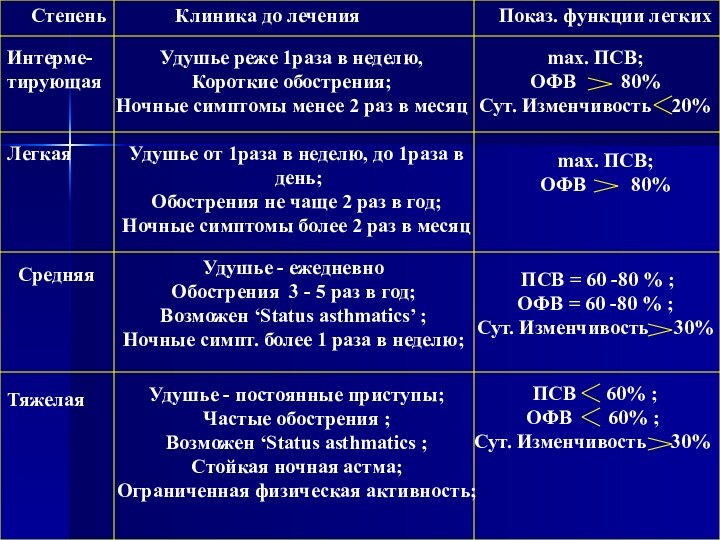
Степень астмы:
1. Интерметирующая астма
2. Легкая астма
3. Астма средней тяжести
4. Тяжелая астма
Клинические формы:
‘’Аспириновая’’
астма
‘’Ночная’’
астма
Физического
усилия
Кашлевой
вариант
астмы
Слайд 21
Факторы приводящие к развитию бронхиальной астмы
1. Атопия -
склонность организма к повышенной продукции
иммуноглобулина Е, в ответ на контакт с аллергенами.
2. Наследственность
Причинные факторы:
Домашние аллергены: домашняя пыль, аллергены животных ,
грибы.
Лекарственные средства ( Аспирин и др.)
Профессиональные аллергены
Факторы способствующие развитию бронхиальной астмы:
ОРИ;
Воздушные полютанты;
Внешние полютанты;
Полютанты помещений;
Курение;
Факторы обостряющие течение бронхиальной астмы:
аллергены, физическая нагрузка, погодные условия, пищевые добавки
Слайд 22
В основе патогенеза:
Изменение чувствительности и реактивности бронхов,
приводящее к возникновению приступа удушья, за счет бронхоспазма.
Кашель, при
бронхиальной астме может носить приступообразный характер не заканчивающийся удушьем - кашлевой вариант астмы.
Приступам удушья может предшествовать аура (предшественники) :
Заложенность носа;
Чихание;
Зуд век;
Зуд кожи;
Чувство дыхательного дискомфорта;
Слайд 23
1. Экзогенная (Атопическая, Иммунологическая)
бронхиальная астма
Характерно:
Причинно обусловлена
Эффект элиминации
Спонтанная ремиссия
Склонность к аллергическим ринитам
Аспириновая астма
( 10% смертности,среди астматиков)
Течение
как привило тяжелое,
Астматическая триада:
1. Астма
2. Полипоз
3. Аспириновая астма
Важно! Удаление полипов приводит к увеличению простогландинов М2В, что усугубляет течение Б.А.
Слайд 24
2. Эндогенная бронхиальная астма
Связана с присутствием инфекционного агента.
Отличие
бронхиальной астмы от обструктивного бронхита:
Бронхиальная астма - обратимый процесс
(после принятия бронхолитиков, восстанавливается нормальное дыхание).
Спирограмма проводится с бронхолитиками
Ночная астма
Вызывается присутствием аллергена в спальне и повышением парасимпатического тонуса.
Пищевая ( нутритивная) астма
Характерно:
Наличие кожного синдрома( Крапивница, отек Квинке, Атопический
дерматит)
Слайд 25
Критерии астмы:
1. Атопический синдром
2. Сочетание с внелегочными симптомами атопии
3. Отягощенная наследственность
4. Суточная и сезонная вариабельность
5. Эозинофилия
Особенности обструктивных нарушений:
Положительные результаты аллергологического обследования
Обнаружение иммуноглобулина Е
Спирография
Пикфлоуметрия:
Формула суточной изменчивости:
Слайд 26
Наличие астматического состояния - новое состояние по сравнению
с приступами удушья.
При этом прогрессирующая дыхательная недостаточность обусловлена обструкцией
воздухоносных путей при полной резистентности к бронхолитикам.
3 варианта течения астматического состояния:
1. Медленно прогрессирующее
( В результате глубокой блокады B2-рецепторов бронхов, под влиянием инфекции, аллергенов, стероидной терапии, симпатолитиков)
2. Анафилактическое состояние
В результате реакции ГЧНТ при контакте больного бронхиальной астмой с аллергеном, с развитием тотального бронхоспазма вплоть до асфиксии.
3. Анафилактоидное состояние
Развивается в ответна раздражение дыхательных путей механическим, физическим, химическим агентом или гистамин-либератором
Слайд 27
Клинические стадии АС:
1. Стадия компенсирования:
Частые тяжелые приступы удушья, на фоне постоянно
затрудненного дыхания
Не продуктивный кашель
Резистентность к бронхолитикам
Тахипноэ ( до 30 в минуту)
Тахикардия ( до 120 - 130 в минуту)
Гипертензия (150-160 /100-110)
2. Стадия декомпенсирования
Мучительное удушье
Нет кашля
Тахипноэ ( до 40 в минуту)
Тахикардия ( до 140 в минуту)
Гипертензия (180 /110)
Синдром ‘немого легкого’
3. Гипоксическая кома
Потеря сознания
Холодный диффузный цианоз
Урежение дыхания
Пониженное АД
Судороги
Слайд 28
Принципы лечения:
1. Противовоспалительные препараты
2. Базисные препараты: Недокролит натрия
3.
ГКС
4. Симптоматические препараты: Селективные В2-агонисты
пролонгированного и короткого действия
5. Ксантины пролонгированного и короткого действия
6. Ингаляционные МХЛ
Слайд 29
ЭМФИЗЕМА ЛЕГКИХ
Эмфизема легких — заболевание, характеризующееся патологическим расширением
воздушных пространств, расположенных дистальнее терминальных бронхиол, и сопровождающееся деструктивными
изменениями альвеолярных стенок.
Слайд 30
Классификация эмфиземы легких
По патогенезу: 1.
Первичная (идиопатическая). 2. Вторичная (развивающаяся на фоне
других заболеваний легких).
По распространенности: 1. Диффузная.
2. Локализованная.
По морфологическим признакам:
1.Панацинарная (панлобулярная) — с поражением всего ацинуса.
2. Центрилобулярная (центриацинарная) — с поражением центральной части ацинуса (респираторных альвеол).
3.Периацинарная (перилобулярная, парасептальная) —с поражением периферии ацинуса.
4. Иррегулярная (околорубцовая).
5. Буллезная (с наличием булл).
Слайд 31
Основные патогенетические механизмы
прогрессирующее уменьшение общей функционирующей поверхности легкого
в результате деструкции межальвеолярных перегородок, что ведет к снижению
диффузионной способности легких и развитию дыхательной недостаточности;
изменение механических свойств легочной ткани, в результате чего мелкие бесхрящевые бронхи, лишенные эластической поддержки, спадаются во время выдоха с формированием характерного для эмфиземы механизма вторичной бронхиальной обструкции. Крупные буллы сдавливают и нарушают вентиляцию еще функционирующей легочной ткани и тем самым усугубляют дыхательные расстройства.
Слайд 32
Клинические симптомы
Одышка, выраженность которой отражает степень дыхательной недостаточности.
Кашель со слизистой или слизисто-гнойной мокротой (при хроническом
бронхите).
Слайд 33
Осмотр
расширенная бочкообразная грудная клетка, увеличенная в передне-заднем размере;
поверхностное дыхание и участие в дыхании вспомогательной мускулатуры; у
мужчин уменьшение расстояния между щитовидным хрящом и рукояткой грудины;
расширение межреберных промежутков и эпигастрального угла (больше 90°);
Надключичные ямки выпячены и заполнены расширенными верхушками легких.
Больные выдыхают при сомкнутых губах, надувая щеки («пыхтят»);
при выраженной дыхательной недостаточности (ДН) — цианоз, одутловатость лица.
Слайд 34
Физикальные данные
Перкуторно: опущение нижней границы легких и уменьшение
подвижности нижнего легочного края, коробочный перкуторный звук; уменьшение абсолютной
тупости сердца
Аускультативно: ослабление везикулярного дыхания («ватное дыхание»), глухость сердечных тонов.
Слайд 35
Инструментальные исследования
Рентгенологическое исследование: повышенная прозрачность легочных полей, снижение
подвижности диафрагмы и низкое ее расположение (ниже VI ребра
спереди), уплощение диафрагмы и увеличение косто-диафрагмальных углов;
положение ребер приближается к горизонтальному;
на профильных снимках увеличение сагиттального размера грудной клетки и расширение ретростернального пространства;
возможно вертикальное расположение сердца.
Слайд 36
Спирограмма:
уменьшение ЖЕЛ, при хроническом обструктивном бронхите — снижение
ФЖЕЛ и индекса Тиффно.
Слайд 37
ПЛЕВРИТ-воспаление плевральных листков
Клиническая картина сухих плевритов характеризуется
двумя основными симптомами: болью в боку при дыхании и
шумом трения плевры. Нередко имеется небольшой сухой кашель (рефлекторный).
Слайд 38
Клиническая картина экссудативных плевритов
Температура высокая, ремиттирующая
или постоянная, неправильного типа.
Кашель сухой,
Боли в
грудной клетки усиливающиеся при глубоком дыхании и кашле.
Слайд 39
Осмотр:
увеличение объема соответствующей половины грудной клетки, больше в
нижнем отделе;
межреберные промежутки сглажены, а при
очень больших экссудатах даже несколько выступают .
Больная половина грудной клетки при дыхании отстает, а в случае обширных экссудатов не участвует в акте дыхания.
Слайд 40
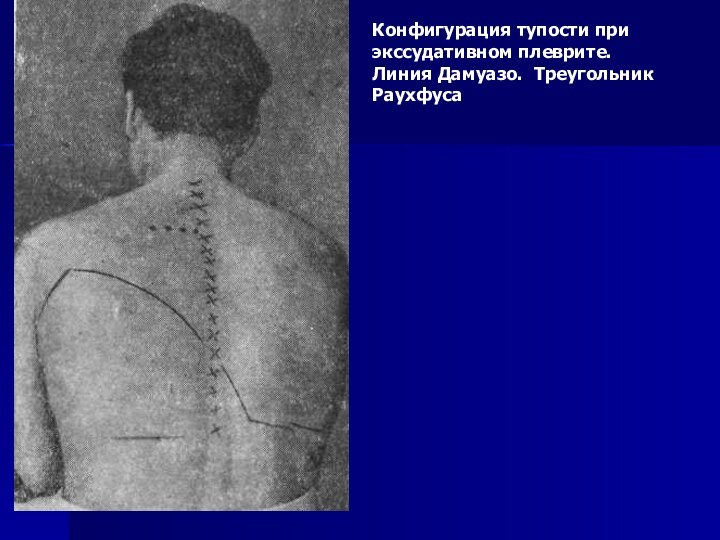
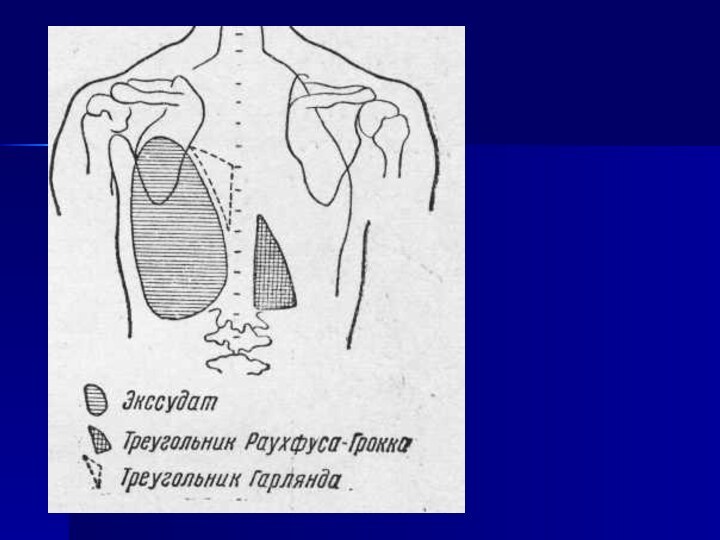
Конфигурация тупости при экссудативном плеврите. Линия Дамуазо. Треугольник
Раухфуса