Слайд 2
Пиелонефрит — воспалительное заболевание почек преимущественно бактериальной этиологии,
характеризующееся поражением почечной лоханки, чашечек и паренхимы почки.
Слайд 3
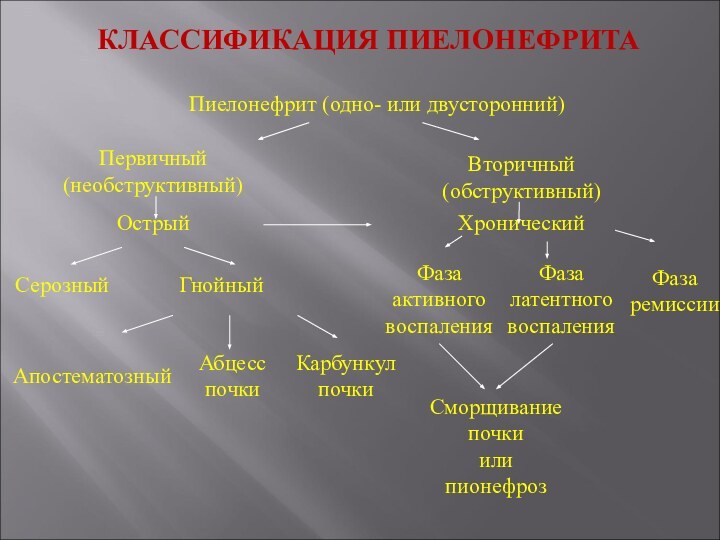
КЛАССИФИКАЦИЯ ПИЕЛОНЕФРИТА
Первичный
(необструктивный)
Вторичный
(обструктивный)
Пиелонефрит (одно- или двусторонний)
Острый
Серозный
Гнойный
Апостематозный
Абцесс
почки
Карбункул
почки
Фаза
активного
воспаления
Фаза
латентного
воспаления
Фаза
ремиссии
Сморщивание
почки
или
пионефроз
Хронический
Слайд 4
Этиология, патогенез:
Чаще всего пиелонефрит вызывается кишечной эшерихией, энтерококком,
протеем, стафилококками, стрептококками. У 1/3 больных острым пиелонефритом и
у 2/3 больных хроническим пиелонефритом микрофлора бывает смешанной. Во время лечения микрофлора и ее чувствительность к антибиотикам меняются, что требует повторных посевов мочи для определения адекватных уроантисептиков.
Слайд 5
Необходимо помнить о роли протопластов и L-форм бактерий
в возникновении рецидивов пиелонефрита. Если инфекция в почке поддерживается
протопластами, то посев мочи не обнаруживает их. Развитие пиелонефрита в значительной степени зависит от общего состояния макроорганизма, снижения его иммунобиологической реактивности.
Слайд 6
Инфекция проникает в почку, лоханку и ее чашечки
гематогенным или лимфогенным путем, из нижних мочевых путей по
стенке мочеточника, по его просвету - при наличии ретроградных рефлюксов. Важное значение в развитии пиелонефрита имеют стаз мочи, нарушения венозного и лимфатического оттока из почки. Пиелонефриту часто предшествует латентно протекающий интерстициальный нефрит.
Слайд 7
Острый пиелонефрит
Симптомы, течение:
Заболевание начинается остро, появляются высокая (до
40 °С) температура, озноб, проливной пот, боль в поясничной
области; на стороне пораженной почки - напряжение передней брюшной стенки, резкая болезненность в реберно-позвоночном углу; общее недомогание, жажда, дизурия или поллакиурия. Присоединяющиеся головная боль, тошнота, рвота указывают на быстро нарастающую интоксикацию.
Слайд 8
Отмечаются нейтрофильный лейкоцитоз, анэозинофилия, пиурия с умеренной протеинурией
и гематурией.
Иногда при ухудшении состояния больных лейкоцитоз сменяется
лейкопенией, что служит плохим прогностическим признаком. Симптом Пастернацкого, как правило, бывает положительным. При двустороннем остром пиелонефрите часто появляются признаки почечной недостаточности. Острый пиелонефрит может осложняться паранефритом, некрозом почечных сосочков.
Слайд 9
Диагноз:
Важную роль в диагностике играют указания в анамнезе
на недавно перенесенный острый гнойный процесс или наличие хронических
заболеваний (подострый септический эндокардит, гинекологические заболеваниях др.). Характерно сочетание лихорадки с дизурией, болью в поясничной области, олигурией, пиурией, протеинурией, гематурией, бактериурией при высокой относительной плотности мочи
Слайд 10
Следует помнить что патологические элементы в моче
могут наблюдаться при любом остром гнойном заболевании и что
пиурия может иметь внепочечное происхождение. На обзорной рентгенограмме обнаруживается увеличение одной из почек в объеме, при экскреторной урографии - резкое ограничение подвижности пораженной почки придыхании, отсутствие или более позднее появление тени мочевыводящих путей на стороне поражения. Сдавление чашечек и лоханки, ампутация одной или нескольких чашечек указывают на наличие карбункула.
Слайд 11
ЛЕЧЕНИЕ:
- Большинство случаев – консервативное (стационар)
- Постельный режим,
диета
- Симптоматическая терапия
- Антибактериальная терапия с учётом чувствительности
Слайд 12
АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ:
- Фторхинолоны, цефалоспорины, аминогликозиды
(антибиотикограмма)
- противовоспалительная, дезинтоксикационная, терапия
-
препараты, улучшающие кровоснабжение
Слайд 13
Хронический пиелонефрит
Может быть следствием неизлеченного острого пиелонефрита
или первично-хроническим, т. е. может протекать без острых явлений
с начала заболевания. У большинства больных хронический пиелонефрит возникает в детском возрасте, особенно у девочек
Слайд 14
Симптомы, течение:
Односторонний хронический пиелонефрит характеризуется тупой постоянной болью
в поясничной области на стороне пораженной почки. Дизурические явления
у большинства больных отсутствуют. В период обострения лишь у 20% больных повышается температура. В осадке мочи определяется преобладание лейкоцитов над другими форменными элементами мочи.
Слайд 15
Однако по мере сморщивания пиелонефритической почки выраженность
мочевого синдрома уменьшается.
Относительная плотность мочи сохраняется нормальной. Для
диагностики существенное значение имеет обнаружение в моче активных лейкоцитов.
Слайд 16
При латентном течении пиелонефрита целесообразно проведение пирогеналового или
преднизолонового теста (30 мг преднизолона, растворенного в 10 мл
изотонического раствора хлорида натрия, вводят в/в в течение 5 мин; через 1; 2; 3 ч и через сутки после этого мочу собирают для исследования). Преднизолоновый тест положителен, если после введения преднизолона за 1 ч мочой выделяется более 400 000 лейкоцитов, значительная часть которых- активные
Слайд 17
Обнаружение в моче клеток Штернгеймера - Мальбина свидетельствует
только о наличии в мочевой системе воспалительного процесса, но
еще не доказывает существования пиелонефрита.
Слайд 18
Функциональное состояние почек исследуют с помощью хромоцистоскопии, экскреторной
урографии, клиренс-методов (например, определение коэффициента очищения эндогенного креатинина каждой
почкой в отдельности), радионуклидных методов
Слайд 19
Диагноз
нередко представляет большие трудности. При дифференциальной диагностике
с хроническим гломерулонефритом важное значение имеют характер мочевого синдрома
(преобладание лейкоцитурии над гематурией, наличие активных лейкоцитов и клеток Штернгеймера-Мальбина, значительная бактериурия при пиелонефрите), данные экскреторной урографии, радионукпидной ренографии.
Слайд 20
Лечение
хронического пиелонефрита должно проводиться длительно. Начинать лечение
следует с назначения нитрофуранов (фурадонин, фурадантин), налидиксовой кислоты (нефам,
невифамон), 5-НОК, сульфаниламидов (уросульфан, атазол и др.), попеременно чередуя их. При неэффективности этих препаратов, обострениях болезни применяют антибиотики широкого спектра действия.
Слайд 21
Назначению антибиотика каждый раз должно предшествовать определение чувствительности
к нему микрофлоры. Большинству больных достаточны ежемесячные 10-дневные курсы
лечения. Однако у части больных при такой терапевтической тактике из мочи продолжает высеваться вирулентная микрофлора.
Слайд 22
В таких случаях рекомендуется длительная непрерывная антибиотикотерапия со
сменой препаратов каждые 5-7 дней.
При развитии почечной недостаточности эффективность
антибактериальной терапии снижается (из-за снижения концентрации антибактериальных препаратов в моче).
Слайд 23
При содержании в сыворотке крови остаточного азота более
0,7 г/л терапевтически действенной концентрации в моче антибактериальных препаратов
достичь практически не удается. При отсутствии почечной недостаточности показано курортное лечение в Трускавце, Ессентуках, Железноводске, Саирме, Байрам-Али.