Слайд 2
Важность адекватной оценки
тяжести состояния
Большинство неблагоприятных исходов заболеваний связаны
с ошибками диагностики и лечения в первые часы и
дни заболевания
Наибольший эффект интенсивной терапии – в первый 1 час после развития неотложного состояния (правило «золотого часа», «golden hour»):
«Есть золотой час между жизнью и смертью. Если Ваш пациент в критическом состоянии, у Вас есть 60 минут, чтобы спасти его. Он может умереть не сразу, смерть может наступить через 3 дня или 2 недели, но именно в эти 60 минут в его теле происходит что-то непоправимое».
R Adams Cowley, 1960
Слайд 3
Оценка тяжести состояния в неотложной педиатрии заключается в
выявлении признаков декомпенсации витальных функций:
дыхания;
кровообращения;
функционирования ЦНС
Слайд 4
Тяжесть состояния пациента – это интегральная (совокупная) оценка
состояния отдельных жизненно-важных систем организма:
ЦНС;
дыхательной;
сердечно-сосудистой, а также
гемостаза
Цель оценки тяжести
состояния – оценка состояния каждой из перечисленных систем по общепринятым критериям (шкалам)
Слайд 5
Шкалы общей оценки тяжести состояния у детей
PRISM (pediatric
risk of mortality) – риск летального исхода в педиатрии;
PRISM
III (pediatric risk of mortality) – риск летального исхода в педиатрии III;
DORA (dynamic objective risk assessment) – динамическая объективная оценка риска;
PELOD (pediatric logistic organ dysfunction) – логистическая система оценки органной дисфункции в педиатрии;
PIM (pediatric index of mortality) – педиатрический индекс летальности;
PIM II (pediatric index of mortality) – педиатрический индекс летальности II.
Слайд 6
Качественная оценка тяжести состояния больного (А.Л.Чернов, 2009)
- удовлетворительное
состояние — сознание ясное; жизненно важные функции не нарушены;
-
состояние средней тяжести — сознание ясное или имеется умеренное оглушение, жизненно важные функции нарушены незначительно;
- тяжелое состояние — сознание нарушено до глубокого оглушения или сопора, имеются выраженные нарушения дыхательной либо сердечно-сосудистой систем;
- крайне тяжелое состояние — умеренная или глубокая кома, грубо выражены симптомы поражения дыхательной и/или сердечно-сосудистой систем;
- терминальное состояние — запредельная кома с грубыми признаками поражения ствола и нарушениями витальных функций, включает в себя предагонию, агонию и клиническую смерть.
Слайд 7
Что такое сортировка?
Сортировка - это процесс быстрой оценки
всех поступающих детей, с целью выявления у них:
Слайд 8
Когда? Где? Кто?
Когда? - до начала регистрации и
других процедур, сразу при поступлении в приемное отделение
Где? –
в приемном отделении, в палате
Кто? – все врачи и медсестры должны уметь проводить сортировку, а также парамедики (немедицинский персонал больницы) должны знать куда направлять больного с неотложным признаком
Обязательно! отдельная комната с кушеткой или кроватью посередине, достаточно места для оказания помощи и наличие минимального набора медикаментов и оборудования для оказания неотложной помощи
Слайд 9
Этапы оценки состояния любого больного ребенка
Слайд 10
Тактические и лечебно-диагностические ошибки при неотложных состояниях, во
многом, обусловлены «выпадением» этапов 1 и 2!
Слайд 12
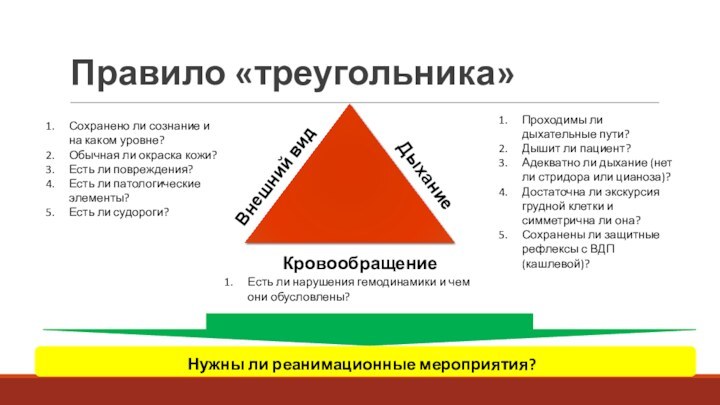
Правило «треугольника»
Внешний вид
Дыхание
Кровообращение
Проходимы ли дыхательные пути?
Дышит ли пациент?
Адекватно
ли дыхание (нет ли стридора или цианоза)?
Достаточна ли экскурсия
грудной клетки и симметрична ли она?
Сохранены ли защитные рефлексы с ВДП (кашлевой)?
Сохранено ли сознание и на каком уровне?
Обычная ли окраска кожи?
Есть ли повреждения?
Есть ли патологические элементы?
Есть ли судороги?
Есть ли нарушения гемодинамики и чем они обусловлены?
Нужны ли реанимационные мероприятия?
Слайд 13
Этап 2. Первичный осмотр
(первичная оценка)
Слайд 14
Цель первичного осмотра:
Минимально необходимое объективное исследование состояния витальных
функций для определения тяжести состояния и направления маршрутизации
Слайд 15
Последовательность первичного осмотра – это визуальная и физикальная
оценка:
А – Airway – проходимости дыхательных путей:
B – Breating
– дыхания;
С – Circulation – кровообращения;
D – Disability – «недееспособности» (неврологический статус);
E – Exposure – внешнего вида (температура, кожные покровы, слизистые, наличие травм и пр.)
Слайд 16
А – Airway - оценка проходимости
дыхательных путей
Слайд 17
Что оценивают при оценке дыхательных путей:
проходимость дыхательных путей:
- стридор (отек гортани, эпиглоттит, опухоль и пр.);
-
механическая обструкция
Слайд 18
Как оценивают состояние дыхательных путей (не более 10
сек):
Смотрю – на движения грудной клетки и/или живота (N
– равномерное регулярное дыхание без втяжения уступчивых мест и избыточного участия дыхательной мускулатуры)
Слушаю – дыхательные шумы
Ощущаю – дыхание
Оценивают:
сначала визуально («смотрю») – наблюдение за движениями грудной клетки и живота;
затем («слушаю», «ощущаю») - наклонившись над лицом ребенка: «щека – ко – рту и ухо – к – носу»
Слайд 19
Возможные состояния дыхательных путей:
полностью проходимы
проходимы после выполнения специальных
приемов
непроходимы
Слайд 20
Обструкция верхних дыхательных путей
Причины:
Инородное тело
Западение языка
Круп
Клиническая картина
Внезапный «лающий»
кашель
Неэффективный крик/плач
Одышка, в самых тяжелых случаях отсутствие дыхания
Стридор
Оказание помощи
зависит от причины возникновения обструкции
Слайд 21
Действия при нарушении проходимости дыхательных путей
Механическая обструкция –
освободить дыхательные пути (спец.приемы)
Оксигенация
Стридор, свистящее дыхание: бронхообструктивный синдром, ларингит
– ингаляционная терапия; эпиглоттит, стеноз гортани III – перевод в ОРИТ, интубация
Предупреждение аспирации – постановка желудочного зонда
Слайд 22
Аспирация инородного тела
NB! Принципиально следует избегать «слепого» пальцевого
исследования ротоглотки у детей, так как существует опасность продвижения
инородного тела вглубь с развитием полной обструкции!
Методика – создание форсированного выдоха
Тактика:
≪Быстрый вызов≫ - немедленное начало неотложных реанимационных мероприятий, особенно важно освобождение дыхательных путей и обеспечение вентиляции
Слайд 23
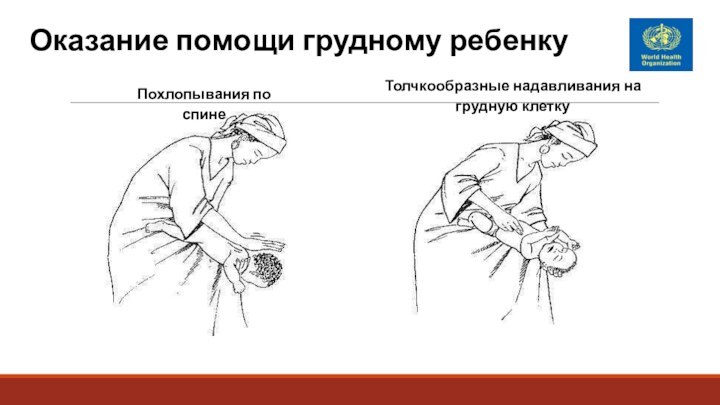
Оказание помощи грудному ребенку
Похлопывания по спине
Толчкообразные надавливания
на грудную клетку
Слайд 24
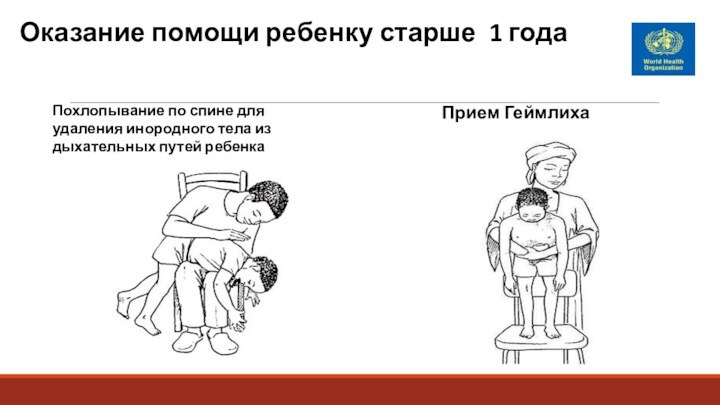
Оказание помощи ребенку старше 1 года
Похлопывание по спине
для удаления инородного тела из дыхательных путей ребенка
Прием геймлиха
Слайд 25
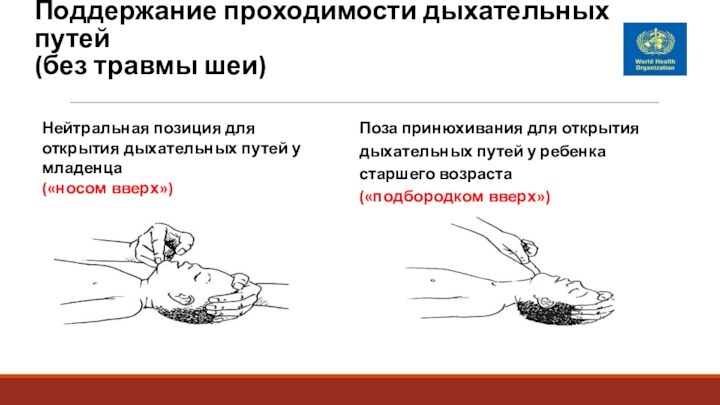
Поддержание проходимости дыхательных путей
(без травмы шеи)
Нейтральная позиция
для открытия дыхательных путей у младенца
(«носом вверх»)
Поза принюхивания
для открытия дыхательных путей у ребенка старшего возраста
(«подбородком вверх»)
Слайд 26
Придание положения
Пациента без сознания с сохраненным самостоятельным дыханием
необходимо уложить таким образом, чтобы предотвратить аспирацию.
В классических
случаях при отсутствии подозрения на травму шеи используется стабильное положение на боку
У детей младше 2 лет используется положение на животе с повернутой на бок головой
Слайд 27
Поддержание проходимости дыхательных путей
(при травме шеи)
Стабилизация шеи
Выведение нижней челюсти без запрокидывания головы
Шея ребенка не должна
двигаться, для этого необходимо поддерживать голову;
Зафиксируйте лоб и подбородок ребенка при помощи клейкой ленты к краям жесткой доски
Слайд 28
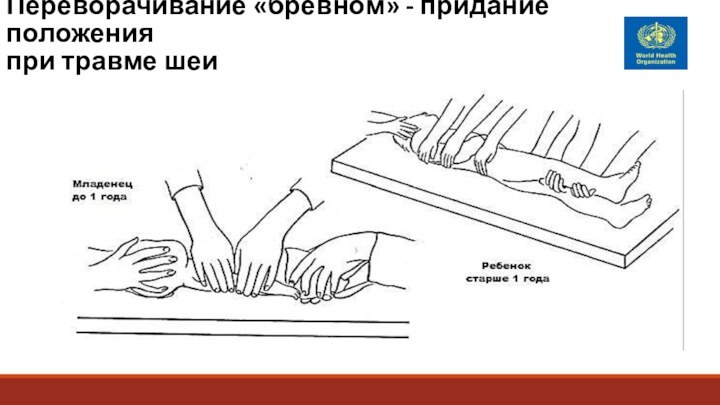
Переворачивание «бревном» - придание положения
при травме шеи
Слайд 29
Поддержание проходимости дыхательных путей
при помощи воздуховода
Используется для:
предотвращения западения
языка
упрощения проведения ИВЛ с помощью маски
NB! Применяется когда ребёнок
находится без сознания
Слайд 30
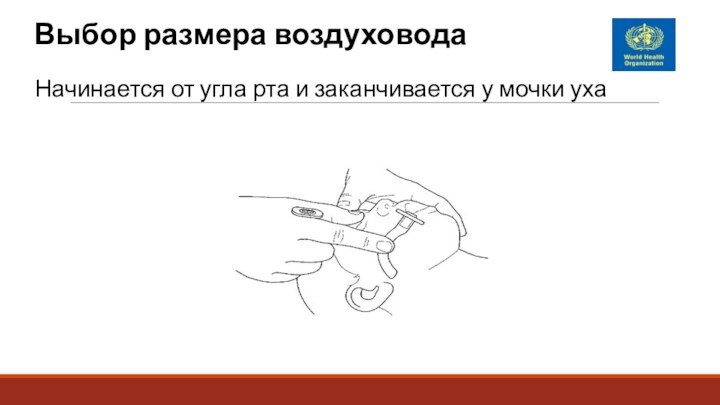
Выбор размера воздуховода
Начинается от угла рта и заканчивается
у мочки уха
Слайд 31
Кислород – важнейшее лекарственное средство при оказании неотложной
помощи
Пульсоксиметрия – важнейший метод наблюдения:
Нормальные значения - 95–100%.
Показатель
92% → обеспечение кислородом.
80% летальных исходов у детей обусловлены патологией со стороны дыхательной системы
Слайд 32
Кислородотерапия
Показана всем детям с респираторным дистрессом
Под контролем пульсоксиметрии
(SpO2
нет, то ЧД>70/мин, кряхтящее дыхание, втяжения грудной клетки, раздувание
крыльев носа
Через назальную вилку, носовой или маску
Детям до 2 мес : 0,5-1 л/мин
2 мес - 5 лет: 1-2 л/мин
> 5 лет: 2-4 л/мин
Увлажненный О2 (30-35% кислород)
Слайд 34
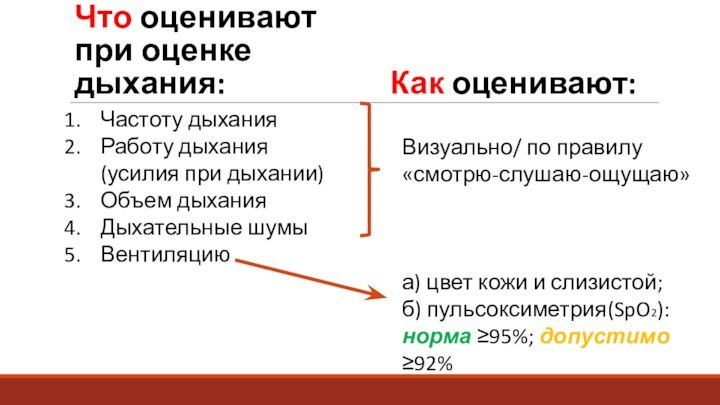
Как оценивают:
Частоту дыхания
Работу дыхания (усилия при дыхании)
Объем дыхания
Дыхательные
шумы
Вентиляцию
Что оценивают при оценке дыхания:
Визуально/ по правилу «смотрю-слушаю-ощущаю»
а) цвет
кожи и слизистой;
б) пульсоксиметрия(SpO2):
норма ≥95%; допустимо ≥92%
Слайд 35
Нормальные показатели частоты дыхания
(Handbook of Emergency Cardiovascular Care
for Healthcare Providers. – American Health Association, 2006)
Измерять в
начале осмотра
Определять ЧД, удваивая количество дыханий за 30 сек («замирание» грудных детей)
Слайд 36
Тахипноэ
Карманный справочник «Оказание стационарной помощи детям», ВОЗ, 2013
Слайд 37
Тахипноэ
Респираторный дистресс (сочетание с увеличением дыхательного усилия)
Тихое тахипноэ
Гипертермия
Боль
Ацидоз,
дегидратация
Сепсис
Слайд 38
Апноэ
остановка дыхания в течение 20 секунд или менее,
если сопровождается брадикардией, цианозом или бледностью.
Центральное апноэ - отсутствие
дыхательных движений: аномалии или угнетение головного или спинного мозга (отсутствуют попытки вдоха).
Обструктивное апноэ - активность дыхательной мускулатуры при отсутствии потока воздуха (имеется обструкция дыхательных путей)
Смешанное апноэ – комбинация признаков центрального и обструктивного апноэ.
Слайд 39
Респираторное усилие
Раздувание крыльев носа
Втяжения грудной клетки
Кивки головой или
парадоксальное дыхание
Слайд 41
Пульсоксиметрия
Процентное насыщение гемоглобина кислородом
Плохая перфузия тканей
Двигательная активность ребенка
Гипербилирубинемия
Карбокси-,
метгемоглобинемия
Не отражает содержание О2 в крови и транспорт О2
(например, при анемии)
Слайд 42
Оценка острой дыхательной недостаточности у детей
Слайд 43
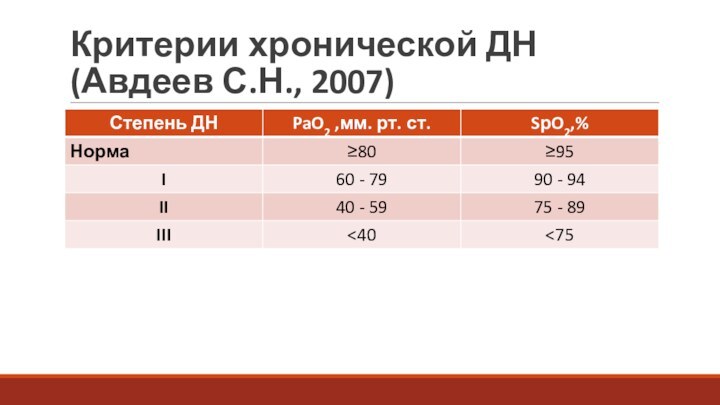
Критерии хронической ДН
(Авдеев С.Н., 2007)
Слайд 44
Действия при ОДН:
Обеспечить оксигенотерапию при ДН I –
II
Обеспечить ИВЛ при ДН III - IV
Слайд 45
С – Circulation – оценка кровообращения
Слайд 46
Что оценивают при оценке кровообращения:
Кожу (цвет, температура)
ЧСС и
ритм
АД
Пульс (наполнение, напряжение, ритм)
Время наполнения капилляров ногтевого ложа (норма
<3 cек)
Симптом «бледного пятна» (норма <3 cек)
Визуально, пальпаторно
Аускультативно
Аппаратом для измерения АД
Пальпаторно
Пальпаторно
Пальпаторно
Как оценивают:
Слайд 47
Перфузия органов-мишеней: кожа
Бледность (снижение интенсивности окраски кожи/слизистых)
- Снижение кровотока в сосудах кожи (воздействие холода, стресс,
гиповолемический шок)
- Снижение числа эритроцитов (анемия)
- Снижение пигментации кожи
Мраморность
Слайд 48
Перфузия органов-мишеней: кожа
Цианоз – темно-голубой цвет кожи/слизистых
Периферический (конечности;
нарушение доставки О2 тканям)/центральный (губы, слизистые)
Концентрация восстановленного гемоглобина >
50 г/л.
Причины:
Снижение содержания кислорода во вдыхаемом воздухе
Альвеолярная гиповентиляция (травма головного мозга, передозировка лекарственных средств)
Нарушение диффузии (пневмонии)
Несоответствие вентиляции и перфузии, V/Q (астма, бронхиолит, ОРДС)
Внутрисердечное шунтирование (ВПС синего типа)
Слайд 49
Перфузия органов-мишеней: почечная перфузия
Слайд 50
Пульс
Центральный пульс:
Arteria femoralis
Arteria carotis communis (у старших детей)
Arteria
axillaris
Периферический пульс:
Arteria brachialis
Arteria radialis
Arteria dorsalis pedis
Arteria tibialis posterior
Слайд 51
Нормальные показатели частоты пульса
Handbook of Emergency Cardiovascular Care
for Healthcare Providers. – American Health Association, 2006
Слайд 52
Определение АД
Крайние пределы систолического АД (5 –
50 перцентили):
Мах.САД=90+2n;
Min. САД=70+2n, где n – число лет
Средний уровень АД: САД=90+n;
ДАД=60+2n, где n – число лет.
Handbook of Emergency Cardiovascular Care for Healthcare Providers. – American Health Association, 2006
Слайд 53
Артериальное давление: измерение
Надуваемая камера внутри манжеты должна закрывать
80% окружности плеча в с/3 у взрослых и 100%
у детей < 13 лет
Манжета для измерения давления
должна занимать 50 - 75% длины
плеча
Слайд 54
Нормальные показатели САД
Карманный справочник «Оказание стационарной помощи детям»,
ВОЗ, 2013
Слайд 55
Критерии артериальной гипотонии
Handbook of Emergency Cardiovascular Care for
Healthcare Providers. – American Health Association, 2006
Слайд 56
Действия при патологии АД, ритма:
При уровне САД не
ниже минимально допустимого – продолжить оценку
При уровне САД ниже
допустимого - обеспечить инфузионную терапию
При уровне ЧСС ниже минимально допустимого не более, чем на 20% - инотропная поддержка
При брадикардии (ЧСС ниже минимально допустимой более, чем на 20% или единичные сердцебиения) – СЛР
При асистолии, «шоковом ритме» (ФЖ, ЖТ без пульса) – СЛР
Слайд 57
Заторможенность
Тахипноэ
Холодная кожа
Удлинение времени наполнения капилляров
Частый слабый пульс
Артериальная
гипотония – поздний признак
Признаки шока
Слайд 58
Введение в/в жидкости при шоке ребенку без тяжелого
нарушения питания
Необходимо ввести 20 мл/кг раствора Рингера лактата или
физиологического раствора струйно (как можно быстрее)
Слайд 59
Введение в/в жидкости при шоке ребенку без тяжелого
нарушения питания
Слайд 60
D – Disability – оценка «недееспособности»
(неврологического статуса)
Слайд 61
Что оценивают при оценке «недееспособности»:
Неврологический статус
Сознание
Реакцию зрачков на
свет
Гипогликемию
Как оценивают:
Шкала AVPU (АГБО)
Шкала ком Глазго (ШКГ), у новорожденных
– Глазго-СПб (ШКГ-СПб)
При помощи фонарика
Глюкометром (экспресс-тест)
Слайд 62
Педиатрическая шкала оценки реакции (AVPU / АГБО)
Слайд 63
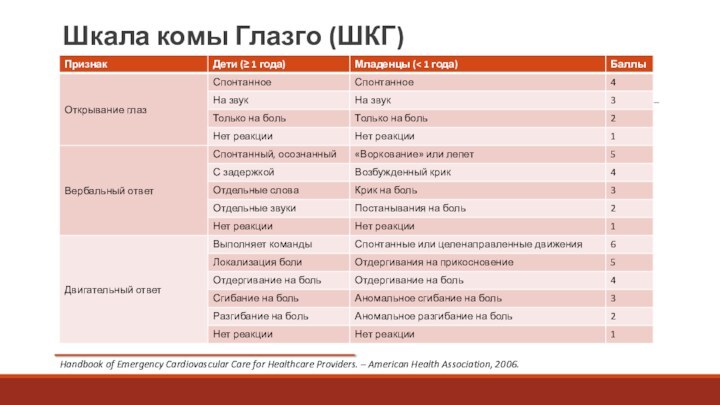
Шкала комы Глазго (ШКГ)
Handbook of Emergency Cardiovascular Care
for Healthcare Providers. – American Health Association, 2006.
Слайд 64
Оценка уровня сознания по ШКГ/А.Н.Коновалову
Слайд 65
Причины снижения уровня сознания у детей
Недостаточная перфузия головного
мозга, например при повышении внутричерепного давления
Травматическое повреждение головного мозга
Энцефалит,
менингит
Гипогликемия
Медикаменты и наркотики
Гипоксемия
Гиперкарбия
Слайд 67
- Кома
или
- Судороги (в момент обращения пациента к
врачу)
Обеспечьте проходимость дыхательных путей
При наличии судорог введите диазепам ректально
Правильно
положите ребенка, который находится без сознания (если есть подозрение на травму головы или шейного отдела позвоночника, в первую очередь обеспечьте неподвижность шеи)
Введите в/в раствор глюкозы
Слайд 68
Судороги при высокой лихорадке:
Разденьте ребенка
Не давайте никаких препаратов
внутрь до тех пор, пока судороги не прекратятся (опасность
аспирации)
Когда судороги прекратятся и ребенок сможет принять препарат внутрь, дайте ему парацетамол или ибупрофен
Внимание! Всегда имейте в своем распоряжении дыхательный мешок и маску соответствующего размера на тот случай, если у пациента произойдет остановка дыхания, особенно после введения диазепама
Слайд 69
Поставьте в/в катетер и возьмите кровь для срочных
лабораторных исследований.
Определите уровень глюкозы в крови с помощью глюкометра.
Если уровень глюкозы: < 2,5 ммоль/л (45 мг/дл) у ребенка с нормальным нутритивным статусом или < 3 ммоль/л (54 мг/дл) у ребенка с тяжелым нарушением питания или при отсутствии возможности быстрого определения уровня глюкозы, проводите лечение гипогликемии:
Введите в/в струйно 5 мл/кг 10% раствора глюкозы
Введение глюкозы в/в
Слайд 70
Внимание! В тех случаях, когда невозможно быстро обеспечить
в/в доступ, в качестве неотложной «первой помощи» при гипогликемии
можно использовать сахар под язык. Каждые 10 – 20 минут давайте ребенку под язык по 1 чайной ложке сахара, разведенного водой
Введение глюкозы
Слайд 71
Действия при выявлении признаков «недееспособности»:
Умеренные нарушения по шкале
AVPU (АГБО) – ПИТ, динамическое наблюдение, оксигенотерапия, мониторинг
Выраженные нарушения
по шкале AVPU (АГБО) – ОРИТ, ИВЛ
Нарушения сознания 13 – 15 баллов по ШКГ (оглушение I) – ПИТ, профильное отделение, динамическое наблюдение, оксигенотерапия, диагностический поиск
Нарушения сознания 10 – 12 баллов по ШКГ (оглушение II) – ОРИТ, оксигенотерапия
Нарушение уровня сознания ниже 8 – 9 баллов по ШКГ (сопор – кома I) – ОРИТ, ИВЛ, диагностический поиск
Гипогликемия – экстренная коррекция в условиях приемного/ профильного отделения, перевод в ОРИТ
Слайд 73
Что оценивают при оценке внешнего вида:
Температуру (тела)
Кожные покровы
Слизистые
Травмы
(повреждения)
Как оценивают:
Термометрия
Визуально/пальпаторно
Визуально/пальпаторно
Визуально/пальпаторно
Слайд 74
Exposure – полный осмотр пациента
Удаление одежды
Осмотр лица, туловища
(спереди/сзади), конечностей
Признаки травм (кровотечение, ожоги, гематомы)
Реакция при пальпации конечностей
Слайд 75
Сортировка больных (маршрутизация)
Слайд 77
Если любой неотложный признак выявлен
Перед началом лечения неотложного
признака спросите о травме головы или шеи;
Позовите опытного
профессионального медицинского работника;
Произведите забор крови для экстренных лабораторных исследований (уровень глюкозы крови, гемоглобин и др);
Если неотложного признака нет –
ищите приоритетные признаки
Начинайте немедленно лечение!
Слайд 78
Приоритетные признаки
Два месяца
Дыхание нарушено
Температура (ребенок очень горячий);
Травма
или другое срочное хирургическое состояние;
Направление (срочное) из другого медицинского
учреждения;
Нарушение питания: видимые признаки тяжелого истощения;
Бледность (выраженная);
Боль (сильная);
Беспокоен, болезненно раздражим или, напротив, заторможен;
Отравление;
Ожоги (значительные);
Отечность обеих стоп
Формула: 2ДТН + 3БО:
Слайд 79
Если любой приоритетный признак выявлен
ребенка необходимо перевести в
начало очереди
Слайд 80
Показаниями к консультации врача анестезиолога-реаниматолога являются:
Все неотложные признаки
Приоритетные
признаки:
Дыхание нарушено;
Травма или срочное хирургическое состояние.
Нарушение питания: видимое тяжелое
истощение;
Бледность (выраженная);
Боль (сильная);
Беспокоен, болезненно раздражим или заторможен;
Отравление;
Ожоги (значительные);
Отечность обеих стоп