Слайд 2
Пневмонии – группа различных по этиологии, патогенезу, морфологи-ческой
характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением
респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации.
А.Г.Чучалин, А.И.Синопальников. ВНЕБОЛЬНИЧНАЯ ПНЕВМОНИЯ У ВЗРОСЛЫХ: ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ДИАГНОСТИКЕ, ЛЕЧЕНИЮ И ПРОФИЛАКТИКЕ. М., 2010
Слайд 3
«Под внебольничной пневмонией (ВП) следует понимать острое заболевание,
возникшее во внебольничных условиях (вне стационара или позднее 4
недель после выписки из него, или диагностированное в первые 48 ч от момента госпитализации), сопровождающееся симптома-ми инфекции нижних отделов дыхательных путей (лихорадка, кашель, выделение мокроты, воз-можно гнойной, боль в грудной клетке, одышка) и рентгенологическими признаками очагово-ин-фильтративных изменений в легких при отсутст-вии очевидной диагностической альтернативы….»
(А.Г.Чучалин, А.И.Синопальников. ВНЕБОЛЬНИЧНАЯ ПНЕВМОНИЯ У ВЗРОСЛЫХ: ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ДИАГНОСТИКЕ, ЛЕЧЕНИЮ И ПРОФИЛАКТИКЕ. М., 2010)
Слайд 4
РАСПРОСТРАНЕННОСТЬ ПНЕВМОНИЙ В РФ
МЗ РФ – средняя заболеваемость
взрослого населения 4,6 ‰ (657,6 тыс. за 2012 г).
Данные РРО – расчетная заболеваемость ВП в РФ достигает 14-15‰, а общее число больных ежегодно превышает 1,5 млн. человек.
США – ежегодно диагностируется 3 - 4 млн.,
заболеваемость 11,8 на 1000
Республика Дагестан – 3,17
Населения старше 70 лет, проживающих в домашних условиях – 25-40 на 1000
Частота госпитальных (внутрибольничных) пневмоний в гериатрических стационарах достигает 250 на 1000 госпитализированных
Слайд 5
Заболеваемость ВП в РФ за 2014 г.
Общая заболеваемость
– 224,7/100 тыс.
Забайкальский край – 449
СКФО – 104,7
79% -
городское население
Пик заболеваемости – октябрь – ноябрь
2012-2014 гг. – 53 эпид.очага ВП (от 5 случаев и выше в коллективе)
Слайд 6
ПРОБЛЕМА ПНЕВМОНИИ
Летальность у лиц молодого и среднего возраста
1–3%
В США за 10 лет летальность возросла на
20%
Летальность от пневмонии среди больных старше 60 лет в 10 раз выше
При госпитальных пневмониях у пожилых летальность до 70 %.
Слайд 7
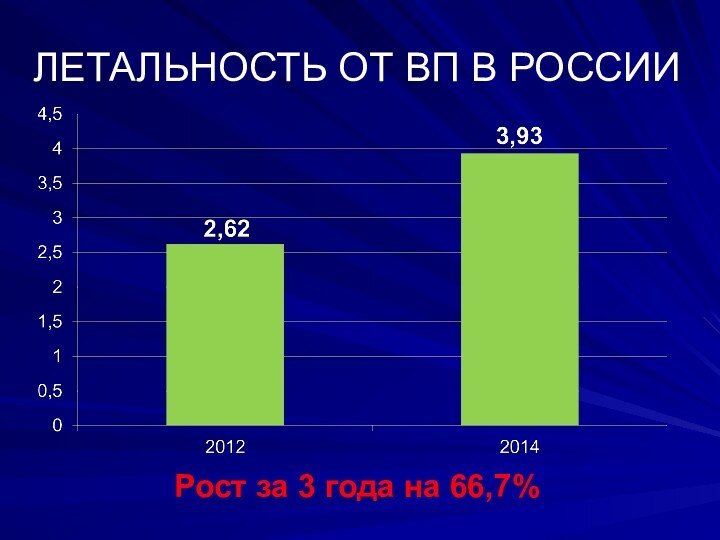
ЛЕТАЛЬНОСТЬ ОТ ВП В РОССИИ
Рост за 3
года на 66,7%
Слайд 8
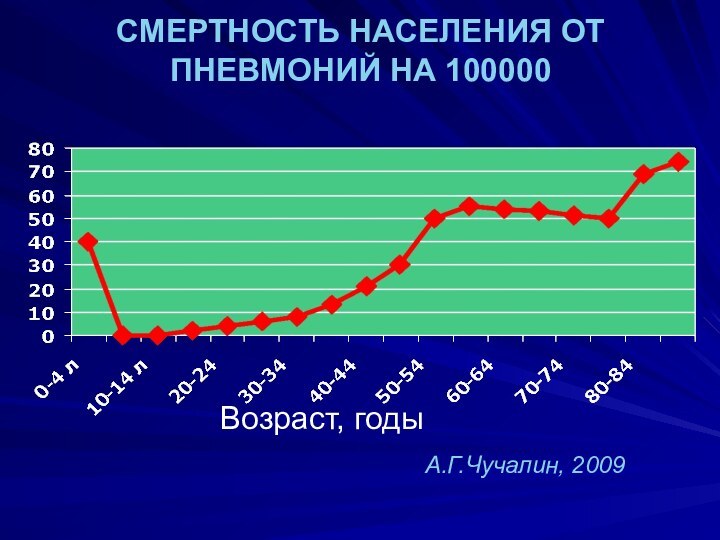
СМЕРТНОСТЬ НАСЕЛЕНИЯ ОТ ПНЕВМОНИЙ НА 100000
Возраст, годы
А.Г.Чучалин, 2009
Слайд 9
ОСОБЕННОСТИ ПНЕВМОНИИ У ПОЖИЛЫХ
НА ВСКРЫТИИ ПНЕВМОНИИ ОБНАРУЖИВАЮТ В
60% ВСЕХ АУТОПСИЙ В СТАЦИОНАРЕ
В ВОЗРАСТНОЙ КАТЕГОРИИ СТАРШЕ 80
ЛЕТ – ДО 80% ВСЕХ АУТОПСИЙ В СТАЦИОНАРЕ
ФАКТОРЫ РИСКА ЛЕТАЛЬНОГО ИСХОДА ПНЕВМОНИИ – ОПУХОЛИ, ХСН, СД ЦЕРЕБРАЛЬНЫЕ РАССТРОЙСТВА
Слайд 10
«…пневмония- друг стариков..»
«…пневмония – надежный проводник от жизни
к смерти..»
Сэр Уильям Ослер
(1849 — 1919)
Слайд 11
КРИТЕРИИ ДИАГНОЗА ВП:
ДИАГНОЗ ВП ЯВЛЯЕТСЯ ОПРЕДЕЛЕННЫМ (степень доказательности
А):
при наличии у больного рентгенологически подтвержденной очаговой инфильтрации
легочной ткани и двух клинических признаков из перечисленных:
а) острая лихорадка в начале заболевания (t >38 C);
б) кашель с мокротой;
в) физические признаки (фокус крепитации, мелко- пузырчатые хрипы, жесткое дыхание, укорочение перкут.звука)
г) лейкоцитоз >10 x 10 9 или палочкоядерныйсдвиг >10%
Слайд 12
Критерии диагноза
Отсутствие или недоступность рентгенологического подтверждения очаговой инфильтрации
в легких (рентгенография или крупнокадровая флюорография органов грудной клетки)
делает диагноз ВП неточным/неопределенным (категория доказательств А). При этом диагноз заболевания основывается на учете данных эпидемиологического анамнеза, жалоб и соответствующих локальных симптомов.
Слайд 13
Критерии диагноза
Если при обследовании пациента с лихорадкой, жалобами
на кашель, одышку, отделение мокроты и/или боли в грудной
клетке рентгенологическое исследование оказывается недоступным и отсутствует соответствующая локальная симптоматика (укорочение/тупость перкуторного звука над пораженным участком легкого, локально выслушиваемое бронхиальное дыхание, фокус звучных мелкопузырчатых хрипов или инспираторной крепитации, усиление бронхофонии и голосового дрожания), то предположение о ВП становится маловероятным (категория доказательств А).
Слайд 14
ПРОБЛЕМА ПНЕВМОНИИ
Диагноз в первые 3 дня болезни устанавливается
лишь у 35% заболевших.
Ошибки в диагностике пневмоний достигают
20%
Слайд 16
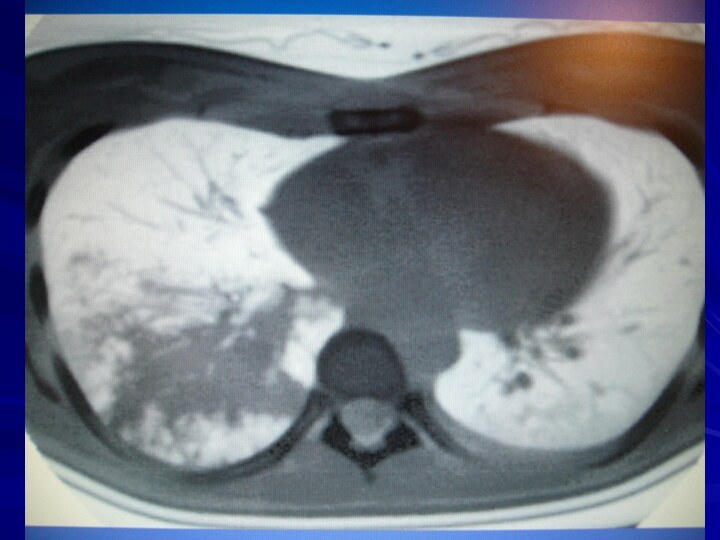
ОСОБЕННОСТИ РЕНТГЕНОЛОГИЧЕСКОЙ КАРТИНЫ ПНЕВМОНИИ ПОЖИЛЫХ
Часто на фоне застойных
явлений пневмония не выявляется
Частая локализация в «рентгеннегативных» зонах (паравертебрально,
парадиафрагм-но)
Морфологические особенности пневмонии (хламидии, микоплазма)
Отсутствие обследования в боковой рентгенопроекции считается грубой врачебной ошибкой
Применение КТ увеличивает вероятность обнаружения пневмонии
Слайд 18
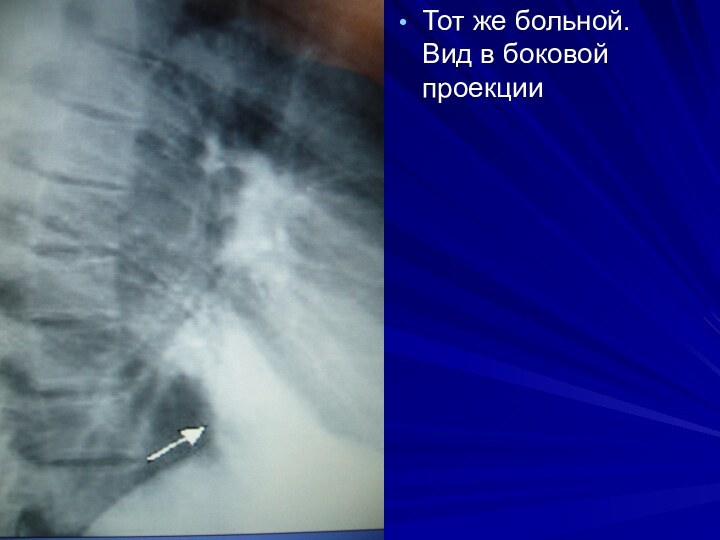
Тот же больной. Вид в боковой проекции
Слайд 20
КЛАССИФИКАЦИЯ МКБ 10
В ОСНОВУ КЛАССИФИКАЦИИ ПОЛОЖЕН ЭТИОТРОПНЫЙ ПРИНЦИП
J13
– Пневмония, вызванная S.pnеumoniae
J14 – Пневмония, вызванная H.Influenzae
J15.0
– Пневмония, вызванная K.Pneumoniae
J15.1 – Пневмония, вызванная Pseudomonas spp.
J15.2 – Пневмония, вызванная Staphylococcus spp.
….J18 – Пневмония без уточнения возбудителя
Слайд 21
КЛАССИФИКАЦИЯ (ERS, 2004)
ВНЕБОЛЬНИЧНЫЕ ПНЕВМОНИИ (В Т.Ч. АТИПИЧНЫЕ)
ВНУТРИБОЛЬНИЧНЫЕ (ГОСПИТАЛЬНЫЕ,
НОЗОКОМИАЛЬНЫЕ) ПНЕВМОНИИ
АСПИРАЦИОННЫЕ ПНЕВМОНИИ
ПНЕВМОНИИ У ЛИЦ С ИММУНОДЕФИЦИТОМ (ВРОЖДЕННЫМ ИЛИ
ПРИОБРЕТЕННЫМ)
В ДИАГНОЗЕ ТАКЖЕ УКАЗЫВАЕТСЯ ЛОКАЛИЗАЦИЯ ПРОЦЕССА, ТЯЖЕСТЬ ТЕЧЕНИЯ И ОСЛОЖНЕНИЯ
Слайд 22
КЛАССИФИКАЦИЯ ПНЕВМОНИИ
(R.G.Wunderink, G.M.Mutlu, 2006)
Слайд 23
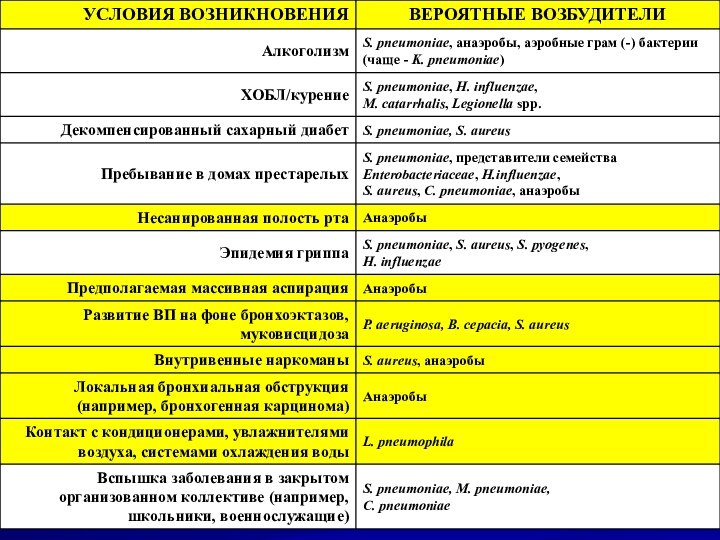
ЭТИОЛОГИЯ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ
Внебольничную пневмонию могут вызывать практически все
известные условно-патогенные микроорганизмы
Streptococcus pneumoniae – 30%-50%
Mycoplasma pneumoniae
Chlamidophila pneumoniae
Legionella
pneumophila
Haemophilus influenzae
Staphilococcus aureus
Klebsiella pneumoniae
8 – 30%
3 – 5%
(А.Г.Чучалин и др, 2010)
Слайд 24
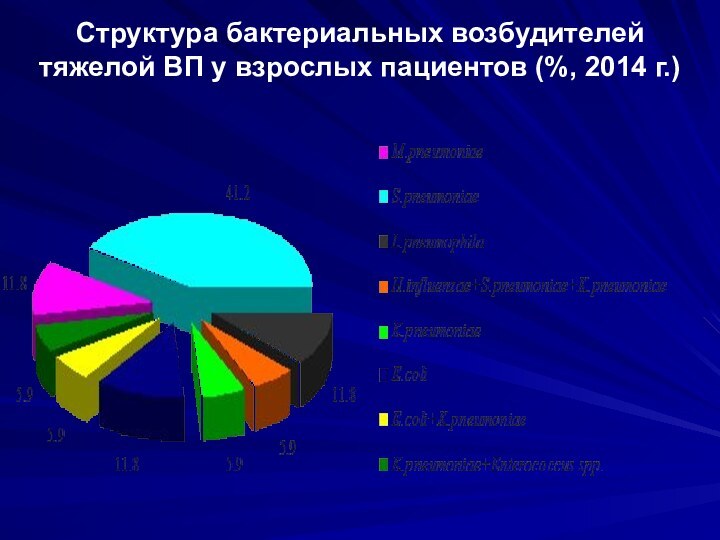
Структура бактериальных возбудителей тяжелой ВП у взрослых пациентов
(%, 2014 г.)
Слайд 25
ЭТИОЛОГИЯ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ
У взрослых пациентов, переносящих ВП, возможна
смешанная или ко-инфекция.
У 30 – 40% больных с
пневмококковой этиологией заболевания одновременно удается обнаружить серологические признаки активной микоплазменной или хламидийной инфекций.
Слайд 26
ЭТИОЛОГИЯ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ
Для некоторых микроорганизмов нехарактерно развитие бронхолегочного
воспаления. Их выделение из мокроты свидетельствует о контаминации материала
флорой ВДП, а не об этиологической значимости этих микробов.
К таким микроорганизмам относятся:
Streptococcus viridans
Staphylococcus epidermidis и другие коагулазанегативные стафилококки
Enterococcus spp.
Neisseria spp.
Candida spp.
M.Catarralis
Слайд 27
ЭТИОЛОГИЯ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ
Первым этапом микробиологического исследования является окраска
мазка мокроты по граму. При наличии менее 25 полиморфно-ядерных
лейкоцитов и более 10 эпителиальных клеток (при просмотре не менее 10 полей зрения при увеличении х 100) культуральное исследование образца нецелесообразно, так как в этом случае скорее всего изучаемый материал представляет собой содержание ротовой полости.
Слайд 28
ЭТИОЛОГИЯ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ
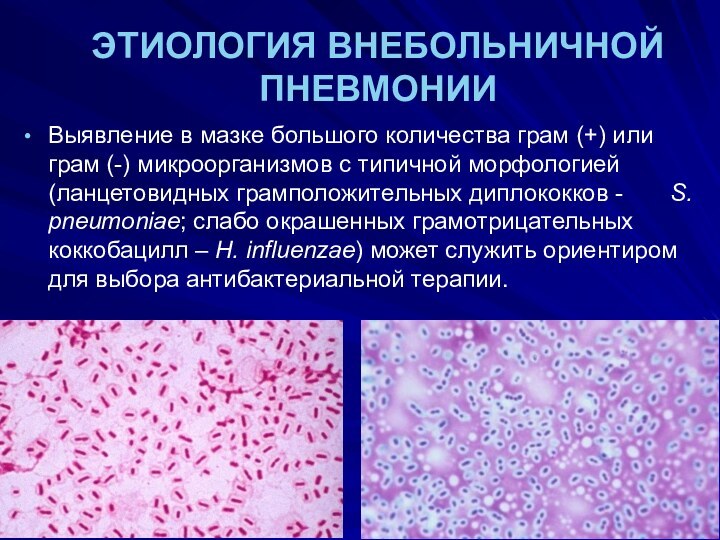
Выявление в мазке большого количества грам
(+) или грам (-) микроорганизмов с типичной морфологией (ланцетовидных
грамположительных диплококков - S. pneumoniae; слабо окрашенных грамотрицательных коккобацилл – H. influenzae) может служить ориентиром для выбора антибактериальной терапии.
Слайд 29
Правила получения мокроты для культурального исследования
Мокрота собирается в
как можно более ранние сроки с момента госпитализации и
до начала АБТ
Перед сбором мокроты необходимо почистить зубы, внутреннюю поверхность щёк, тщательно прополоскать рот водой.
Пациентов необходимо проинструктировать о необходимости глубокого откашливания для получения содержимого нижних отделов дыхательных путей, а не рото- или носоглотки.
Сбор мокроты необходимо производить в стерильные контейнеры, которые должны быть доставлены в микробиологическую лабораторию не позднее, чем через 2 ч с момента получения материала.
Слайд 30
ЭТИОЛОГИЯ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ
ДАЖЕ ПРИ НАЛИЧИИ АДЕКВАТНЫХ ПРОБ МОКРОТЫ
ДО 60% БОЛЬНЫХ НЕ УДАЕТСЯ ИДЕНТИФИЦИРОВАТЬ ВОЗБУДИТЕЛЯ
(А.Г.Чучалин и др,
2010)
Слайд 31
Быстрый тест на определение антигена в моче
Слайд 32
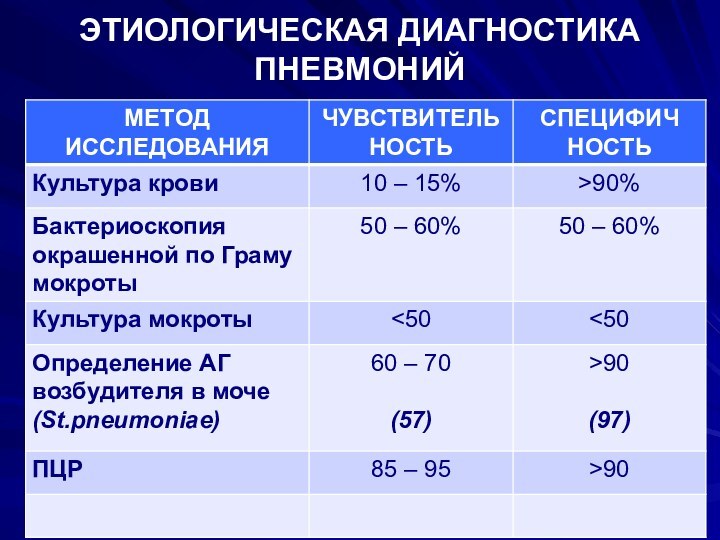
ЭТИОЛОГИЧЕСКАЯ ДИАГНОСТИКА ПНЕВМОНИЙ
Слайд 34
ПАТОГЕНЕТИЧЕСКИЕ МЕХАНИЗМЫ
РАЗВИТИЯ ВП
ВДЫХАНИЕ АЭРОЗОЛЯ, СОДЕРЖАЩЕГО МИКРООРГАНИЗМЫ
АСПИРАЦИЯ СЕКРЕТА
РОТОГЛОТКИ
ГЕМАТОГЕННОЕ РАСПРОСТРАНЕНИЕ ИЗ ВНЕЛЕГОЧ-НОГО ОЧАГА ИНФЕКЦИИ (ЭНДОКАРДИТ, СЕПСИС, ТРОМБОФЛЕБИТ)
НЕПОСРЕДСТВЕННОЕ
РАСПРОСТРАНЕНИЕ ИНФЕКЦИИ ИЗ СОСЕДНИХ ПОРАЖЕННЫХ ОРГАНОВ (АБСЦЕСС ПЕЧЕНИ)
Слайд 35
ЭТИОЛОГИЯ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ
Аспирационная пневмония и пневмония «иммуноскомпрометированных» больных
(вторичный иммунодефицит при опухолях, ХПН, заболеваниях крови) –
Гр (-) флора в сочетании с анаэробами
Слайд 37
ЭТИОЛОГИЯ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ И ЛЕТАЛЬНОСТЬ
АНАЭРОБНЫЕ
ГР(-) ВОЗБУДИТЕЛИ:
- PS.AERUGINOSA
-
ENTEROBACTER SPP.
- ACINETOBACTER SPP.
- K.PNEUMOUNIAE
- E.COLLI
ЛЕТАЛЬНОСТЬ
60
– 70%
30 – 40%
Слайд 38
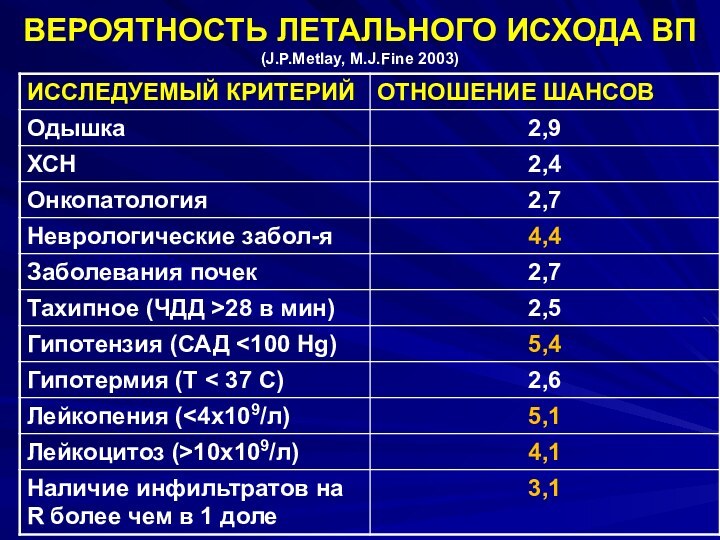
ВЕРОЯТНОСТЬ ЛЕТАЛЬНОГО ИСХОДА ВП
(J.P.Metlay, M.J.Finе 2003)
Слайд 40
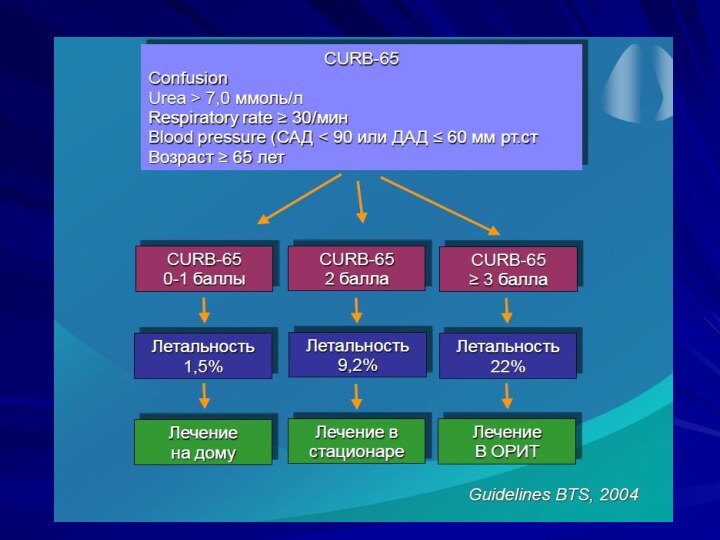
КРИТЕРИИ ДЛЯ ГОСПИТАЛИЗАЦИИ
ВОЗРАСТ СТАРШЕ 70 ЛЕТ
СОПУТСТВУЮЩИЕ ХР.ЗАБОЛЕВАНИЯ:
(ХОБЛ,ХСН,СД,ХГ,ХПН,АЛКОГОЛИЗМ)
НЕЭФФЕКТ. ЛЕЧ-Е В ТЕЧ-Е 3 ДНЕЙ
ЛЕЙКОПЕНИЯ (
(>20)
Нв <90 г/л
ЧДД >30/МИН
НЕСТАБИЛЬНАЯ ГЕМОДИНАМИКА
СОЦИАЛЬНЫЕ ПОКАЗАНИЯ
Слайд 42
МЕХАНИЗМЫ РАЗВИТИЯ РЕЗИСТЕНТНОСТИ К АБ
Механизм ферментативной инактивации
(b-лактамные АБ - H. Influenzae, M.Catarralis )
Нарушение проницаемости микробной стенки (карбопенемы - Ps. aeruginosa)
Активный выброс АБ (эфлюкс АБ) из клетки (тетрациклины, хинолоны - Enterobacteriaceae)
Изменение Rps мишени АБ (b-лактамные АБ - St. pneumoniae )
Механизм «обходного пути» (синтез «ложных мишеней» - MRSA)
Слайд 43
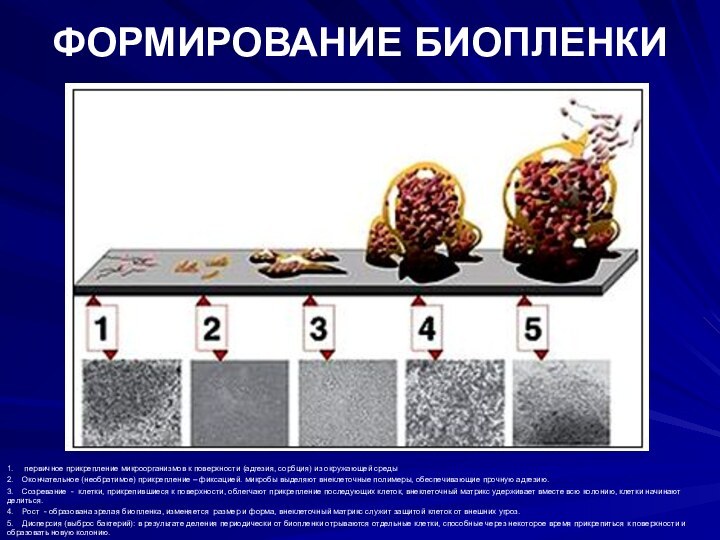
ФОРМИРОВАНИЕ БИОПЛЕНКИ
1. первичное прикрепление микроорганизмов к
поверхности (адгезия, сорбция) из окружающей среды
2. Окончательное
(необратимое) прикрепление – фиксацией. микробы выделяют внеклеточные полимеры, обеспечивающие прочную адгезию.
3. Созревание - клетки, прикрепившиеся к поверхности, облегчают прикрепление последующих клеток, внеклеточный матрикс удерживает вместе всю колонию, клетки начинают делиться.
4. Рост - образована зрелая биопленка, изменяется размер и форма, внеклеточный матрикс служит защитой клеток от внешних угроз.
5. Дисперсия (выброс бактерий): в результате деления периодически от биопленки отрываются отдельные клетки, способные через некоторое время прикрепиться к поверхности и образовать новую колонию.
Слайд 44
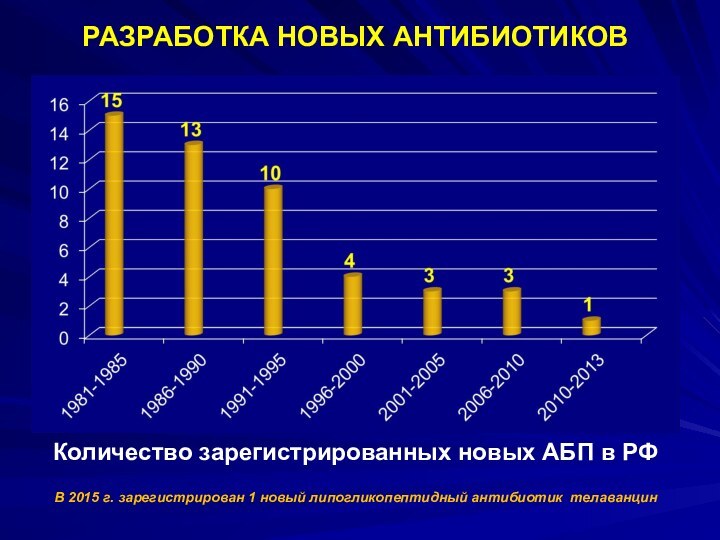
РАЗРАБОТКА НОВЫХ АНТИБИОТИКОВ
Количество зарегистрированных новых АБП в РФ
В
2015 г. зарегистрирован 1 новый липогликопептидный антибиотик телаванцин
Слайд 45
ЕСТЬ БОЛЬНЫЕ, КОТОРЫМ НЕЛЬЗЯ ПОМОЧЬ, НО НЕТ БОЛЬНЫХ,
КОТОРЫМ НЕЛЬЗЯ НАВРЕДИТЬ.
Lambert
Слайд 46
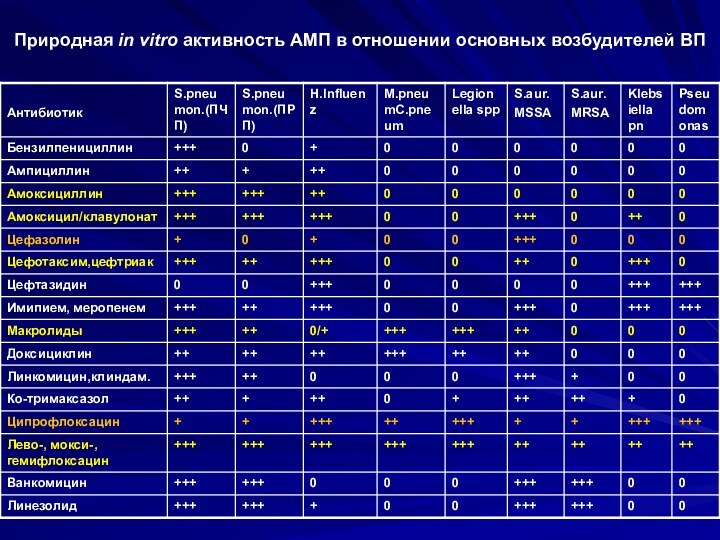
Природная in vitro активность АМП в отношении основных
возбудителей ВП
Слайд 47
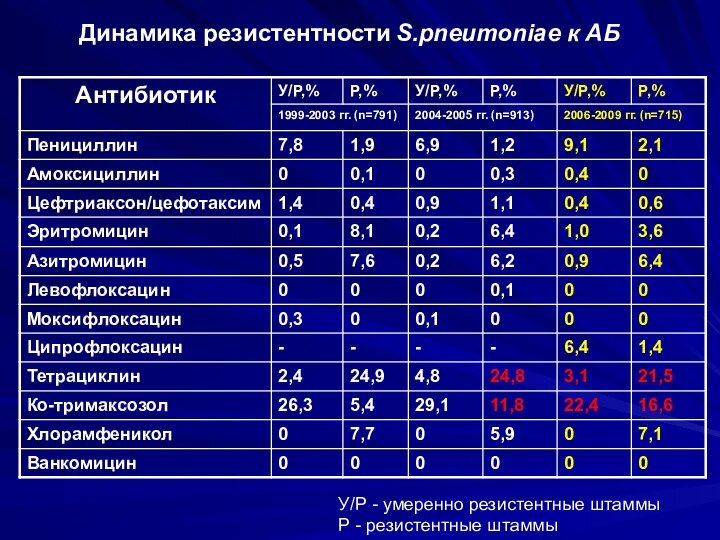
Динамика резистентности S.pneumoniae к АБ
У/Р - умеренно
резистентные штаммы
Р - резистентные штаммы
Слайд 48
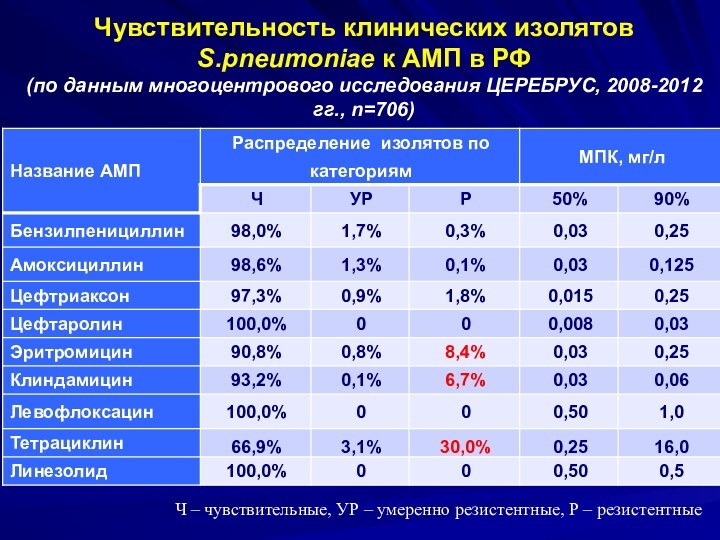
Чувствительность клинических изолятов S.pneumoniae к АМП в РФ
(по данным многоцентрового исследования ЦЕРЕБРУС, 2008-2012 гг., n=706)
Ч – чувствительные, УР – умеренно резистентные, Р – резистентные
Слайд 49
ЛЕЧЕНИЕ
ВЫБОР СТАРТОВОЙ ТЕРАПИИ ЗАВИСИТ ОТ ТЯЖЕСТИ ЗАБОЛЕВАНИЯ, МЕСТА
ПРОВЕДЕНИЯ ТЕРАПИИ, КЛИНИКО – ЭПИДЕМИОЛОГИЧЕСКИХ ФАКТОРОВ
Слайд 50
ЛЕЧЕНИЕ ВП
ЛЕТАЛЬНОСТЬ ОТ ПНЕВМОНИЙ ПОЖИЛЫХ (ДО 70%) КРАТНО
ПРЕВЫШАЕТ ЛЕТАЛЬНОСТЬ ОТ ИМ, ИНСУЛЬТА И ДР.
ПОСЛЕ ПОСТАНОВКИ ДИАГНОЗА
ЛЕЧЕНИЕ НАЧИНАЕТСЯ НЕМЕДЛЕННО
ОТСРОЧКА ТЕРАПИИ НА 8 ЧАСОВ В 2,6 РАЗА ПОВЫШАЕТ ВЕРОЯТНОСТЬ РАЗВИТИЯ ОСЛОЖНЕНИЙ И ЛЕТАЛЬНОГО ИСХОДА
НАЧАЛЬНЫЙ ВЫБОР АНТИБАКТЕРИАЛЬНОГО ПРЕПАРАТА ПРОИЗВОДИТСЯ ЭМПИРИЧЕСКИ
Слайд 51
ВЫБОР СТАРТОВОЙ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ
При нетяжелом течении ВП у
госпитализирован-ных больных, особенно в случае госпитализации по немедицинским показаниям,
допускается сразу назначение антибиотиков внутрь (категория доказательств В).
У госпитализированных пациентов целесооб-разно начинать терапию с парентеральных анти-биотиков. Через 2- 4 дня лечения при нормализа-ции температуры, уменьшении интоксикации и других симптомов заболевания, возможен переход с парентерального на пероральное применение антибиотика до завершения полного курса терапии (категория доказательств В).
Слайд 52
ВЫБОР СТАРТОВОЙ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ
У госпитализированных пациентов с нетяжелой
ВП может быть рекомендовано парентеральное применение бензилпенициллина, амоксицилина, ингибиторозащи-щенных
аминопеницилинов (амоксициллин/клавуланат, амоксициллин/ сульбактам), цефалоспоринов III поколения (цефотаксим, цефтриаксон).
Наличие в стартовом режиме терапии антибиотика, активного в отношении «атипичных» микроорганизмов, улучшает прогноз и сокращает продолжительность пребывания больного в стационаре (категории доказа-тельств В и С). Это обстоятельство делает оправдан-ным применение β-лактама в комбинации с макролидом.
Альтернативой комбинированной терапии (β-лактам ± макролид) может быть монотерапия респираторным фторхинолоном (моксифлоксацин, левофлоксацин).
Слайд 53
Эмпирический выбор антибиотика при внебольничной пневмонии
Амбулаторная пневмония
Препараты выбора
-
Амоксициллин 1,0 -1х3 раза/с per os или амоксиклав 1,0х3
При подозрении на атипичные возбудители
- Макролиды (кларитромицин 500 х2 раза, азитромицин 500х1 раз, джозамицин 500х3 раза)
Альтернативные
- Макролиды
Респираторные фторхинолоны
Левофлоксацин 500х1 р/с
Моксифлоксацин 400х1р/с
Слайд 54
Эмпирический выбор антибиотика при внебольничной пневмонии
Пневмония в стационаре
(нетяжелая)
Амоксициллин 1х4 р/с в/в амоксиклав 1,2х3 /с в/в (с
последующим переходом на прием per os)
Цефалоспорины III - 1х3 р/с в/в, в/м
Джозамицин 1500мг/с в/в или
Респираторные фторхинолоны
Левофлоксацин 750х1 р/с
Моксифлоксацин 400х1р/с в/в или per os
Слайд 55
Эмпирический выбор антибиотика при внебольничной пневмонии
Пневмония в стационаре
(нетяжелая)
Подозрение на атипич. Макролиды в/в
Подозр-е на
аспирац. Амоксиклав 1,2х3/с в/в
+
Далацин Ц 600х3/с в/в
Респираторные ФТХ в/в или per os
ЦС III – цефотаксим 1,0х3/с в/в или цефтри- аксон 1-2 х1/с в/в + метронидазол 500х3/с или далацин 600х3/с в/в
Слайд 56
Эмпирический выбор антибиотика при внебольничной пневмонии
Пневмония в стационаре
(тяжелая)
Амоксиклав 1,2х3/с в/в
или
Клафоран 1-2Х3/с в/в
или
Роцефин 1-2х1/с в/в,в/м
+
Макролиды в/в
+
Рифампицин 600х2 /с в/в
Амоксиклав 1,2х3/с в/в
или
Клафоран 1-2Х3/с в/в
или
Роцефин 1-2х1/с в/в, в/м +
Ципролет 200 мгх2/с в/в
или
Респираторные ФТХ в/в
Слайд 57
ОРИЕНТИРОВОЧНЫЙ ВЫБОР АБ ПРИ НАИБОЛЕЕ ТИПИЧНЫХ СИТУАЦИЯХ
ПРИ ОТСУТСТВИИ
ЭФФЕКТА ОТ ПРОВОДИМОЙ ТЕРАПИИ И ТЯЖЕЛОМ ТЕЧЕНИИ ПНЕВМОНИИ, НЕВОЗМОЖНОСТИ
ИДЕНТИФИЦИРОВАТЬ ВОЗБУДИТЕЛЬ – РЕЗЕРВНЫЕ АБ:
ИМИПЕНЕМ (ТИЕНАМ), МЕРОПЕНЕМ (МЕРОНЕМ) ПО 500 мгх3 /сут в/в
Слайд 58
КРИТЕРИИ ЭФФЕКТИВНОСТИ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ
Первоначальная оценка эффективности терапии проводится
через 48-72 ч после начала лечения (повторный осмотр).
Основными
критериями эффективности являются снижение температуры, уменьшение симптомов интоксикации, одышки и других проявлений ДН.
При сохранении высокой лихорадка, интоксикации, или прогрессировании симптоматики – лечение признается неэффективным и необходимо пересмотреть тактику антибактериальной терапии.
Слайд 59
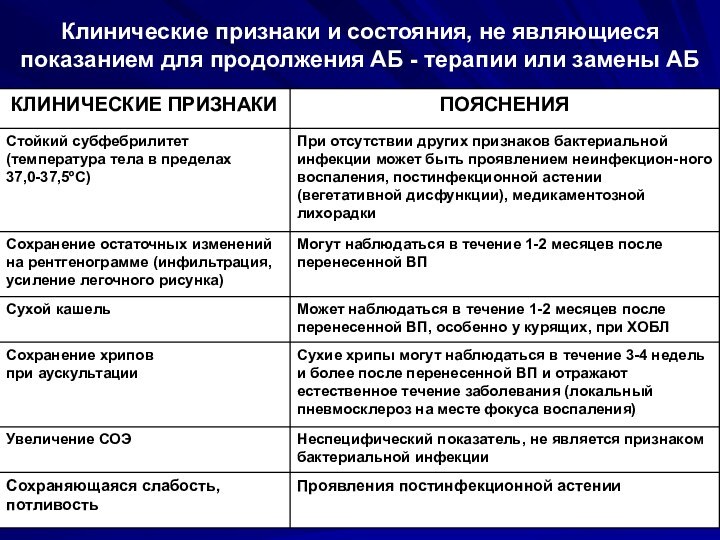
Клинические признаки и состояния, не являющиеся показанием для
продолжения АБ - терапии или замены АБ
Слайд 60
Распространенную в некоторых регионах практику широкого использования аминогликозидов
(гентамицин и др.), цефазолина и ципрофлоксацина при лечении ВП
следует признать ошибочной, так как они не активны в отношении ключевых возбудителей ВП.
(А.Г.Чучалин, А.И.Синопальников. ВНЕБОЛЬНИЧНАЯ ПНЕВМОНИЯ У ВЗРОСЛЫХ:
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ДИАГНОСТИКЕ, ЛЕЧЕНИЮ И ПРОФИЛАКТИКЕ.
М., 2010)
Слайд 61
В настоящее время отсутствуют доказательства целесообразности назначения биогенных
стимуляторов, антигистаминных препаратов, витаминов, иммуномодуляторов (исключая гранулоцитарный колониестимулирующий фактор
и IgG для внутривенного введения), а также длительного применения НПВС и ненаркотических анальгетиков при ВП.
Эффективность и безопасность названных ЛС не подтверждены результатами рандомизиро-ванных контролируемых КИ, что не дает оснований рекомендовать их для лечения ВП.
(А.Г.Чучалин, А.И.Синопальников. ВНЕБОЛЬНИЧНАЯ ПНЕВМОНИЯ У ВЗРОСЛЫХ: ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ДИАГНОСТИКЕ, ЛЕЧЕНИЮ И ПРОФИЛАКТИКЕ. М., 2010)