Слайд 2
План изложения материала.
Определение. Уровень заболеваемости. Основные причины и
факторы риска развития заболевания.
Методы профилактики рахита.
Клинические симптомы рахита по
периодам. Осложнения. Классификация. Методы дополнительной диагностики. Принципы лечения, организации сестринского процесса при уходе за пациентами, принципы диспансерного наблюдения.
Спазмофилия. Определение. Основные причины и факторы риска развития заболевания. Профилактика.
Слайд 3
4. Клинические проявления спазмофилии. Осложнения. Методы лабораторной диагностики.
Принципы лечения.
5. Гипервитаминоз «Д». Определение. Уровень заболеваемости. Основные
причины и факторы риска развития заболевания. Профилактика.
Слайд 4
6. Клинические проявления гипервитаминоза «Д». Осложнения. Методы лабораторной
диагностики. Принципы лечения. Диспансерное наблюдение после перенесённого заболевания в
условиях детской поликлиники.
7. Организация сестринского процесса при рахите, спазмофилии, гипервитаминозе «Д».
Слайд 5
Цель занятия
Сформировать теоретические знания по профилактике развития рахита,
спазмофилии, гипервитаминоза Д, ранней диагностике данных заболеваний у
детей, основных принципах лечения и организации сестринского процесса при уходе за пациентами.
Слайд 6
После изучения темы студент должен:
Представлять и понимать:
Роль медицинской
сестры в профилактике изучаемых заболеваний.
Механизмы развития патологического процесса при
изученных заболеваниях.
Роль медицинской сестры в ранней диагностике рахита, особенности организации сестринского процесса.
Слайд 7
Знать:
Причины и факторы риска развития заболеваний.
Методы профилактики
развития заболеваний.
Ранние признаки и клинические проявления заболеваний, возможные проблемы
пациентов, методы диагностики, осложнения.
Принципы лечения и организации сестринского процесса при уходе за пациентами.
Организацию диспансерного наблюдения за детьми после гипервитаминоза «Д» в условиях детской поликлиники.
Слайд 8
Рахит –
Заболевание, протекающее с нарушением всех видов обмена
веществ
(в основном, фосфорно-кальциевого обмена, процессов образования и минерализации костей).
Слайд 9
Проявления рахита чаще наблюдаются у детей в возрасте
от 2-х месяцев до 2-х лет( от 30 до
35 %).
Слайд 10
Этиология:
Причинами развития рахита могут быть:
недостаточное поступление с пищей,
нарушение всасывания в кишечнике и образование в коже под
действием УФО витамина Д (Д-дефицитный рахит);
недостаточное поступление в организм кальция (Са-дефицитный рахит);
Слайд 11
дефицит фосфора в организме ребёнка (Р- дефицитный рахит);
недостаточное
поступление с пищей или нарушение всасывания и усвоения белка
(белкодефицитный рахит);
дефицит знаний родителей о необходимости проведения мер для профилактики развития рахита ;
сочетание нескольких причин у одного ребёнка (полидефицитный рахит).
Слайд 12
Факторы риска развития заболевания:
Перинатальные:
нерациональное питание беременной женщины
(особенно дефицит кальция) и нарушение режима дня;
тяжёлый гестоз и
нефропатия беременных;
соматические и инфекционные заболевания матери;
многоплодие;
гео-климатическая зона проживания;
Слайд 13
2. Постнатальные:
недоношенность и незрелость плода;
несбалансированное искусственное вскармливание
ребёнка: применение неадаптированных смесей, позднее введение прикормов и корригирующих
добавок, преимущественно вегетарианское вскармливание;
приём противосудорожных препаратов;
Слайд 14
недостаточная двигательная активность ребёнка, отсутствие массажа и гимнастики;
наследственные
заболевания с нарушением процесса всасывания в кишечнике;
инфекционные заболевания ребёнка,
особенно с длительной диареей;
неудовлетворительные бытовые условия, низкий социальный уровень семьи ребёнка.
Слайд 21
Механизм патологического процесса
Дефицит витамина «Д»
уменьшается синтез Са-связывающего белка, который обеспечивает транспорт Са
через кишечную стенку снижается всасывание Са в кишечнике увеличивается выведение Р с мочой в крови снижается содержание Са и Р ацидоз нарушение обмена веществ, появление мышечной гипотонии, нарушение функции ЦНС и внутренних органов вымывание Са из костей нарушение скелетообразования: кости становятся мягкими, легко деформируются, в зонах роста происходит разрастание неполноценной (деминерализованной) костной ткани.
Слайд 22
В клиническом течение рахита выделяют четыре периода:
Начальный период:
Первые симптомы заболевания появляются в
возрасте 3-4 месяцев, при дефиците кальция – 1,5-2 месяца.
Слайд 23
Изменения со стороны нервной вегетативной системы:
ребёнок становится беспокойным,
пугливым, вздрагивает при резких звуках и засыпании;
сон ребёнка тревожный,
неглубокий;
выражена потливость, особенно лица и головки, при сосании, во сне, вследствие чего на коже часто появляется потница ;
пот вызывает раздражение и кожный зуд, ребёнок во сне постоянно ворочается на подушке и вытирает волосы на затылке – появляется облысение затылка.
Слайд 24
Изменения со стороны мышечной системы:
Общая мышечная гипотония;
Изменения со
стороны костной системы:
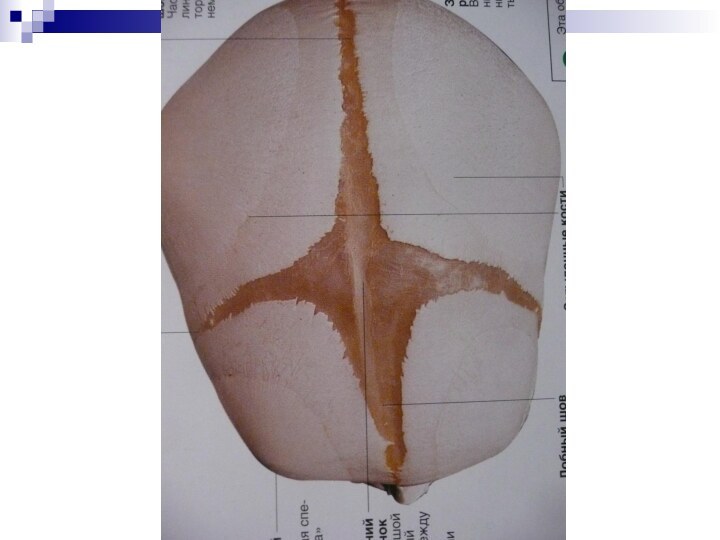
Мягкость и податливость краёв большого родничка и
швов черепа.
Длительность начального периода от 1,5 недель до 1 месяца.
Слайд 25
Период разгара:
При несвоевременной
диагностике рахита и отсутствии лечения происходит быстрое прогрессирование костных
изменений, нарушений функции нервной и мышечной систем, появляются изменения со стороны внутренних органов.
Слайд 26
Изменения со стороны костной системы:
череп: края большого родничка
становятся мягкими, появляются участки размягчения по ходу швов, размягчение
костей черепа (краниотабес), отмечается уплощение затылка, его асимметрия, почти одновременно идёт разрастание деминерализованной ткани и появление лобных и теменных бугров, придающих голове квадратную форму. Большой родничок закрывается поздно (к 1,5-2 годам).
Слайд 30
зубы: появляются поздно, нарушается порядок их прорезывания, отмечается
склонность к кариесу, обусловленная дефектами эмали;
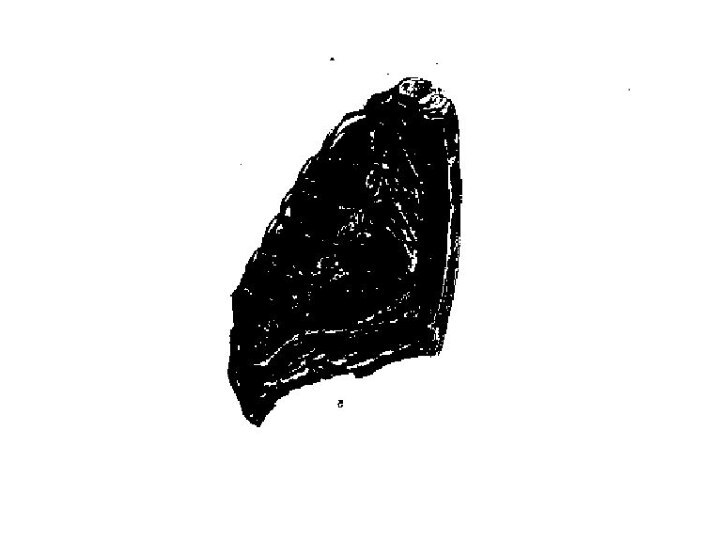
грудная клетка: в местах
соединения костной и хрящевой частей рёбер образуются утолщения (рёберные чётки) , мягкость рёбер способствует появлению боковых сдавлений грудной клетки, усиливается кривизна ключиц, верхняя часть грудной клетки суживается, а нижняя – расширяется; в местах прикрепления диафрагмы определяется западение (Гаррисонова борозда), передняя часть грудной клетки вместе с грудиной может выступать вперёд («куриная грудь») или западать («грудь сапожника»).
Слайд 32
позвоночник: появляются кифоз (рахитический горб), лордоз, а несколько
позднее – сколиоз;
Слайд 34
конечности: утолщаются эпифизы костей предплечья («рахитические браслетки»), фаланги
пальцев («нити жемчуга»), деформация размягчённых диафизов бедренной и берцовых
костей приводит к Х-образному или О-образному искривлению ног , развивается плоскостопие.
Слайд 38
тазовые кости: деформации таза, обусловленные задержкой роста костей,
при этом суживается вход в полость таза, перемещаются вперёд
крестец и копчик, уменьшается переднезадний размер (плоский рахитический таз).
Слайд 39
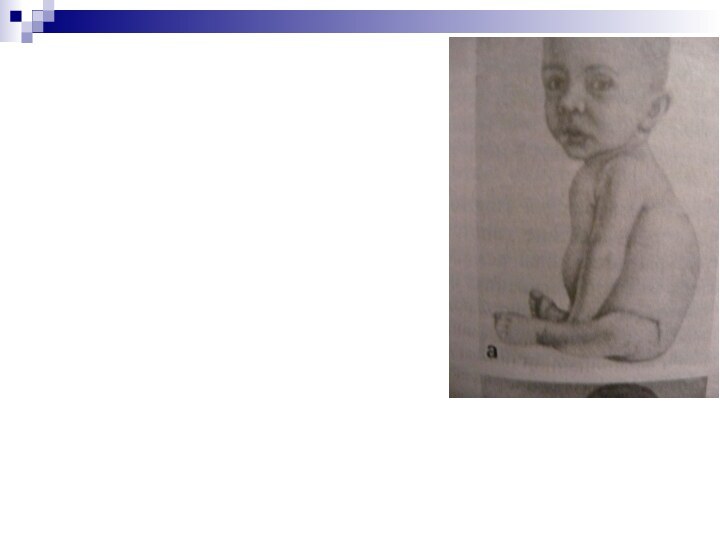
Изменения со стороны мышечной системы:
ярко выражена гипотония всех
мышечных групп;
слабость и дряблость мышц брюшной стенки приводит к
увеличению размеров живота («лягушачий живот»);
Слайд 40
появляется слабость связочного аппарата, вследствие этого появляется разболтанность
суставов, увеличивается объём движений (симптом «перочинного» или «складного» ножа);
появляется
задержка моторного развития (ребёнок позже начинает сидеть, стоять, ходить).
Слайд 42
Изменения со стороны внутренних органов:
органы дыхания: нарушение эффективности
дыхания вследствие деформации грудной клетки, гипотония мышц, снижения сократительной
способности диафрагмы (одышка, пневмонии);
сердечно-сосудистая система: ослабление сердечных тонов, тахикардия, систолический шум, гипотония;
Слайд 43
органы пищеварения: атония кишечника(метеоризм, запоры, образование «каловых камней»),
диспепсические расстройства, нарушение функции печени;
органы кроветворения:развивается гипохромная анемия, нарушение
гомеостаза и т.д.
Слайд 44
Период реконвалесценции:
исчезают неврологические и вегетативные симптомы, улучшается
общее состояние ребёнка, нарастает его двигательная активность.
Значительно
медленнее происходит нормализация мышечного тонуса и восстановление статических навыков. Уровень фосфора в крови восстанавливается, а уровень кальция остаётся заметно сниженным из-за активного отложения его в костях.
Слайд 45
Период остаточных явлений:
К 2-3 годам у ребёнка
остаются костные деформации, функциональные изменения со стороны внутренних органов,
постепенно нормализуются биохимические показатели крови.
Слайд 46
По степени тяжести рахит бывает:
I степени (лёгкий) –
присутствуют симптомы только начального периода;
II степени (средней тяжести) –
умеренно выражен период разгара;
III степени (тяжёлый рахит) – ярко выражены костно-мышечные изменения, тяжёлое поражение ЦНС и внутренних органов, задержка физического и психомоторного развития, анемия.
Слайд 47
Осложнения:
дефекты эмали и ранний кариес молочных и постоянных
зубов;
рахитически узкий таз, особенно у девочек;
развитие стойких костных деформаций,
нарушение осанки;
высокий риск присоединения инфекционных заболеваний.
Слайд 48
Дополнительные методы диагностики рахита:
биохимический анализ крови (гипокальциемия,
гипофосфатемия, увеличение активности щёлочной фосфатазы);
рентгенография запястий (остеопароз);
УЗИ (утолщение эпифизов
трубчатых костей).
Слайд 49
Основные принципы лечения рахита
Рациональное питание ребёнка: максимальная длительность
естественного вскармливания, при отсутствии грудного молока – кормить ребёнка
адаптированными смесями, введение в соответствии с возрастом соков, творога, яичного желтка, овощного пюре, гречневой или овсяной каш, мясного прикорма.
Рациональный режим дня: достаточное пребывание на свежим воздухе, сон на свежем воздухе, прогулки в любую погоду.
Слайд 50
3. Специфическая терапия:
- препараты витамина «Д» (холекальциферол –
Д3 и эргокальциферол – Д2). В начальном периоде рахита
суточная доза составляет 1500-2000МЕ, в периоде разгара – 3000-4000МЕ. Курс лечения от 30 до 45 дней. Критерием окончания курса лечения является нормализация клинических проявлений рахита, лабораторных показателей. Детям из группы риска (недоношенным, часто болеющим, с гипотрофией) доза препарата подбирается индивидуально. Во избежание передозировки витамина «Д» необходимо периодически исследовать мочу с помощью пробы Сулковича.
Слайд 51
- физиотерапия: УФО 15-20 процедур назначаются при нарушении
всасывания в кишечнике, при нарушении усвоения витамина «Д» или
после окончания курса лечения препаратами витамина «Д». Нельзя одновременно проводить лечение препаратами витамина «Д» и УФО.
Слайд 52
4. Неспецифическое лечение:
витаминотерапия:витамины группы «В», аскорбиновая кислота;
глицерофосфат кальция
при грудном вскармливании можно назначить матери по 0,5*3 раза
в день 7-10 дней в месяц;
цитратная смесь по 1 чайной ложке 3 раза в день в течение 1-1,5 месяцев (особенно при больших дозах витамина «Д», т.к. её применение позволяет уменьшить дозу препарата);
Слайд 53
дибазол, прозерин – при выраженной мышечной гипотонии;
ЛФК, массаж,
лечебные ванны с отварами валерианы, пустырника (в начальном периоде
и в разгаре), соляно-хвойные (в периоде реконвалесценции).
Слайд 55
Спазмофилия –
заболевание, в основе которого лежит
гипокальциемия, вызывающая повышенную готовность организма к тоническим и клоническим
судорогам.
Слайд 56
Встречается у детей
от 3-х месяцев до 2-х
лет.
Слайд 57
Факторы риска развития заболевания:
назначение лечения рахита большими дозами
витамина «Д» (при тяжёлом рахите или вскармливании неадаптированными смесями);
гиперпродукция
витамина «Д» в коже ребёнка ранней весной при повышенной инсоляции.
Слайд 58
Профилактика спазмофилии заключается в своевременном выявлении и адекватной
терапии рахита.
Слайд 59
Механизм патологического процесса
Витамин «Д» повышенное отложение
Са в костях и незначительное всасывание его в кишечнике
критическое снижение уровня Са в сыворотке крови (гипокальциемии) развивается гиперфосфатемия нарушение минерального обмена и кислотно-щёлочного равновесия (алкалоз) причина повышения нервно-мышечной возбудимости и возникновения судорог.
Слайд 60
Основные клинические проявления спазмофилии
2 формы детской тетании:
cкрытая (латентная)
форма;
явная форма.
Слайд 61
Латентная форма заболевания чаще предшествует явной форме и
может длиться от нескольких недель до нескольких месяцев.
Слайд 62
Симптомы:
симптом Хвостека – при лёгком поколачивании пальцем в
области щеки между скуловой дугой и углом рта (fossa
caninae) происходит сокращение мимической мускулатуры соответствующей стороны;
симптом Люста – при ударе ниже головки малоберцовой кости происходит быстрое отведение стопы;
Слайд 63
cимптом Труссо – при сдавливании сосудисто-нервного пучка в
средней трети плеча через 3-5 минут кисть судорожно сокращается,
принимая положение «руки акушера»;
cимптом Маслова – под влиянием болевого раздражения (укол) возникает кратковременная остановка дыхания.
Слайд 64
Явная форма детской тетании:
Ларингоспазм возникает приступообразно в виде
лёгкого спазма голосовой щели или полного, кратковременного её закрытия,
сопровождается цианозом( ребёнок испуган, покрывается липким потом), вслед за кратковременным спазмом наступает шумный вдох, напоминающий «петушиный крик». Приступ длится от нескольких секунд до 1-2 минут, в течение дня может повторяться.
Слайд 65
Карпопедальный спазм – тоническое сокращение мускулатуры стоп и
кистей; кисти при этом максимально согнуты. Большой палец приведён
к ладони, остальные пальцы согнут под прямым углом в пястно-фаланговых сочленениях, а в межфаланговых суставах разогнуты («рука акушера»); стопы находятся в состоянии резкого подошвенного сгибания.
Слайд 66
Эклампсия – самая редкая, но наиболее тяжёлая форма
явной тетании, представляет собой общий приступ тонико-клонических судорог, которые
начинаются с оцепенения, заторможенности, подёргивания мимической мускулатуры, судороги распространяются на другие группы мышц, дыхание ребёнка становится прерывистым, всхлипывающим, появляется цианоз, ребёнок теряет сознание, происходит непроизвольное мочеиспускание и дефекация. После приступа ребёнок обычно засыпает. Длительность приступа от нескольких до 20-30 секунд.
Слайд 67
Осложнения:
во время приступа эклампсии может произойти остановка
дыхания и сердца;
при ларингоспазме иногда может быть остановка дыхания
(летальный исход);
судороги дыхательной мускулатуры при карпопедальном спазме.
Слайд 68
Методы диагностики
Биохимический анализ крови: гипокальциемия, гиперфосфатемия, алкалоз в
крови.
Слайд 69
Основные принципы лечения тетании
Явная форма детской тетании требует
неотложных мероприятий:
создать спокойную обстановку вокруг ребёнка;
освободить его от стесняющей
одежды;
обеспечить достаточную аэрацию;
Слайд 70
- применить методы тактильной стимуляции дыхания (для создания
доминантного очага в головном мозге): похлопать по щекам и
ягодицам, побрызгать на лицо холодной водой, вызвать раздражение корня языка (Р-р глюконата Са per os на корень язык), надавливая на него шпателем, поднести к носу ватный шарик, смоченный нашатырным спиртом.
Слайд 71
по назначению врача ввести противосудорожное средство (секуксен, ГОМК,
сульфат магния, глюконат кальция);
при неэффективности применяется искусственная вентиляция лёгких,
ингаляция 100% кислорода.
Слайд 72
Назначается:
обильное питьё (чай, ягодные или фруктовые соки);
курс
лечения препаратами кальция (5% р-р кальция хлорида или глюконат
кальция);
5% р-р аммония хлорида;
через 3-4 дня после судорог курс противорахитического лечения препаратами витамина «Д»
Слайд 74
Гипервитаминоз Д
(Д-витаминная интоксикация)
- состояние, обусловленное передозировкой витамина
«Д» или повышенной чувствительностью организма к препаратам витамина «Д»
с последующим развитием гиперкальциемии и токсических изменений в органах и тканях.
Слайд 75
Факторы риска развития заболевания:
неконтролируемый приём препаратов витамина «Д»;
передозировка
препаратов витамина «Д»;
назначение витамина «Д» в летнее время года;
Слайд 76
применение препаратов витамина «Д» одновременно с адаптированными молочными
смесями, без учёта содержания в них кальциферола;
индивидуальная повышенная чувствительность
к препаратам витамина «Д».
Слайд 77
Профилактика гипервитаминоза Д
Соблюдение правил применения витамина «Д».
Индивидуальный подход
к назначению препаратов витамина «Д».
Систематический контроль уровня кальция в
моче, во время лечения витамином «Д», с помощью пробы Сулковича не реже 1 раза в 2 недели.
Слайд 78
Механизм развития заболевания
Гиперкальциемия гиперкальциурия
отложение кальция в стенках сосудов с
последующим необратимым кальцинозом внутренних органов страдают органы, участвующие в активизации и выведении витамина «Д» (печень, почки и сердечно-сосудистая система) нарушение минерального обмена (гипофосфатемия) отрицательный азотитый баланс и ацидоз.
Слайд 79
II клинические формы гипервитаминоза Д:
Острая Д-витаминная интоксикация:
развивается у детей 1-го года жизни при бесконтрольном
приёме витамина «Д».
Слайд 80
Ведущие симптомы:
симптомы кишечного токсикоза;
нейротоксикоза;
нарушение функций жизненно важных
органов.
Слайд 81
Клинические симптомы кишечного токсикоза:
снижение аппетита вплоть до полной
анорексии, жажда;
упорная рвота, быстрое падение массы тела;
развитие симптомов обезвоживания
(сухая кожа, черты лица заострены, большой родничок западает, снижен тургор тканей и мышечный тонус).
Слайд 82
Клинические симптомы нейротоксикоза:
повышенная возбудимость, сменяющаяся вялостью и сонливостью;
вегетативные
расстройства (потливость, красный дермографизм);
помрачение сознания вплоть до развития комы;
судороги.
Слайд 83
Со стороны других органов:
изменение сердечно-сосудистой деятельности;
почечная недостаточность;
нарушение функции
печени;
изменение показателей крови (анемия, гиперкальциемия, азотемия, ацетонемия);
костные изменения (избыточное
отложение кальция в зонах роста трубчатых костей).
Слайд 84
Хроническая Д-витаминная интоксикация возникает на фоне длительного применения
препарата в умеренных дозах и характеризуется:
снижен аппетит, рвота наблюдается
редко;
весовая кривая уплощена;
отмечается беспокойный сон, раздражительность;
быстрое заращение швов черепа и раннее закрытие большого родничка;
со стороны других органов и систем изменения выражены незначительно.
Слайд 85
Осложнения:
ОПН, токсический гепатит, острый миокардит;
раннее закрытие зон роста
костей с нарушением развития скелета;
раннее развитие склероза сосудов внутренних
органов, постепенное отставание в физическом и психическом развитии.
Слайд 86
Методы диагностики:
биохимический анализ крови: гиперкальциемия, азотемия, ацетонемия;
анализ мочи:
гиперкальциурия, гиперфосфатурия;
резко положительная проба по Сулковичу.
Слайд 87
Основные принципы лечения гипервитаминоза Д
Прекратить приём витамина «Д»
и препаратов кальция.
Дезинтоксикационная терапия: парентеральное введение гемодеза, 5% раствора
глюкозы реополиглюкина, альбумина, раствора Рингера.
Введение антагонистов витамина «Д»: витамины «А» и «Е».
Слайд 88
4. Гормональная терапия (преднизолон для уменьшения токсического действия
витамина «Д»).
5. Борьба с ацидозом (увлажнённый кислород, парентеральное введение
гидрокарбоната натрия).
6. Выведение препаратов кальция (препараты, связывающие кальций в кишечнике – альмагель, ксидифон, холестирамин и препараты, выводящие кальций из кишечника – трилон В).
7. Симптоматическая терапия.
Слайд 89
Сестринский процесс при нарушениях витаминного обмена
Возможные проблемы пациента:
нарушение
питания из-за нерационального вскармливания, задержки появления зубов;
риск нарушения целостности
кожи из-за гипергидроза (риск развития потницы и т.д.);
нарушение формулы сна;
высокий риск присоединения инфекций;
Слайд 90
психоэмоциональная лабильность, отставание в нервно-психическом развитии;
снижение двигательной активности
из-за гипотонии мышц;
снижение весоростовых показателей, отставание в физическом развитии;
изменение
внешнего вида из-за деформации костей скелета;
риск развития судорог, эклампсии;
дефицит внимания и общения с родителями
Слайд 91
Возможные проблемы родителей:
дефицит информации о заболевании;
дефицит знаний о
рациональном вскармливании, уходе за ребёнком;
беспокойство по поводу внешнего вида
ребёнка;
страх за ребёнка, неуверенность в благополучном исходе заболевания;
Страх передозировки витамина «Д» из за дефицита знаний правил проведения профилактики витамином «Д»;
чувство вины перед ребёнком.
Слайд 92
Сестринское вмешательство
Медсестра поликлиники:
1. Помочь родителям увидеть перспективу развития
здорового ребёнка, восполнить их дефицит знаний о причинах возникновения,
особенностях течения, профилактике, лечении и прогнозе заболевания.
Слайд 93
2. Проконсультировать родителей по вопросам организации рационального вскармливания
в соответствии с возрастом и потребностями ребёнка:
убедить мать, по
возможности максимально долго сохранить грудное вскармливание ребёнка;
при введении прикорма использовать продукты, содержащие витамин «Д» (гречневую кашу, желток яйца, сливочное и растительное масло, рыбу, икру); со второго полугодия – мясо, печёночный фарш;
Слайд 94
детям с рахитом готовить каши желательно на овощном
отваре;
при искусственном вскармливании, предпочтение отдавать адаптированным молочно-кислым смесям, при
этом учитывать дозу витамина «Д», содержащуюся в них;
максимально ограничить в пищевом рационе ребёнка цельное коровье молоко из-за высокого содержания кальция и фосфатов;
с 4-х месяцев начать вводить свежеприготовленные соки, фруктовые и овощные пюре в оптимальных количествах.
Слайд 95
3. Организовать достаточное пребывание ребёнка на свежем воздухе
в любое время года, стараться избегать прогулок под прямыми
солнечными лучами в весеннее время года, избегать ограничений в двигательной активности ребёнка.
4. Рекомендовать сон на открытых верандах (защищённых от ветра) и в тени деревьев.
Слайд 96
5. В период бодрствования стимулировать психическую и двигательную
активность ребёнка, поощрять игровую деятельность, в соответствии с возрастом
подбирать игрушки и игры.
6. Рекомендовать родителям регулярно проводить курсы лечебной гимнастики и массажа, обучить их основным приёмам в соответствии с возрастом и состоянием ребёнка.
Слайд 97
7. Обучить родителей проведению лечебных ванн с отварами
валерианы, пустырника в начальном периоде рахита и при беспокойстве
ребёнка, солёной и хвойной ванны.
8. Проконсультировать родителей по методике и технике дачи витамина «Д»: разъяснить особенности действия и применения масляных и спиртовых препаратов, научить правилам расчёта разовой и суточной дозы в каплях, предостеречь от его передозировки (использовать только специальную пипетку, правильно отсчитывать капли), витамин «Д» перед употреблением предпочтительнее разводить в грудном молоке, хранить в прохладном, защищённом от света месте.
Слайд 98
9. Помочь родителям правильно оценивать состояние ребёнка, своевременно
обращаться к врачу при появлении у него диспепсических расстройств
или изменений в поведении.
10. Убедить родителей в необходимости динамического наблюдения за ребёнком врачом-педиатром.
Слайд 99
Медсестра стационара:
Бережно выполнять все манипуляции, по возможности исключать
инвазивные вмешательства.
Независимые вмешательства:
соблюдение СЭР и правил ухода за
ребёнком;
контроль за соблюдением рационального питания ребёнка;
организация досуга ребёнка;
создание положительного эмоционального настроя;
устранение дефицита знаний родителей о заболевании.
Слайд 100
Зависимые вмешательства:
дача ребёнку лечебных доз витамина «Д» и
других лекарственных средств по назначению врача;
взаимозависимые массаж, ЛФК, лечебные
ванны.
Слайд 101
Источники информации:
Учебник Ежовой Н.В., стр 201-212.
Учебник Святкиной К.А.,
стр 39, 99-115.
Учебное пособие Севостьяновой Н.Г., стр 302-318.
Учебное пособие
Тульчинской В.Д., стр 54-66.