- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Резус-конфликт и беременность
Содержание
- 2. Определение.Rh - изосенсибилизация - одна из клинических
- 3. Определение.Пять основных факторов системы резус: D, C,
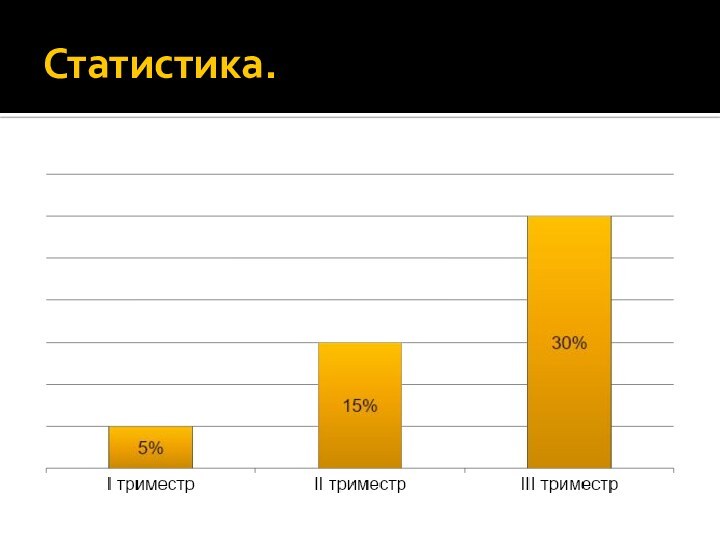
- 4. Статистика.
- 5. Этиология.искусственные аборты;самопроизвольные аборты;переливания Rh – положительной крови
- 6. Риск изоиммунизации увеличивают:отслойка плаценты;оперативные вмешательства (ручное отделение
- 7. Патогенез.Rh(-) плод + Rh(+) матьСпособствующие факторыПроникновение эритроцитов
- 8. Диагностика. 1. Определение изосенсебилизации.Анамнез (акушерский, трансфузионный, инфекционный
- 9. Диагностика. 2. Антенатальная диагностика гемолитической болезни. 1)
- 10. Диагностика. 2. Антенатальная диагностика гемолитической болезни.Кардиотокография (ХГП);Непрямая
- 11. Диагностика. 2. Антенатальная диагностика гемолитической болезни.2) Инвазивные методы.Трансабдоминальный амниоцентезКордоцентез
- 12. Тактика ведения беременности.3 диспансерные группы:1 – группа
- 13. Тактика ведения беременности. 1 группа беременных.
- 14. Rh(-) принадлежность отцаRh (+) матьДальнейшие пробы не
- 15. Тактика ведения беременности.Признаками развития сенсебилизации м.б: общая слабость,
- 16. Тактика ведения беременности. 2 группа беременных.
- 17. Тактика ведения беременности. 2 группа беременных.
- 18. Тактика ведения беременности. 3 группа беременных.В специализированном
- 19. Родоразрешение.Показания к досрочному родоразрешению при Rh-конфликте:Титр Ат
- 20. Родоразрешение.При отсутствии антител и признаков сенсибилизации досрочное
- 21. Родоразрешение.Родоразрешение путем операции кесарева сечения:тяжелая форма ГБ
- 22. Родоразрешение.2. Через естественные родовые пути:При зрелой шейке
- 23. Гемолитическая болезнь новорожденных.ГБН – заболевание, обусловленное иммунологическим
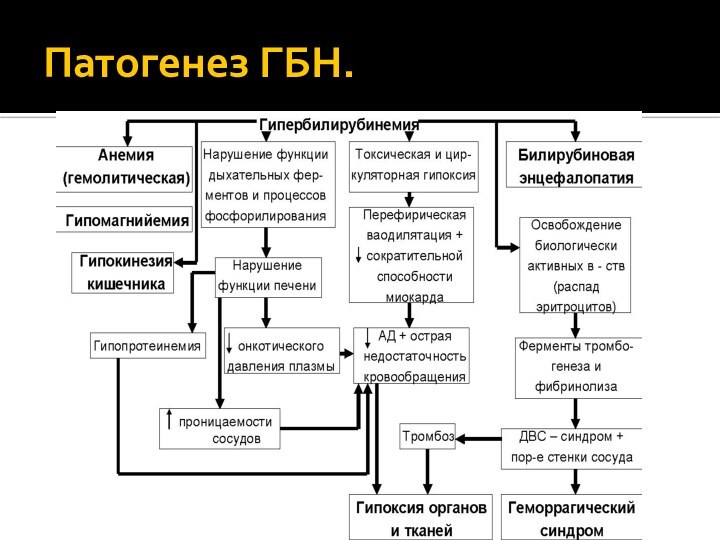
- 24. Патогенез ГБН.
- 25. Клиника.Симптомы, заставляющие заподозрить гемолитическую болезнь плода.Уровень билирубина
- 26. Классификация.По клиническим формам ГБН:Отечная форма;Желтушная форма;Анемическая форма.
- 27. Отечная форма ГБН.При рождении ребенка: резкая бледность
- 28. Желтушная форма ГБН.Признаки:при рождении, в первые сутки
- 29. Желтушная форма ГБН.Желтушность лица, затем конечностей, затем
- 30. Билирубиновая энцефалопатия. 1 фаза – б/б интоксикация.вялость
- 31. Билирубиновая энцефалопатия. 2 фаза – собственно ядерная
- 32. Билирубиновая энцефалопатия. 3 фаза – ложного благополучия.исчезновения
- 33. Анемическая форма ГБН.появляется в конце 1-й недели
- 34. Лечение ГБН. 1. Консервативное лечение.Инфузионная терапия (в
- 35. Лечение ГБН. 2. Оперативная терапия.Заменное переливание крови.
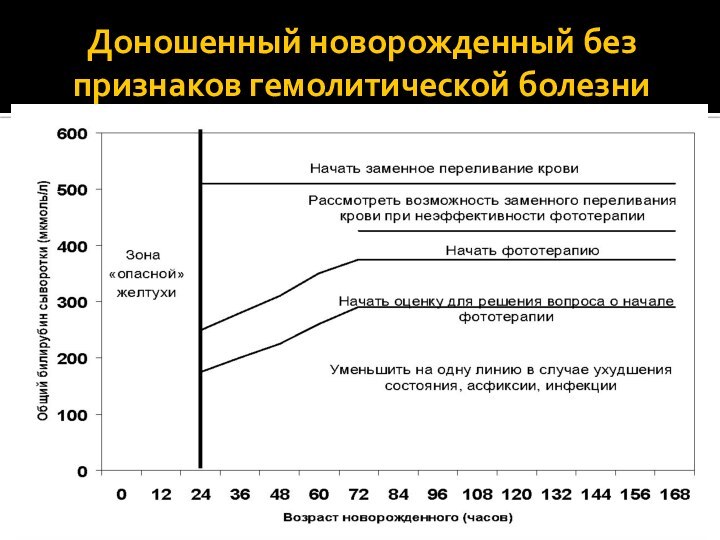
- 36. Доношенный новорожденный без признаков гемолитической болезни
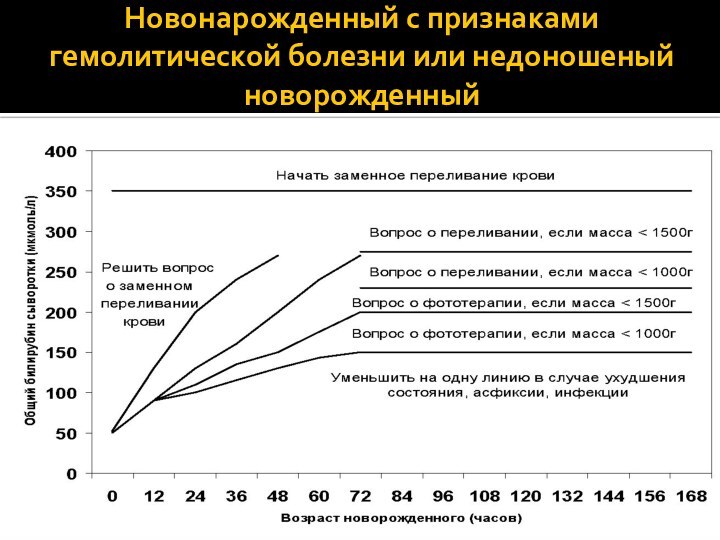
- 37. Новонарожденный с признаками гемолитической болезни или недоношеный новорожденный
- 38. Скачать презентацию
- 39. Похожие презентации






























Слайд 3
Определение.
Пять основных факторов системы резус:
D, C, c,
E, e
D-антиген – липопротеин, расположенный на внутренней поверхности
плазменной мембраны эритроцитовRh-положительные эритроциты содержат D-фактор
Rh-отрицательные эритроциты не имеют D-фактор (хотя в них есть обязательно другие антигены системы резус)
Слайд 5
Этиология.
искусственные аборты;
самопроизвольные аборты;
переливания Rh – положительной крови в
анамнезе ( в т.ч. ошибочное);
внематочная беременность;
наличие Rh – конфликта
при предыдущей беременностиотсутствие специфической профилактики резус – конфликта после предыдущей беременности;
пузырный занос.
Слайд 6
Риск изоиммунизации увеличивают:
отслойка плаценты;
оперативные вмешательства (ручное отделение плаценты,
кесарево сечение);
вирусные инфекции (герпетическая, цитомегаловирусная);
амниоцентез и биопсия хориона;
травма матери
во время беременности.
Слайд 7
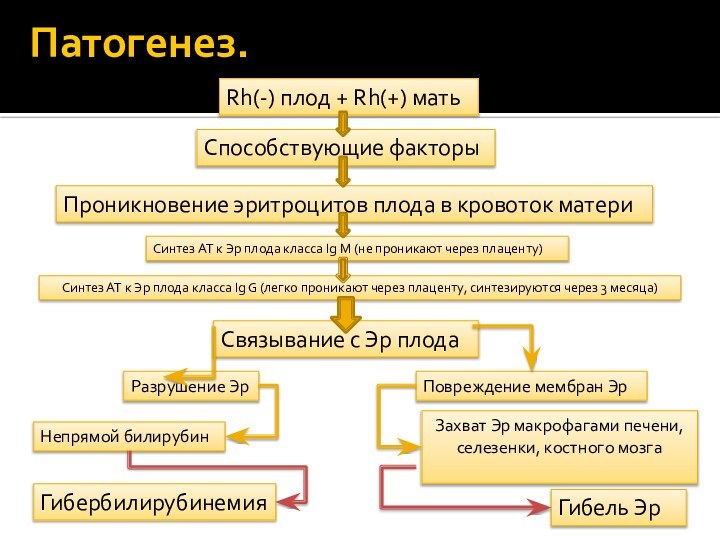
Патогенез.
Rh(-) плод + Rh(+) мать
Способствующие факторы
Проникновение эритроцитов плода
в кровоток матери
Синтез АТ к Эр плода класса Ig
M (не проникают через плаценту)Синтез АТ к Эр плода класса Ig G (легко проникают через плаценту, синтезируются через 3 месяца)
Связывание с Эр плода
Разрушение Эр
Непрямой билирубин
Гибербилирубинемия
Повреждение мембран Эр
Захват Эр макрофагами печени, селезенки, костного мозга
Гибель Эр
Слайд 8
Диагностика.
1. Определение изосенсебилизации.
Анамнез (акушерский, трансфузионный, инфекционный + обследование
определенного контингента супружеских пар;
Оценка АГ свойств крови супругов (Rh-фактор,
группа крови)Определение титра резус-АТ (1:64 - критический);
Реакция Кумбса;
Определение Rh-фактора плода по фетальному гемоглобину в кровотоке матери
Слайд 9
Диагностика.
2. Антенатальная диагностика гемолитической болезни.
1) Неинвазивные методы.
Определение
цитотоксичности АТ (ADCC-способность АТ вызывать гемолиз);
УЗИ (>20 недель):
«Поза Будды»;
Гиперплазия
плаценты;Гепато-, спленомегалия, признаки портальной гипертензии; кардиомегалия;
Гидроперикард; асцит; гидроторакс;
Гиперэхогенность кишечника (отек);
Двойной контур головки и живота и др.
Слайд 10
Диагностика.
2. Антенатальная диагностика гемолитической болезни.
Кардиотокография (ХГП);
Непрямая кардиография плода;
Фонокардиография
плода;
Опр. гормонов ФПК (плацентарный лактоген , эстрадиол , -фетопротеин
);Доплерография М-П-П кровотока
Слайд 11
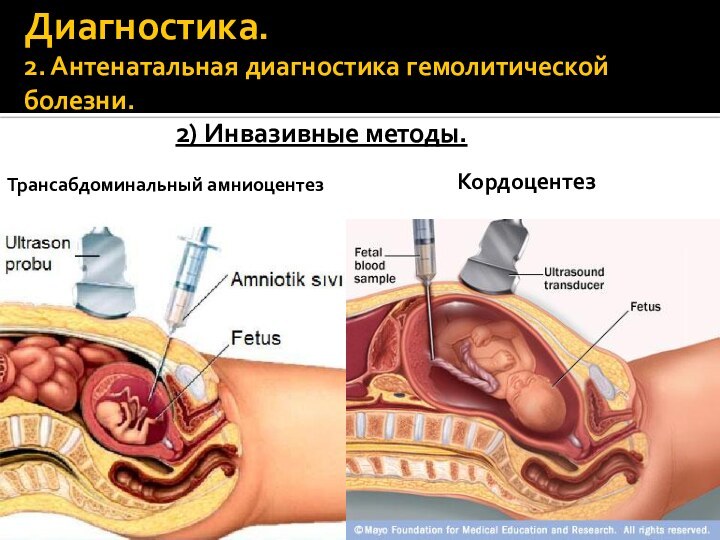
Диагностика.
2. Антенатальная диагностика гемолитической болезни.
2) Инвазивные методы.
Трансабдоминальный амниоцентез
Кордоцентез
Слайд 12
Тактика ведения беременности.
3 диспансерные группы:
1 – группа несенсибилизированных
беременных (отсутствуют антитела);
2 – группа сенсибилизированных беременных, угрожаемых по
Rh – конфликту (имеются антитела, но отсутствуют признаки ГБП);3 – беременные с установленным Rh – конфликтом (антитела + признаки ГБП);
Слайд 14
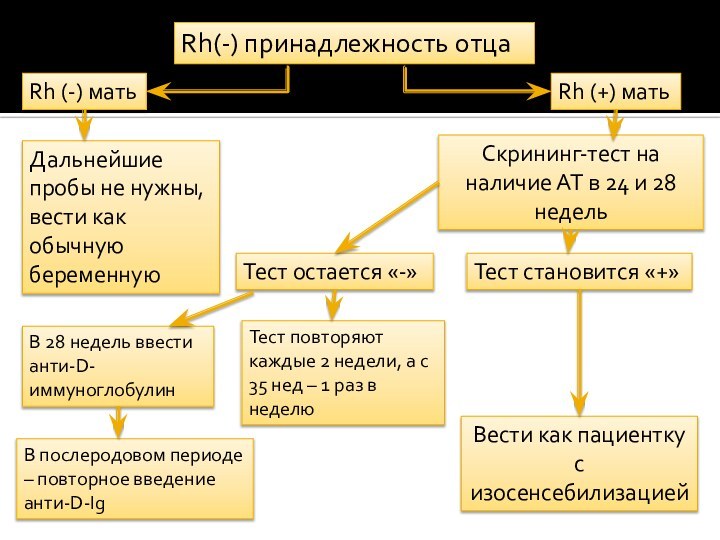
Rh(-) принадлежность отца
Rh (+) мать
Дальнейшие пробы не нужны,
вести как обычную беременную
Скрининг-тест на наличие АТ в 24
и 28 недельТест остается «-»
В 28 недель ввести анти-D-иммуноглобулин
В послеродовом периоде – повторное введение анти-D-Ig
Тест повторяют каждые 2 недели, а с 35 нед – 1 раз в неделю
Rh (-) мать
Тест становится «+»
Вести как пациентку с изосенсебилизацией
Слайд 15
Тактика ведения беременности.
Признаками развития сенсебилизации м.б:
общая слабость, головная
боль, сонливость
кратковременные обморочные состояния
судороги конечностей
появление аллергических реакций
изменение шевелений плода
наличие
анемии, гипотонии, субфебрильной температуры
Слайд 18
Тактика ведения беременности.
3 группа беременных.
В специализированном акушерском стационаре.
Плазмаферез;
Иммунокоррекция;
Профилактика
и лечение ФПН;
Рекоррегирующая терапия;
Лимфоцитотерапия;
Метод пересадки кожного лоскута мужа женщинам
с изосенсебилизацией.НЕИНВАЗИВНЫЕ МЕТОДЫ
ИНВАЗИВНЫЕ МЕТОДЫ
Внутриутробное заменное переливание крови
Слайд 19
Родоразрешение.
Показания к досрочному родоразрешению при Rh-конфликте:
Титр Ат равен
или более 1:64 (критический уровень);
Нарастание титра при повторном анализе
в 4 раза и более;ОПБ 0,35-70 и выше; концентрация билирубина в амниотической жидкости 4,7-9,5 мг/л;
УЗ признаки ГБ у плода;
Мертворождения и рождение детей с ГБ в анамнезе.
Слайд 20
Родоразрешение.
При отсутствии антител и признаков сенсибилизации досрочное родоразрешение
не показано;
Перенашивание недопустимо (оптимальный срок родоразрешения 39 – 40
недель).Наиболее целесообразно родоразрешение через естественные родовые пути;
В родах у ребенка с гемолитической болезнью – тенденция к прогрессированию внутриутробной гипоксии – комплексное ее лечение и осторожное использование утеротоников.
Слайд 21
Родоразрешение.
Родоразрешение путем операции кесарева сечения:
тяжелая форма ГБ в
сроке 34-35 недель, после предварительной профилактики синдрома дыхательных расстройств
(СДР) плода (по принятым схемам);отечная форма ГБ в любом сроке, так как донашивание приведет к гибели плода;
проведение процедуры заменного внутриутробного переливания крови.
Слайд 22
Родоразрешение.
2. Через естественные родовые пути:
При зрелой шейке матки
- проведение амниотомии.
При отсутствии готовности шейки матки –
подготовка шейки матки Pg. В родах необходимо учитывать, что гемолитическая болезнь плода часто сопровождается многоводием.
Сразу после рождения ребенка пуповину пережимают и пересекают с целью предупредить попадение Rh-Ат в кровоток новорожденного, плацентарный конец пуповины не пережимают (для снижения риска и объема фетоматеринской трансфузии).
Слайд 23
Гемолитическая болезнь новорожденных.
ГБН – заболевание, обусловленное иммунологическим конфликтом
из – за несовместимости крови матери и плода по
эритроцитарным антигенам.
Слайд 25
Клиника.
Симптомы, заставляющие заподозрить гемолитическую болезнь плода.
Уровень билирубина в
пуповинной крови более 51,3 мкмоль/л
Уровень гемоглобина после рождения менее
180 г/л и эритроцитов менее 4 × 1012Гематокрит менее 0,4
Увеличение печени, селезенки
Почасовый прирост билирубина более 6,8 мкмоль/л у доношенных и 5,1 мкмоль/л у недоношенных
Слайд 27
Отечная форма ГБН.
При рождении ребенка:
резкая бледность и
общий отек (на наружных половых органах, ногах, голове, лице);
бочкообразный живот, гепато- и спленомегалия;
асцит
гипопротеинемия ниже 40-45 г/л,
гипоальбуминемия,
тяжелая анемия,
Тромбоцитопения.
Слайд 28
Желтушная форма ГБН.
Признаки:
при рождении, в первые сутки или
на 2 – й неделе;
более 7 – 10 дней
у доношенных и 10 – 14 дней у недоношенных;Волнообразное течение;
Темп прироста НБ более 5 мкмоль/л×ч
Уровень НБ в сыворотке пуповинной крови более 60 мкмоль/л или 85 мкмоль/л в первые 12 часов жизни; 171 мкмоль/л – на 2 – е сутки, максимальный билирубин в любые последующие сутки более 205 – 222 мкмоль/л;
Максимальный уровень прямого билирубина более 25 мкмоль/л;
Слайд 29
Желтушная форма ГБН.
Желтушность лица, затем конечностей, затем –
стоп и ладоней
апельсиновый, бронзовый, лимонный и незрелого лимона (это
связано с изменением фракций билирубина). увеличение печени и селезенки, желтушное прокрашивание склер, слизистых оболочек.
синдром развития ядерной желтухи (билирубиновая энцефалопатия).
Слайд 30
Билирубиновая энцефалопатия.
1 фаза – б/б интоксикация.
вялость ребенка;
снижение мышечного
тонуса и аппетита
срыгивания, рвота, монотонный крик;
исчезновение рефлексов;
анемия
тромбоцитопения;
увеличение ретикулоцитов
более 7%, возможны эритробласты;в крови повышен преимущественно непрямой билирубин (желтушность ладоней появляется при уровне билирубина более 257 мкмоль/л)
Слайд 31
Билирубиновая энцефалопатия.
2 фаза – собственно ядерная желтуха.
спастичность, ригидность
затылочных мышц, вынужденное положение тела с опистотонусом;
«мозговой» крик;
размашистый тремор
рук;выбухание большого родничка, подергивание мышц лица или полная амимия;
судороги, исчезновение сосательного рефлекса;
симптом «заходящего» солнца, нистагм;
гипертермия;
Остановка дыхания;
брадикардия;
Слайд 32
Билирубиновая энцефалопатия.
3 фаза – ложного благополучия.
исчезновения спастичности (начиная
со 2 недели жизни);
4
фаза – формирования клинической картины. начинается в конце периода новорожденности или на 3-5 месяце жизни;
детский церебральный паралич; парезы; глухота; задержка психического развития и др.
Слайд 33
Анемическая форма ГБН.
появляется в конце 1-й недели –
начале 2-й недели
дети бледные, вялые, плохо сосут и
прибавляют массу тела увеличение размеров печени и селезенки,
в периферической крови – анемия в сочетании с нормобластозом, ретикулоцитозом
Слайд 34
Лечение ГБН.
1. Консервативное лечение.
Инфузионная терапия (в 1-е сутки
– 50 мл/кг, в последующем – по + 20
мл/кг×сут)Фототерапия (снижение токсичности билирубина за счет образования водорастворимых изомеров непрямого билирубина – циклобилирубин – люмирубин (выводится с мочой и калом));
Вещества, адсорбирующие билирубин в кишечнике: холестирамин 0,5г 4 р/сут 5 – 7 дней; агар – агар 0,5 г 3 р/сут 5 дней; активированный уголь.
Увеличение оттока желчи (10% р-р MgSO4, аллохол).
Метаболическая терапия (кокарбоксилаза 8 мг/кг; рибоксин 0,3 – 0,5 мл; пиполфен, липоевая кислота (0,3 – 0,5 мл), липостабил 0,5 мл/кг).
Слайд 35
Лечение ГБН.
2. Оперативная терапия.
Заменное переливание крови.
Наиболее эффективно
- в первые 6 - 9 часов.
показано в случаях:
-
Появление первых симптомов билирубиновой энцефалопатии;- Неэффективность фототерапии.
ЗПК проводится, в основном, у новорожденных с гемолитической болезнью с тяжелым течением.