- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Тыныс тұншықпасы туралы түсінік
Содержание
- 2. Жоспар АнықтамаЭтиологияПатогенезПатоморфологиясыКлассификациясыКлиникасы және клиникалық варианттарыҚосымша тексеруДаму барысыІріктеу диагнозыЕміАсқынуларыБолжамыАлдын алу
- 3. Тыныс тұншықпасы (ТТ) Халықаралық анықтау
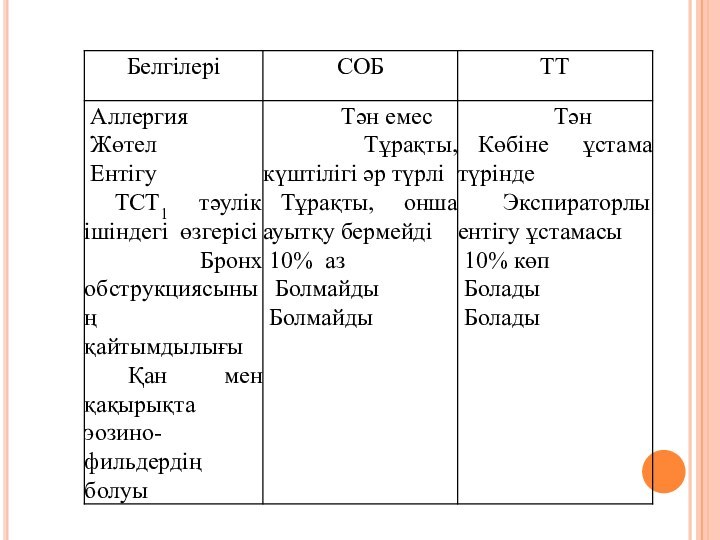
- 4. Этиологиясы Тыныс тұншықпасының себептері дәл белгілі емес.
- 5. ПатогенезіТыныс тұншықпасы патогенезінің негізі – иммундық (аллергиялық)
- 6. Қабыну нәтижесінде қалыптасатын гиперреактивтілік бронх бұтасының үстеме
- 7. ПатоморфологиясыБронх ішінде кілегейлі тығындар болатындықтан альвеолалар басылмайды,
- 8. Классификациясы. ДДҰ (1992 ж) тыныс тұншықпасының төмендегідей
- 9. Жедел ауыр тұншықпа Келтірілген классификация
- 10. 1.ТТ-ң даму фазалары: Қайталау фазасыТұрақсыз реакция
- 11. Клиникасы. Тыныс тұншықпасының басты клиникалық белгісі қайтымды
- 12. Ұстама шегіне жеткен кезде кеуде үстінде
- 13. Қосымша тексерулер: аурудың ауырлық дәрежесін анықтау және
- 14. ТТ-да қолданылатын иммунологиялық зерттеулерге Jg E анықтау,
- 15. ТТ-ң клиникалық варианттары. Атопиялық вариант ауру адамдардың
- 16. Күш түсу тұншықпасы. Жас адамдарда кездеседі. Тұншықпа
- 17. Холинергиялық вариант вегетативтік нерв жүйесінің парасимпатикалық бөлімінің
- 18. Даму барысы. Ауырлық дәрежесіне қарай ТТ-ң 4
- 19. Тұншықпа күй (астмалық статус) – науқас адамда
- 20. тұншықпа күйдің 3 сатысы болады.
- 21. Диагнозын қою және екшеу-іріктеу диагнозы. Тыныс тұншықпасының
- 22. Тыныс тұншықпасын клиникасында бронхоспастикалық немесе бронх
- 24. Квинке ісігі. Тұншығу көмей ісінгенде болады.
- 25. Трахеяға бөгде денелердің түсуі (аспирациясы) аралас ентігумен,
- 26. Чердж-Стросс синдромы – түйінді париартерииттің тұншықпалы варианты
- 27. Клиникалық диагнозды тұжырымдауда ескеру керек:аурудың клиникалық
- 28. Емдеудің негізгі әдістері:1. Этиотропты ем:
- 29. 4. Жалпы әлдендіру емі (витаминдер, микроэлементтер)5. Дәрілік
- 30. Глюкокортикостероидтар тыныс тұншықпасын емдегенде қабынуға қарсы
- 31. Антигистаминдік препараттар тыныс тұншықпасы өкпеден тыс аллергия
- 33. Тұншықпа күйді (астматикалық статусты ) емдеу.
- 34. Асқынулары. ТТ-ң асқынуларына тұншықпа күй, пневмоторакс, пневмомедиастенум,
- 35. Скачать презентацию
- 36. Похожие презентации
Жоспар АнықтамаЭтиологияПатогенезПатоморфологиясыКлассификациясыКлиникасы және клиникалық варианттарыҚосымша тексеруДаму барысыІріктеу диагнозыЕміАсқынуларыБолжамыАлдын алу

































Слайд 2
Жоспар
Анықтама
Этиология
Патогенез
Патоморфологиясы
Классификациясы
Клиникасы және клиникалық варианттары
Қосымша тексеру
Даму барысы
Іріктеу диагнозы
Емі
Асқынулары
Болжамы
Алдын алу
Слайд 4
Этиологиясы
Тыныс тұншықпасының себептері дәл белгілі емес. Бірақ
тыныс тұншықпасына қатысы бар көптеген факторлар бар, олар қатерлі
факторлар деп аталады. Төмендегідей қатерлі факторларды ажыратады:1. Жағдай жасайтын факторлар: атопия және тұқым қуалайтын бейімділік.
2. Себеп факторлар (индукторлар):
а) инфекциялық емес атопиялық аллергендер. Шөптердің маусымдық тозаңдары, тұрмыстық, өндірістік аллергендер;
- дәрілік аллергендер антибиотиктер;
- төсек-орын кенелерінің, жануарлардың (мысық, ит), зеңдердің және ашытқы саңырауқұлақтардың аллергендері;
- тағам аллергендері (балық, жұмыртқа, сүт, жаңғақтар), тамақ қоспалары, бояулар, консерванттар, көмірқышқылды газ.
б) төменгі тыныс жолдарының инфекциясы;
в) механикалық және химиялық факторлар – поллютанттар, ирританттар (металл, ағаш, силикат, мақта шаңдары және басқа шаңдар), тітіркендіретін заттардың булары, сигарета түтіні, өндірістік аэрозольдар;
г) климат, физикалық және метеорологиялық факторлар (ортаның температурасы, ылғалдылық, сыз, барометриялық қысым мен магнит кеңістігінің тербелісі);
д) нервті-психикалық және стрестік әсерлер, денеге күш түсу.
3. Ауырлата түсіретін факторлар: туғанда нәресте салмағының аз болуы, респираторлық вирустық инфекция, аэрополлютанттар (күкірттің қос тотығы, озон, азот тотығы, көміртегінің тотығы және қос тотығы, формальдегид), активті және пассивті шылым шегу;
4. Триггерлер (түрткілер): салқын ауа, денеге күш түсуі, тітіркендіргіш аэрозольдар, эмоция және басқалары.
Слайд 5
Патогенезі
Тыныс тұншықпасы патогенезінің негізі – иммундық (аллергиялық) және
иммундық емес реакциялардың нәтижесі ретінде бронхтар қабырғасының жайылмалы қабынуы.
Аллергиялық реакциялардың ішіндегі ең маңыздысы - бірінші типті (реагендік немесе Jg E – ортақтасқан) реакция. Тағамдық және дәрілік аллергияның патогенезіне аллергиялық реакцияның үшінші типі (иммунокомплексті реакция) араласуы мүмкін.Иммундық емес зақымдаушы реакциялар мес клеткаларының бейспецификалық белсенділігін тудыруға қабілетті әртүрлі факторлардың әсерінен бой көрсетеді. Мұндай факторларға салқын ауа, қабынуға қарсы бейстероидтық дәрілер және басқалары жатады.
Иммундық та, иммундық емес те реакцияның нәтижесінде қабынудың бірінші ретті клеткаларынан (мес клеткалары, эпителий клеткалары, макрофагтар) және екінші ретті клеткаларынан (эозинофильдер, нейтрофильдер, макрофагтар және тромбоциттер) қабыну медиаторлары (гистамин, простагландиндер, лейкотриендер, серотонин және басқалары) бөлінеді. Қабыну клеткалары мен олардың медиаторлары бронх қабырғасының қабынуын тудырады. Бронх қабырғасында пайда болған ерекше қабыну процесі бронхтардың гиперреактивтілігі мен бронх обструкциясын тудырады.
Слайд 6 Қабыну нәтижесінде қалыптасатын гиперреактивтілік бронх бұтасының үстеме жауабы
болып табылады, оның нәтижесінде әр түрлі эндогендік және экзогендік
түрткілердің әсеріне жауап ретінде бронхтар өте жеңіл және өте күшті жиырылатын болады. Аталған түрткілерге жататындар: ацетилхолин, метахолин, гистамин, денеге түсетін күш, салқын ауа, химиялық заттар және басқалар.Қабыну процесі бронх обструкциясының 4 типін қалыптастырады: жедел, жеделше (қатқыл), созылмалы және қайтымсыз. Обструкцияның жедел типі әр түрлі түрткіге (аллергендер, денеге түсетін күш, салқын ауа, булар, химикаттар, жылау, күлу және басқалары) болатын бронхтық гиперреактивтілігінің нәтижесінде пайда болады. Жедел типті обструкцияны бронхоспазм тудырады және оны қысқа әсерлі β2 – агонистер көмегі-мен тоқтатуға болады. Обстукцияның жеделше түрі бронхтың кілегей қабығының ісінгені-нен пайда болады, оның бронхоспазммен қоса кездесуі мүмкін, аллергенмен жанасқаннан 6-24 сағат кейін дамиды және кеш тұншықпа реакциясына жатады. Ең тиімді емі – глюкокортикоидтармен емдеу. Обструкцияның созылмалы түрі ұсақ бронхтардың тұтқұр қақырықпен бітелуінен туындайды. Емге тез көнбейді, оның бетін қайыру үшін бірнеше апта қажет. Обструкцияның қайтымсыз түрі бронх қабырғасы склерозданғанда пайда болады, қабынуға қарсы ем шамалы көмектеседі, көбіне стериодтық төзімділік қалыптасады.
Бронхтардың гиперреактивтілігі мен бронх обструкциясы клиникалық бронх обструкциясы синдромын тудырады. Бұл синдромның басты белгілері – тыныс алудағы қолайсыздық (дискомфорт), экспираторлы ентігу, тұншықпа ұстамасы, сыртқы тыныс-таудың ұзаруы, сыртқа тыныстау кезінде басым естілетін ысқырықты сырылдар.
Слайд 7
Патоморфологиясы
Бронх ішінде кілегейлі тығындар болатындықтан альвеолалар басылмайды, сондықтан
өкпелер қампиып үлкейген, кеуде қуысын толық толтырып тұрады, өкпе
массасы қалыпты күйде. Қою тұтқыр қақырық көп болады. Тұншықпа күйі (астматикалық статус) шегіне жеткен кезде орташа және ұсақ бронхтар тұтқыр қақырық тығынымен бітеледі, ол тығынның құрамына кілегейдің, сарысулық протеиннің, қабыну клеткаларының, сылынған эпителий клеткаларының қоспасы кіреді. Бронх бұтасының бойында төсеніш мембрана қалыңдағаны, бронх қабырғасының салалы бұлшық етінің гипертрофиясы, кілегей қабығы асты қабат бездерінің (бокал тәрізді клеткалардың) гиперплазиясы, бронх қабырғасының эозинофильдерден, мес клеткаларынан және лимфоциттерден тұратын инфильтрациясы, субэпителиальды фиброз анықталады.Слайд 8 Классификациясы. ДДҰ (1992 ж) тыныс тұншықпасының төмендегідей классифика-циясын
бекітті (ХАК-10):
J.45. Тыныс тұншықпасы.
J.45.0. Аллергия басым тұншықпа, оның құрамы:
Аллергиялық бронхитАллергиялық ринит пен тұншықпа
Атопиялық тұншықпа
Экзогендік аллергиялық тұншықпа
Пішендік қызба
J.45.1. Аллергиялық емес тұншықпа
Идиосинкразиялық тұншықпа
Эндогендік аллергиялық емес тұншықпа
J.45.8. Аралас тұншықпа
J.45.9. Анықталмаған тұншықпа
Тұншықпалы бронхит
Кеш пайда болған тұншықпа
J.46. Тұншықпа күйі (астмалық статус)
Слайд 9
Жедел ауыр тұншықпа
Келтірілген классификация клиникада
қолдануға қолайсыз, онда ең тиімді ем қолдануға қажет аурудың
жеке ерекшеліктері еске алынған. Россия пульмонологтарының 4-ші ұлттық конгресінің ұсынысын және ДДҰ ұсынған ауру ауырытпалығының классификациясын ескере отырып, кей авторлар практикалық жұмыста төмендегідей классификацияны қолдануды ұсынады:1. Тыныс тұншықпасының түрі:
1.1. Экзогендік ТТ (аллергиялық, атопиялық, инфекциялы-аллергиялық, иммунологиялық).
1.2. Эндогендік ТТ (аллергиялық емес, атопиялық емес, инфекциялы-аллергиялық емес, иммунологиялық емес).
2. Даму барысының ауырлығы (сатылары):
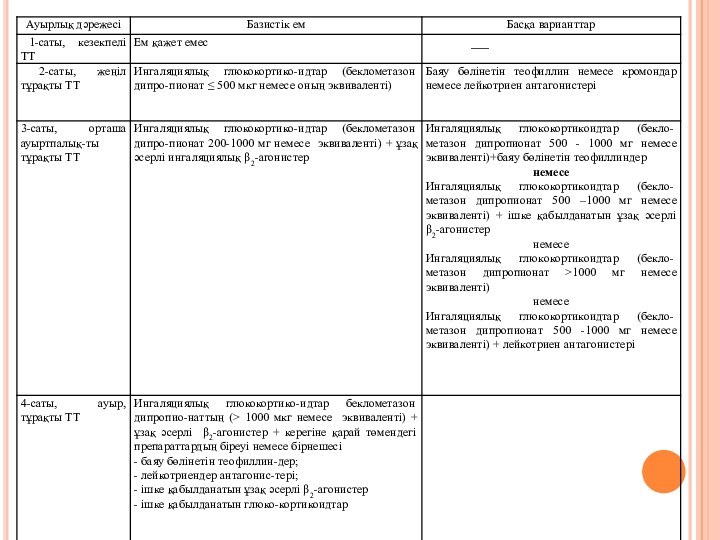
І сатысы – кезекпелі ұстама: белгілері апта ішінде бір реттен сирек кездеседі, аурудың қайталау мерзімі қысқа (бірнеше сағаттан бірнеше күнге дейін); түнгі белгілері айына 2 рет немесе одан да сирек, қайталау аралықтарында аурудың белгілері болмайды, өкпенің қызметі қалыпты күйде, ТСТ1 (СТЖ) ≥ 80 % тиісті мөлшердің, тәулік ішіндегі тербелісі 20%.
ІІ сатысы – жеңіл тұрақты тұншықпа: ауру белгілері аптасына 1 рет немесе одан жиі, бірақ күнге 1 реттен сирек кездеседі, аурудың қайталауы науқас адамның белсенділігі мен ұйқысын бұзады; түнгі белгілер айына 2 реттен жиі кездеседі; ТСТ1, (СТЖ) ≥ 80% тиісті мөлшердің, тәулік ішіндегі тербелісі < 20-30%.
ІІІ сатысы – орташа ауыртпалықты тұрақты тұншықпа: ауру белгілері күнде кездеседі, аурудың қайталауы науқастың белсенділігі мен ұйқысын бұзады; түнгі белгілер 1 реттен жиі кездеседі; күнде қысқа әсерлі β2-агонист препаттарын қабылдау керек; ТСТ1 (СТЖ) тиісті мөлшердің 60%-нен - 80%-не дейін, тәуліктік тербелісі >30%.
ІV сатысы – ауыр тұрақты тұншықпа: белгілері тұрақты, жиі қайталайды, түнгі белгілер жиі болады, дене қызметі шектелген. ТСТ1 (СТЖ) тиісті мөлшері ≤ 60%, тәуліктік тербелісі >30%.
Слайд 10
1.ТТ-ң даму фазалары:
Қайталау фазасы
Тұрақсыз реакция фазасы
Тұрақты
реакция фазасы – аурудың белгілері: кем дегенде 2 жыл
бойы болмайды.Асқынулары:
Тұншықпа күйі
Спонтанды пневмоторакс
Пневмомедиастинум
Беттолепсия (жөтел ұстамасы кезінде болатын мидың өткінші гипоксемиясына байланысты қысқа мерзімді естен тану)
Қазіргі кезде ТТ-ң көрсетілгендерден басқа төмендегідей клиникалық түрлерін ажыратады: атопиялық ТТ, инфекциялық ТТ, аспириндік ТТ, күш түсу ТТ, кәсіби ТТ. Аурудың әр түрлі варианты бір адамда қоса кездесуі мүмкін.
Слайд 11 Клиникасы. Тыныс тұншықпасының басты клиникалық белгісі қайтымды обстукцияның
(бронхоспазм, бронх қабырғасының кілегей қабығының ісінуі және бронх кілегейінің
гиперсекрециясы) салдарынан туындайтын тұншықпа ұстамасы. Тұншықпа ұстамасының даму барысында жаршылар кезеңін, тұншықпа кезеңін және қайта даму кезеңін ажыратады.Жаршылар кезеңі кезінде түшкіру, мұрыннан су ағу, ұстама тәрізді жөтел, қақырықтың қиын бөлінуі, жалпы қозу күйі, салқын тер бөлу байқалады. Жаршылар кезеңі бірнеше секундтан бірнеше күнге созылады, бұл кезеннің болмауы да мүмкін. Тұншықпа ұстамасы ұстамалы ентігу және тынысты сыртқа шығарудың қиындауымен сипатталады.
Тұншықпа күйіне қоса кеудені қысу сезімі, тынысты сыртқа қиналып шығару, жөтел, ысылдап дем алу болады. Қақырық қиын бөлінеді, ысылдаған тыныс алыстан естіледі.
Науқас адам төсекте ортопноэ қалпында болады: ауру адам қолдарын тіреп, алға қарай еңкейіп отырады, ауру адамның иықтары аздап көтерілген және орталыққа қарай құрысқан, ауру адам қолдарына асылып тұрған сияқты болып көрінеді. Науқастың жалпы күйі ауыр. Беті қуқыл тартқан, ісінген, бетті салқын тер басқан, жайылмалы цианоз көрінеді. Адам жүзінде үрей болады.
Науқастың кеуде торы демді барынша ішке алған сияқты күйде болады. Тыныс алуға көмекші тыныс бұлшық еттері қатысады. Көбіне тыныс баяулаған, тахипноэ де болу мүмкін.
Слайд 12 Ұстама шегіне жеткен кезде кеуде үстінде перкуссиялық
қорап дыбысы немесе қорап дыбысының реңі бар өкпе дыбысы
анықталады. Өкпелердің шектері жоғары және төмен қарай кеңіген, өкпенің төменгі шетінің экскурсиясы шектелген. Аускультация кезінде ұзарған сыртқа тыныстау, тыныс алудың екі фазасында да, көбіне сыртқа тыныстау фазасында құрғақ, ысылдаған сырылдар естіледі.Жүрек – тамыр жүйесі жағынан жүректің абсолютті және шартты тұйық дыбысының ауданы азайған (өкпенің қампаюы), өкпенің қампаюы мен сырылдардың салдарынан жүрек тондары айқын естілмейді, өкпе артериясының үстінде ІІ тонның акценті, систолалық артериялық қан қысымының төмендегені анықталады.
Ұстаманың кері даму кезеңі түссіз, шыны түріне ұқсас қақырық бөлінуінен, ұстамалы ентігудің азаюынан басталады және аурудың барлық белгілері біртіндеп жойылып кетеді.
Слайд 13 Қосымша тексерулер: аурудың ауырлық дәрежесін анықтау және жасалған
емнің нәтижесіне баға беру үшін төмендегідей тексерулер жүргізіледі:
1) сыртқы тыныс қызметін зерттеу2) қан мен қақырықтың жалпы клиникалық анализі
3) иммунологиялық зерттеулер
4) рентгенологиялық тексеру
5) бронхоскопия
6) ЭКГ
Сыртқы тыныс қызметін зерттегенде (спирография, пневмотахография, пик-флоуметрия), тыныс тұншықпасында сыртқы тыныс функциясының обструктивті өзгергені анықталады
Қақырықта эозинофилдің көп мөлшері, Шарко-Лейден кристалдары және Куршман спиральдары табылады.
Слайд 14 ТТ-да қолданылатын иммунологиялық зерттеулерге Jg E анықтау, тері-аллергия
сынамасын қою және түрткі аллергиялық тесті қою жатады.
Jg E радиоиммуносорбенттік тестінің көмегімен анықтайды. Сау адамдағы Jg E мөлшері 100хБ/мл деңгейіне дейінгі мөлшерде. ТТ-мен ауыратын адамдарда Jg E көбеюі ауру дамуының атопиялық генезін көрсетеді.Тері-аллергиялық сынамалар (аппликациялық, скарификациялық және аллергенді тері ішіне егу сынамалары) ауру себебі болуы мүмкін деген аллергендермен аурудың саябыр кезінде (ремиссия) қойылады. Аллергиялық реакцияның айқындық дәрежесін 0 мен 4+ аралығындағы баллмен өлшейді. Ол әдетте тиісті аллерген тудырған клиникалық симптоматикаға сәйкес болып келеді.
Түрткі тестілер (ингаляциялық, назальдық) мүмкін аллергендермен аурудың саябыр кезінде арнайы мамандандырылған стационар жағдайында үлкен сақтықпен іске асырылады, себебі бұл тестілер тыныс тұншықпасының ауыр ұстамасын тудырулары мүмкін .
Рентгенологиялық тексерулер. Ауыр қайталауларда және тұншықпа күйде өкпелердің ауамен үстем толу белгілері (өкпе қимылының шектелуі, диафрагма күмбезінің төмен тұруы және жадағайлануы, өкпе алаңдары ұзындығының өсуі, ретростернальдық және ретрокар-диальдық кеңістіктердің кеңуі, жүректің тік қалпы және басқалар) және өкпенің қосалқы ауруларының белгілері болады.
Бронхоскопия бронх обстуркциясы синдромының басқа себептерін жоққа шығару үшін қолданылады.
ЭКГ. Өкпе-текті жүрек (жедел немесе созылмалы) синдромы қалыптасқанда оң жақ қарынша мен оң жақ жүрекшенің гипертрофия белгілері, оларға күш түсу белгілері және Гис будасының оң жақ сабағы бойында өткізгіштіктің бұзылу белгілері табылады.
Слайд 15
ТТ-ң клиникалық варианттары.
Атопиялық вариант ауру адамдардың инфекциялық
емес аллергендер әсерінен сенсибилизациялануынан туындайды. Бұл вариантқа аллерген болуы,
аурудың аллергенмен жанасқанынан кейін қайталауы, аллергологиялық қабынудың қөптеген белгілерінің болуы, мұрын, көз, тыныс жолдарының кілегей қабығының, сонымен қатар терінің зақымдануы тән. Оң мәнді тері сынамалары, оң мәнді түрткі сынамалар, қанда Jg E деңгейінің көтерілгені табылады. Қанда эозинофилия, қақырықта Куршман спиральдары (кілегей элементері), Шарко–Лейден кристалдары (эозинофильдер ыдырауының өнімдері), эозинофильдердің көп мөлшері анықталады.Инфекцияға тәуелді вариант. Аурудың басының немесе оның қайталауының бронхтардың және мұрын-жұтқыншақ аймағының жедел инфекция ауруымен немесе созылмалы инфекция ауруының қайталауымен байланысы болады. Осы аурулардың белгілері табылады. Бұл науқастарда тұншықпа ұстамасы жеңілдеу болады, ұзаққа созылады, β-адреномиметиктер әлсіз көмектеседі.
Аспириндік ТТ-сы. Симптомдардың триадасы болады: тұншықпа ұстамасы, қайталамалы полипозды риносинусит және ацетилсалицил қышқылын және оған әсері жағынан жақын дәрілерді (анальгин, бейстероидтық қабынуға қарсы препараттар) көтере алмаушылық. Тұншықпа ұстамасы тамаққа құрамында өсімдіктік салицилаттар бар тағамдарды (алма, өрік, таңқурай, қарлыған, бүлдірген және басқалары) қолданғанда да пайда болады. Диагнозын қою мақсатында мамандандырылған бөлімшелерде ацетилсалицил қышқылын қолданып түрткі сынама қойылады.
Слайд 16 Күш түсу тұншықпасы. Жас адамдарда кездеседі. Тұншықпа тез
жүрген кезде, жүгіріс кезінде, күлген кезде көрініс береді. Диагноз
қою критериі - тұншықпа ұстамасын денеге күш түсіру арқылы тудыру. Ұстама күш түскеннен 10 минут кейін пайда болады. Күш түсу ұстамасы таза күйінде сирек кездеседі, көбіне аурудың басқа варианттарымен қоса кездеседі.Дисгормональдық (гормонға тәуелділік) варианты. Аурудың бұл вариантында науқас глюкокортикостероидтарды қабылдауға тәуелді болады. Кушингоидизм белгілері (АГ, гастродуоденальдық жара, остеопороз, стриялар, толған айға ұқсас бет және басқалары) анықталады. Гормонға тәуелдік глюкокортикоидтық жетіспеушілік (бүйрек безінің жетіспеу-шілігі, бүйрек безі емес жетіспеушілік) және кортикоидтарға төзімділік салдарынан қалыптасуы мүмкін. ТТ-ың гормонға тәуелді варианттарының диагнозы қою үшін: 11-ОКС және/немесе кортизолдың қан плазмасындағы жиынтық деңгейін, 17-ОКС және кетостероидтардың несептегі деңгейін, кортикостероидтардың тәуліктік клиренсін анықтау керек: дексаметозон тестісін қою керек.
ТТ-ң дизовариальдық вариантының диагнозын аурудың қайталауы етеккір циклының белгілі бір фазасына, көбіне етеккір келер кезеңнің алдында болатынына қарап және ауру белгілеріне қоса етеккір алды симптомдардың (бас сақинасы, қөңіл-күйдің өзгеруі, бет пен аяқ-қолдың іспектенуі) болатынына қарап қояды. Ауру ауыр дамуымен және жағымсыз болжаммен сипатталады.
Адренергиялық дисбаланс аурудың даму барысының тереңдей түсуімен және тұншықпа ұстамасының адреномиметиктерді еккеннен кейін немесе ингаляция жасағаннан кейін туындауымен сипатталады. Себептеріне адреномиметиктер дозасының асып кетуі, тыныс мүшелерінің жедел вирустық немесе бактериялық инфекциясы жатады. β-адреномиметик-тер қолданып орындалған сынамада бронходилататор ингаляциясына жауап реакция азайған немесе парадоксальды реакция (β-адреномиметик ингаляциясынан кейін обструкцияның 20% жоғары тереңдей түсуі ) байқалады.
Слайд 17 Холинергиялық вариант вегетативтік нерв жүйесінің парасимпатикалық бөлімінің белсенділігінің
артуына байланысты көрініс береді, көбіне жасы егде адамдарда кездеседі.
Жетекші белгісі – күш түскенде және тыныш күйде болатын ентігу. Одан басқа көлемді және көпіршікті қақырық бөлу және ваготонияның басқа белгілерінің (тершеңдік, алақан-ның тершеңдігі, синустық брадикардия, артериялық гипотония) болуымен сипатталады. Ұстама М-холиноблокаторлар көмегімен жеңіл тоқтайды. Қанда холинэстераза белсенділігі-нің төмендегені және ацетилхолин деңгейінің өскені анықталады.ТТ-ң нервті-психикалық вариантының диагнозын нервті-психикалық факторлардың тұншықпа белгілерінің пайда болуына түрткі болуына және олардың осы белгілердің тұрақтауына әсерін тигізгеніне қарап қояды. ТТ-ң бұл варианты науқас адамның қоршаған орта жағдайына бейімделуінің бір ерекше түрі болып табылады. Бұл жағдайда ТТ-ң симптомдары кейбір тұрмыс мәселелерін шешу үшін қолданылады.
ТТ-ң аутоиммундық варианты науқас адамда өкпе тінінің антигендеріне сенсибилизация қалыптасқанда бой көрсетеді, сирек кездеседі (барлық жағдайдың 0,5-1%), аурудың ауыр үздіксіз дамуымен, науқас адамда гормонға тәуелділік қалыптасуымен, өкпе тініне қарсы антиденелердің табылуымен, АИК концентрацияның көбеюімен және қан сарысуындағы қышқылды фосфатаза белсенділігінің артуымен сипатталады.
Слайд 18 Даму барысы. Ауырлық дәрежесіне қарай ТТ-ң 4 сатысын
ажыратады (“Класси-фикациясын” қараңыз). Кей авторлар ТТ дамуының 3 сатысын
ажыратады, алдағы келтірілген классификациядағы аурудың алғашқы екі сатысы қосылып, аурудың жеңіл сатысы, қалған екі саты (ІІІ-ІV сатылары) сәйкестелгеніне қарай орташа ауыртпалықты саты және ауыр сатысы болып бөлінеді. Тыныс тұншықпасының ауырлық дәрежесін анықтаудың маңызы – емді осы ауырлық дәрежесіне қарап іске асырады.Слайд 19 Тұншықпа күй (астмалық статус) – науқас адамда бұрын
болмаған тұншығу ұстамасының өте ауыр түрі және аурудың бұрын
қолданылып жүрген бронхолитиктер әсеріне көнбейтін ауыр өршуі (қайталануы).Тұншықпа күй дамуының себептері:
Тұрақты медициналық көмек алу мүмкіншілігінің жоқтығы.
Симпатомиметиктер мен кортикостероидтарды ешқандай бақылаусыз қабылдау; ұзақ уақыт алып жүрген гормондық препараттарды қабылдауды қүрт тоқтату.
Науқас адамның көтере алмайтын дәрілерді (ҚҚБП, антибиотиктер т.б.) қабылдауы.
Себеп аллергендердің (шаң, тамақ аллергендері) және бейспецификалық факторлар-дың (денеге күш түсу, салқын ауа) төтенше әсер етуі.
Нервті-психикалық стресс.
Бронх-өкпе мүшелерінің созылмалы қабыну ауруларының қайталауы немесе олардың жедел қабынуы.
Тұншықпа күйдің екі вариантын ажыратады:
Анафилаксиялық вариант – лезде болатын аллергиялық реакция түрінде, әр түрлі экзогендік әсерлер тудыратын бронхоспазм нәтижесінде бой көрсетеді.
Метаболизмдік вариант: аллергиялық реакциялардың (тұншықпаның қайталауын тудыратын) нәтижесінде пайда болатын метаболиттердің және науқас адамның шамадан тыс қабылдаған бронхолитиктердің метаболиттерінің организмде біртіндеп жиналғанынан туындайды.
Анафилаксиялық тұншықпа күйде бронх обструкциясы өте тез дамиды, кейде бронх тарамдарын лезде түгел қамтиды.
Слайд 20
тұншықпа күйдің 3 сатысы болады.
І
сатысы – симпатомиметиктерге резистенттік (төзімділік) сатысы. Селективті
β-адреномиметиктерге көнбейтін немесе олардың әсерінен ауырлай түсетін үдемелі тұншықпа көрініс беруімен сипатталады. Қақырық бөлу нашарлайды. Науқасты тексеріп қараған кезде тыныс тұншықпасының ұстамасындағыдай симптоматика болады, тек одан айырмашылығы ол бронхоспазмолитиктер әсеріне көнбейді. Тахикардия, жиі қан қысымының көтерілуі байқалады. Орташа дәрежелі артериялық гипоксемия (рО2 с.б. 60-70 мм), нормо- немесе гипокапния (рО2 < с.б. 35 мм) анықталады.ІІ сатысы – мылқау (дыбыссыз) өкпе сатысы, науқас адамның ауыр күйімен сипатталады. Тері жамылғысы қуқыл-сұрғылт түсті, ауыр ентігу байқалады. Тыныс тайыз және жиілеген. Бронхтардың толық обтурациясының нәтижесінде өкпенің желденбейтін бөліктері пайда болады, тыңдаған кезде бұл бөліктердің үстінде тыныс шулары естілмейді – «мылқау өкпе» анықталады. Пульс жиілеген, толықтығы азайған, аритмия, артериялық қан қысымы төмендеген. Науқастың селқос күйі қозу күйімен алмасып тұрады. Ауыр гипоксемия (рО2 с.б 50-60 мм), үдемелі гиперкапния (рСО2 с.б. 50-70 мм), ацидоз анықталады. Ацидоз және аллергиялық реакциялардың әр түрлі медиаторларының әсерінен тамырішілік қан ұю дамиды. Тездетіп және күш салып тыныс алудың және малшынып терлеудің салдарынан организм сұйықтық жоғалтып, гиповолемия бой көрсетеді.
ІІІ сатысы – гиперкапниялық ацидоздық кома сатысы, артериялық гипоксияның, гиперкапнияның және ацидоздың нәтижесінде дамиды. Науқас адамда алғашында дезориентация (бағыттан адасу) және санасының күңгірттенуі болады. Кейін науқас санасынан айырылады. Церебральдық және неврологиялық бұзылыстар пайда болады. Тахипноэ, ауыр цианоз, жиі коллапс болады. Өте ауыр гипоксемия (рО2 с.б. 40-50 мм), өте айқын гиперкапния (рСО2 с.б. 80-90 мм) анықталады. Тұншықпа күй шыңына жеткен кезде болатын өлім жиілігі 5-20% құрайды.
Слайд 21 Диагнозын қою және екшеу-іріктеу диагнозы. Тыныс тұншықпасының диагнозын
қою критерийлері негізгі және қосымша критерийлер болып екіге бөлінеді.
Негізгі критерийлерге жататындары:Тұншықпа ұстамасы және олардың баламасы (эквиваленті).
Қайтымды обструкцияның болуы (сыртқы тынысты зерттеу мәліметтері).
Бронхоспастикалық немесе бронх обструкциясы синдромы болатын аурулардың болмауы.
Қан мен қақырықта эозинофильдердің болуы.
Қосымша критерийлерге жататындар:
1. Клиникалық-аллергиялық анамнез.
2. Иммунологиялық зерттеулердің нәтижелері:
а) қан сарысуында Ig E анықтау;
б) тері сынамалары;
в) түрткі тестілер.
Слайд 22 Тыныс тұншықпасын клиникасында бронхоспастикалық немесе бронх обструкциясы
синдромы болатын аурулардан ажырата білу (екшеп алу) керек. Клиникасында
аталған синдром болатын ауру өте көп. Күнделікті практикалық жұмыста басқаларына қарағанда жиірек кездесетіндері жүрек тұншықпасы, созылмалы обструкциялы бронхит, Квинке ісігі, басты тыныс жолдарының обструкциясы, кеңірдекке бөгде дененің енуі (аспирациясы), карциноидтық ісік, Чердж-Стросс синдромы, Да Коста гипервентиляциялық синдромы.Жүрек тұншықпасы. Жүрек ауруларының (ЖИА, гипертония ауруы, митральдық стеноз, қолқа қақпақтарының ақаулары, симптоматикалық артериялық гипертониялар нәтижесінде дамиды. Тұншықпа аралас сипатты болады, дистанциялық құрғақ сырылдар болмайды, аускультация кезінде құрғақ сырылдармен бірге ылғалды сырылдар да естіледі (көбіне өкпенің төменгі жағында), пульс көбіне ырғақсыз, жүрек ауруларының белгілері (аускультациялық т.б.) болады, нитроглицерин жақсы көмектеседі, бета-адреномиметиктер мен теофедрин тиімді емес.
Слайд 24 Квинке ісігі. Тұншығу көмей ісінгенде болады. ТТ-нан
өзгешелігі дауыстың қарлығуы, «үрген ит» дыбысты жөтел, инспираторлы, кейін
аралас сипатты ентігудің болатыны. Тыныс шулы, стридарозды болып келеді, ысылдаған тыныс болмайды. Өкпеде құрғақ сырыл болмайды, олар ісіну кеңірдек пен бронхтарға тараған кезде пайда болады. Ерін үстінде, қабақ үстінде, ұма үстінде, ауыз қуысының кілегей қабағында тығыз, ақшыл, қышымайтын ісік пайда болады; көбіне есекжеммен қоса кездеседі.Басты тыныс жолдарының обструкциясы. Себептері – трахея-бронх дискинезиясы, төсарты жемсау, қолқаның кеуде бөлігінің аневризмасы, көкірекаралығының лимфа түйіндерінің зақымдануы. Жалпы белгілері: дауыстың қырылдауы, инспираторлы ентігу, стридарозды тыныс, қатты жөтел, мойынның ісінуі және мойын веналарының ісінуі, бронхолитикалық дәрілердің тиімсіздігі.
Слайд 25 Трахеяға бөгде денелердің түсуі (аспирациясы) аралас ентігумен, стридарозды
тыныс және жөтелмен сипатталады, бөгде дене бронхқа түскен болса
тұншығу ұстамасы болады. Диагнозын анамнездің, рентгенологиялық тексерудің және бронхоскопияның мәліметтеріне қарап қояды.Карциноидты ісік. Тұншықпа ұстамасы биологиялық белсенді заттардың (серотонин, брадикинин, гистамин т.б.) әсерінен туындайды. Бронхоспазм белгілері табылады. Тұншықпа ұстамасы кезінде бет терісі мен кеуденің жоғарғы бөлігі терісінің қызарғаны, («қан толуы»), қан қысымының төмендеуі, іштің ауырып, құрылдауы, сұйық нәжіс бөлу байқалады. Бронхоскопия, бронхграфия және өкпе томографиясы ісіктің диагнозын қоюға көмектеседі. Ұстама кезінде шеткі қанда – эозинофилия мен тромбоцитоз анықталады, серотонин концентрациясы (қалыпты күйде 0,01-0,02 мкг/мл) көбейеді, несепте оның метаболиті-5-оксииндол сірке қышқылының көбейгені анықталады.
Слайд 26 Чердж-Стросс синдромы – түйінді париартерииттің тұншықпалы варианты болып
табылады, көбіне 30-40 жастағы әйелдерде кездеседі (классикалық варианттан өзгешелігі).
Тұншықпа ұстамасы эозинофилия фонында басталады. Ауру өте ауыр дамиды, тұншықпа күй байқалады. Кейде өкпеде эозинофильдік инфильтраттар пайда болады. Кейін жайыла тарап, қызба, миалгия, артралгия, геморрагиялық пурпура, эритема, іштің ауыру кризі, АГ, ассиметриялық полиневрит, коронарит белгілерін береді. Бүйрек зақымдалады. Эозинофилия болады. Процесстің тарауы кезінде ТТ-ң ұстамалары жойылып кетуі мүмкін. Қанда - лейко-цитоз, ЭТЖ өсуі, гипергамма-глобулинемия. Диагнозды клиникалық белгілерге және тері, бұлшық ет, бүйрек биопсияларының нәтижесіне (васкулит) қарап қояды.Гипервентиляциялық Да Коста синдромы (“психогендік” немесе “невроздық” ентікпе) неврастенияда кездеседі. Тұншықпа ұстамасына ұқсас, тыныш күйде өкпе желденуінің ұстамалары (“гипервентиляциялық криз”) байқалады. Криз кезінде тыныс алу жиіленеді, ауа жетпеу сезімі, кеуденің қысылуы, тамақта кесек зат тұрғандай сезім, тыныс алудың қиындауы болады. Үрей сезімі, өлімнен қорқу сезімі байқалады. Ұстамадан басқа уақытта науқас адам өзінің тынысына қанағаттанбайды, мезгіл-мезгіл күрсініп дем алады. Науқас қапырық үйде, қалалық көлік ішінде бола алмайды, үйінде терезені жиі ашады, далаға жиі шығады (“ауа үшін күрескендер”). Ауру адамның невроздық шағымдары көп болады. Оларды тексергенде жүрек пен өкпенің органикалық аурулары табылмайды. НЦД симптомдары анықталады.
Слайд 27
Клиникалық диагнозды тұжырымдауда ескеру керек:
аурудың клиникалық вариантын;
даму
барысының ауырлығын;
аурудың фазасын;
аурудың асқынуларын;
Диагнозды тұжырымдаудың мысалдары:
1) Тыныс тұншықпасы, экзогендік (шаңдық) варианты, орташа ауыртпалықты, қайталау фазасы. ТЖ І сатысы, обструкциялы түрі. Созылмалы өкпе-текті жүрек, компенсациялы.2) Тыныс тұншықпасы, эндогендік (гормонға тәуелді) варианты, жеңіл дәрежелі, тұрақты ремиссия фазасы.
Слайд 28
Емдеудің негізгі әдістері:
1. Этиотропты ем:
а) элиминация емі;
б) микробқа қарсы ем.
2.
Патогенетикалық ем:а) глюкокортикостероидтар;
б) клетка мембранасының стабилизаторлары (натрий кромогликаты, натрий недокромилі, кетотифен, задитен);
в) теофиллин;
г) антимедиаторлық дәрілер (антигистаминдік, антилейкотриендік препараттар).
3. Бронхолитикалық ем:
а) адреномиметиктер;
б) холинолитиктер;
в) теофиллин;
г) муколитиктер;
д) кальций антогонистері;
Слайд 29
4. Жалпы әлдендіру емі (витаминдер, микроэлементтер)
5. Дәрілік емес
ем (спецификалық иммундық терапия, рефлексті инемен емдеу, психо-терапия, баротерапия,
емдік дене тәрбиесі, физиотерапия т.б.)6. Ауру адамды үйрету, ТТ-н емдеуде науқастың дәрігерге серіктігін қалыптастыру.
Элиминация емі науқас адамды қоршаған ортадан аллергиялық реакция тудыратын аллергендерді (тұрмыс аллергендері, жануар аллергендері, өсімдіктердің тозаңдары, жәндіктердің шағуы, саңырауқұлақтар, тамақ аллергендері, дәрілік аллергендер т.б.) жою мақсатында іске асырылады.
Антимикробтық ем аурудың инфекциялық вариантында тағайындалады, ол төмендегі жағдайларда қолданылады:
а) пневмония, созылмалы ірінді бронхиттің қайталануы фонында қайталаған инфекцияға тәуелді тыныс тұншықпасында;
б) лор-органдарда активті инфекция ылғи барында;
в) тыныс жолдары саңырауқұлақпен зақымданған гормонға тәуелді тыныс тұншықпасы-мен ауыратындарға.
Слайд 30 Глюкокортикостероидтар тыныс тұншықпасын емдегенде қабынуға қарсы ең
белсенді әсер көрсететін дәрілер. Глюкокортикостероидтар ингаляциялық және жүйелік болып
бөлінеді.Ингаляциялық глюкокортикостероидтар жергілікті қабынуға қарсы әсер көрсетеді және олардың жағымсыз әсері ең төмен болып келеді.
Глюкокортикоидтардың қысқа мерзімді әсер ететіндері (бекламетазон дипропионат) және ұзақ уақыт әсер ететіндері (ингакорт, будесонит, флютиказон) бар. Қысқа мерзімді әсер ететін препараттар күнге 4 рет, ұзақ әсер ететіндер күнге 2 рет беріледі. Емдік әсерлері 7-10 күннен кейін басталады. Ингаляциялық глюкокортикостероидтарды қолданғанда, олардың ингаляциясына дейін 10-15 минут бұрын бронхолитикалық препараттың (адреномиметик) ингаляциясын жасау керек.
Егер ингаляциялық глюкокортикоидтардың жоғарғы дозалары ТТ-ң дамуын сенімді бақылауды қамтамасыз етпейтін болса, онда ішке қабылданатын глюкокортикоидтар қосылады.
Слайд 31 Антигистаминдік препараттар тыныс тұншықпасы өкпеден тыс аллергия белгілерімен
қоса кездескенде тағайындалады. Екінші буын препараттары (кларитин, кестин, зиртек
т.б.) қолданылады.Антилейкотриен препараттары лейкотриен метаболизімінің күшеюі түрткі болғаннан туындайтын бронхоспазмда (аспириндік ТТ, күш түсу тұншықпасы, салқын ауа әсерінен болатын спазм) тағайындалады. Оларға зафирлукаст (аколат), монтелукаст препараттары жатады. Күнге 1-2 рет ішке қабылданады.
Теофиллиндер бронхолитикалық, қабынуға қарсы, иммунитетті түзейтін әсер көрсетеді, өкпе артериясындағы қан қысымын азайтады, несеп бөлуді күшейтеді. Эуффилин таблетка және инъекция түрінде қолданылады, әсері ұзартылған препараттар (теопек, теолонг т.б.) -таблетка түрінде қолданылады.
Теофиллиндерді артериялық қан қысымы азайғанда, пароксизмальды тахикардияда, экстрасистолияларда, коронарлық жетіспеушілік фонында пайда болған жүрек әлсіздігінде және аритмияда қолдануға болмайды.
β2-Адреномиметиктер бронхтардың салалы бұлшық еттерін босаңсытады, аллергендер, салқындық және күш түсу әсерінен туындайтын бронх обструкциясының алдын алады. β2-Адреномиметиктер ингаляция түрінде қолданылады. Қысқа әсерлі препараттар бронх обструкциясының алдын алу үшін және ұстаманы тоқтату үшін қолданылады (қажетіне қарай). Препараттардың бұл тобына сальбутамол (альбутерол), фенотерол (беротек), тербуталин (бриканил) жатады. Ұзақ әсерлі β-адреномиметиктер көбіне профилактикалық мақсатта қолданылады. Әсері ұзарған β-адреномиметиктерге сальмитерол, формотерол, сальбутамол сукцинаты, серетад (сальмотерол+ флютикацин).
М-холинолитикалық препарат ипратропиум бромиді (атровент) ұзаққа созылған бронхио-литикалық әсер көрсетеді, оның әсері 30-40 минуттен кейін басталады. Оның құрамындағы препарат беродуал (беротек+атровент) тез әсер етеді. М-холинолитиктер тыныс тұншықпасы өкпенің созылмалы обструкциялы ауруымен, гипертония ауруымен және ЖИА қоса кездескенде ингаляция түрінде қолданылады.
Слайд 33
Тұншықпа күйді (астматикалық статусты ) емдеу.
Тұншықпа күйдің анафилаксиялық вариантының басты емі - дереу
вена ішіне болюсті түрде преднизалонның 120-150 мг және 5% эфедрин ерітіндісінің 0,5-1мл (немесе 0,1% адреналин ерітіндісінің 0,2-0,5 мл) егу. Емнің жалғасы еккен дәрілерден болған нәтижеге байланысты болады: препараттың бірінші дозасының әсері әлсіз болса, препаратты қайталап егеді. Жалпы тыныс тұншықпасының бұл вариантын емдеу анафилаксиялық шокты емдеумен бірдей.Тұншықпа күйдің метаболизмдік вариантын емдеудің басты принциптері - β2-симпатомиметиктерді беруді тоқтату, күшті бронходилатациялық ем қолдану, глюкокортикостероидтарды егуді дереу бастау, газ алмасудың екінші ретті бұзылыстарын, қышқыл-негізгі күйін, гемодинамиканы түзеу.
Метаболизмдік ацидоздың І сатысында вена ішіне инфузиялық түрде жіберіледі:
1. ГКС-гидрокортизонды 1мг/(кг.сағат) дозасында немесе гидрокортизон дозасына келтірілген басқа препараттарды;
2. Метилксантиндерді - эуфиллин, қан плазмасындағы концентрациясы 10-20 мл/л бола-тын дозада (10 таблетка немесе тәулігіне эуфиллиннің 6 ампуласы);
3. Калий препараттары- калий хлоридінің 0,5% ерітіндісінің 100-200 мл/тәулігіне;
4. Магний препараттары – магний сульфатының 25% ертіндісінің 10-30 мл/тәулігіне.
Калий хлориді және магний сульфаты ерітінділерінің орнына 20-30 мл/тәулігіне панангинді қолдануға болады.
Слайд 34 Асқынулары. ТТ-ң асқынуларына тұншықпа күй, пневмоторакс, пневмомедиастенум, беттолепсия
және жедел өкпе-текті жүрек жатады . Осы асқынулардың ішінде
ең жиі кездесетіні – тұншықпа күй.Болжамы. Аурудың болжамы оның диагнозын мезгілінде қоюмен, науқас адамның өз күйін өзі бақылай алатын қабілетімен, түрткі факторларды аластаумен, медициналық көмекті мезгілінде көрсетумен байланысты. ТТ-ың үлесіне жалпы өлім-жетімнің 0,2% тиеді. ТТ-мен ауыратындар басқа аурулардан өледі.
Еңбекке қабілеттілік сараптамасы. Іріңді обструктивті бронхитпен қоса кездесетін ТТ-ң ауыр дәрежесінде уақытында еңбекке қабілетсіздіктің орташа мерзімі 34-48 күн, орташа ауырлықты ТТ-да - 24-28 күн, аурудың жеңіл дамуында -12-18 күн.
Еңбекке қабілеттіліктің қалпына келу критерийлері: ұстаманың сиреуі немесе тоқтауы, дәрілік ремиссияға қол жеткізу, тыныс тұншықпасының даму барысының тұрақтануы, ТТ-ң бронхитпен қоса кездесетін жағдайларда бронхтардағы белсенді қабыну процесінің жойылуы.
МӘСК жолдама беру көрсетпелері: тыныс жетіспеушілігінің ІІ немесе одан да жоғары дәрежесі бар гормонға тәуелді ТТ-ң ауыр дәрежесі, декомпенсациялы өкпе-текті жүрек.
Санаторлық-курорттық ем. Аурудың қайталауы жоқ кезде науқас адамдар Қырымның Оңтүстік жағалауында орналасқан климаттық курорттарға, Кисловдскіге т.б. климаттық курорттарға жіберіледі. Жергілікті санаторий-прафилакторийлерде, пульмонологиялық санаторийларда емдеуге болады. ТТ-ң орташа және жеңіл түрімен ауыратындар тұзды шахталарда емделеді.
Диспансерлеу. ТТ-мен ауыратын адамдар пульмонологта диспансерлік есепте болуы керек, оларды жүйелі түрде аллерголог қарап тұру керек. Қарау жиілігі – жылына 4 рет. Керек тексерулер жасалып, керегіне қарай ем қолданылады.
Алдын алу (профилактикасы). Бірінші ретті профилактика сұрақтарын отбасын құру жоспарланған кезде шешу керек. ТТ-мен ауыратын адамдар отбасын құрмаулары керек. Екінші ретті профилактика жедел респираторлық аурулардың алдын алу және оларды мезгілінде емдеу, қоршаған ортаны ластаумен күрес, аллергендерді және басқа себеп факторларды аластау түрінде іске асырылады.