Слайд 2
Анаэробы:
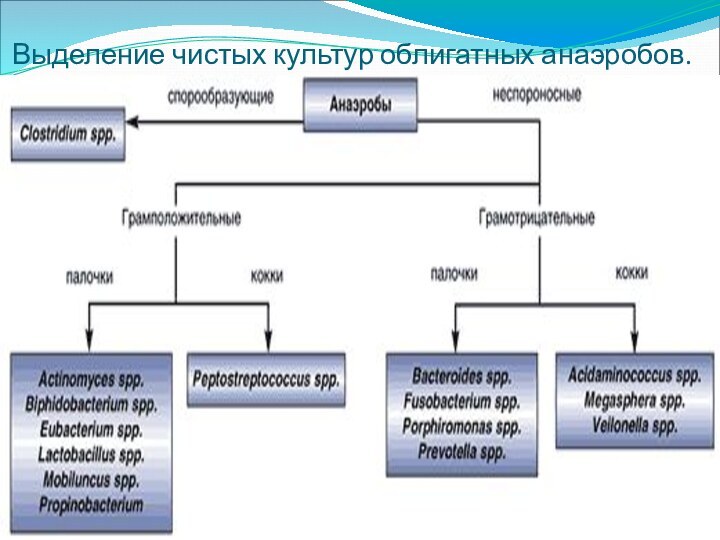
1) анаэробные Грам + палочки:
клостридии - 12 штамов
актиномицеты -
5 штамов
прочие - 5 штамов
2) анаэробные Грам + кокки:
пептострептококки - 5 штамов
прочие - 5 штамов
3) анаэробные Грам – палочки:
бактероиды - 11 штамов
превотелла - 11 штамов
фузобактерии - 4 штама
прочие - 11 штамов
Слайд 3
Клостридии.
Общая характеристика патогенных анаэробных бактерий.
Облигатные анаэробы - микроорганизмы, живущие только в условиях крайне
низкого содержания кислорода - в почве, иле водоемов, кишечниках позвоночных и человека.
У теплокровных анаэробы составляют основную массу нормальной кишечной микрофлоры и определяют ряд важнейших функций организма.
В окружающую среду попадают с испражнениями.
Слайд 4
Клостридии — нормальная микрофлора человека
Клостридии обнаруживаются
у здоровых людей в кишечнике, в женских половых путях,
а также иногда на коже и в ротовой полости.
Основное место обитания клостридий в человеческом организме — толстая кишка. В двенадцатиперстной и тощей кишке клостридии отсутствуют, в подвздошной их популяция в норме составляет 102–104 колониеобразующих единиц (КОЕ)/мл. В кале здоровых людей обнаруживается следующее количество клостридий: у детей до года — до 103 КОЕ/г., детей старше года и взрослых до 60 лет — до 105 КОЕ/г., взрослых старше 60 лет — до 106 КОЕ/г.
Слайд 5
Возбудитель столбняка
(Clostridium tetani)
Столбнячная палочка впервые описана
М.Д. Монастырским (1883) и А. Николаером (1884),
чистую культуру
выделил С. Китазато в
1889 г.
Слайд 6
Морфология и физиология
C. tetani (tetanos - судороги, оцепенения)
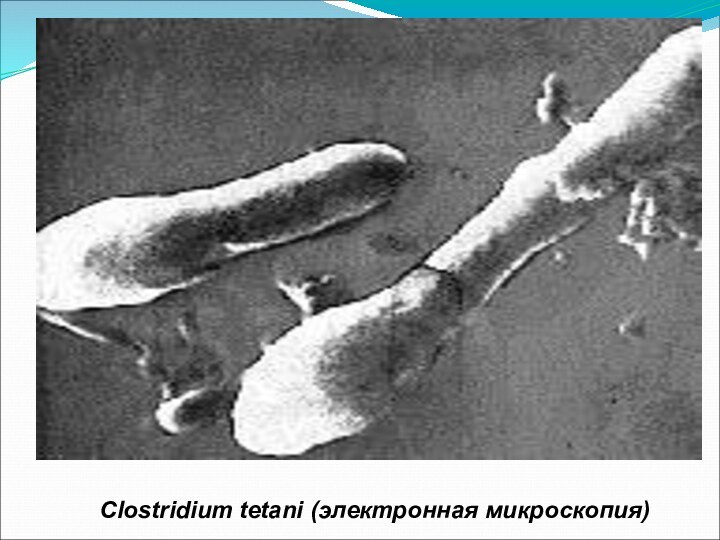
- тонкая, длинная, подвижная, безкапсульная граммположительная палочка с терминально
расположенной круглой спорой, что предает ей характерного вида барабанной палочки.
Clostridium tetani с терминальной спорой
Слайд 7
Клостридии столбняка - строгие анаэробы.
На среде Китта-Тароцци
они растут в виде легкого помутнения без выделения газа,
на дне пробирки постепенно возникает осадок.
На сахарно-кровяном агаре образуют колонии с компактным центром и нитевидными отростками, которые причудливо переплетаются (колонии-пауки).
Иногда растут в виде круглых колоний с зонами гемолиза.
Столбнячные палочки не разлагают углеводы, медленно сворачивают молоко.
Слайд 8
Clostridium tetani (электронная микроскопия)
Слайд 9
Колонии Clostridium tetani на кровяном агаре
Слайд 10
Токсинообразование.
Палочка столбняка продуцирует чрезвычайно сильный экзотоксин, который
часто называют тетанотоксином.
Он имеет две фракции:
1. тетаноспазмин,
который вызывает поражение двигательных центров нервной системы и вызывает спастическое сокращение мышц,
2. тетанолизин, лизирующий эритроциты.
Силу токсина измеряют в DLM.
Под действием формалина при 38-40 °С экзотоксин легко переходит в анатоксин, который широко используют для активной иммунизации людей.
Слайд 11
Заболевания человека
Столбняк -
острая инфекционная болезнь, которая сопровождается спастическим сокращением мышц и
сильной интоксикацией организма.
Основное условие возникновения столбняка - наличие раны и инфицирования ее спорами столбняковых палочек.
Инкубационный период длится от 4 к 30 дней и дольше.
В ране споры клостридий превращаются в вегетативные формы.
Они производят экзотоксин, который вызывает все клинические симптомы болезни.
Слайд 12
.
Процесс
- начинается судорожными
сокращениями мышц в месте входных ворот,
- потом
сокращаются жевательные и затылочные мышцы, мимическая мускулатура лица, от чего на нем появляется одновременно гримаса боли и улыбка (risus sardonicus).
- Дальше судороги распространяются на мышцы туловища и конечностей, тело больного сгибается в виде дуги (опистотонус).
Важно помнить, что чем более короткий инкубационный период, тем более тяжелое течение болезни и высокая смертность.
Слайд 13
.
Нейротоксин в центральную нервную систему проникает в области
мионевральных синапсов,
передается от нейрона к нейрону в области
синапсов,
накапливается в двигательных зонах спинного и головного могза, блокирует синаптическую передачу.
Смерть наступает от паралича дыхательного центра, асфиксии (поражение мышц гортани, диафрагмы, межреберных мышц) или паралича сердца.
Слайд 17
Лабораторная диагностика.
Диагноз столбняка врач устанавливает
на основе характерных клинических симптомов.
Микробиологическое исследование с диагностической целью проводят не часто.
По большей части его используют для выявления спор в почве, перевязочных материалах, лекарствах парентерального введения.
При исследовании раневого содержания после бактериоскопии материал сеют на среду Китта-Тароцци.
Через 3-7 суток определяют наличие токсина в биопробах на белых мышах.
Для этого:
двум животным вводят по 0,5-1 мл фильтрата культуры
и еще двум - такие же дозы фильтрата, нейтрализованного противостолбнячной антитоксинной сывороткой на протяжении 40 мин.
При наличии тетанотоксина первые две мыши погибают, а другие остаются живыми.
Слайд 18
Tetanus ascendens у лабораторных животных
Слайд 19
Профилактика и лечение.
Мероприятия неспецифической профилактики
-
предотвращение травм на производстве и в быту.
- с
целью предупреждения возникновения столбняка у раненых после первичной хирургической обработки раны вводят методом Безредко 3000 МО антистолбнячной сыворотки внутримышечно.
Специфическую профилактику проводят путем активной иммунизации
- взрослых столбнячным анатоксином
- детей АКДС коклюшно-дифтерийно-столбнячной вакциной, начиная с 3 месяцев до 12 лет.
Вакцинируют также всех военнослужащих, работников железнодорожного транспорта, механизаторов сельского хозяйства, строителей, лесозаготовителей.
Слайд 20
.
При ранении непривитых лиц
необходимо проводить активно-пассивную иммунизацию:
вводят
подкожно 0,5 мл. столбнячного анатоксина
и внутримышечно 3000 МО противостолбнячной сыворотки или 3 мл противостолбнячного иммуноглобулина.
Специфическое лечение проводят внутримышечным введением 100000-150000 МО противостолбнячной антитоксинной сыворотки. Лучшие результаты получают при инъекциях противостолбнячного человеческого иммуноглобулина, который вводят дозой 6 мл (900 МО).
Слайд 21
Возбудитель ботулизма (Clostridium botulinum)
Слайд 22
Морфология возбудителя ботулизма
C. botulinum - большая граммположительная
палочка длиной 4-10 мкм и в ширину 0,6-1,5 мкм
с округленными концами и перитрихиально расположенными жгутиками.
Попадая во внешнюю среду, образует большие овальные субтерминальные споры, которые преувеличивают поперечный размер клетки и деформируют ее.
Палочки со спорами имеют характерный вид теннисной ракетки .
Капсулы не образуют.
Слайд 23
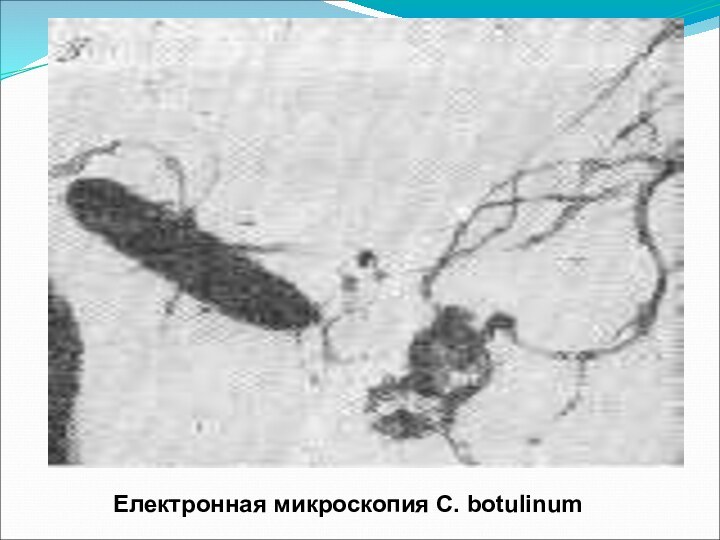
Електронная микроскопия C. botulinum
Слайд 25
Физиология возбудителя ботулизма
Клостридии ботулизма -
строгие анаэробы, непритязательные к питательным средам, оптимальная температура роста
для разных сероварив колеблется от 25 до 40 °С.
На среде Китта-Тароцци образуют муть и осадок на дне, имеют острый запах прогорклого масла.
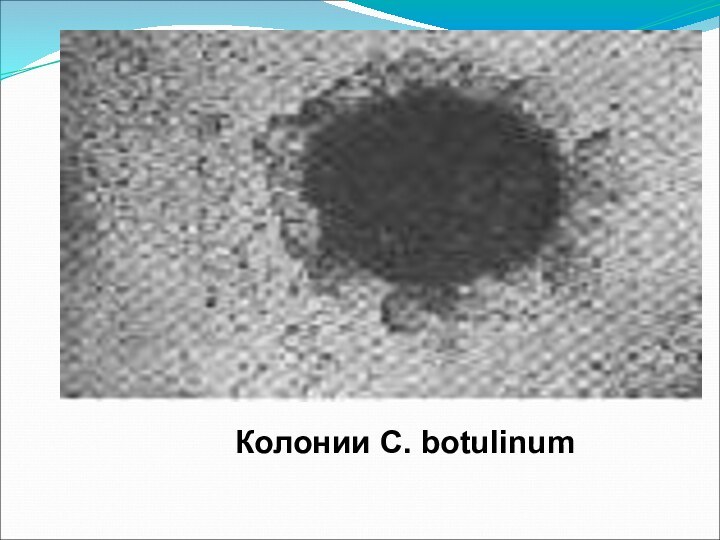
На сахарно-кровяном агаре вырастают неправильной формы колонии с фестончатыми краями или нитевидными отростками с зонами гемолиза вокруг них.
Палочки ботулизма ферментуют глюкозу, фруктозу, мальтозу, продуцируют лецитиназу.
Слайд 27
Антигенная структура
Возбудитель ботулизма имеет:
- семь серологических
вариантов: А, В, С (С1, С2), D, E, F,
G, которые отличаются по характеру продуцируемых ими токсинов.
Токсин каждого серовара нейтрализуется только гомологичной сывороткой.
Наибольшее значение в патологии человека имеют серовары А, В, С, Е.
Слайд 28
Токсинообразование.
Все серовары палочек ботулизма производят экзотоксин,
который является самым сильным ядом биологического происхождения (0,1-1мг) -
let.
Выделение токсина происходит в анаэробных условиях как в культурах на средах, так и в пищевых продуктах, особенно в мясных, рыбных и овощных.
В отличие от столбнячного экзотоксина ботулотоксин стойкий к действию ферментов кишечного тракта и всасывается в кровь неизмененным.
В полученных очищенных экзотоксинах отдельных сероваров, в 1 мг содержится от 10 к 100 млн. DLM для белых мышей.
Ботулотоксин имеет нейротропное действие.
Очень чувствителен к нему человек и многие млекопитающие.
В составе ботулинового экзотоксина найден ряд ядовитых фракций: нейротоксин, гемотоксин, лейкоцидин, ферменты лецитиназа, гиалуронидаза.
Слайд 29
Симптомы заболевания.
Заболевание возникает
после употребления в еду продуктов, овощных и рыбных консервов
(особенно домашнего приготовления), слабо просоленных и слабо копчёных красных рыб, которые содержат возбудители или токсины ботулизма.
Из желудочно-кишечного тракта токсин всасывается в кровь и поражает центральную нервную систему, особенно ядра продолговатого мозга.
Болезнь начинается с тошноты, рвоты и поноса, сухости во рту, боли при глотании.
Часто первыми проявлениями ботулизма являются жалобы на нарушение зрения: снижение его остроты, "туман" или "сетка" перед глазами, двоение предметов, ухудшения аккомодации (диплопия).
Возникают нарушения работы языка, сиплость голоса (дисфония), вплоть до полной его потери, затруднение глотания (дисфагия), мышечная слабость.
Температура в большинстве случаев остается нормальной, сознание полностью сохранено.
Больной погибает в результате паралича сердца или от остановки дыхания. Летальность высокая - от 40 до 60 %.
Слайд 30
Клиника
Выделяют: пищевой ботулизм, ботулизм
новорожденных и раневой ботулизм
Ботулизм новорожденных: от развернутой симптоматики до
наступления смерти, неотличимой от синдрома внезапной смерти
Связан с попаданием и прорастанием спор в ЖКТ. Последнее обусловлено недостаточной сформированностью нормальной микрофлоры
Часто источником спор является мед, поэтому его не рекомендуют детям первого года жизни.
Слайд 31
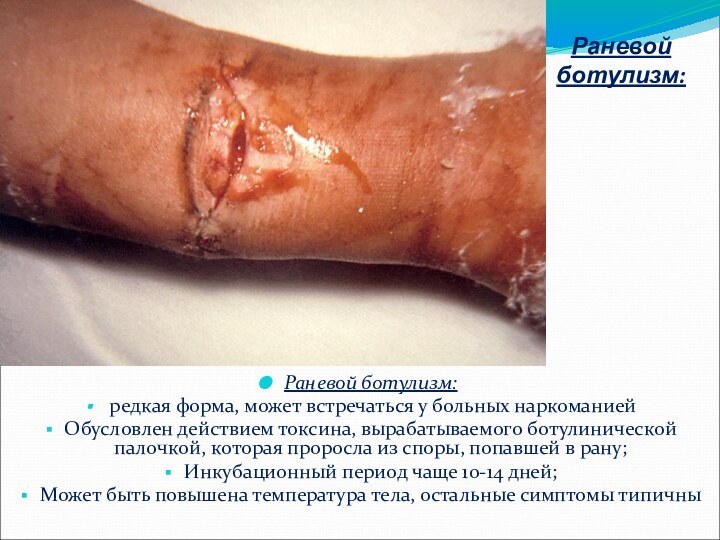
Раневой ботулизм:
Раневой ботулизм:
редкая форма,
может встречаться у больных наркоманией
Обусловлен действием токсина, вырабатываемого ботулинической
палочкой, которая проросла из споры, попавшей в рану;
Инкубационный период чаще 10-14 дней;
Может быть повышена температура тела, остальные симптомы типичны
Слайд 32
Лабораторная диагностика.
Для выявления ботуло токсина у больного берут
кровь, промывные воды желудка, рвотные массы, кал, мочу и
остатки подозрительного пищевого продукта, в случае летального исхода - содержание желудка и кишечника, лимфатические узлы, головной и спинной мозг.
Материал от больного нужно забирать как можно быстрее, до введения противоботулиновой сыворотки и антибиотиков.
Ботулотоксин определяют с помощью биологической пробы на белых мышах.
Одной группе животных вводят в брюшную полость фильтрат исследуемого материала или вытяжки из остатков еды.
Второй - исследуемый материал с поливалентной диагностической противоботулиновой сывороткой типов А, В, С, Е.
Слайд 33
.
Если мыши первой группы погибли,
а второй - остались живые, ставят реакцию нейтрализации на
мышах с каждой сывороткой в частности для установления типа токсина.
Это нужно для определения того, какую гомологичную сыворотку необходимо больному немедленно ввести с лечебной целью.
Используют также реакцию с энзим-мечеными антителами, которая более чувствительна реакции нейтрализации на мышах.
Для выделения возбудителя исследуемый материал засевают в пробирки со средой Китта-Тароцци, одну из них прогревают при 80 °С на протяжении 20 мин. для уничтожения посторонней микрофлоры.
Выделенную чистую культуру микроскопируют, а в культуральной жидкости определяют наличие токсина и его тип в реакции нейтрализации на животных.
Слайд 34
Проявления ботулизма у лабораторных животных
Слайд 35
Профилактика и лечение.
.
Для профилактики
ботулизма важное значение имеет правильная организация производства консервов, особенно
мясных, рыбных и овощных.
Клостридии ботулизма, которые сохранились после стерилизации консервов, вызывают вздутие жестянок (бомбаж). Содержание их имеет запах прогорклого масла. Такие консервы бракуют и уничтожают.
Всем людям, которые потребляли продукты, которые послужили причиной отравления хотя бы одного человека, вводят с профилактической целью по 1000-2000 МЕ протибутулиновой сыворотки типов A,B,C и E.
Для активной иммунизации людей употребляют поливалентный ботулиновый анатоксин.
Слайд 36
.
При подозрении на заболевание ботулизмом
после промывания желудка необходимо немедленно ввести антитоксинную протиботулинистическую сыворотку
типов А, В, С, Е, а после определения типа токсина перейти на введение гомологичной сыворотки.
Сыворотку типов А, С и Е вводят по 10000 МЕ, типа В - 5000 МЕ по методу Безредко 4-6 раз в сутки на протяжении 2-4 дней.
Сыворотка - единственный препарат, который может спасти жизнь больного.
Слайд 38
Возбудители газовой анаэробной инфекции
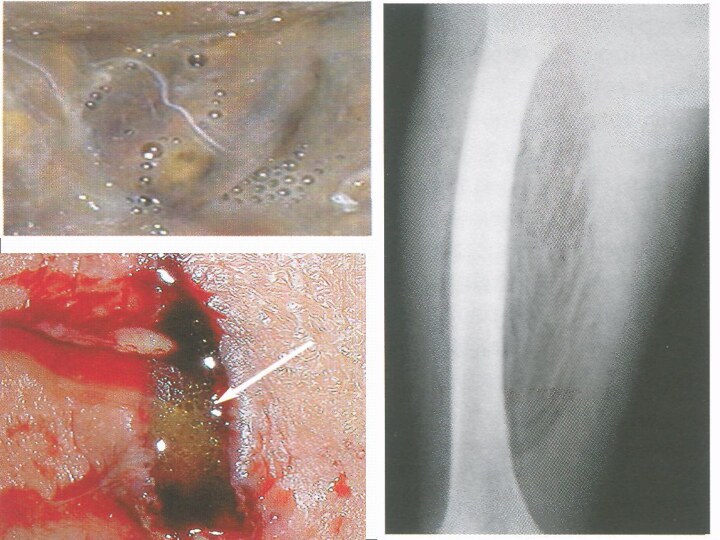
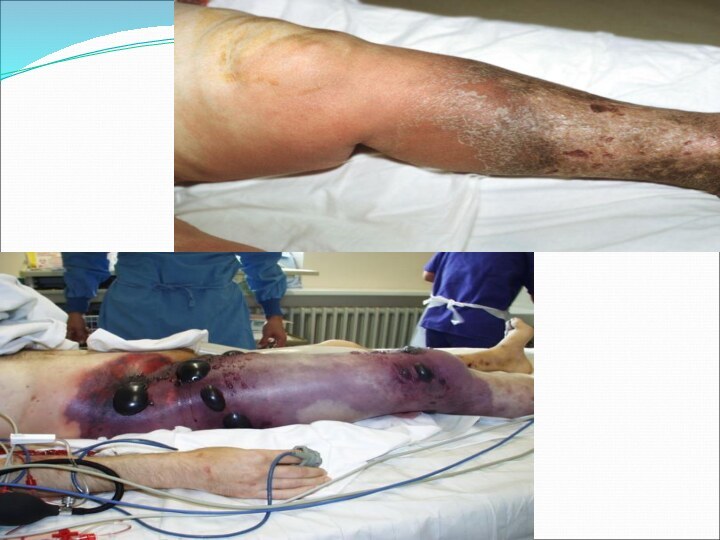
Анаэробная рановая инфекция (газовая гангрена)
- полимикробное заболевание, основными возбудителями которого являются клостридии -
С. perfringens, C. novyi, C. septicum.
Значительно реже встречаются C. histolyticum, C. sordellii, C. fallax, С. difficile и др.
Очень часто к ним присоединяются и аэробные микроорганизмы: стафило- и стрептококки, протей, кишечная палочка и тому подобное. Следовательно, это заболевание принадлежит к смешанным инфекциям.
Слайд 39
Классификация
1) по микробной этиологии – клостридиальные
– неклостридиальные (гнилостные);
2) по характеру микрофлоры – моноинфекции
– полиинфекции
– смешанные (анаэробы и аэробы);
3) по локализации – местные
– регионарные (неограниченные)
– системные;
4) по источникам инфекции – экзогенные 10%
– эндогенные 90%;
5) по происхождению – внебольничные
– внутрибольничные;
6) по причинам возникновения – травматические
– спонтанные
– ятрогенные
Слайд 40
Морфология и физиология.
Все
названные выше основные виды клостридий являются большими граммположительными палочками
с субтерминальными или центральными спорами.
Палочки со спорами по форме напоминают веретено, откуда походит название рода этих бактерий (closter - веретено).
С. perfringens имеет капсулу, но неподвижная.
Все другие виды имеют перитрихиально расположенные жгутики и лишенные капсул.
С. novyi наибольшая из всех клостридий,
С. septicum - полиморфные палочки, которые в культурах могут образовывать нитевидные формы. Остальные клостридии имеют значительно меньшие размеры.
Слайд 41
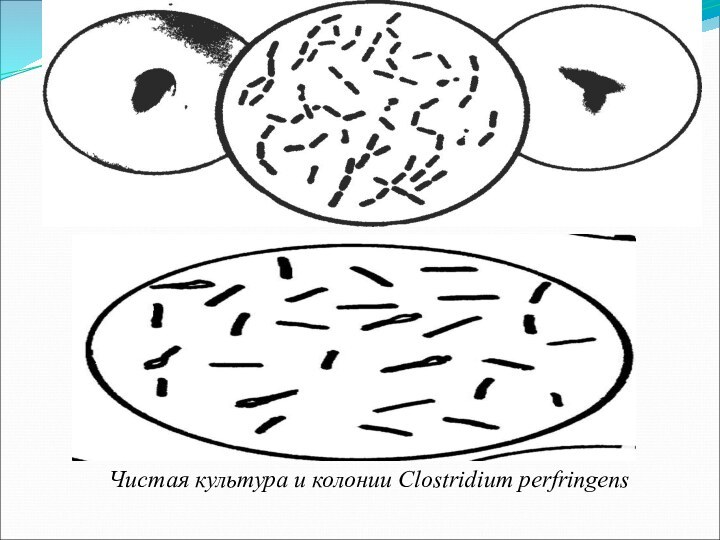
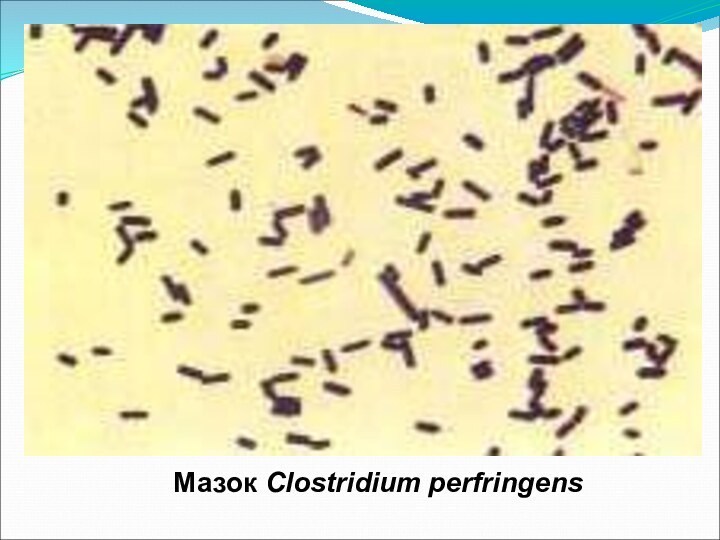
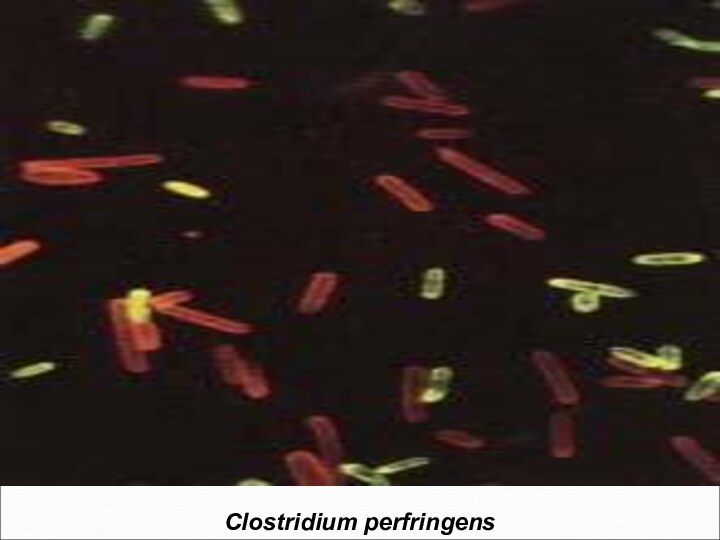
Чистая культура и колонии Clostridium perfringens
Слайд 44
Культуральные свойства
Выращивают анаэробные клостридии
на среде Китта-Тароцци и сахарно-кровяном агаре.
На
жидкой среде они образуют муть, потом оседают хлопьями на дно пробирки.
С. perfringens и С. septicum на среде Китта-Тароцци растут с бурным газообразованием.
Очень характерный рост С. perfringes на молоке:
через 4-6 часов оно интенсивно сворачивается,
образуется губчатый сгусток, пропитанный газом, который часто подбрасывает его к ватной пробке.
Такое характерное изменение молока используют в лабораториях для экспресс-диагностики анаэробной инфекции, вызванной С. perfringens.
На сахарно-кровяном агаре С. perfringens образует гладкие и блестящие сероватые колонии с ровными краями и поднятым центром; С. novyi - шершавые колонии с зоной гемолиза; С. septicum - сплошной налет в виде сплетенных нитей на фоне гемолиза.
Слайд 45
Колонии на кровяном агаре Clostridium perfringens
Слайд 46
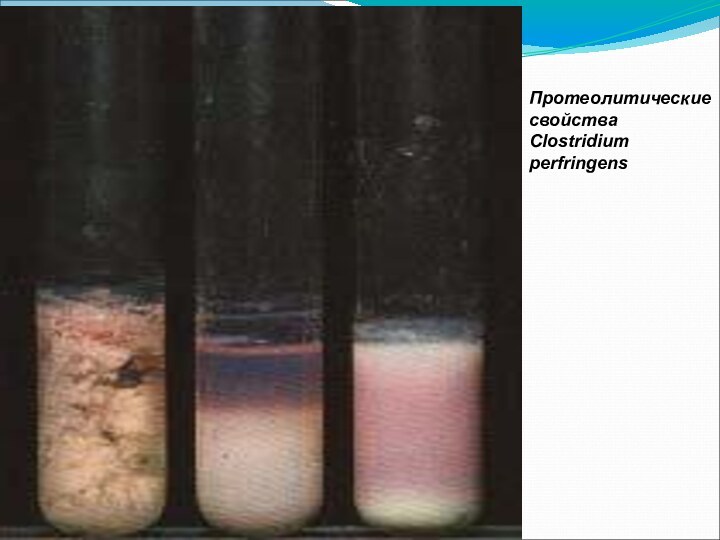
Протеолитические свойства Clostridium
Слайд 47
Протеолитические свойства Clostridium perfringens
Слайд 48
Токсинообразование.
Все клостридии продуцируют сложные экзотоксины.
С. perfringens выделяет токсин, который включает свыше
10 фракций. Среди них наибольшее значение имеют а-гемолизин, q-гемолизин, b-токсин (некротоксин), e -токсин (нейротоксин), энтеротоксин .
Этот вид продуцирует также большое количество ферментов агрессии: лецитиназу С, протеиназу, колагеназу, гиалуронидазу, фибриназу, ДНК-азу, нейраминидазу.
Они играют большую роль в развитии гангренозного процесса.
Еще более сильный токсин образует С. novyi. В его состав также входят многие отдельные токсичные фракции и ферменты.
Токсичная активность С. septicum несколько более слабая. Токсины других возбудителей анаэробной газовой инфекции еще недостаточно изучены.
С. difficilе образует энтеротоксин и цитотоксин, которые вызывают геморрагическое воспаление толстого кишечника при пищевых токсиноинфекциях.
Слайд 49
Антигенная структура.
В практических бактериологических лабораториях антигены разных видов
клостридий для их дифференциации не используют.
Иногда определяют только
серовары С. perfringens А, В, С, D, E, F, которые продуцируют разные токсины, в отдельных случаях - четыре биовара С. novyi.
Слайд 50
Классификация анаэробной гангрены
1. По патологоанатомической картине:
-
отечная форма (токсическая);
- некротическая (гнилостная);
- флегманозная;
- смешанная;
- тканерасплавляющая.
2. По клиническому течению:
- молниеносная;
- острая.
3. По анатомической локализации:
- эпифасциальная;
- субфасциальная.
Слайд 51
Заболевания человека.
Заболевание возникает когда есть
травма, рана, инфицированная анаэробными клостридиями, при загрязнении ее
землей, обрывками тканей и тому подобное.
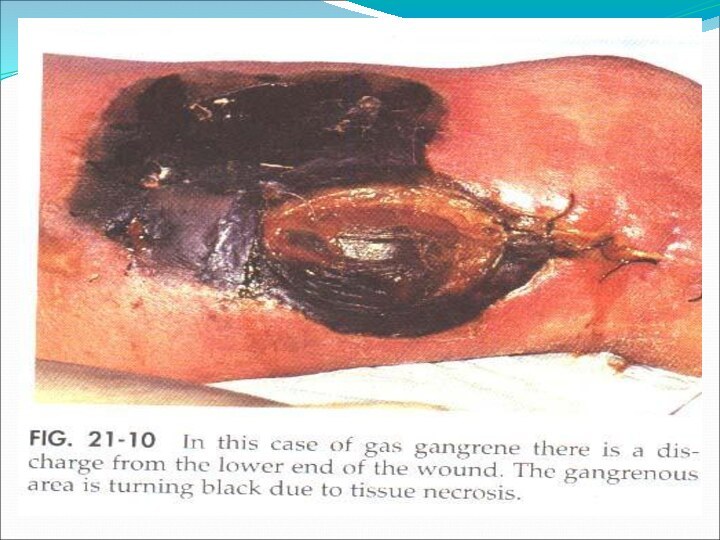
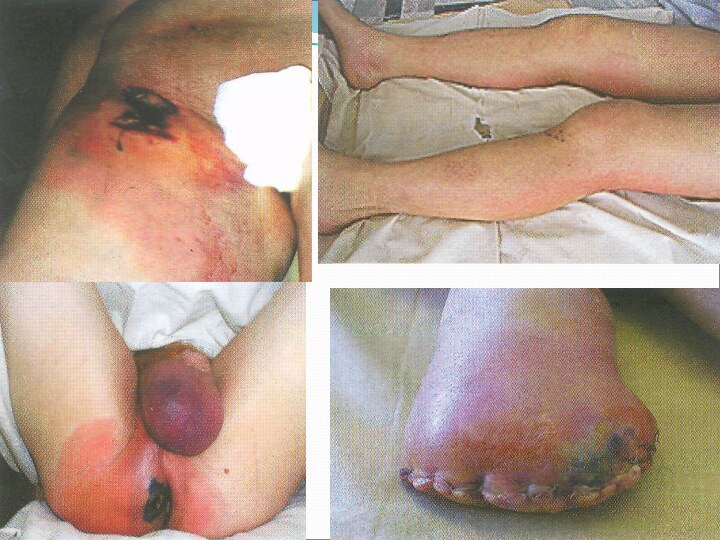
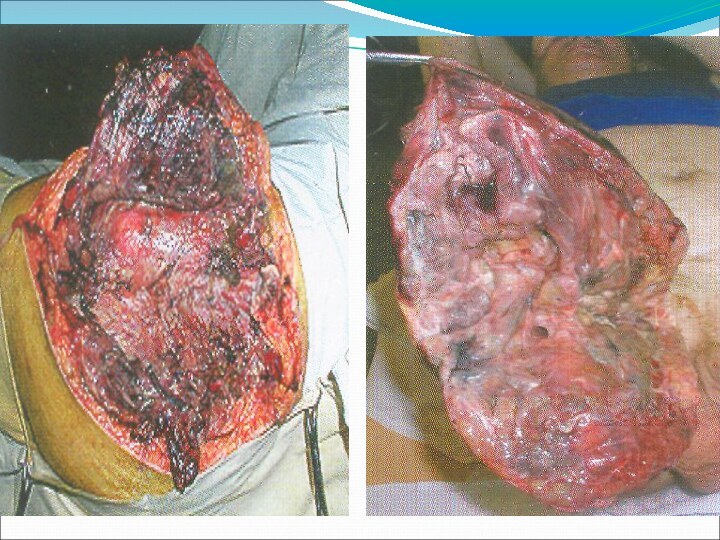
Заболевание характеризуюется быстрым омертвением и распадом тканей с образованием газов и явлениями тяжелой общей интоксикации.
Так как анаэробная инфекция является полиетиологичним заболеванием, в ране одновременно размножаются и выделяют токсины несколько видов анаэробов, часто в ассоциации с аэробными бактериями.
Следовательно, в организм проникает одновременно несколько токсинов. При этом один токсин может значительно усиливать ядовитое действие другого (эффект потенцирования).
Возможно, именно этим можно объяснить молниеносные формы анаэробной инфекции, когда больной погибает через несколько часов при явлениях чрезвычайно тяжелой интоксикации организма.
Кроме анаэробной газовой инфекции, отдельные виды клостридий, особенно С. perfringens и C. difficile, могут вызывать пищевые токсикоинфекции.
Слайд 57
Лабораторная диагностика.
Для исследования необходимо брать кусочки поврежденных мышц,
особенно на границе со здоровой тканью, раневой экссудат, кровь,
перевязочные и шовные материалы, обрывки одежды, почва.
Диагнлстику проводят несколькими этапами:
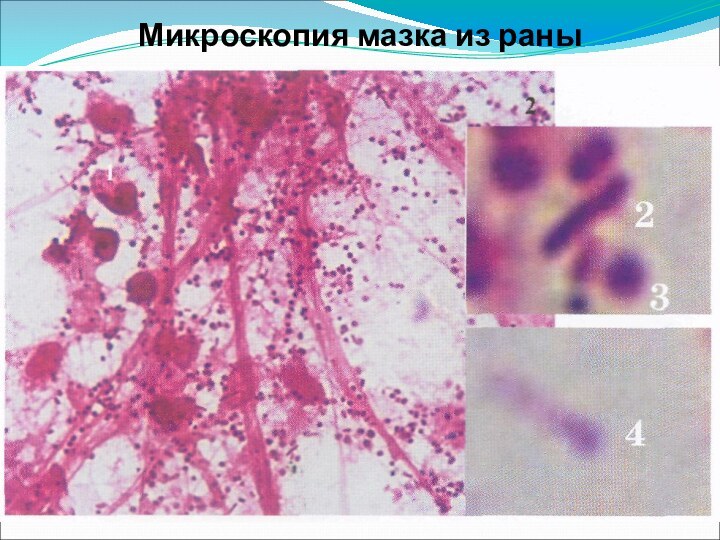
микроскопия - выявление клостридий и капсул С. perfringens;
бактериологическое исследование - выделение чистых культур и микробных ассоциаций, определения их видового состава и получения токсинов;
установление вида токсина в биологических пробах на мышах с помощью теста нейтрализации соответствующей антитоксинной сывороткой.
Слайд 59
Лабораторная диагностика.
Используют и
экспресс-методы диагностики: посев материалов на молоко и среду Вильсона-Блера
(агар с хлорным железом и сульфитом натрия).
Если в исследуемом материале есть С. perfringens, уже через 4-6 часов происходит характерное изменение молока - бурное свертывание и образование губчатого сгустка, а среда Вильсона-Блера за это время почернеет.
Слайд 60
Профилактика и лечение.
К ускоренным
методам диагностики принадлежит и газожидкостная хроматография, с помощью которой
за несколько минут можно выявить в раневом содержании наличие специфических жирных кислот клостридий, но их виды этим способом не определяют.
Для предупреждения возникновения анаэробной газовой инфекции важное значение имеют своевременная и полноценная первичная хирургическая обработка раны и раннее профилактическое внутримышечное введение антитоксинных сывороток (по 10000 МО сывороток против С. perfringens, C. novyi, C. septicum - основных возбудителей заболевания).
Для лечения анаэробной инфекции используют те же антитоксинные сыворотки, но значительно больше в дозах (50-100 тыс. МО).
.
Слайд 61
.
До определения видов клостридий (токсинов) вводят
все три сыворотки, после установления возбудителя вводят гомологичную сыворотку.
В случае выявления стафилококков - антистафилококковый гамма-глобулин или гипериммунную противостафилококовую плазму.
Если такая терапия окажется неэффективной, проводят хирургическое лечение, вплоть до ампутации конечностей.
Достаточно эффективным для лечения анаэробной газовой инфекции оказался метод гипербарической оксигенации в специальных барокамерах, в которых создают атмосферу с повышенным парциальным давлением кислорода
Слайд 62
ЛЕЧЕНИЕ ГАЗОВОЙ ГАНГРЕНЫ
1. Борьба с распространяющимся некрозом (стационар):
-ревизия раны, переходящая в ВХО с лампасными разрезами фасций и апоневрозов, проточно-промывным дренированием;
-ранняя ампутация гильонтинного типа при молниеносном течении и циркулярном некрозе.
2. Антибактериальная терапия (в боксе ОРИТ):
-серотерапия противогангренозной поливалентной сывороткой 150 000 ЕД в/в медленно под наркозом;
-антибиотикотерапия пенициллином от 6 до 20 млн. ЕД в/в постоянной инфузией в сочетании с метронидазолом; , тинидазолом, рифаксимином, нифуроксазидом, тетрациклином.
- ГБО 4 сеанса по 2 часа при 3-х Атм. в первые сутки; 2 сеанса во вторые.
Слайд 63
Бактероиды ( Bacteroides)
Из известных свыше 40
видов бактероидов самыми частыми возбудителями воспалительных процессов являются B.
fragilis и B. melaninogenicus
Бактероиды - мелкие полиморфные палочки (0,8-1,5 мкм), которые располагаются в одиночку или в виде диплобактерий и коротких цепочек.
Одни виды имеют жгутики, другие неподвижные, отдельные из них образуют капсулы.
Они прихотливые к питательным средам.
Их культивируют в анаэробных условиях на кровяных средах с добавлением гемину, витамина К, глюкозы.
Посевы инкубируют на протяжении 5-7 дней.
Слайд 64
.
Бактероиды ферментуют многие углеводы, разлагают пептоны.
Они населяют кишечник, другие биотопы и входят
в состав нормальных микробиоценозов человека.
Заболевания, какие они вызывают, принадлежат к эндогенным инфекциям и возникают у лиц с имунодефицитним состоянием.
Чаще всего заболевания имеют гнойно-воспалительный характер и могут поражать различные ткани и органы человека.
Лабораторная диагностика проводится подобно той, которая применяется при клостридиальних инфекциях.
Лечения, в основном, проводят антибиотиками (пеницилин, карбеницилин, хлорамфеникол) и метранидазолом.
Слайд 65
Фузобактерии
Бактероиды ферментуют многие углеводы,
разлагают пептоны.
Они населяют кишечник, другие биотопы
и входят в состав нормальных микробиоценозов человека.
Заболевания, какие они вызывают, принадлежат к эндогенным инфекциям и возникают у лиц с имунодефицитним состоянием.
Чаще всего заболевания имеют гнойно-воспалительный характер и могут поражать различные ткани и органы человека.
Лабораторная диагностика проводится подобно той, которая применяется при клостридиальних инфекциях.
Лечения, в основном, проводят антибиотиками (пеницилин, карбеницилин, хлорамфеникол) и метранидазолом.
Слайд 66
Пептококи и пептострептококи.
К шаровидным анаэробным бактериям
принадлежат пептококи и пептострептококи.
Это неподвижные безспорови
микроорганизмы.
Первые за морфологией подобные к стафилококкам,
вторые напоминают стрептококков.
Естественными их биотопами является слизистая оболочка рта и носа, кишечник и мочеполовые органы.
Могут вызывать аппендицит, плеврит, абсцесс мозга, смешанные инфекции.
Лечат их пеницилином, карбеницилином, левомицетином.
Слайд 67
Вейлонелы
Вейлонели - очень мелкие (0,3-0,6 мкм) анаэробные
грамнегативни кокки. Спор не образуют, жгутиков не имеют.
Паразитируют на слизевой оболочке ротовой полости, дыхательных путей и желудочно-кишечного тракта.
При определенных условиях могут повлечь раневые инфекции, абсцессы, сепсис.
Лечение проводят антибиотиками.
Слайд 68
Выделение чистых культур облигатных анаэробов.
Слайд 69
Выделение чистых культур облигатных анаэробов. Питательные среды.
СРЕДА ВИЛЬСОНА-БЛЕРА
(ЖЕЛЕЗО-СУЛЬФИТНЫЙ
АГАР) используется для выделения анаэробных бактерий. Готовится из питательного
агара, к которому добавляют 1% глюкозы, хлорид железа и сульфит натрия. Анаэробные клостридии (Clostridium perfringens) образуют на среде колонии черного цвета за счет образования соединений железа с серой.
СРЕДА ВИЛЬСОНА-БЛЕРА
(ЖЕЛЕЗО-СУЛЬФИТНЫЙ АГАР) используется для выделения анаэробных бактерий. Готовится из питательного агара, к которому добавляют 1% глюкозы, хлорид железа и сульфит натрия. Анаэробные клостридии (Clostridium perfringens) образуют на среде колонии черного цвета за счет образования соединений железа с серой.
Слайд 70
Создание анаэробных условий
Анаэростат Питательные среды закладываются в емкость
и инкубируются при анаэробной атмосфере. Анаэробная среда может создаваться
по выбору посредством так называемых генераторов анаэробов или через продувку CO2 .
GasPak — система химическим путем обеспечивает постоянство газовой смеси приемлемой для роста большинства анаэробных микроорганизмов. В герметичном контейнере, в результате реакции воды с таблетками боргидрида натрия и бикарбоната натрия образуется водород и диоксид углерода. Водород затем реагирует с кислородом газовой смеси на палладиевом катализаторе с образованием воды, уже вторично вступающей в реакцию гидролиза боргидрида.
Слайд 71
Схема выделения чистой культуры облигатных анаэробов.
Взятие исследуемого материала осуществляется шприцем с притертым
поршнем, после чего материал вносят в пробирку с транспортной средой.
Выделение чистой культуры проводится со строгим соблюдением анаэробных условий на всех этапах исследования.
1-й этап – получение изолированных колоний.
Готовят ряд разведений исследуемого материала и делают посев на чашки Петри со средой КАБ или другой питательной средой для культивирования анаэробов. Посевы инкубируют в микроанаэростатах. заполненных газовой смесью, при температуре 37С в течение 48-72 часов.
Слайд 72
2-й этап - получение чистой культуры анаэробов.
На этом
этапе:
1.Изучают морфологические и культуральные свойства выросших колоний.
2. Проводят
параллельный рассев каждой отобранной колонии на две чашки Петри с питательной средой, например КАБ. Одну чашку инкубируют в аэробных условиях, другую - в анаэробных условиях.
Дня дальнейшего исследования отбирают культуры, выросшие только в анаэробных условиях (так исключают факультативные анаэробы).
Схема выделения чистой культуры облигатных анаэробов.