Слайд 2
Цель лекции: Ознакомиться с физиологией системы кровообращения и
системы дыхания. Изучить возрастные особенности системы кровообращения и системы
дыхания.
План лекции: Возрастное развитие и морфофизиологические особенности системы крови. Развитие системы кровообращения в онтогенезе: сердце и ее строение, развитие и значение. Возрастные изменения систолического объема крови, АД, круги кровообращения. Возрастные особенности системы дыхания.
Слайд 3
Физиология систем крови.
На заре эволюции жизнь зародилась и

возникла в водной среде. С появлением многоклеточных организмов большинство
клеток утратило непосредственный контакт с внешней средой. Они существуют, окруженные внутренней средой – межклеточной жидкостью.
Внутренняя среда организма – это совокупность жидкостей организма, включающая кровь, лимфу, тканевую и цереброспинальную жидкости.
Однако истинной внутренней средой организма является интерстициальная жидкость (межклеточная, тканевая, внутритканевая), ибо в основном она контактирует с клетками организма, тем самым представляет собой внешнюю среду для большинства клеток организма. Кровь же, соприкасаясь непосредственно с эндокардом и эндотелием сосудов, обеспечивает их жизнедеятельность и преимущественно косвенно через тканевую жидкость вмешивается в работу всех органов и тканей.
Основной составной частью тканевой жидкости, лимфы и крови является вода. В организме человека ее доля составляет до 60% от массы тела. Для человека массой 70 кг на воду приходится до 42 л, из них на интерстициальную жидкость и лимфу – около 21% (8,82 л) и плазму – около 8% (3,36 л).
Слайд 4
Благодаря наличию системы крово- и лимфообращения, а также
действию органов и систем, обеспечивающих поступление различных веществ из
внешней во внутреннюю среду организма (органы дыхания и пищеварения), и органов, обеспечивающих выведение во внешнюю среду продуктов обмена, у многоклеточных организмов возникла возможность поддерживать постоянство состава внутренней среды организма (гомеостаз).
В систему крови входят кровь, органы кроветворения и кроверазрушения, а также аппарат их регуляции (Г.Ф. Ланг, 1939).
Слайд 5
Георгий Фёдорович Ланг (1875-1948) – советский врач-терапевт, академик АМН СССР, ректор 1-го
Ленинградского медицинского института, основатель и главный редактор журнала «Терапевтический архив».
Слайд 6
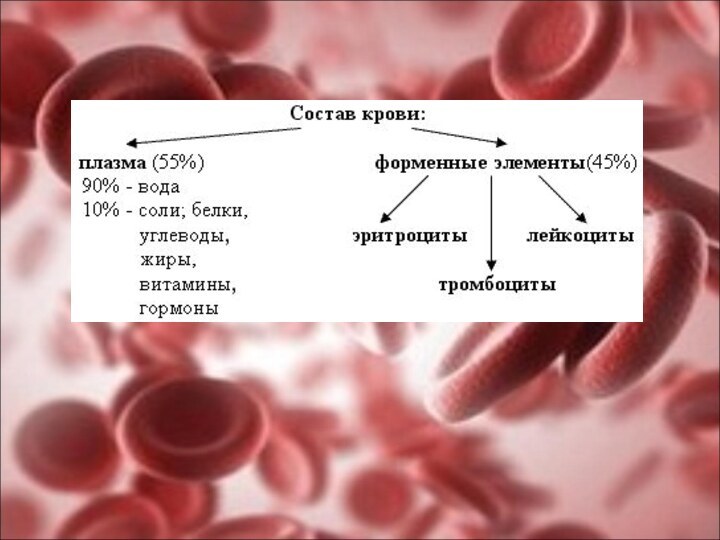
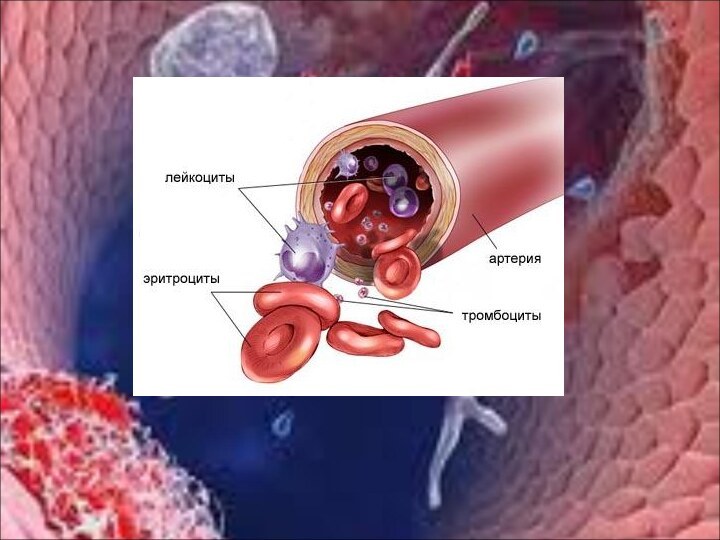
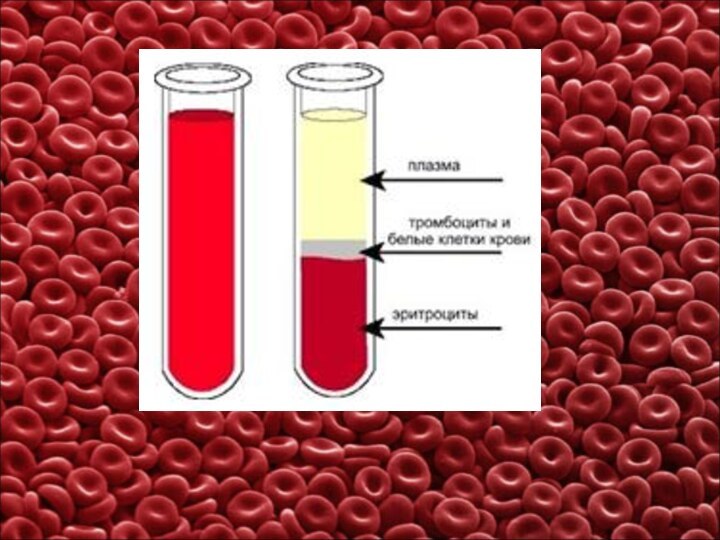
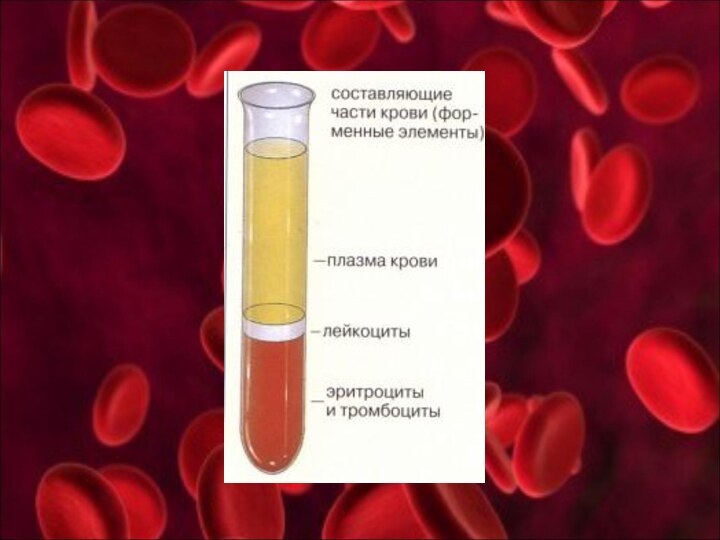
Кровь – это жидкая ткань организма. Состоит из

форменных элементов (40-45%) – эритроцитов, лейкоцитов, тромбоцитов и из
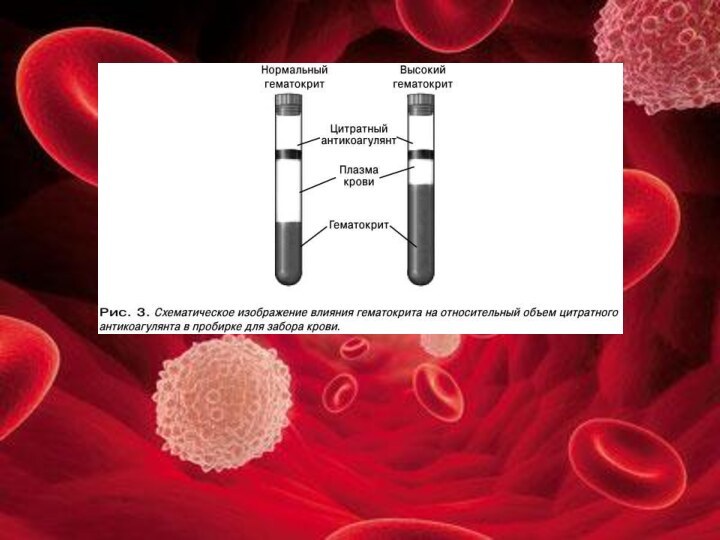
плазмы (жидкая часть крови, 55-60%). Процент форменных элементов называют гематокритным числом (в норме составляет 40-45%, у мужчин 40-48%, у женщин – 36-42%), которое определяют с помощью прибора «Гематокрита».
Количество крови в организме человека составляет 5-9% от массы тела (4,5-6,0 л у человека с массой тела 65-70 кг, у женщин – 4-4,5 л - 65 мг/кг, у мужчин – 5-6 л - 77 мл/кг). В состоянии покоя до 45-50% всего количества крови находится в кровяных депо (селезенке, подкожном сосудистом сплетении печени и легких). В селезенке кровь может быть почти полностью выключена из циркуляции, а в сосудистом сплетении кожи и печени она циркулирует в 10-20 раз медленнее, чем в других сосудах организма.
Если вязкость воды принят за единицу, то вязкость плазмы крови равна 1,7-2,2, а вязкость цельной крови – около 5. Вязкость крови обусловлена наличием белков и особенно эритроцитов, которые при своем движении преодолевают силы внешнего и внутреннего трения. Вязкость увеличивается при сгущении крови, т.е. потере воды (например, при поносах или обильной потении), а также при возрастании количества эритроцитов в крови.
Относительная плотность (удельный вес) цельной крови равен 1,050-1,060, эритроцитов – 1,090, плазмы – 1,025-1,034.
Слайд 7
Прибор для определения гематокрита
Слайд 8
Выделяют следующие функции крови:
Транспортная функция. Циркулируя по сосудам,
кровь осуществляет транспортную функцию, которая определяет ряд других;
Дыхательная функция.
Эта функция заключается в связывании и переносе О2 и СО2;
Трофическая (питательная) функция. Кровь обеспечивает все клетки организма питательными веществами: глюкозой, аминокислотой, жирами, витаминами, минеральными веществами, водой;
Экскреторная (выделительная) функция. Кровь уносит из тканей «шлаки жизни» - конечные продукты метаболизма: мочевину, мочевую кислоту и другие вещества, удаляемые из организма органами выделения;
Терморегуляторная функция. Кровь охлаждает энергоемкие органы и согревает органы, теряющее тепло;
Кровь обеспечивает водно-солевой обмен между кровью и тканями. В артериальной части капилляров жидкость и соли поступают в ткани, а в венозной части капилляров возвращается кровь;
Слайд 9
Кровь поддерживает стабильность ряда констант гомеостаза – рН,

осмотическое давление, изоионию и др. (гомеостатическая функция);
Защитная функция. Кровь
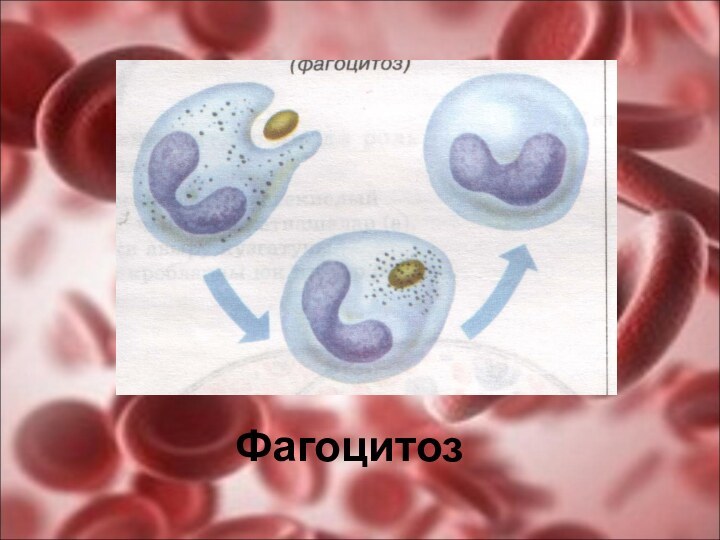
выполняет защитную функцию, являясь важнейшим фактором иммунитета, т.е. защиты организма от живых тел и генетически чуждых веществ. Это определяется фагоцитарной активностью лейкоцитов (клеточный иммунитет) и наличием в крови антител, обезвреживающих микробы и их яды (гуморальный иммунитет). Эту задачу выполняет также бактерицидная пропердиновая система (система сыворотки крови, участвующая в неспецифической (естественной) защите организма. Впервые эту систему описал в 1954 г. Пиллемер);
Гуморальная регуляция. Благодаря своей транспортной функции кровь обеспечивает химическое взаимодействие между всеми частями организма, т.е. гуморальную регуляцию. Кровь переносит гормоны и другие физиологически активные вещества от клеток, где они образуются, к другим клеткам;
Осуществление креаторных связей. Макромолекулы, переносимые плазмой и форменными элементами крови, осуществляют межклеточную передачу информации, обеспечивающую регуляцию внутриклеточных процессов синтеза белков, сохранение степени дифференцированности клеток, восстановление и поддержание структуры тканей.
Слайд 10
Плазма крови содержит 90-92% воды и 8-10% сухого
вещества, главным образом белков и солей. В плазме находится
ряд белков, отличающихся по своим свойствам и функциональному значению: альбумины (около 4,5%), глобулины (2-3%) и фибриноген (0,2-0,4%).
Общее количество белка в плазме крови человека составляет 7-8%. Остальная часть плотного остатка плазмы приходится на долю других органических соединений и минеральных солей.
Значение белков плазмы многообразны:
Они обусловливают онкотическое давление, которое определяет обмен воды между кровью и тканью;
Обладая буферными свойствами, поддерживают рН крови;
Обеспечивают вязкость плазмы крови, имеющую важное значение в поддержании АД;
Препятствуют оседанию эритроцитов (СОЭ);
Участвуют в свертывании крови;
Являются необходимыми факторами иммунитета;
Слайд 11
Служат переносчиками ряда гормонов, минеральных веществ, липидов, холестерина;
Представляют
собой резерв для построения тканевых белков;
Осуществляют креаторные связи, т.е.
передачу информации, влияющей на генетический аппарат клеток и обеспечивающей процессы роста, развития, дифференцировки и поддержания структуры организма (примерами таких белков являются т.н. «фактор роста нервной ткани», эритропоэтины и т.д.).
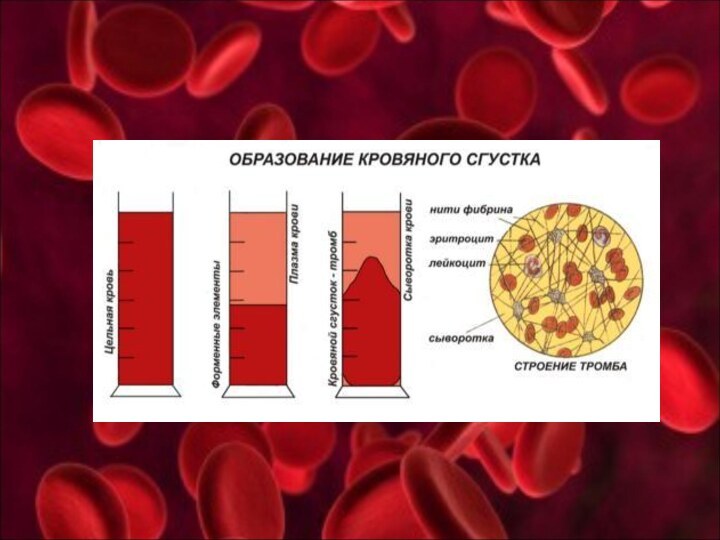
Жидкое состояние крови и замкнутость (целостность) кровеносного русла являются необходимыми условиями жизнедеятельности. Эти условия создает система свертывания крови (система гемокоагуляции), сохраняющая циркулирующую кровь в жидком состоянии и восстанавливающая целостность путей ее циркуляции посредством образования кровяных тромбов (пробок, сгустков) в поврежденных сосудах.
В систему гемокоагуляции входит кровь и ткани, которые продуцируют и выделяют из организма необходимые для данного процесса вещества, а также нейрогуморальный регулирующий аппарат.
Слайд 12
Знание механизмов свертывания крови необходимо для понимания причин
ряда заболеваний и возникновения осложнений, связанных с нарушением гемокоагуляции.
В настоящее время более 50% людей умирает от болезней, обусловленных нарушением свертывания крови (инфаркт миокарда, тромбоз сосудов головного мозга, тяжелые кровотечения в акушерской и хирургической клиниках и др.).
Основоположником современной ферментативной теории свертывания крови является профессор Дерптского (Юрьевского, а ныне Тартуского) университета А.А. Шмидт (1872). Его теорию поддержал и уточнил П. Моравиц (1905).
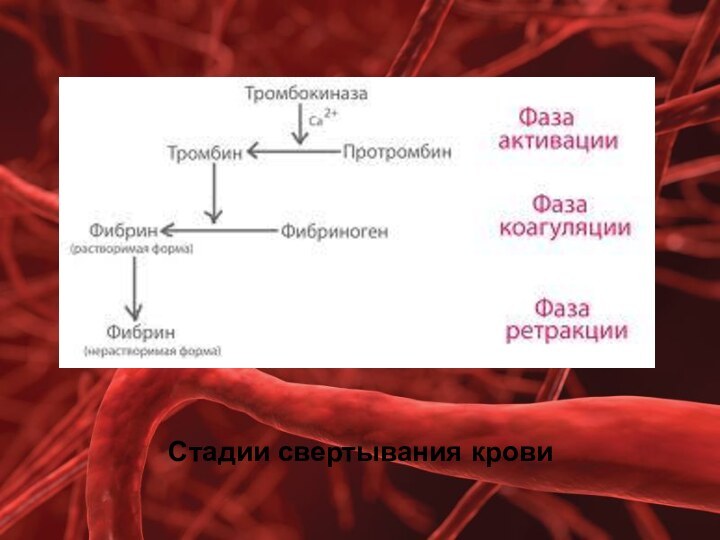
За столетия, прошедшее после создания теории Шпидта-Моравица, она была значительно дополнена. Сейчас считают, что свертывание проходит в 3 фазы: образование протромбина, образование тромбина, образование фибрина. Кроме них, выделяют предфазу и после фазу гемокоагуляции.
В свертывании крови (гемостаз) участвуют 13 плазменных факторов, тромбоциты, лейкоциты.
Слайд 13
Александр Александрович Шмидт (1831—1894) - физиолог, доктор медицины, профессор.
Слайд 14
В 1901 г. австриец К. Ландштейнер и в

1903 г. чех Я. Янский обнаружили, что при смешивании
крови разных людей часто наблюдается склеивание эритроцитов друг с другом – явление агглютинации. Это зависит от наличия в эритроцитах агглютинируемых факторов – агглютиногенов А и В. в эритроцитах они могут быть по одному или вместе, либо отсутствовать.
Одновременно было установлено, что в плазме находятся агглютинирующие агенты, которые склеивают эритроциты. Указанные вещества названы α и β. В крови разных людей содержится либо один, либо два, либо ни одного агглютинина. При переливании несовместимой крови эритроциты не только склеиваются, но и разрушаются (гемолиз). Последнее связано с тем, что в плазме помимо агглютининов, находятся одноименные гемолизины.
Агглютиноген А и агглютинин α, а также В и β называются одноименными. Склеивание эритроцитов происходит в том случае, если эритроциты донора (человека, дающего кровь) встречаются с одноименными агглютининами реципиента (человека, получающего кровь): А+α, В+β или АВ+αβ. Отсюда ясно, что в крови каждого человека находятся разноименные агглютиноген и агглютинин.
Слайд 15
Карл Ландштейнер (1868-1943) - австрийский врач, химик, иммунолог, инфекционист.
Слайд 16
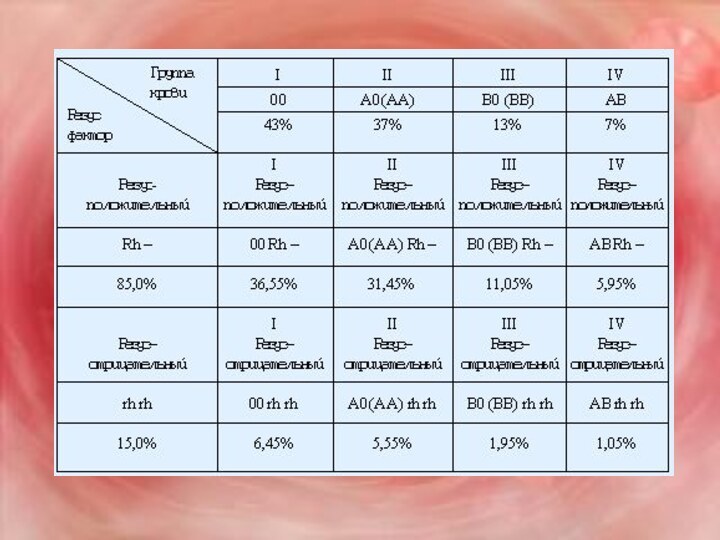
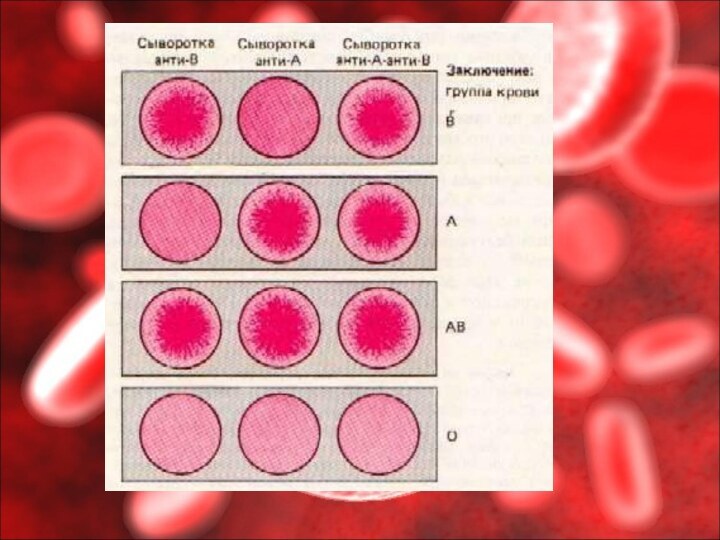
У людей имеется 4 комбинации агглютиногенов и агглютининов
системы АВ0. Они обозначаются следующим образом: I (0) –
αβ; II (А) – Аβ, III (В) – Вα и IV (АВ). Из этих обозначений следует, что у людей I группы эритроциты не содержат агглютиногенов АВ, а в плазме имеются оба агглютинина. У людей II группы эритроциты имеют агглютиноген А, а плазма – агглютинин β. К III группе относятся люди, у которых в эритроцитах находится агглютиноген В и в плазме – агглютинин α. Кровь людей IV группы характеризуется наличием в эритроцитах обоих агглютиногенов и отсутствием в плазме агглютининов.
Слайд 17
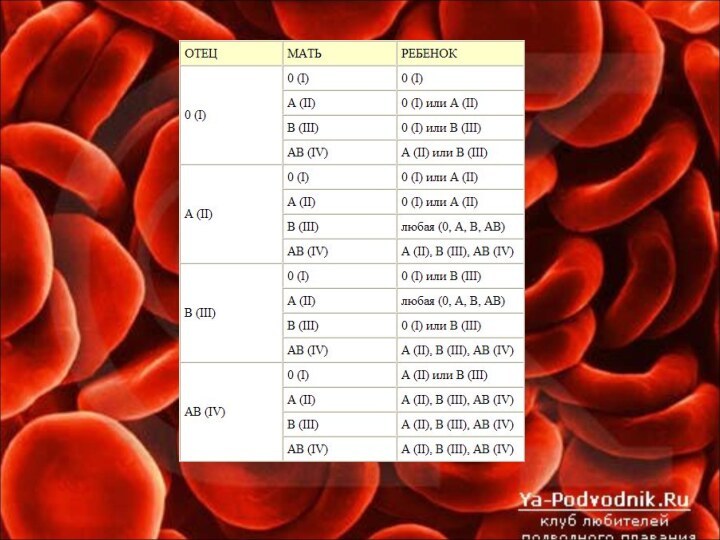
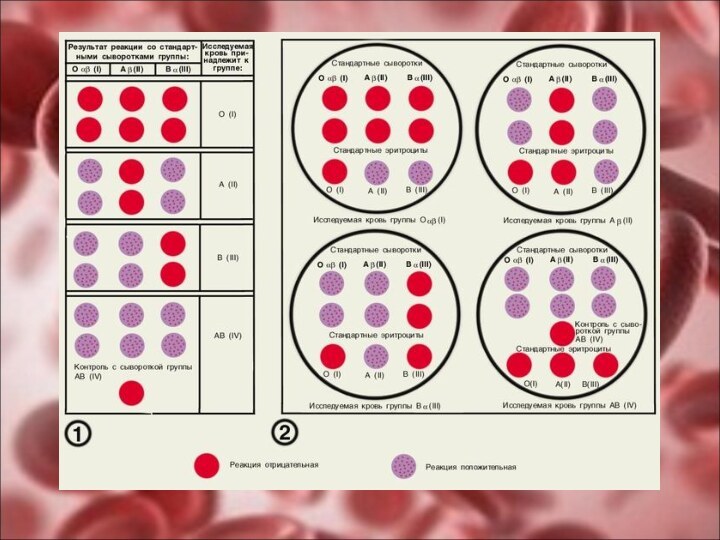
Выяснение причин агглютинации позволило сформулировать два основных правила
переливания крови:
Необходимо подбирать кровь так, чтобы избежать встречи одноименных
агглютиногенов донора с одноименных агглютининами реципиента, т.е. плазма реципиента должна быть пригодна для жизни перелитых эритроцитов;
Агглютинины донора в расчет е принимаются – это т.н. правило разведения, которое пригодно при переливании небольших количеств крови.
Слайд 18
В 1930 г. за открытие групп крови К.
Ландштейнер был удостоен Нобелевской премии. Выступая на церемонии вручения
премии, он предложил, что в будущем будут открыты новые агглютиногены, а количество группы крови будет расти до тех пор, пока не достигнет числа живущих на земле людей. Это предложение оказалось верным. Только в системе АВ0 выявлено много вариантов каждого агглютиногена. Так, агглютиноген А существует более чем в 10 вариантах. Различие между ними состоит в том, что А1 является самым сильным, а А2-А7 и другие варианты обладают слабыми агглютинационными свойствами. Поэтому кровь таких лиц может быть ошибочно отнесена к I группе, что может привести к гемотрансфузионным осложнениям при переливании ее больным с I и III группами.
Слайд 19
Среди агглютиногенов, не входящих в систему АВ0, одним
из первых был обнаружен резус-фактор (или резус-агглютиноген). К. Ландштейнер
и И.Винер нашли его в 1940 г. у обезьян макак резус. Этот же агглютиноген содержится у 85% людей (резус-положительная кровь). У 15% людей он отсутствует (резус отрицательная кровь). Система резус имеет 6 разновидностей агглютиногенов – D, C, E, из которых наиболее активен D. Если кровь человека, содержащего резус-фактор, перелить человеку, не имеющего его, то у него образуются иммунные антирезус-агглютинины. Повторное введение такому человеку резус-положительной крови может привести к развитию гемотрансфузионных осложнений.
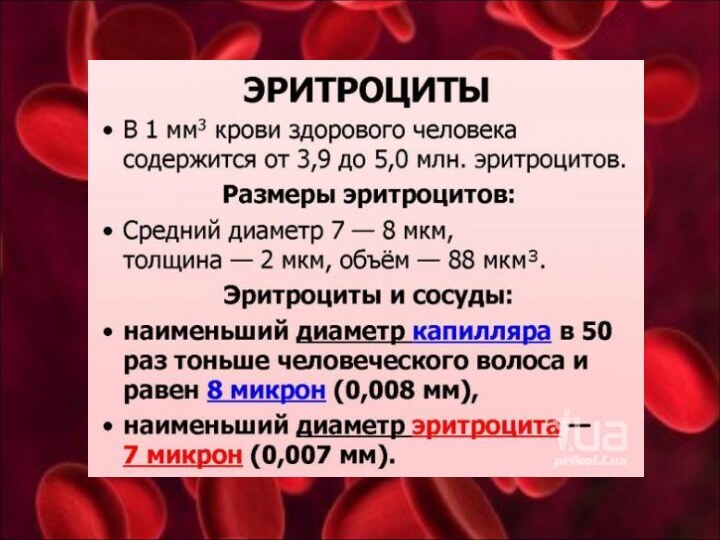
Эритроциты, или красные кровяные тельца, представляют собой клетки, которые у человека и млекопитающих не имеют ядра.
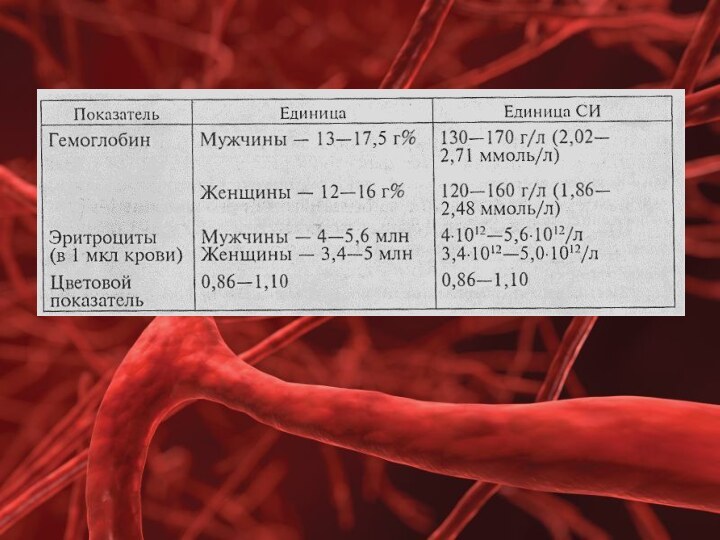
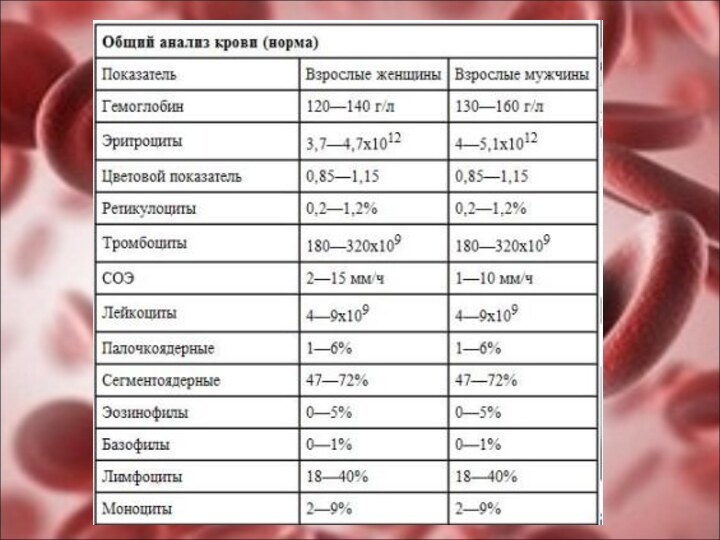
В крови у мужчин содержится в среднем 5*1012/л эритроцитов (6 000 000 в 1 мкл), у женщин – около 4,5*1012/л (4 500 000 в 1 мкл). Они имеют форму двоявогнутого диска, при поперечном разрезе напоминают гантели.
Слайд 21
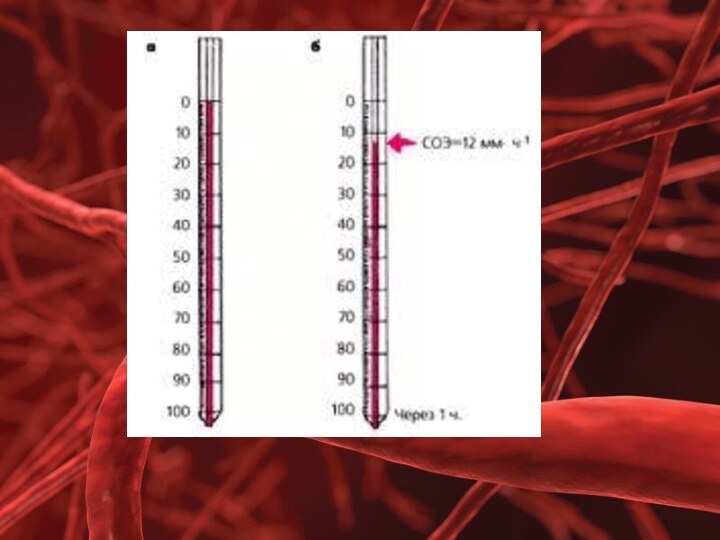
Скорость оседания эритроцитов (СОЭ) невысока (у мужчин составляет
1-10 мм/ч, у женщин – 2-15 мм/ч), что обусловлено
преобладанием в плазме крови белков альбуминовой фракции.
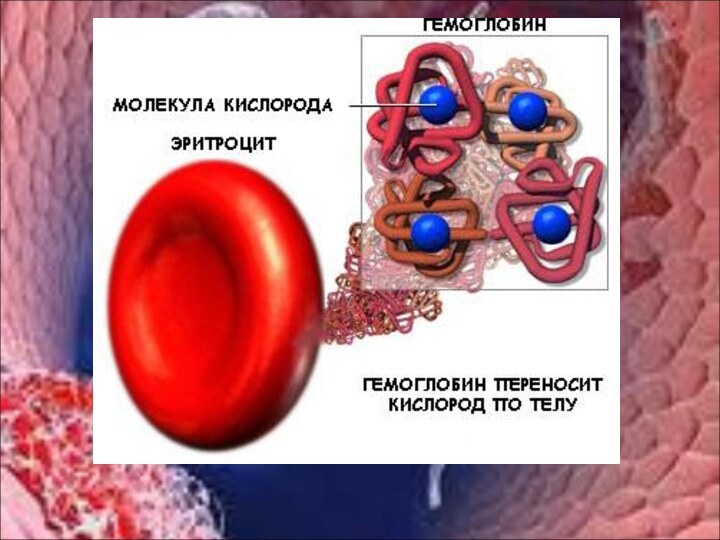
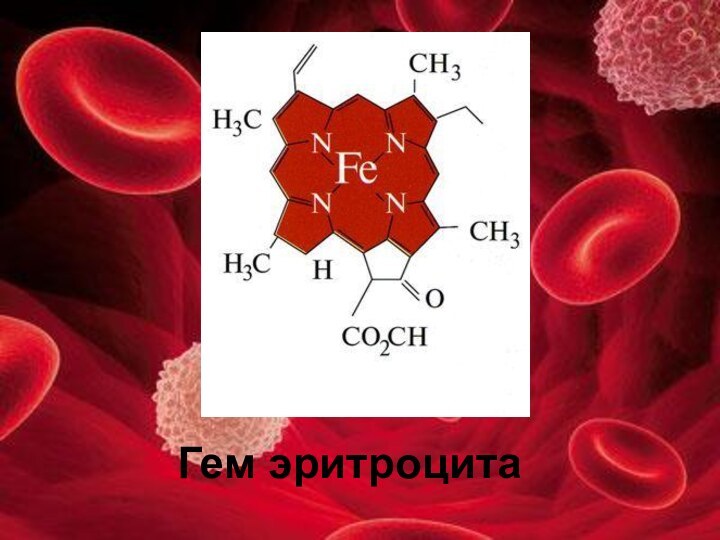
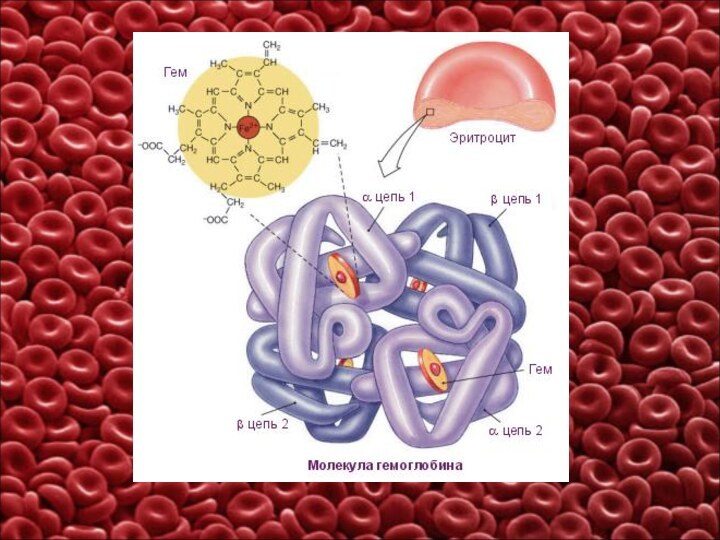
Составной частью эритроцитов является белок гемоглобин, который обеспечивает дыхательную функцию крови. В крови здоровых мужчин содержится в среднем 14,5 г% гемоглобина (145 г/л) с колебаниями от 13 до 16 (130-160 г/л). В крови женщин находится около 13 г% (13 г/л по системе СИ) с колебаниями от 12 до 14% (120-140 г/л).
Свойства эритроцитов:
Высокая пластичность (способность к обратимой деформации), что облегчает их прохождение через капилляры диаметром 2,5-3 мкм (диаметр эритроцита – 7,2-7,5 мкм);
Способны к агрегации – образование конгломератов при замедлении движении крови и повышении ее вязкости, что может наблюдаться при патологиях.
Слайд 22
Основные функции эритроцитов:
Дыхательная;
Участие стабилизации КОС (кислотно-основное состояние) за
счет гемоглобина и наличия фермента карбоангиндразы;
Участие в процессах свертывания
крови;
Дезинтоксикация веществ;
Участие в иммунных реакциях
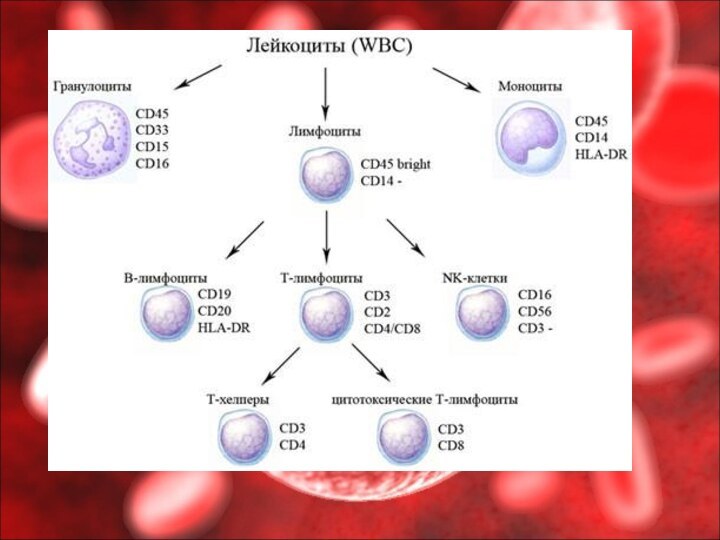
Лейкоциты, или белые кровяные тельца, играют важную роль в защите организма от микробов, вирусов, от патогенных простейших, любых чужеродных веществ, т.е. они обеспечивают иммунитет.
У взрослых кровь содержит 4-9*109/л (4000-9000 в 1 мкл) лейкоцитов.
Выделяют следующие функции:
Защитная;
Участие в процессах свертывания крови и фибринолиза;
Регенеративная;
Транспортная – лейкоциты являются носителями ряда ферментов.
Слайд 23
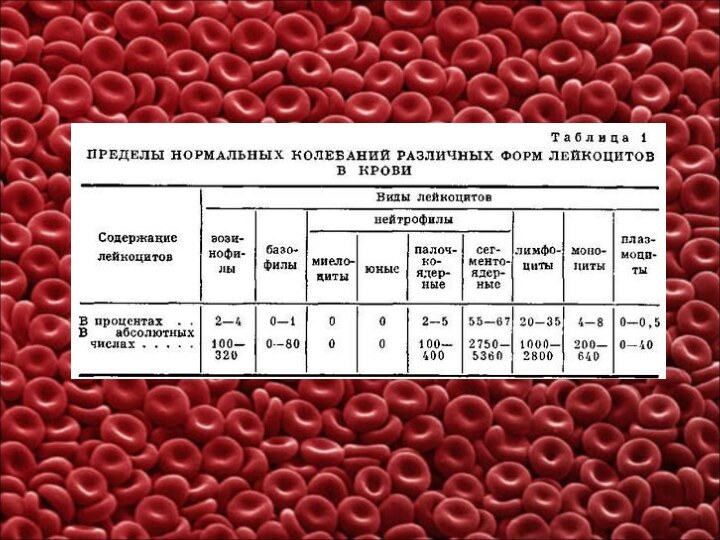
Лейкоциты в крови представлены следующими видами:
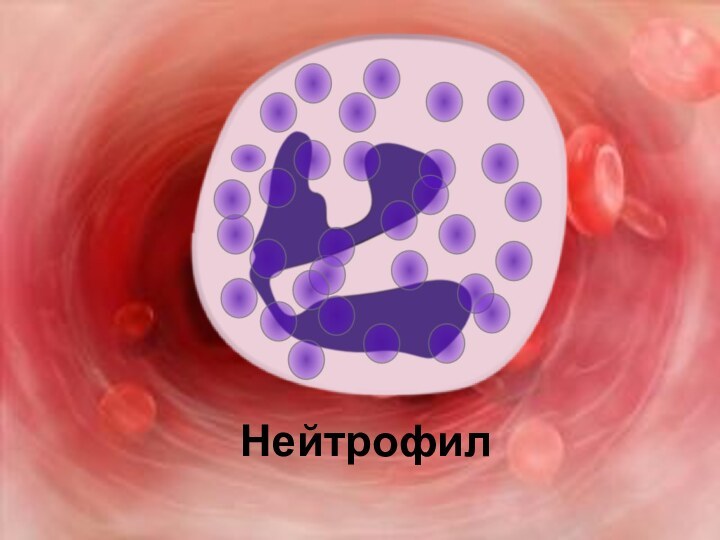
Нейтрофилы – самая
большая группа белых кровяных телец, они составляют 50-75% всех
лейкоцитов. Свое название они получили за способность их зернистости окрашиваться нейтральными красками. Основная функция нейтрофилов – защита организма от проникших в него микробов и их токсинов;
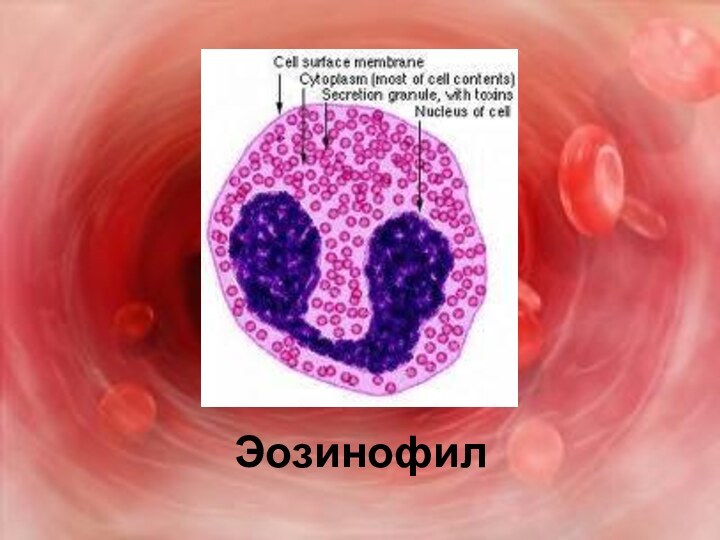
Эозинофилы составляют 1-5% всех лейкоцитов. Зернистость в их цитоплазме окрашивается кислыми красками (эозином и др.), что и определило их название. Основная функция эозинофилов заключается в обезвреживании и разрушении токсинов белкового происхождения, чужеродных белков, комплекс антиген-антитело;
Слайд 24
Базофилы (0-1% всех лейкоцитов) представляют собой самую малочисленную

группу гранулоцилотов. Их крупная зернистость окрашивается основными красками, за
что они и получили свое название. Функции базофилов обусловлены наличием в них биологически активных веществ. Они, как тучные клетки соединительной ткани, продуцируют гистамин и гепарин. Количество базофилов нарастает во время регенеративной (заключительной) фазы острого воспаления и немного увеличивается при хроническом воспалении. Гепарин базофилов препятствует свертыванию крови в очаге воспаления, а гистамин расширяет капилляры, что способствует рассасыванию и заживлению;
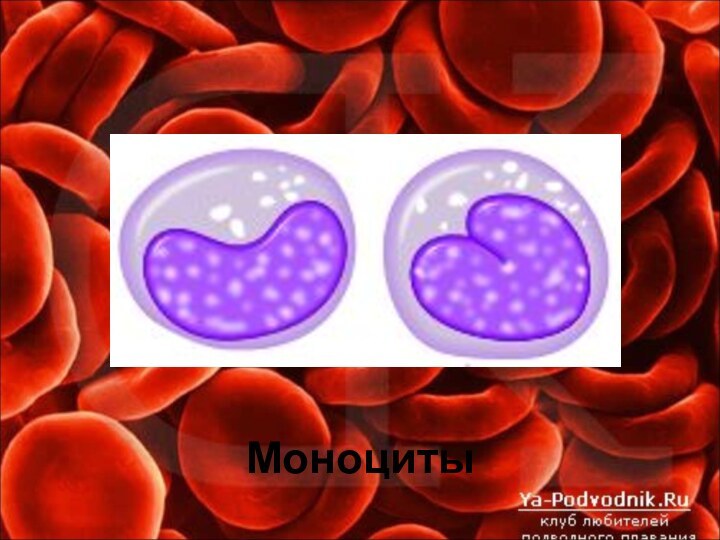
Моноциты составляют 2-10% всех лейкоцитов, способны к амебоидную движению, проявляют выраженную фагоцитарную и бактерицидную активность. Моноциты фагоцитируют до 100 микробов, в то время как нейтрофилы – лишь 20-30. Моноциты появляются в очаге воспаления после нейтрофилов и проявляют максимум активности в кислой среде, в которой нейтрофилы теряют свою активность;
Слайд 25
Лимфоциты составляют 20-40% белых кровяных телец. Лимфоциты в
отличие от всех других лейкоцитов способны не только проникать
в ткани, но и возвращаться обратно в кровь. Они в отличаются от других лейкоцитов и тем, что живут не несколько дней, а 20 и более лет. Лимфоциты представляют собой центральное звено иммунной системы организма. Они отвечают за формирование специфического иммунитета и осуществляют функцию иммунного надзора в организме, обеспечивая защиту от всех чужеродного и сохраняя генетическое постоянство внутренней среды.
Тромбоциты – маленькие кровяные пластинки (диаметр 2-5 мкм), не имеют ядра, содержат гранулы. При соприкосновении с чужеродной поверхностью распластываются и выпускают псевдоподии (адгезия). В 1 л крови содержится (180-320)*109 тромбоцитов.
Слайд 26
Свойства тромбоцитов заключается их в способности:
Фагоцитозу;
Амебоидной подвижности;
Секреторной активности;
Адгезии
(сцепление, прилипания);
Агрегации (присоединение, склеивание тромбоцитов друг с другом).
Функции тромбоцитов:
Участие
в свертывание крови;
Ангиотрофичекая – питание эндотелия капилляров, благодаря чему поддерживается структура и функции сосудов микроциркуляторного русла;
Регуляция сосудистой стенки;
Участие в защитных реакциях организма (фагоцитоз).
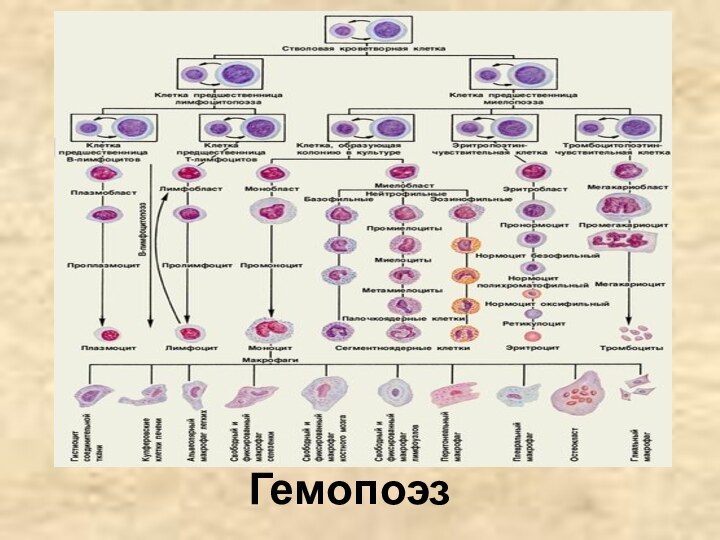
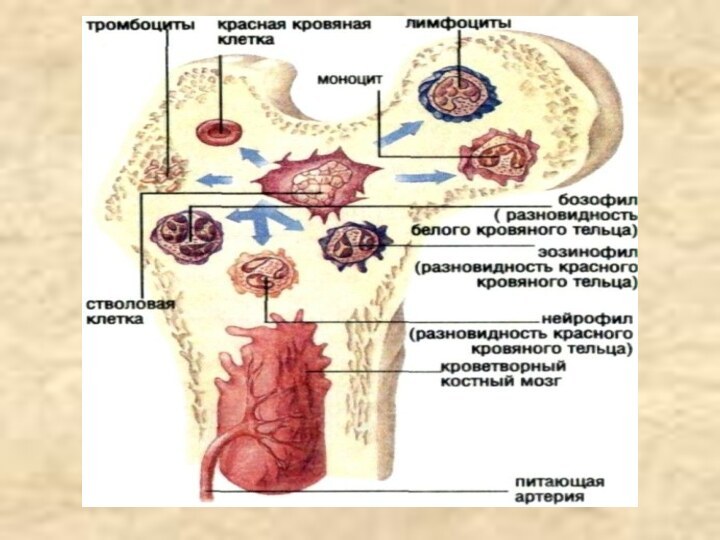
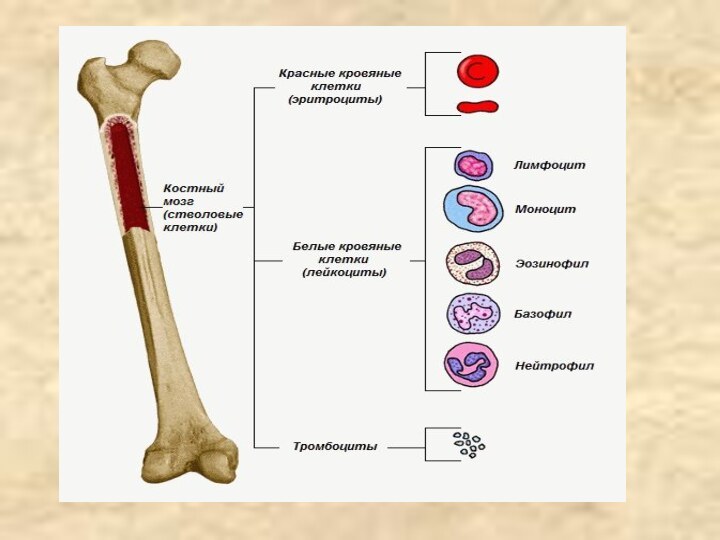
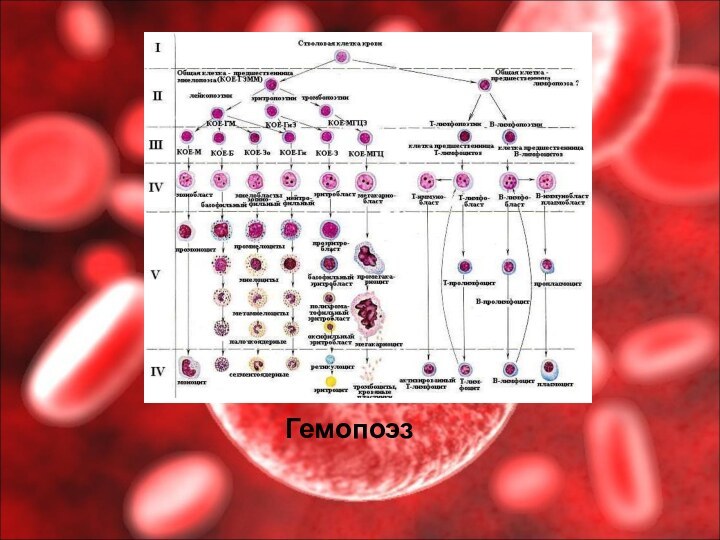
Кроветворение (гемопоэз) – процесс образования и развития форменных элементов крови. Различают эритропоэз – образование эритроцитов, лейкопоэз – образование лейкоцитов и тромбоцитопоэз – образование кровяных пластинок.
Слайд 31
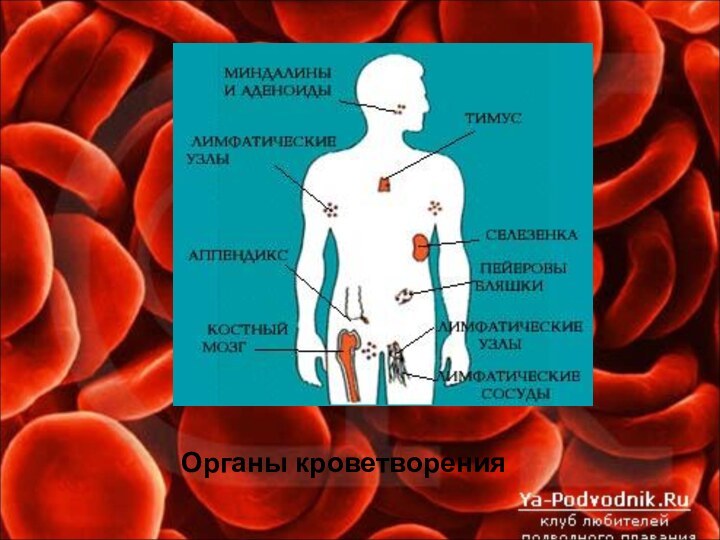
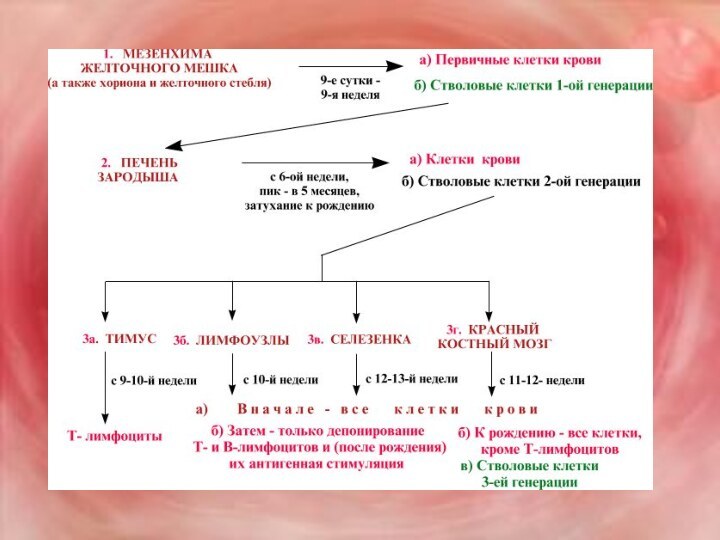
Эритроциты, гранулоциты, моноциты и тромбоциты развиваются в красном
костном мозге, который находится в плоских костях и метафизах
трубчатых костей. Лимфоциты, кроме костного мозга, образуются в лимфатических узлах, селезенке, лимфоидной ткани кишечника и миндалин.
Количество образующихся форменных элементов крови точно соответствует количеству, разрушающихся, и общее их число остается удивительно постоянным, т.е. между образованием и разрушением клеток крови существует равновесие. Этот баланс регулируется нервными и гуморальными механизмами.
Еще в 80-х годах 19 века в лаборатории С.П. Боткина было показано, что при раздражении нервов, идущих к костному мозгу, у собак развивается эритроцитоз.
Раздражение симпатических нервов увеличивает число нейтрофилов в крови. Наряду с этим было доказано, что симпатическая иннервация стимулирует кроветворение, а парасимпатическая – тормозит.
Слайд 32
На кроветворение влияют и эндокринные железы. Так, оно

усиливается гормонами передней доли гипофиза (СТГ и АКТГ), надпочечников,
щитовидной железы. Мужские половые гормоны стимулируют, а женские половые гормоны (эстрогены) тормозят эритропоэз, чем отчасти объясняется разное число эритроцитов у мужчин и женщин.
Нервные и эндокринные воздействия важны для кроветворения, но они действуют вероятно, не прямо, а за счет специфических посредников – гемопоэтинов, которые образно называют «гормонамикроветворения». Среди гемопоэтинов различают эритро-, лейко- и тромбопоэтины.
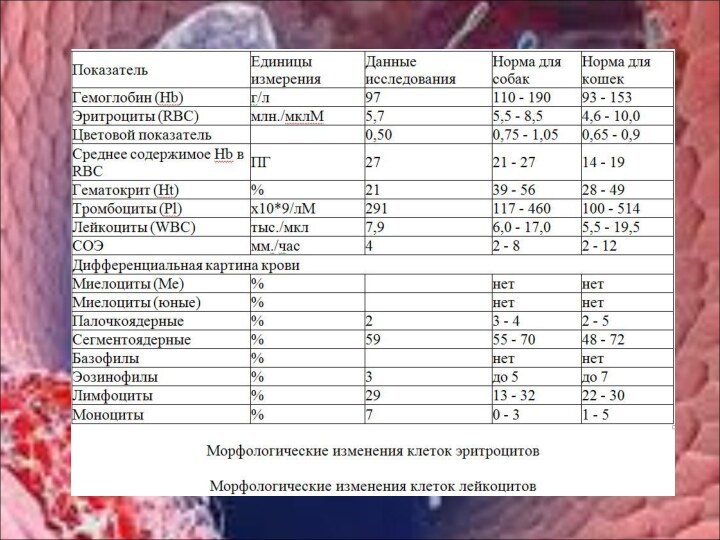
Возрастные особенности системы крови.
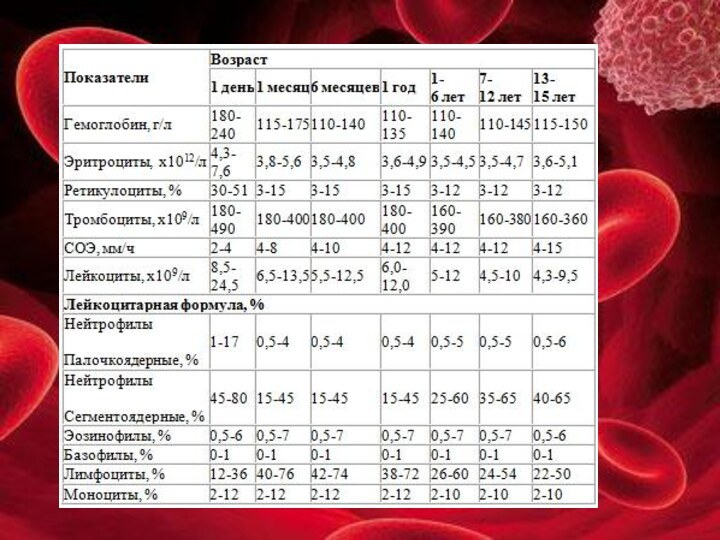
Количество крови в организме человека меняется с возрастом. У детей крови относительно массы тела больше, чем у взрослых. У новорожденных кровь составляет 14,7% массы, у детей одного года – 10,9%, у детей 14 лет – 7%. Это связано с более интенсивным протеканием обмена веществ в детском организме. Общее количество крови у новорожденных в среднем составляет 450-600 мл, у детей 1 года – 1,0-1,1 л, у детей 14 лет – 3,0-3,5 л, у взрослых людей массой 60-70 кг общее количество крови 5-5,5 л.
Слайд 33
У детей с возрастом отмечается постепенное уменьшение миелоидной
ткани в костном мозге и выявляется функциональная лабильность кроветворного
аппарата. Сохраняется возможность возврата к мегалоблаcтическому типу кроветворения.
У новорожденных и грудных детей более высокое относительное количество крови (15% и 14% массы тела соответственно). Снижение величины данного показателя до уровня взрослых происходит к 6-9 годам. Отмечается некоторое увеличение количества крови в период полового созревания. При старении происходит снижение относительной массы крови (до 67 мл/л).
Сравнительно высокий гематокрит (0,54) у новорожденных снижается до уровня взрослых к концу 1-го месяца, после чего снижается до 0,35 в грудном возрасте и в детстве (в 5 лет – 0,37, в 11-15 лет – 0,39), после чего его величина повышается и к концу пубертатного периода гематокрит достигает уровня взрослых (0,40-0,45).
Слайд 34
У новорожденных содержание белков в крови равно 48-56
г/л. Увеличение их количества до уровня взрослых происходит к
3-4 годам. У детей младшего возраста характерны индивидуальные колебания количества белков в крови. Сравнительно низкий уровень белка объясняется недостаточной функцией печени (белокобразующей). В течение онтогенеза изменяется соотношение А/Г. В первые дни после рождения в крови больше глобулинов, особенно лямда-глобулинов (из плазмы матери). Они затем быстро разрушаются. В первые месяцы содержание альбуминов снижено (37 г/л). Оно постепенно увеличивается и к 6 месяцам достигает 40 г/л, а к 3 годам достигает уровня взрослых. Высокое содержание лямда-глобулинов в момент рождения объясняется способностью их проходить через плацентарный барьер. К старости происходит некоторое снижение концентрации белков и белкового коэффициента за счет снижения содержания альбуминов и повышения количества глобулинов.
Слайд 35
Низкий уровень белков в крови новорожденных обусловливает меньшее
онкотическое давление крови по сравнению со взрослыми.
У новорожденных детей
рН и буферные основания крови снижены (декомпенсированный ацидоз в 1-й день, а затем – ацидоз компенсированный). К старости количество буферных оснований снижается (особенно бикарбонатов крови).
Относительная плотность крови у новорожденных выше (1,060-1,080), чем у взрослых. Затем установившаяся относительная плотность крови в течение первых месяцев сохраняется на уровне взрослых.
Вязкость крови новорожденных сравнительно высока (10,0-14,8), что в 2-3 раза выше, чем у взрослых (в основном за счет увеличения количества эритроцитов). К концу 1-го месяца вязкость уменьшается и остается на сравнительно постоянном уровне, не изменяясь к старости.
Слайд 36
Количество эритроцитов у плода постепенно увеличивается, отмечается уменьшение

их диаметра, объема и количества ядросодержащих клеток. У новорожденных
интенсивность эритропоэза примерно в 5 раз выше, чем у взрослых. Количество эритроцитов у них в 1-й день повышено по сравнению со взрослыми и достигает 6-10х1012 /л. На 2-3 день количество их снижается в результате их разрушения (физиологическая желтуха) и в течение 1-го месяца их содержание снижается до 4,7х1012 /л. Для детей грудного возраста на протяжении 1-го полугодия характерно дальнейшее уменьшение количества эритроцитов, после чего происходит нарастание их количества до 4,2х1012 /л. Начиная с 4-х лет отмечается уменьшение миелоидной ткани и в период полового созревания гемопоэз сохраняется в красном костном мозге губчатого вещества тел позвонков, ребер, грудины, костей голени и бедренных костей. При старении отмечается уменьшение общей массы красного костного мозга и его пролиферативной активности. Прослеживается тенденция к уменьшению количества эритроцитов и гемоглобина.
Слайд 37
Функцию переносчика кислорода у эмбриона до 9-12 недель
выполняет эмбриональный (примитивный) гемоглобин (НbP), который замещается фетальным гемоглобином
(HbF) к 3-му месяцу внутриутробного развития. На 4-м месяце в крови плода появляется гемоглобин взрослых (HbA) и количество его до 8-ми месяцев не превышает 10%. У новорожденных еще сохраняется до 70% HbF и уже содержится 30% HbA. Количество Hb повышено (170-246 г/л), но, начиная с 1-х суток, его содержание постепенно снижается. У лиц пожилого и старческого возраста содержание Нb несколько снижается и колеблется в пределах нижней границы нормы зрелого возраста.
СОЭ у новорожденных ниже, чем у взрослых и равняется 1-2 мм/ч.
Слайд 38
У новорожденных сразу после рождения количество лейкоцитов повышено

и достигает 15х1012/л (лейкоцитоз новорожденных). Через 6 часов их
количество повышается до 20 х1012/л, через 24 ч- 28 х1012/л, 48 ч- 19 х1012/л. Индекс регенерации повышен и отмечается сдвиг лейкоцитарной формулы влево. Наивысший подъем количества лейкоцитов отмечается на 2-е сутки. Затем их количество снижается и предельное падение кривой происходит на 5 сутки, а к 7 суткам количество их приближается к верхней границе нормы взрослых. У детей грудного возраста отмечается сравнительно низкая двигательная и фагоцитарная активность лейкоцитов. Картина белой крови у детей после 1-го года жизни характеризуется постепенным понижением абсолютного количества лейкоцитов, нарастанием относительного числа нейтрофилов при соответствующих понижении количества лимфоцитов. В лейкоцитарной формуле отмечаются 2 «перекреста» изменения лейкоцитов. Первый - в возрасте 3-7 дней (снижение процента нейтрофилов и возрастание процента лимфоцитов) и второй – в возрасте 4-6 лет (возрастание процента нейтрофилов и снижение процента лимфоцитов). К старости отмечается лейкопения (лейкопения старости) и эозинопения. Уменьшается функциональный резерв лейкопоэза в экстремальных условиях.
Слайд 39
Количество тромбоцитов у новорожденных в первые часы после
рождения колеблется в пределах 150-320 х 109 /л, что
в среднем существенно не отличается от содержания их в крови взрослых. Затем следует некоторое снижение их количества (до 164-178х109 /л) к 7-9 дню, после чего к концу 2-й недели их содержание возрастает и остается практически без существенных изменений на уровне взрослых. Для детей 1-х дней жизни характерным является большое количество круглых и юных форм тромбоцитов, количество которых с возрастом уменьшается.
Слайд 40
В крови плода до 16-20 недель отсутствуют фибриноген,

протромбин и акцелерин, а поэтому она не свертывается. Фибриноген
появляется на 4-5 месяце внутриутробной жизни, концентрация его при этом составляет 0,6 г/л. В этот период еще низкая активность фибринстабилизирующего фактора, но высокая активность гепарина (почти в 2 раза выше, чем у взрослых). Низкий уровень факторов свертывающей и антисвертывающей систем крови у плода объясняется незрелостью клеточных структур печени, осуществляющих их биосинтез. В крови новорожденных отмечается низкая концентрация ряда факторов (FII, FVII, FIX, FX, FXI, FXIII) свертывающей системы крови, антикоагулянтов и плазминогена, хотя соотношение их концентраций такое же, как и у взрослых. У детей первых дней жизни время свертывания крови снижена, особенно на 2-й день, после чего она постепенно повышается и достигает скорости свертывания крови у взрослых к концу подросткового периода. В периоды детства происходит постепенное повышение содержания прокоагулянтов и антикоагулянтов. При этом характерным является гетерохронность созревания отдельных звеньев (про- и антикоагулянтов) в данный постнатальный период. К 14-16 годам содержание и активность всех факторов, участвующих в свертывании крови и фибринолиза достигают уровня взрослых.
Слайд 41
Формирование факторов, определяющих групповую принадлежность в онтогенезе происходит
не одновременно. Агглютиногены А и В формируются к 2-3
месяцу претенатального периода, а аглютинины альфа и бетта – к моменту или же после рождения, что обусловливает низкую способность эритроцитов к агглютинации, которая достигает ее уровня у взрослых к 10- 20 годам.
Агглютиногены системы Rh появляются у плода на 2-3 месяце, при этом активность Rh-антигена во внутриутробном периоде выше, чем у взрослых.