Слайд 2
Особенности костной системы у детей
Закладка и образование костной

системы происходит позднее других систем организма — на 5
неделе внутриутробного развития
Скелет образуется из мезенхимальных клеток 2 видами остеогенеза: 1. дермальный – непосредственно из мезенхимы (свод черепа, лицо, нижняя челюсть , диафизы ключиц 2. хондральный – из мезенхимы образуется хрящ, из хряща – костная ткань ( остальные кости скелета)
С момента рождения рождении ребенка диафизы трубчатых костей состоят из костной ткани, а большинство их эпифизов, кости кистей, стоп — из хрящевидной ткани. В дальнейшем в эпифизах появляются точки окостенения, которые окружены развивающейся хрящевидной тканью. Главным показателем развития костной ткани является его своевременное окостенение.
Костная ткань ребенка первых лет жизни сравнительно мягкая и гибкая. Этим обусловлено образование разнообразных деформаций скелета при нарушении питания, положения, подвижности.
Капитан Т.В. «Пропедевтика детских болезней с уход за детьми», 2006
Слайд 3
Некоторые анатомические особенности костной системы у детей
Характерным признаком

возрастного созревания скелета у детей является постепенное изменение пропорций
тела
У новорожденного мозговая часть черепа преобладает над лицевой частью, что особенно выражено у недоношенных детей.
После рождения ребенка швы между костями черепа еше не сформированы. В промежутках между костями находится соединительная ткань
В некоторых местах между костями черепа имеются значительные расширения – роднички: большой, малый, боковые
Ребенок рождается без зубов. С 6-7 месяцев до 2-х лет прорезываются молочные зубы. С 5-6 лет до 25-27 лет начинается прорезывание постоянных зубов
Позвоночник ребенка при рождении ровный. Постепенно на первом году жизни формируются изгибы: лордозы и кифозы
Ребра у новорожденного расположены почти горизонтально . Грудная клетка широкая, короткая, ее переднезадний и поперечный размеры одинаковые. Грудная клетка имеет вид положения максимального вдоха.
Капитан Т.В. «Пропедевтика детских болезней с уход за детьми», 2006
Слайд 4
Понятие о родничках
Большой (лобный, передний родничок (лат. fonticulus)
участок пересечения ромбовидного и саггитального швов - имеет ромбовидную
форму. Для точного выяснения размеров родничка необходимо пальпаторно определить Закрывается большой родничок до 12-18 месяцев. расстояние между средними точками противоположных сторон ромба. У здорового ребенка они составляют 2,5-3 см.
Малый (задний, затылочный, родничок) находится между затылочной и теменными костями открытый у 20-25% новорожденных детей Закрывается он на 2-3 месяцах жизни ребенка.
Боковые роднички располагаются между затылочной, теменными и височными костями с правой и левой сторон черепа и в редких случаях к моменту рождения могут быть открытыми. Закрываются они на 1-2 месяцах жизни.
Слайд 5
Порядок прорезывания молочных зубов на первом году жизни
6-7
мес. — 2 нижних средних резца (А),
8-9 мес.
— 2 верхних средних резца (Б),
9-10 мес. — 2 верхних боковых резца (В),
11-12 мес. — 2 нижних боковых резца (Г).
Слайд 6
Порядок прорезывания молочных зубов на втором году жизни
12-14
мес. — 4 первые моляры (большие коренные зубы, обозначены
цифрой 1); вначале нижние, затем верхние, что здесь и далее на рисунке обозначено стрелками;
14-20 мес. — 4 клыка — вначале нижние, затем верхние (обозначены цифрой 2);
20-24 мес. — 4 вторые моляры — вначале нижние, затем верхние (обозначены цифрой 3).
Слайд 7
Порядок прорезывания постоянных зубов
Постоянные зубы.
1 —
резцы;
2 — клыки;
3 — премоляры;
4 —
моляры. Римским шрифтом обозначен порядок их прорезывания
С 5-6 лет начинают прорезываться постоянные зубы. Чаще всего первыми появляются большие коренные зубы — первые моляры. В дальнейшем последовательность прорезывания постоянных зубов происходит приблизительно в таком же порядке, как молочных (средние резцы, боковые резцы, клыки). После замены молочных зубов на постоянные приблизительно в 9-12 лет появляются премоляры (малые коренные зубы). В 12-13 лет — вторые моляры. Третьи моляры (зубы мудрости) прорезываются в 17-25 лет. Количество зубов у взрослого человека за счет премоляров и третьих моляров больше, чем молочных — постоянных зубов 32
Слайд 8
Формирование изгибов позвоночника
При рождении позвоночник ребенка не имеет
изгибов
Шейный лордоз формируется в 2-3-месячном возрасте, когда ребенок начинает
держать голову.
Грудной кифоз формируется на 6-7 месяцах жизни, когда малыш самостоятельно сидит.
Начало поясничного лордоза соответствует концу первого года жизни, т.е. периоду стояния и ходьбы ребенка.
Окончательное формирование грудного кифоза происходит только в 6-7 лет, а поясничного лордоза — в школьные годы.
Слайд 9
Методика исследование костной системы
Методика исследования включает:
Исследование головы (череп)
Исследование
туловища (грудная клетка, позвоночник)
Исследование верхних и нижних конечностей
Юрьев В.В.
«Непосредственое обследование ребенка», 2006 г.
Слайд 10
Осмотр головы
При осмотре обращают внимание на размеры, форму,
соотношение мозгового и лицевого черепа
Размеры головы ( измерение сантиметровой
лентой, оценка по центильным таблицам) более 97 центиля – макроцефалия, менее 3 центиля – микроцефалия
Форма черепа (по соотношению поперечного и продольного размеров)
1, долихоцефалическая (преобладает продольный размер) 2.брахикраническая ( преобладает поперечный размер)
3. мезокраническая ( средняя, округлая)
Патологические формы черепа:1.ладьевидный 2.треугольный 3.косой. 4. брахицефалический 5. квадратный череп
Слайд 11
Пальпация и перкуссия головы имеет наибольшее значения у
детей младшего возраста!
Оценивается состояние швов ( податливость, расхождение)
Оценивается наличие
выбухания ( тестовая консистенция, припухлость) над костями (признаки кефалогематомы, характерно для новорожденных)
Оценивается состояние родничков :
Размеры
Уровень (выбухание – характерно для менингеального синдрома, гидроцефалии, западение – характерно для обезвоживания)
Напряжение ( твердость , мягкость, эластичность)
Состояние краев (зазубренность, плотность податливость)
При пальпации ( надавливании 2 и 3 пальцами) в области теменной и затылочной костей можно обнаружить размягчение – краниотабес
У детей старшего возраста при пальпации можно выявить болезненность!
При непосредственной перкуссии у детей младшего возраста до закрытия родничков образуется звук напоминающий звук треснувшей посуды (с-м Макъюина)
Слайд 12
Грудная клетка
Форма грудной клетки:
Нормостеническая ( коническая)
Гиперстеническая ( цилиндрическая)
Астеническая (плоская)
Патологические формы грудной клетки:
Воронкообразная
Килевидная
Бочкообразная
Другие
изменения грудной клетки:
Гаррисонова борозда – западение грудной клетки в местах прикрепления диафрагмы
Развернутая апертура грудной клетки – реберные дуги как бы вывернуты наружу
«Сердечный горб»
«Реберные четки»
Слайд 13
Позвоночник
При осмотре выявляются различные виды нарушения осанки:
Грудной гиперкифоз
Поясничный
гиперлордоз
Тотальный кифоз
Комбинация грудного гиперкифоза и поясничного гиперлордоза
Плоская спина
Искривления позвоночника
во фронтальной плоскости
Слайд 14
Признаки искривления позвоночника во фронтальной плоскости(сколиотическое нарушение осанки)
Асимметричность
стояния плеч
Углов лопаток
Ключиц
Гребней подвздошных костей
неравенство треугольников талии
Слайд 15
Пальпация позвоночника
При пальпации позвоночника можно установить западение или
выпячивание отдельных остистых отростков, аномальное расположение одного позвонка по
отношению к другому.
Пальпаторно и непосредственной перкуссией по остистым отросткам определяют наличие болезненности.
Слайд 16
Конечности ребенка в норме должны быть прямыми. У
новорожденного отмечается физиологическое кажущееся искривление за счет особенностей мышечного
развития голеней !
При осмотре верхних конечностей:
Обращают внимание на относительную длину предплечья, плеча и кисти. Возможно явление длиннорукости или короткорукости предплечий,кистей рук,
Искривление верхних конечностей.
На пальцах можно видеть утолщения либо в области диафизов фаланговых костей, либо непосредственно вокруг мелких межфаланговых суставов
Слайд 17
Нижние конечности
При осмотре нижних конечностей:
Обращают внимание на длину(
возможно укорочение конечностей, особенно ассиметричное)
Может отмечаться Х-образное(вальгусное) или О-
образное ( варусное) искривление конечностей
Может отмечаться плоскостопие, нарушение установки стоп
Слайд 18
Для определения плоскостопия:
Для визуальной оценки ребенка ставят на
стул коленями, стопы свободно свисают. Мысленно проводят линию от
середины пятки до середины основания большого пальца (перваялиния) и линию от середины пятки до второго межпальцевого промежутка (вторая линия). Затем оценивают положение внутреннего изгиба свода стопы по отношению к этим линиям. Если он заходит кнаружи за вторую линию — стопа нормальная, еслине доходит до первой линии — явное продольное плоскостопие,при промежуточном положении (между линиями) — уплощение стоп
провести визуальную оценку стоп при их сведении в положении лежа. При отсутствии плоскостопия отчетливо видно свободное пространство между стопами
Определение плоскостопия более надежно с помощью плантографии. Стопу ставят на красящую поверхность, а затем на лист белой бумаги.
Слайд 19
Установка стопы
Для определения установки стопы при осмотре сзади
проводят мысленно линию от середины коленного сустава вертикально вниз.
Если ось пяточной кости отклоняется кнаружи, говорят о вальгусной деформации стоп, если внутрь — о варусной. Значимая ротация стоп внутрь обозначается как косолапость.
У детей первого года жизни практически всегда имеет место небольшая ротация стоп внутрь, которая, с началом ходьбы, сменяется небольшой вальгусной деформацией. Окончательная установка стопы связана с завершением формирования мышечного свода и может быть объективно оценена с 5-6-летнего возраста ребенка!
Слайд 20
Семиотики врожденного вывиха бедра
Визуально устанавливается асимметрия кожных складок
на бедрах, укорочение одной из конечностей
Если ребенка положить на
спину, ноги согнуть и привести к животу, то коленные суставы будут на разном уровне
При разведении конечностей в положении лежа на спине – угол между конечностями менее 180º
Положительный «симптом Щелчка» ( 1-2 мес)
Положительный симптом Тренделенбурга ( для поздних стадий)
«Утиная походка» (для поздних стадий)
Слайд 21
Семиотика рахита
Изменения, выявляемые при осмотре головы:
Позднее закрытие большого
родничка
Изменение формы черепа
Краниотабес
Изменения , выявляемые при осмотре грудной
клетки:
Изменение формы грудной клетки ( килевидная, воронкообразная)
Гаррисонова борозда - деформация грудной клетки в виде ее втяжения по линии прикрепления диафрагмы к грудине (поперечное углубление); при этом реберные дуги развернуты вперед
Рахитические четки
Изменения выявляемые со стороны конечностей
Х- О- образная деформация голеней
«браслетки» -утолщения в участке эпифизов лучевых костей, нити жемчуга» - утолщения в местах диафизов фаланг пальцев
Нарушение сроков и порядка прорезывания зубов
Капитан Т.В. «Пропедевтика детских болезней с уход за детьми», 2006
Слайд 22
Особенности мышечной системы у детей
Мышечная система у детей

отличается следующими особенностями:
соотношение массы мышц относительно массы
тела у детей значительно меньше, чем у взрослых: у новорожденного она составляет 23%, у взрослых — 44%; именно мышечная ткань имеет самый большой прирост после рождения;
у новорожденного основная часть массы приходится на мышцы туловища, у взрослого — на мышцы конечностей;
у новорожденных отмечается преимущество тонуса мышц-сгибателей над мышцами-разгибателями, чем обусловлена специфическая поза плода еще во внутриутробном периоде;
развитие мышц разных частей туловища у детей неравномерное:
в первую очередь развиваются крупные мышцы плеча и предплечья
затем происходит интенсивный рост мышц кистей рук (до школьного возраста дети не способны выполнять пальцами тонкую работу — писать, лепить и т.д.)
с 8-9 лет значительно увеличивается объем мышц
в период полового созревания идет прирост мышц спины, ног, плечевого пояса:
к концу школьного возраста интенсивно развиваются мелкие мышцы, которые способствуют точности и координации изящных движений.
Капитан Т.В. «Пропедевтика детских болезней с уход за детьми», 2006
Слайд 23
Методика исследования мышечной системы
При исследовании мышечной системы
необходимо получить представление:
о степени развития мышечной массы
мышечном
тонусе
мышечной силе
двигательной активности
координации движений
провести общую пальпацию различных мышечных групп ( при которой можно обнаружить локальное уплотнение или болезненность)
Юрьев В.В. «Непосредственное обследование ребенка», 2006
Слайд 24
Степень развития мышечной массы
Слабое развитие — масса мышц
туловища и конечностей в покое мала, во время напряжения
изменение объема мышц едва заметно, нижняя часть живота отвисает, нижние углы лопаток расходятся и отстают от грудной клетки.
Среднее развитие — мышцы туловища в покое развиты умеренно, а мышцы конечностей хорошо, при напряжении отчетливо изменяются их форма и объем.
Хорошее развитие — мышцы туловища и конечностей в покое хорошо видны, при напряжении отмечается отчетливый рельеф сокращенных: мышц.
Слайд 25
Мышечный тонус — это некоторое постоянное напряжение
скелетной мускулатуры,
поддерживаемое нервными импульсами !
пассивный мышечный тонус определяется на основании
субъективных ощущений, получаемых врачом при пассивном сгибании и разгибании верхних (в локтевом суставе) и нижних (в коленном суставе) конечностей. По степени сопротивления, которое возникает при этом, а также по консистенции мышечной ткани сгибателей и разгибателей плеча (бедра), определяемой пальпаторно, судят о тонусе мышц.
Тонус симметричных мышц должен быть одинаковым!
Слайд 27
Исследование мышечного тонуса у ребенка на первом году
жизни
Необходимо помнить, что для новорожденного характерно состояние физиологического гипертонуса!
Проба
на тракцию: лежащего на спине ребенка грудного возраста берут за запястья и стараются привести в сидячее положение. Ребенок сначала разгибает руки (1-я фаза), а затем сгибает их, всем телом подтягиваясь к врачу (2-я фаза).
При гипертонусе отсутствует 1-я фаза, а при гипотонусе -2-я фаза.
Слайд 28
Для оценки мышечной силы применяют
Субъективная оценка мышечной силы
–по способности к сопротивлению, которое ребенок может оказать врачу
при сгибании и разгибании конечностей
Динамометрия - измерения проводят трехкратно (с небольшими паузами), регистрируя максимальный результат
Слайд 29
Субъективная оценка мышечной силы
Слайд 30
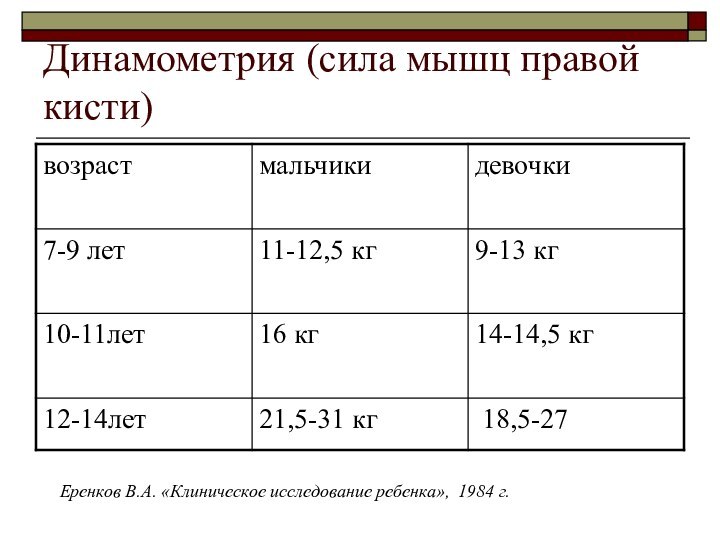
Динамометрия (сила мышц правой кисти)
Еренков В.А. «Клиническое исследование
ребенка», 1984 г.
Слайд 31
Оценка двигательной активности
Оценку двигательной активности может обеспечить простое
наблюдение за вставанием ребенка с пола (кресла, постели), высаживанием
на горшок и вставанием с него, ходьбой или переступанием ногами, подъемом или спуском по ступенькам лестницы, способностью ходить на пятках или на цыпочках, удержанием рук на голове или сцепленных сзади шеи и т. д.
При обычной двигательной активности объем движений ребенка сопоставим с его возрастом, полом, особенностями характера
При снижении двигательной активности следует исключить гипокинезию ограничение объема движений вследствие различной нервной, мышечной, костной, суставной патологии
При избыточной двигательной активности следует исключить гиперкинезию — насильственные непроизвольные движения мышц лица, туловища, конечностей
Слайд 32
Исследование координации ( изучается на занятии, посвященной нервной
системе!)
Координация движений оценивается как при осмотре (игровая деятельность, действия
с предметами, походка), так и при проведении координационных проб.
Расстройство координации — атаксия — проявляется нарушением координации движений (неустойчивая, шатающаяся походка; нарушение действий с предметами) или нарушением координации равновесия (при сидении, стоянии)
Слайд 33
Причины нарушения трофики мышц и уменьшения мышечной массы
– гипотрофия и атрофия мышц
Атрофия- обратимое или необратимое нарушение
трофики мышц с явлениями истончения и и перерождения мышечных волокон, значительным уменьшением массы мышц, ослаблением или утратой ими сократительных способностей
Классифицируется на первичную и вторичную, врожденную и приобретенную
Этиология:
Наследственные дегенеративные заболевания нервно-мышечной системы( например, миопатия Дюшена, амиотрофия Вердинга-Гофмана)
Гипотрофия тяжелых степеней
Длительная иммобилизация, хронические инфекции( туберкулез и др.)
Метаболические нарушения
Длительное применение системных стероидных препаратов
Локальная атрофия - заболевания суставов, повреждения сухожилий, отдельных мышц, паразитарные инвазии ( трихинеллез ит.д.)
Слайд 34
Причины нарушения мышечного тонуса
Мышечная гипотония:
Врожденные заболевания (врожденная
миатония)
Ревматизм ( малая хорея), опухоли мозжечка
Тяжелая гипокалиемия
Эндокринные заболевания (
с поражением надпочечников)
Рахит
Периферические параличи ( например, полиомиелит)
Мышечная гипертония
Родовая травма с внутричерепными кровоизлияниями
Инфекционные заболевания ( столбняк)
Детский церебральный паралич
Слайд 35
Причины снижения мышечной силы
Миопатии – отмечается мышечная слабость
в проксимальных отделах конечностей
Полинейропатии – отмечается мышечная слабость в
дистальных отделах конечностей (например, диабетическая)
Эндокринные заболевания (гипокортицизм, гипопаратиреоз, акромегалия и др.)
Тяжелые соматические заболевания
Слайд 36
Некоторые заболевания мышечной системы
Миопатии – гетерогенная группа заболеваний
мышечной системы, обусловленных нарушением сократительной способности мышечных волокон, появляющихся
мышечной слабостью, снижением тонуса, атрофией, уменьшением объема активных движений
Классификация:
Наследственные миопатии
Воспалительные миопатии ( инфекционной природы и аутоиммунные заболевания
Лекарственные миопатии
Миотония – состояние при котором после сокращения мышц возникает тоническая регидность, продолжительностью несколько секунд
Миастении –заболевания характеризующиеся нарастающей мышечной слабостью и патологической утомляемостью скелетных мышц, обусловленных нарушением нервно-мышечной передачи. В основе –иммунное поражение
Параличи и парезы ( изучается в разделе нервная система)
Геппе Н.А. «Пропедевтика детских болезней», 2008 г.
Слайд 37
Исследования суставной системы
Жалобы при заболеваниях суставной системы:
Боли в
костях(оссалгии) и суставах (артралгии),
«Утренняя скованность»
Изменение формы сустава
Ограничение движений
в суставах
Общие жалобы: лихорадка, сыпи, изменения со стороны слизистых оболочек (афты), жалобы со стороны органа зрения(нарушение остроты зрения, зуд, покраснение и др.), похудение, мышечная слабость и др.
Слайд 38
Исследования суставной системы
Осмотр – позволяет выявить изменение цвета
кожи над суставом и изменения формы сустава
Припухлость –
равномерное сглаживание контуров сустава
Дефигурация – обратимое изменение формы сустава
Деформация – стойкое изменение формы сустава
Пальпация:
Поверхностная пальпация позволяет определить: температуру, болезненность, отечность мягких тканей, подкожные образования (ревматоидные узелки и др.) ,
Глубокая пальпация позволяет определить: болевые ощущения не определяемые при поверхностном прощупывании, наличие выпота в полости сустава, определить возможную флюктуацию
Изучение активных и пассивных движений ( сгибание, разгибание, отведение, ротация)- позволяет определить функцию сустава.
Еренков В.А. «Клиническое исследование ребенка», 1984 г.
Слайд 39
Исследования суставной системы
Для более точной оценки величины таких
суставов, как локтевой, лучезапястный, коленный, голеностопный можно определять их
окружность и сравнивать полученные результаты справа и слева. Обычно допустимая разница в измерении не превышает 1 см. За исключением коленного сустава окружность сустава определяется по линии, проведенной через надмыщелки соответствующих костей.
Для измерения коленного сустава пользуются тремя окружностями (над надколенником, через середину надколенника, под надколенником)
Юрьев В.В. «Непосредственное обследование ребенка», 2006 г.
Слайд 40
Набор активных движений для предварительной комплексной оценки функции
суставов
пройти вперед повернуться и пройти назад
максимально согнуться вперед
и достать пальцами пол
наклонить голову в каждую сторону
широко раскрыть рот и подвигать челюстью из стороны в сторону
заложить руки за спину и развести локти
согнуть руки в локтях до 90º вытянуть предлечья вперед, пальцы вниз
перевернуть руки в положение супинации
крепко сжать ладони в кулаки
поочередно соединить кончики всех пальцев с кончиком большого пальца
сдавить сбоку II – V пястно-фаланговые суставы
лежа на кушетке: согнуть коленный и тазобедреннй сустав, удерживая колено
провести внутреннюю ротацию бедра, сохраняя его сгибание
Проверить симптом «баллотипования надколенника
Сдавить сбоку все плюсневые кости
Майкл Доэрти и соавт. «Клиническая диагностика болезней суставов», 1993
Слайд 41
Значение изучения и сопоставления объема активных и пассивных
движений в суставе
Поражение сустава ( воспалительные и не воспалительные)
вызывают одинаковое уменьшение объема активных и пассивных движений
Сравнительно больший объем пассивных движений по сравнению с активными указывает на возможное поражение мышц, сухожилий, нервов
При артрите уменьшается большинство или почти все движения в суставе ( во всех плоскостях)
Внесуставные (околосуставные) поражения - вызывают уменьшение движения в одной плоскости
Для воспалительных заболеваний суставов характерно значительное усиление боли в крайних точках движения( стрессовая боль)
При не воспалительных (механических) заболеваниях суставов боль одинаковой интенсивности на всем протяжении движения
Майкл Доэрти и соавт. «Клиническая диагностика болезней суставов», 1993
Слайд 42
Не забывайте:
Для каждого сустава дают следующие характеристики:
изменение
формы
изменение величины
изменение кожи над областью сустава
изменение
температуры над областью сустава
объем движений в суставе
болезненность при движении в суставе
стабильность сустава
Юрьев В.В. «Непосредственное обследование ребенка», 2006 г.
Слайд 43
Некоторые приемы при обследовании коленного сустава
Симптом флюктуации (исследовать
лучше в согнутом положении нижней конечности) — при наличии
выпота давление с одной стороны сустава ощущается на противоположной стороне в результате передачи волны жидкости.
Симптом плавающего надколенника (более достоверен)сжимают выпрямленный коленный сустав ладонями с обеихсторон и слегка смещают мягкие переартикулярные ткани вверх, одновременно производя толчкообразное надавливаниепальцами на надколенник — в случае наличия выпота надколенник свободно колышется в жидкости.
Слайд 44
Некоторые приемы при исследовании подвижности позвоночника
Тест Отта (подвижность
шейного отдела) У вертикально стоящего ребенка отмечают две точки:
на уровне остистого отростка VII шейного позвонка и на 30 см книзу от него; после максимального сгибания это расстояние измеряют вновь: в норме при наклоне вперед расстояние увеличивается на 2-4 см, а при наклоне назад — укорачивается на 1 см.
Теста Шобера (подвижность поясничного отдела ) У вертикально стоящего ребенка отмечают две точки: на уровне остистого отростка S1 и на 10 см выше. В норме при наклоне вперед расстояние между точками увеличивается на 4-7 см, а при наклоне назад — укорачивается на 3 см.