важную роль в обмене белков, углеводов, липидов.
Клетки печени
метаболизируют, детоксицируют и экскретируют
экзо- и эндогенные вещества.
Слайд 4
Многообразие функций печени находит отражение в обилии лабораторных
исследований для оценки функционального состояния этого органа.
В печени находятся
различные ферментные белки. Наряду с ферментами, имеющимися и в других органах, печень содержит ферменты, присущие только ей.
Слайд 5
Печень играет ключевую роль в обмене белков
синтез специфических
белков плазмы;
образование мочевины и мочевой кислоты;
синтез холина и креатина;
трансаминирование
и дезаминирование аминокислот
Печень является единственным органом, где синтезируются такие важные для организма белки, как альбумин, протромбин, фибриноген, проконвертин и проакцелерин.
Нарушение синтеза ряда белковых факторов системы свертывания крови при тяжелых заболеваниях печени может приводить к геморрагическим явлениям.
Слайд 6
Роль печени в обмене белков
Патологический процесс в гепатоцитах
снижение их синтетических возможностей
снижение содержания альбумина в плазме крови
снижение
онкотического давления плазмы крови
развитие отеков
асцит
Слайд 7
Роль печени в обмене белков
При поражениях
печени нарушается процесс дезаминирования аминокислот, что приводит к увеличению их концентрации
в крови и моче.
Дезаминирование аминокислот сопровождается образованием аммиака, являющегося клеточным ядом. Последний обезвреживается путем синтеза мочевины. Этот процесс имеет место почти исключительно в печени; мочевинообразование является одной из самых важных её функций.
Слайд 8
Роль печени в обмене белков
Кроме дезаминирования, аминокислоты подвергаются
в печени переаминированию. В крови повышение активности трансаминаз
АЛТ
- аланинаминотрансферазы,
АСТ – аспартатаминотрансферазы
ЛДГ - 5 - лактатдегидрогеназы 5
позволяет обнаружить патологию печени ещё в дожелтушный период.
Слайд 9
Роль печени в обмене липидов
синтез жирных кислот
синтез
триглицеридов
синтез фосфолипидов холестерина и его эфиров
липолиз триглицеридов
окисление жирных кислот
образование ацетоновых
(кетоновых) тел
синтез плазменных липопротеидов
В норме содержание нейтральных жиров в печени составляет 1,5— 2% от общей массы органа.
Синтезированные в печени триглицериды в норме выделяются в кровь и в составе липопротеинов очень низкой плотности (ЛПОНП) транспортируются в жировую ткань.
Биосинтез холестерина в печени регулируется по принципу отрицательной обратной связи.
Слайд 10
Роль печени в обмене липидов
Биосинтез холестерина
в печени регулируется по принципу отрицательной обратной связи.
Холестерин
участвует в образовании желчных
кислот
Выделяется из организма с желчью
используется
для синтеза стероидных гормонов
и других соединений
может взаимодействовать с жирными кислотами
с образованием эфиров холестерина
Слайд 11
Клинические и биохимические синдромы поражения печени:
цитолитический синдром
мезенхимально-воспалительный синдром
холестатический синдром (синдом холестаза)
синдром малой печеночно-клеточной недостаточности
Слайд 12
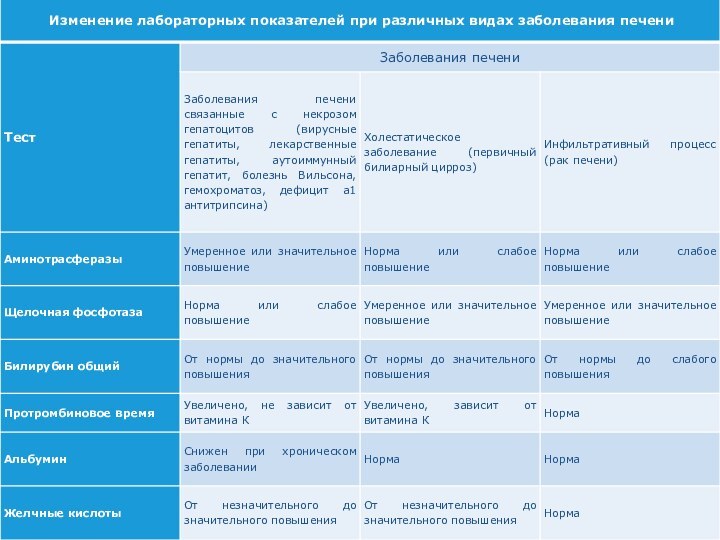
Синдром нарушения целостности гепатоцитов (цитолитический синдром)
АСТ, АЛТ,
ЛДГ4 и ЛДГ3 (в 5-20 раз),
Концентрации ферритина,
Сывороточного железа,
Прямой фракции билирубина.
Морфологическая основа: гидропическая и ацидофильная дистрофия и некроз гепатоцитов с повреждением и повышением проницаемости клеточных мембран.
Слайд 13
Синдром холестаза
(экскреторно-билиарный синдром)
ЩФ, ГГТФ
Холестерина
Конъюгированной фракции билирубина
Желчных
кислот
Фосфолипидов
Морфологическая основа: гиперплазия гладкой цитоплазматической сети гепатоцита, изменения
билиарного полюса гепатоцита, накопление компонентов желчи в гепатоците, которые нередко сочетаются с цитолизом гепатоцитов.
Слайд 14
Синдром печеночно-клеточной недостаточности (синдром синтетической недостаточности)
билирубина за счет
неконъюгированной фракции
общего белка (особенно альбумина)
трансферрина
холестерина
II, V, VII факторов свертывания
крови
холинэстеразы
альфа-липопротеинов
Морфологическая основа: выраженные дистрофические изменения гепатоцитов и/или значительное уменьшение функционирующей паренхимы печени вследствие ее некротических изменений
Слайд 15
Мезенхимально-воспалительный синдром.
СОЭ
Иммуноглобулинов
С-реактивного белка, церуллоплазмина
Появление антител к субклеточным фракциям
гепатоцита,
Морфологическая основа: активация и пролиферация лимфоидных и ретикулогистиоцитарных
клеток, усиление фиброгенеза, формирование активных септ с некрозами гепатоцитов, внутрипеченочная миграция лейкоцитов, васкулиты
Слайд 17
При любом поражении печени может развится желтуха, которая
зачастую является первым симптомом болезни печени.
Желтуха представляет собой
желтое неестественное окрашивание кожи или склер. Это связано с присутствием в плазме билирубина в концентрациях, превышающих 40 мкмоль/л. В норме концентрация билирубина в плазме менее 22 мкмоль/л.
Слайд 18
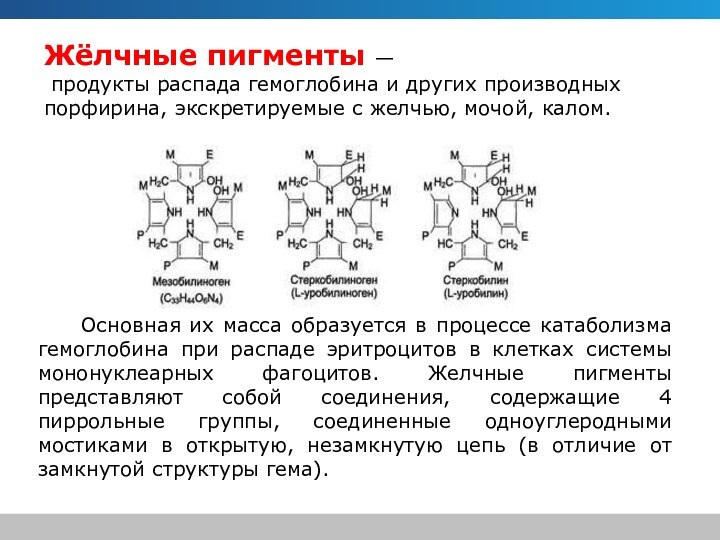
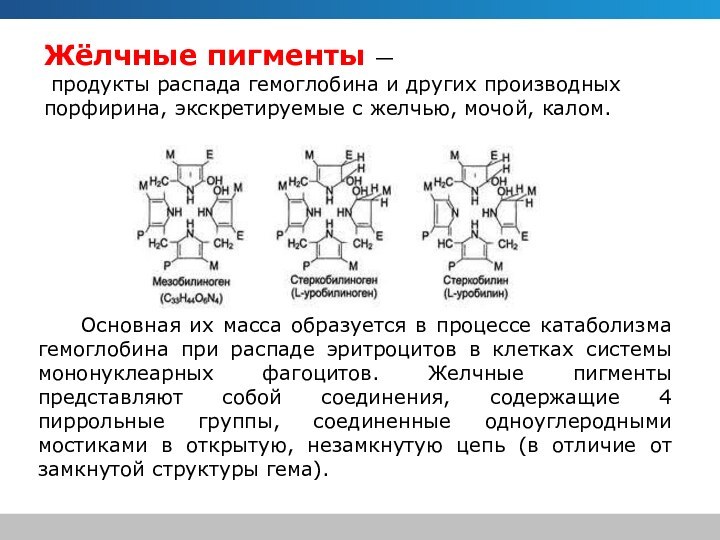
Жёлчные пигменты —
продукты распада гемоглобина и других
производных порфирина, экскретируемые с желчью, мочой, калом.
Основная их масса образуется в процессе катаболизма гемоглобина при распаде эритроцитов в клетках системы мононуклеарных фагоцитов. Желчные пигменты представляют собой соединения, содержащие 4 пиррольные группы, соединенные одноуглеродными мостиками в открытую, незамкнутую цепь (в отличие от замкнутой структуры гема).
Слайд 19
Жёлчные пигменты —
продукты распада гемоглобина и других
производных порфирина, экскретируемые с желчью, мочой, калом.
Основная их масса образуется в процессе катаболизма гемоглобина при распаде эритроцитов в клетках системы мононуклеарных фагоцитов. Желчные пигменты представляют собой соединения, содержащие 4 пиррольные группы, соединенные одноуглеродными мостиками в открытую, незамкнутую цепь (в отличие от замкнутой структуры гема).
Слайд 21
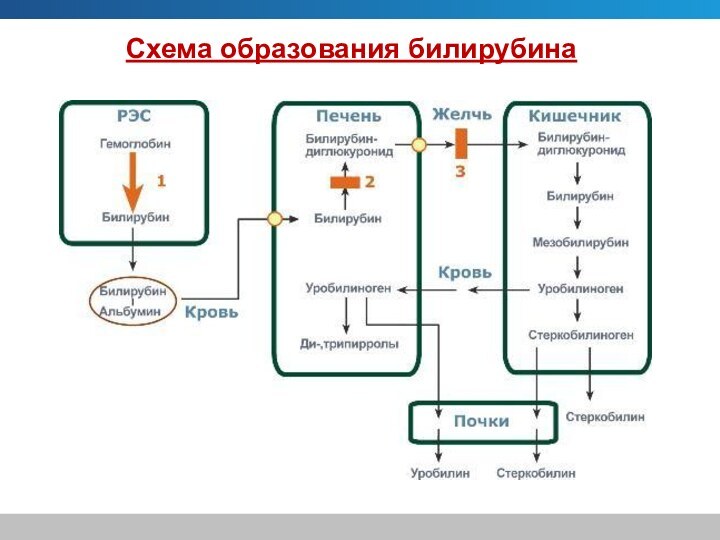
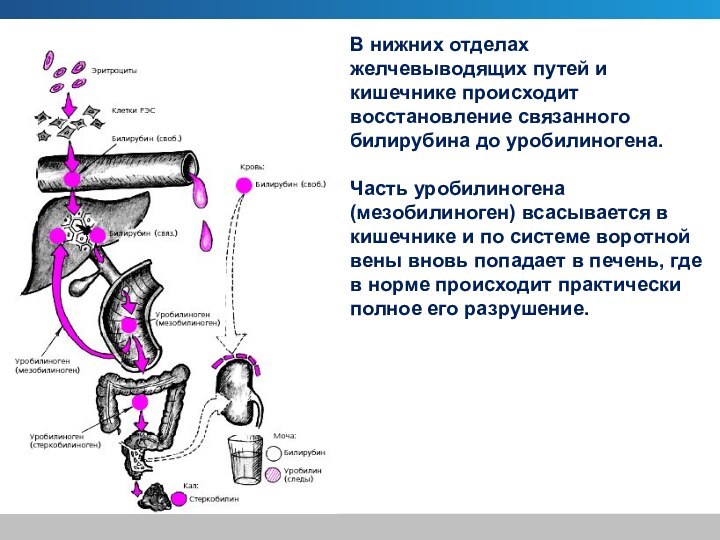
В нижних отделах желчевыводящих путей и кишечнике происходит
восстановление связанного билирубина до уробилиногена.
Часть уробилиногена (мезобилиноген) всасывается
в кишечнике и по системе воротной вены вновь попадает в печень, где в норме происходит практически полное его разрушение.
Слайд 22
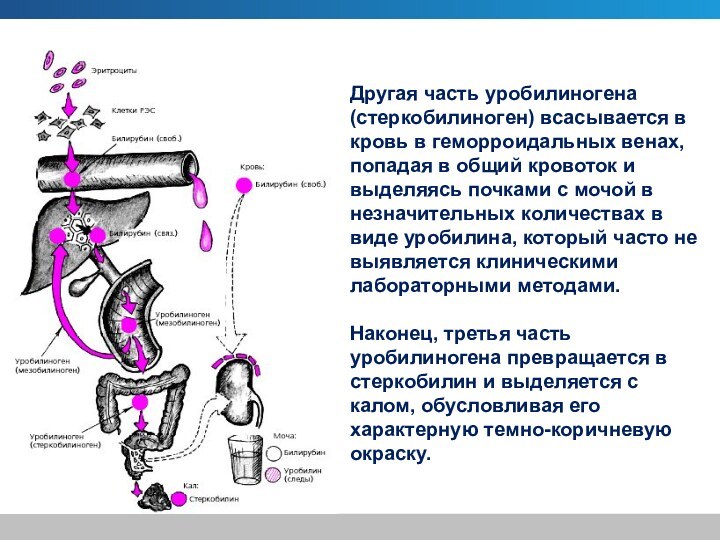
Другая часть уробилиногена (стеркобилиноген) всасывается в кровь в
геморроидальных венах, попадая в общий кровоток и выделяясь почками
с мочой в незначительных количествах в виде уробилина, который часто не выявляется клиническими лабораторными методами.
Наконец, третья часть уробилиногена превращается в стеркобилин и выделяется с калом, обусловливая его характерную темно-коричневую окраску.
Слайд 23
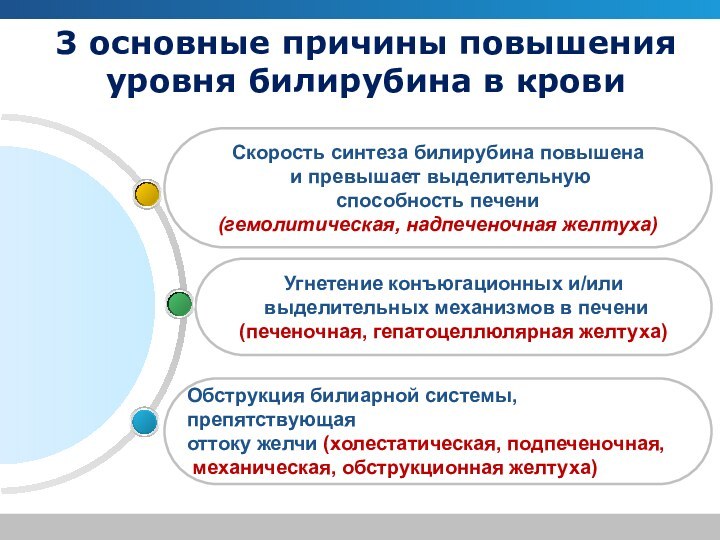
3 основные причины повышения уровня билирубина в крови
Обструкция
билиарной системы, препятствующая
оттоку желчи (холестатическая, подпеченочная,
механическая, обструкционная
желтуха)
Угнетение конъюгационных и/или
выделительных механизмов в печени
(печеночная, гепатоцеллюлярная желтуха)
Скорость синтеза билирубина повышена
и превышает выделительную
способность печени
(гемолитическая, надпеченочная желтуха)
Слайд 24
Механизм: повышенное разрушение эритроцитов – как зрелых клеток,
так и их предшественников. Разрушение зрелых клеток может быть
результатом гемолиза или следствием утилизации крови после внутренних кровотечений, например, в поврежденных мягких тканях.
Гипербилирубинемия при надпеченочной желтухе является следствием накопления неконъюгированного билирубина, который не выводится почками. При этом возрастает поступление билирубина из печени в кишечник. Продуцируется большое количество уробилиногена, уровень которого в моче повышается.
Надпеченочная желтуха
Слайд 25
Механизм: врожденные нарушения транспорта билирубина приводят к желтухе
из-за несовершенного поглощения, сниженой конъюгации или ослабленного выведения билирубина.
Генерализованная гепатоцеллюлярная дисфункция может иметь место при гепатитах и декомпенсированных печеночных циррозах. Патогенез желтухи в этих случаях сложен, свой вклад вносят нарушения захвата, внутриклеточного транспорта, сниженная конъюгация билирубина.
При наличии генерализованной дисфункции захват билирубина печенью снижается и, следовательно, большее его количество экскретируется почками.
Гепатоцеллюлярная желтуха
Слайд 26
Механизм: желтуха вызывается нарушением выведения и накоплением конъюгированного
билирубина, фильтрующегося в клубочках и появляющегося в моче.
Вместе
с тем, билирубин в моче может и не определяться, возможно потому, что изменения процессов конъюгации приводят к образованию менее водорастворимого билирубина, связанного с альбумином.
При полной обструкции билирубин не поступает в кишечник, уробилиноген не образуется и не определяется в моче, а каловые массы могут иметь белую окраску.
Холестатическая желтуха
Слайд 27
Причины. Несовместимость крови матери и плода по группе
или по резус-фактору.
Клиническая диагностика. Проявляется сонливостью, плохим сосанием,
умственной отсталостью, ригидностью затылочных мышц, тоническими судорогами, тремором конечностей, изменением рефлексов с возможным развитием глухоты и параличей.
Лабораторная диагностика. В крови выявляются выраженная анемия, ретикулоцитоз, эритро- и нормобластоз. Гипербилирубинемия за счет непрямой фракции от 100 до 342 мкмоль/л, в дальнейшем присоединяется и прямая фракция. Уровень билирубина в крови быстро нарастает и к 3-5 дню жизни достигает максимума.
Гемолитическая болезнь новорожденного
Слайд 28
Причины.
относительное снижение активности УДФ-глюкуронилтрансферазы в первые дни
жизни, связанное с повышенным распадом фетального гемоглобина,
абсолютное снижение активности
УДФ-глюкуронилтрансферазы в первые дни жизни,
дефицит лигандина,
слабая активность желчевыводящих путей.
Клиническая диагностика.
окрашивание кожи на 3-4 день после рождения,
гемолиза и анемии нет.
Лабораторная диагностика
Увеличение концентрации свободного билирубина в сыворотке до 140-240 мкмоль/л.
Физиологическая (транзиторная) желтуха новорожденных
Слайд 29
Причины.
относительное снижение активности УДФ-глюкуронилтрансферазы в первые дни
жизни, связанное с повышенным распадом фетального гемоглобина,
абсолютное снижение активности
УДФ-глюкуронилтрансферазы в первые дни жизни,
дефицит лигандина,
слабая активность желчевыводящих путей.
Клиническая диагностика.
окрашивание кожи на 3-4 день после рождения,
гемолиза и анемии нет.
Лабораторная диагностика
Увеличение концентрации свободного билирубина в сыворотке до максимума на 5-6 дни после рождения, более выражено по сравнению с физиологической желтухой.
Желтуха недоношенных
Слайд 30
Причины.
Подавление активности УДФ-глюкуронилтрансферазы, предположительно, эстрогенами материнского молока.
Клиническая
диагностика.
Проявляется желтухой, иногда с явлениями поражения ЦНС.
Лабораторная диагностика
Увеличение концентрации
свободного билирубина в сыворотке.
Негемолитическая гипербилирубинемия новорожденных, вызываемая молоком матери.