- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Damagecontrolsurgery. Операция. АКС.
Содержание
- 2. Доступ
- 3. Остановка кровотеченияТампонирование 4-х квадрантов большими тампонами.Временный гемостаз на уровне печеночнодвенадцатиперстной связки, селезеночной ножки, брюшной аорты.
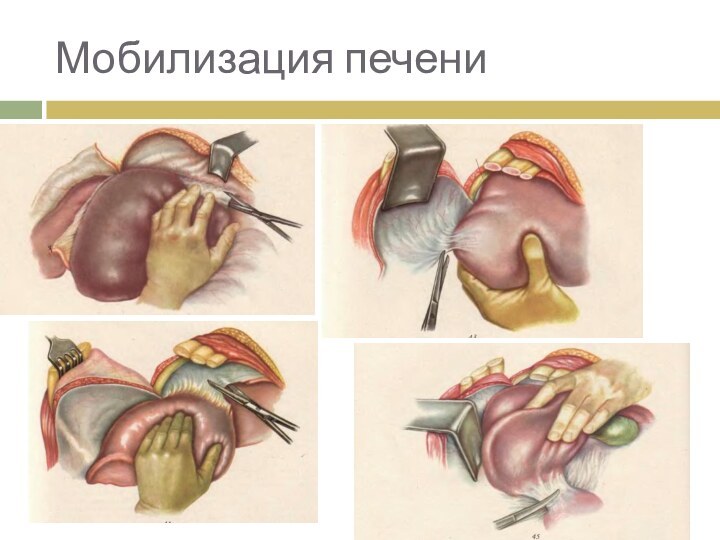
- 4. Мобилизация печени
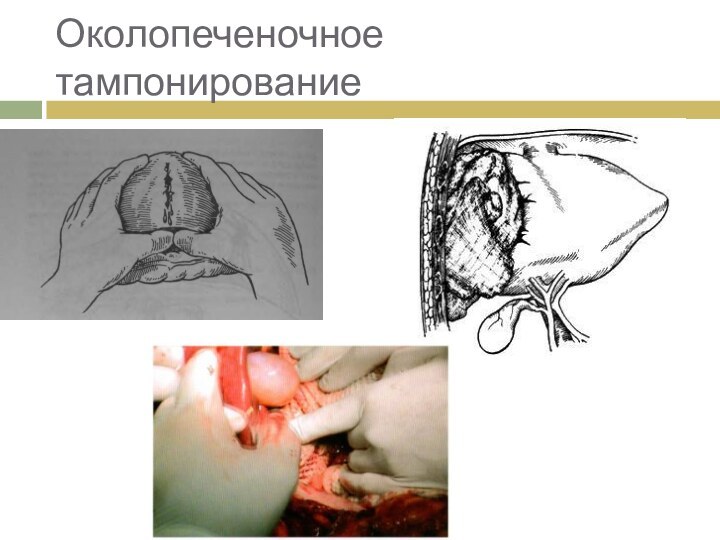
- 5. Околопеченочное тампонирование
- 6. Селезенка
- 7. Доступ в ретроперитонеальное пространствоЛевая медиальная ротация внутренних органов по Mattox
- 8. Правая медиальная ротация внутренних органов по Cattell-Brasch
- 9. Сосудистое кровотечениеУшиваниеПротезированиеВнутрисосудистое шунтированиеПеревязка, в том числе: НПВ
- 10. Ревизия гематомНеобходимо производить ревизию большинства брюшных и
- 11. Травма поджелудочной железыКлассификация AAST:I степень – небольшие
- 12. Тактика :Повреждение I, II, IV степеней по
- 14. Профилактика инфицированияУшиваются однорядным непрерывным швом: Одно или
- 15. Сшивающие аппаратыТри типа аппаратов механического шва:Линейные сшивающие аппаратыАппараты для наложения линейного анастомозаАппараты для наложения циркулярного анастомоза
- 16. Линейные сшивающие аппаратыПринцип – накладываются два ряда скобок, в направлении, поперечном оси органа.УЛ-60.
- 17. Аппараты серии TAСъемные кассеты – магазин, толкатель,
- 18. Аппараты для наложения линейного инвертированного анастомозаАппарат НЖКА:Клиновидный
- 19. Аппараты серии GIAСменные кассетыТак же различаются по
- 20. Аппараты для наложения циркулярного анастомозаМатрица с упорными
- 21. Абдоминальный компартмент-синдромВнутрибрюшное давление - установившееся давление в
- 22. Интроабдоминальная гипертензия - устойчивое повышение ВБД до
- 23. Причины АКСПервичный СИАГ(абдоминальный) : абдоминальная травма, разрыв
- 24. Показания к мониторингу ВБДI. Массивная инфузионная терапия•
- 26. АКС ведет пациента к полиорганной недостаточности и смерти
- 28. Измерение ВБДПрямые методы – используя лапоростому, перитонеальный
- 29. Лечение АКС и методы временного закрытия брюшной
- 30. Показания для лапаростомы:Анаэробное загрязнение брюшной полости либо
- 31. Стационарные устройства
- 32. Временные устройстваОтдельные узловые лавсановые или проленовые швы.
- 33. Преимущества и недостаткиК преимуществам стационарно закрепляемых устройств
- 34. Повторная операция
- 35. Damage control для не-травматических пациентовПереход хирургов общей
- 36. Те же стадии традиционного damage control плюс
- 37. А как же доказательства?(По данным исследований прогнозируемая
- 38. Выбор пациентовНеприменение damage control к критически больным
- 39. Скачать презентацию
- 40. Похожие презентации
Доступ








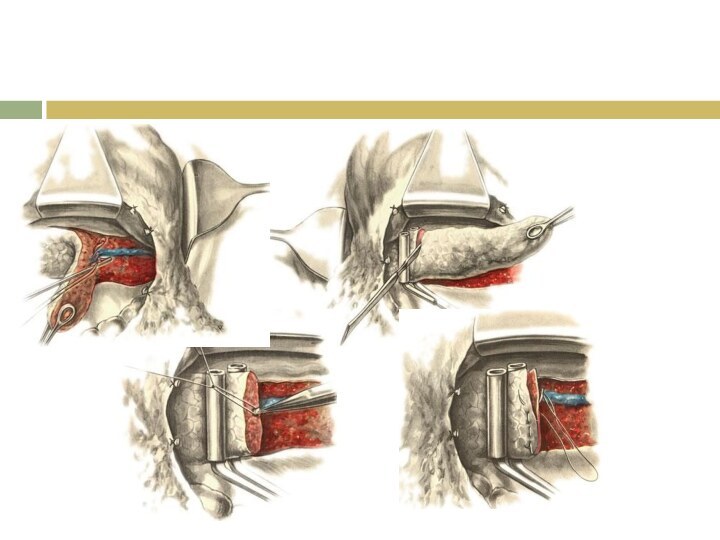



















Слайд 3
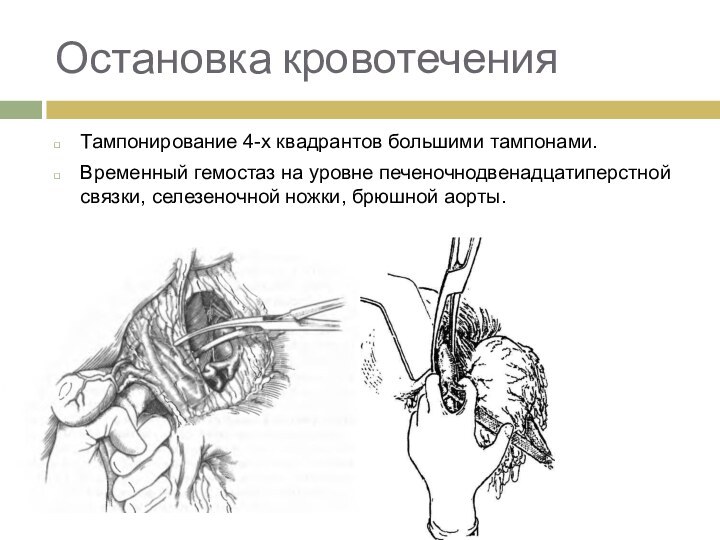
Остановка кровотечения
Тампонирование 4-х квадрантов большими тампонами.
Временный гемостаз на
уровне печеночнодвенадцатиперстной связки, селезеночной ножки, брюшной аорты.
Слайд 7
Доступ в ретроперитонеальное пространство
Левая медиальная ротация внутренних органов
по Mattox
Слайд 9
Сосудистое кровотечение
Ушивание
Протезирование
Внутрисосудистое шунтирование
Перевязка, в том числе:
НПВ в
инфраренальном отделе;
ВБА после отхождения первой тонкокишечной ветви;
Одна
из ветвей воротной вены(верхней или нижней брыжеечных, селезеночной вены)
Слайд 10
Ревизия гематом
Необходимо производить ревизию большинства брюшных и ретроперитонеальных
гематом вне зависимости от динамики их роста и пульсации.
Даже
небольшие по размеру параколические или парапанкреатические гематомы могут маскировать сосудистую или кишечную травму.Не производится ревизия периренальных, ретропеченочных и тазовых гематом, размер которых не увеличивается – они могут быть тампонированы.
Слайд 11
Травма поджелудочной железы
Классификация AAST:
I степень – небольшие некровоточащие
раны ПЖ.
II степень – глубокие раны ПЖ с интенсивным
кровотечением.III степень - разрывы и раны размером более половины диаметра, полные поперечные разрывы ПЖ.
IV степень - повреждения проксимальных отделов ПЖ с вовлечением фатерова соска.
V степень - массивное разрушение головки ПЖ с одновременным повреждением двенадцатиперстной кишки, общего желчного протока.
Слайд 12
Тактика :
Повреждение I, II, IV степеней по AAST,
без вовлечения панкреатического протока – гемостаз.
Повреждение III степени, дистальнее
верхней брыжеечной вены и с вовлечение панкреатического протока – возможно выполнение дистальной резекцииПовреждения V степени – ограничиваться некрэктомией, ушиванием ран ДПК.
Слайд 14
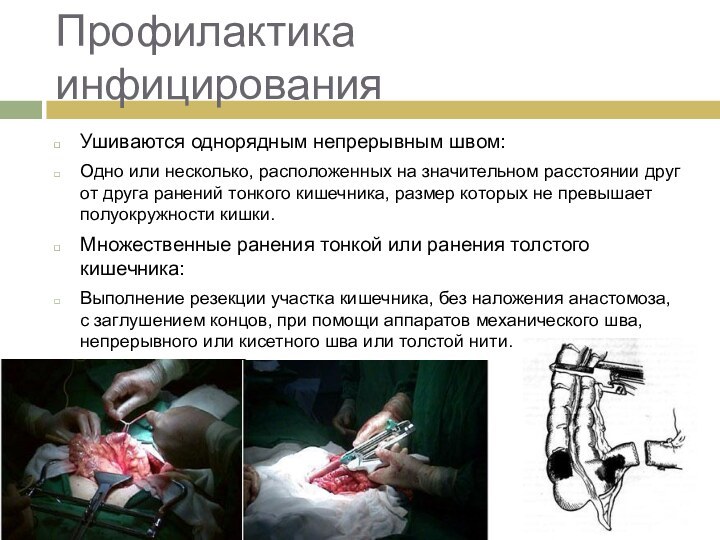
Профилактика инфицирования
Ушиваются однорядным непрерывным швом:
Одно или несколько,
расположенных на значительном расстоянии друг от друга ранений тонкого
кишечника, размер которых не превышает полуокружности кишки.Множественные ранения тонкой или ранения толстого кишечника:
Выполнение резекции участка кишечника, без наложения анастомоза, с заглушением концов, при помощи аппаратов механического шва, непрерывного или кисетного шва или толстой нити.
Слайд 15
Сшивающие аппараты
Три типа аппаратов механического шва:
Линейные сшивающие аппараты
Аппараты
для наложения линейного анастомоза
Аппараты для наложения циркулярного анастомоза
Слайд 16
Линейные сшивающие аппараты
Принцип – накладываются два ряда скобок,
в направлении, поперечном оси органа.
УЛ-60.
Слайд 17
Аппараты серии TA
Съемные кассеты – магазин, толкатель, матрица
Титановые
или рассасывающиеся скрепки
Механический контроль толщины прошиваемых тканей
Аппараты различаются по
длине выполняемого шва – 30, 55, 90 мм:По высоте незакрытой скобки – 3,5мм; 4,8мм; 2,0 мм
Слайд 18
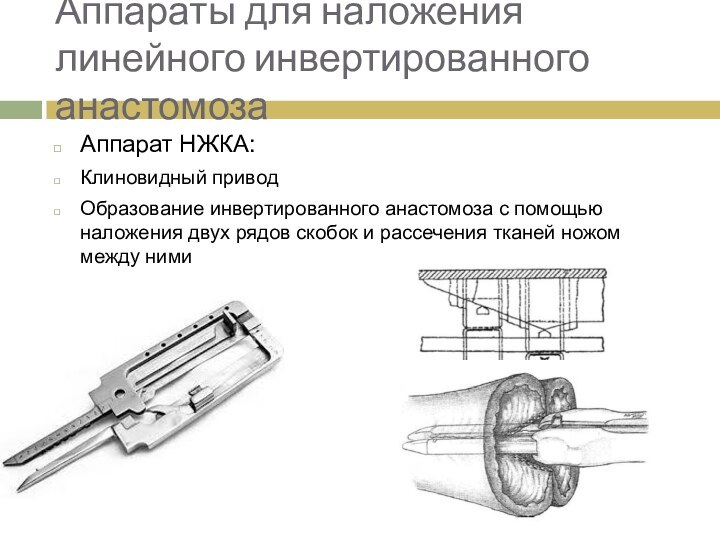
Аппараты для наложения линейного инвертированного анастомоза
Аппарат НЖКА:
Клиновидный привод
Образование
инвертированного анастомоза с помощью наложения двух рядов скобок и
рассечения тканей ножом между ними
Слайд 19
Аппараты серии GIA
Сменные кассеты
Так же различаются по длине
создаваемого шва и высоте скобок
Механический контроль толщины прошиваемой ткани
Ткань
рассекается между двумя рядами скобочного шва
Слайд 20
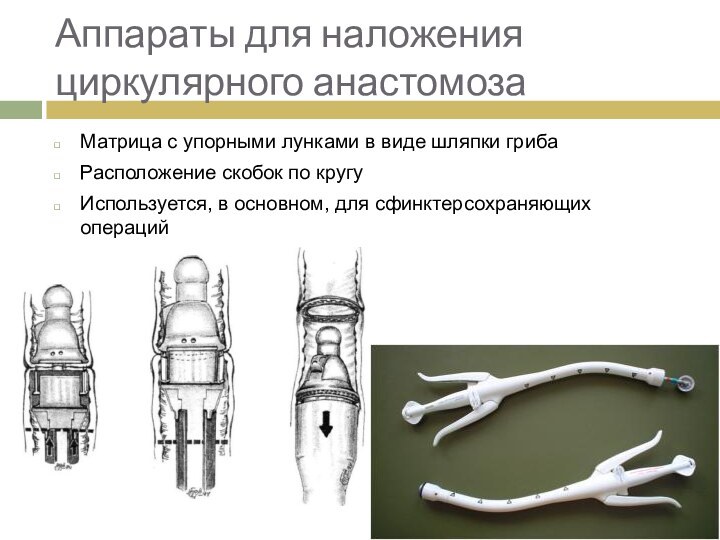
Аппараты для наложения циркулярного анастомоза
Матрица с упорными лунками
в виде шляпки гриба
Расположение скобок по кругу
Используется, в основном,
для сфинктерсохраняющих операций
Слайд 21
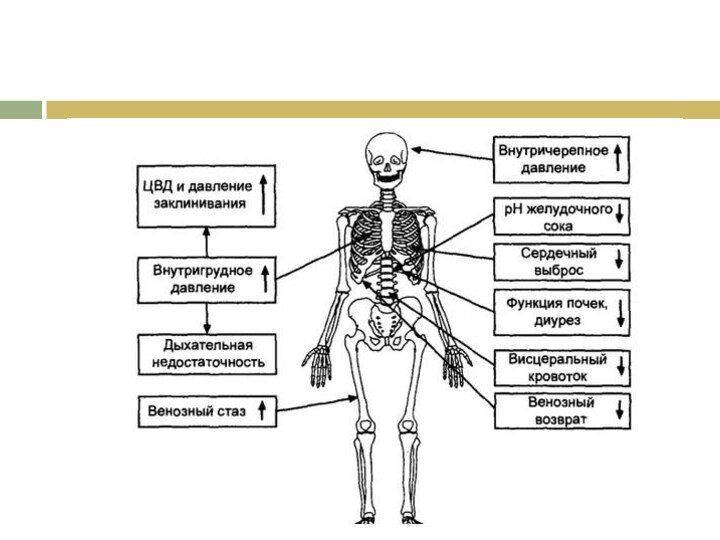
Абдоминальный компартмент-синдром
Внутрибрюшное давление - установившееся давление в брюшной
полости.
Нормальный уровень ВБД составляет от 0 до 5 мм.рт.ст.
Абдоминальное перфузионное давление = САД – ВБД
Фильтрационный градиент = САД – 2*ВБД
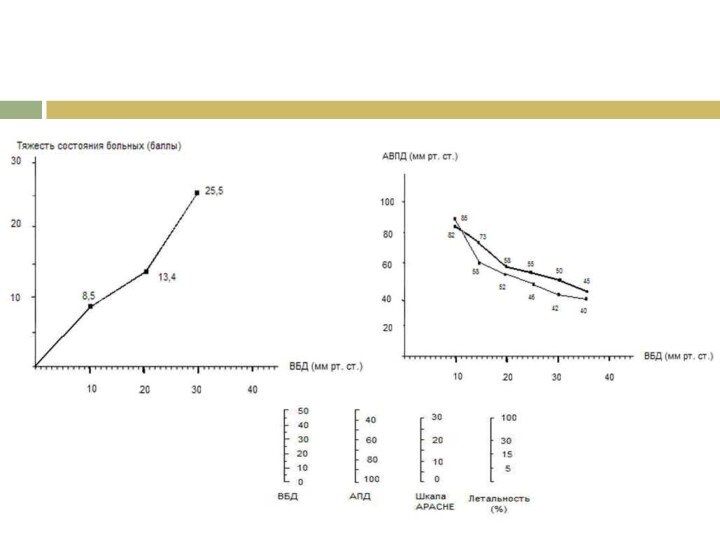
Слайд 22 Интроабдоминальная гипертензия - устойчивое повышение ВБД до 12мм.рт.ст
и более, которые регистрируется, как минимум после трех стандартных
измерений, с интервалом в 4-6 часов.Абдоминальный компартмент-синдром - это стойкое повышение ВБД более 20мм.рт.ст(с или без АПД < 60.мм.рт.ст), которое ассоциируется с манифестацией органной недостаточности/дисфункции.
Слайд 23
Причины АКС
Первичный СИАГ(абдоминальный) : абдоминальная травма, разрыв аневризмы
брюшного отдела аорты, гемиперитонеум, острый панкреатит, распространенный перитонит, механическая
кишечная непроходимость, мезентериальный венозный тромбоз, забрюшинная гематома, пересадка печени, абдоминальная тампонада, лапороскопические процедуры.Вторичный СИАГ(экстраабдоминальный) : сепсис, обширные ожоги или другие состояние требующие массивной инфузионной терапии.
Возвратный СИАГ(третичный) – повторное появление симптомов СИАГ, на фоне разрещающегося первичного/вторичного СИАГ. Например – после раннего ушивания брюшной полости наглухо.
Слайд 24
Показания к мониторингу ВБД
I. Массивная инфузионная терапия
• Распространенный
перитонит
• Сепсис
II. Патологические процессы в брюшной полости или забрюшинном
пространстве• Асцит
• Гигантские опухоли брюшной полости и забрюшинного пространства
• Обширные гематомы забрюшинного пространства и передней брюшной стенки
• Кишечная непроходимость
III. Хирургия
• Массивная интраоперационная инфузионная терапия (> 5 л)
• Распространенный перитонит
• Ушивание лапаротомной раны в условиях натяжения ее краев
• Разрыв брюшного отдела аорты
• Острое нарушение мезентериального кровообращения
• Кардиохирургические операции торакоабдоминальным доступом
• Гастрошизис / Омфалоцеле
IV. Травма
• Хирургическое вмешательство по принципам «борьба с повреждением» («damage control» surgery)
• Тяжелая сочетанная травма, требующая массивной инфузионной терапии
• Ожоговая деформация передней брюшной стенки
Слайд 28
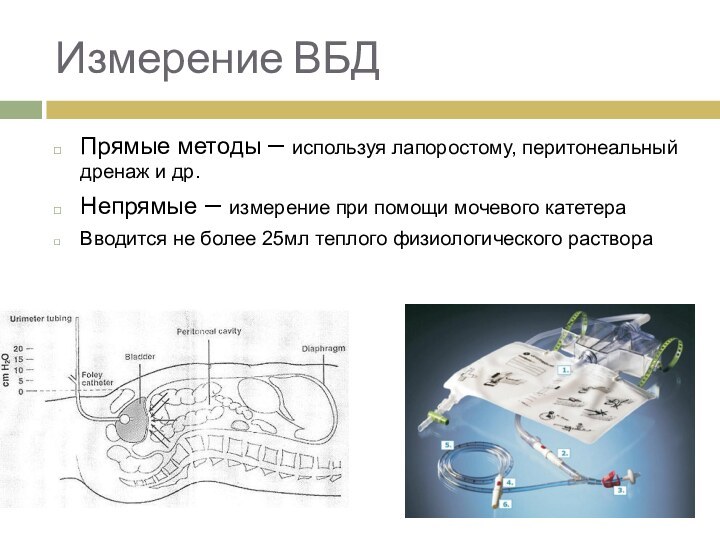
Измерение ВБД
Прямые методы – используя лапоростому, перитонеальный дренаж
и др.
Непрямые – измерение при помощи мочевого катетера
Вводится не
более 25мл теплого физиологического раствора
Слайд 29
Лечение АКС и методы временного закрытия брюшной полости
Единственный
эффективный метод лечения АКС – хирургическая декомпрессия.
Без проведения хирургической
декомпрессии летальность достигает 100%Способы временного закрытия брюшной полости: использование стационарных устройств, одноразовых, или ведение лапаростомы
Слайд 30
Показания для лапаростомы:
Анаэробное загрязнение брюшной полости либо ретроперитонеального
пространства
Гнойно-некротическое поражение брюшной стенки
Прогрессирующий СИАГ
Кишечник накрывается пленкой, полость выполняется
тампонами с левомеколем, кожа сближается при помощи лейкопластыря.
Слайд 32
Временные устройства
Отдельные узловые лавсановые или проленовые швы. Швы
проводят через все слои передней брюшной стенки на расстоянии
3-5 см от края раны и 7-8 см друг от друга.
Слайд 33
Преимущества и недостатки
К преимуществам стационарно закрепляемых устройств относятся
- отсутствие повторной травмы брюшной стенки при сведении/разведении краев
раны, равномерная тракция всех слоев, к недостаткам - потеря функций при прорезывании даже одного шва, ишемические повреждения тканей в зоне фиксации.Из преимуществ одноразовых устройств - это быстро, просто, дешево, отсутствие ишемии тканей брюшной стенки, и это именно то, что нужно использовать в условиях damage control при сочетанной травме живота. Из недостатков - повторная острая травма.
Лапаростома создает лучшие условия для раны - так как нет никакой повторной травмы, и отличный дренаж, отсутствие иАГ. Из недостатков - преобладание тяжелых интраабдоминальных осложнений, таких как кишечные свищи, над раневыми. Трудности реконструкции брюшной стенки из-за большого диастаза мышечно-апоневротического слоя, вследствие некомпенсируемой тракции косых и поперечных мышц живота.
Слайд 35
Damage control для не-травматических пациентов
Переход хирургов общей практики
к тактике damage control является интуитивно понятным
Интуитивная мысль о
том, что пациенты лучше поправляются при этапности хирургического лечения Основное отличие пациентов общехирургического профиля от травматологических пациентов – отсутствие, как правило, травматического шока.
Шок, присутствующий у пациентов неотложной хирургии является геморрагическим или септическим.
Несмотря на недостаток высококачественных свидетельств, использование методов damage control в неотложной абдоминальной хирургии очень просто в смысле практического использования.
Слайд 36 Те же стадии традиционного damage control плюс стадия
0 – предоперационной реанимации.
Включение/выключение стадии предоперационной реанимации по
сути зависит от типа имеющегося шока – септического или геморрагического, соответственно.Контроль кровотечения имеет первостепенную важность и не может ждать, и при наличии у таких пациентов ацидоза, гипотермии и/или коагулопатии, более безопасным является переход на damage control.
Имеются свидетельства, что в случае септического шока пациентам идет на пользу предоперационная реанимация(антибиотики, восполнение русла, сердечная деятельность), а процедуры damage control откладываются
Слайд 37
А как же доказательства?(
По данным исследований прогнозируемая смертность
пациентов по шкалам APACHE II и POSSUM выше реальной
смертности пациентов, у которых применялась тактика damage control.
Слайд 38
Выбор пациентов
Неприменение damage control к критически больным пациентам
может увеличить угрозу смерти для них.
Избыточное увлечение damage control
приводит пациента к угрозе ненужных множественных операций, ведения открытого живота и увеличения срока интенсивной терапии.Главная проблема – отсутствие четких критериев.