Слайд 2
План:
Введение
Организация помощи беременным ВИЧ-инфицированным женщинам
Организация помощи новорожденному, рожденному
ВИЧ-инфицированной матерью
Схемы проведения АРВ профилактики ВИЧ-инфицированным беременным и их
новорожденным
Заключение
Слайд 3
Введение
Настоящий Стандарт здравоохранения определяет организацию предоставления лечения ВИЧ-инфицированным
беременным женщинам и профилактики ВИЧ-инфекции у новорожденных во всех
организациях здравоохранения, оказывающих медицинскую помощь акушерско-гинекологического и педиатрического профилей.
Слайд 4
В настоящем Стандарте использованы следующие термины и определения:
1)

АРВ препараты, используемые для профилактики и лечения ВИЧ-инфекции и
СПИД;
2) APT - антиретровирусная терапия;
3) консультирование при ВИЧ/СПИД-конфиденциальный диалог между клиентом и консультантом, помогающий человеку справиться со стрессом и принять информированные и ответственные решения, связанные с ВИЧ/СПИДом;
4) ИППП - инфекции, передающиеся половым путем;
5) ИФА - иммуноферментный анализ;
6) контрацепция - предупреждение беременности с использованием каких-либо методов или средств;
7) постконтактная АРВ-профилактика - короткий курс приема антиретровирусных препаратов с целью снижения риска заражения ВИЧ после возможного инфицирования;
8) ПЦР - полимеразная цепная реакция;
9) СПИД - синдром приобретенного иммунного дефицита;
10) тестирование - диагностика ВИЧ-инфекции;
11) Z21 - бессимптомный инфекционный статус, вызванный вирусом иммунодефицита человека (ВИЧ);
12) R75 - лабораторное подтверждение вируса иммунодефицита человека (ИБ №);
13) В20-В24 - болезнь, вызванные ВИЧ по Классификации болезней МКБ-10.
Слайд 5
До - и послетестовое консультирование по вопросам ВИЧ-инфекции
проводится всем беременным, в том числе и ВИЧ-инфицированным, с
соблюдением конфиденциальности информации.
Проводится консультирование по:
использованию презервативов для профилактики передачи ВИЧ-инфекции, ИППП, гепатитов «В» и «С»,
уменьшению риска передачи ВИЧ от матери к плоду,
способах профилактики и лечения,
вскармливанию новорожденного.
Слайд 6
Тестирование на ВИЧ беременных проводится дважды:
1) первичное -
при взятии на учет или перед прерыванием беременности;
2) повторное
- при отрицательном результате первичного обследования в сроке 28-30 недель проводится ИФА.
Слайд 7
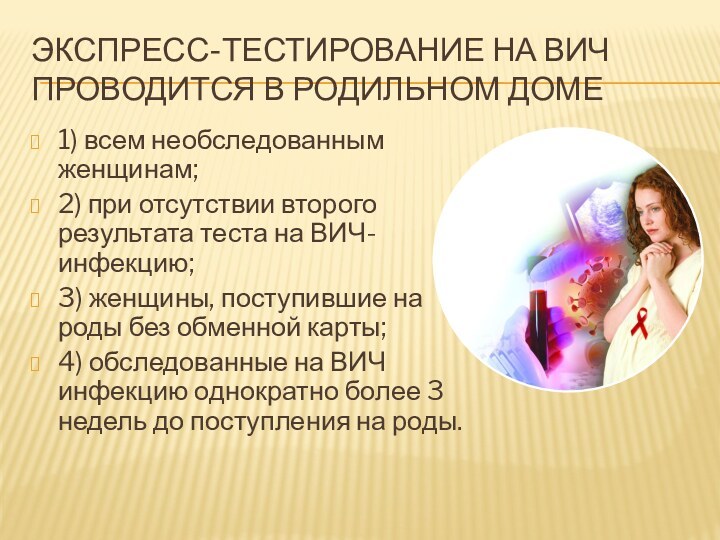
Экспресс-тестирование на ВИЧ проводится в родильном доме
1) всем
необследованным женщинам;
2) при отсутствии второго результата теста на ВИЧ-инфекцию;
3)
женщины, поступившие на роды без обменной карты;
4) обследованные на ВИЧ инфекцию однократно более 3 недель до поступления на роды.
Слайд 8
Результаты каждого тестирования на ВИЧ с указанием даты,
номера, результата вносятся в
форму № 111/у «Индивидуальная карта
беременной и родильницы»,
форму № 113/у «Обменная карта родильного дома, родильного отделения больницы»
согласно приказа Министра здравоохранения от 23 ноября 2010 года № 907 «Об утверждении форм первичной медицинской документации организаций здравоохранения».
Слайд 10
Химиопрофилактика пневмоцистной пневмонии (ПЦП) показана всем детям, рожденным
ВИЧ-инфицированными матерями, проводится под контролем участкового педиатра:
1) назначается в
возрасте 4-6 недель;
2) рекомендуемая схема: сироп триметоприм/сульфаметоксазол 40/200 мг в 5 мл назначается внутрь ежедневно по 2,5 мл для детей младше 6 месяцев или с массой тела менее 5 кг; а для детей старше 6 месяцев и до 5 летнего возраста по 5 мл ежедневно;
3) при каждом осмотре необходимо оценить переносимость препарата, соблюдение режима приема;
4) при получении двух отрицательных результатов ПЦР на ВИЧ у ребенка химиопрофилактика прекращается;
5) при положительном ВИЧ статусе - профилактика продолжается до 12 месяцев;
6) постоянная профилактика пневмоцистной пневмонии показана ВИЧ-инфицированным детям старше 12 месяцев с клиническими проявлениями ВИЧ-инфекции или пневмоцистной пневмонией в анамнезе.
Слайд 11
Снятие с диспансерного учета ребенка, рожденного ВИЧ-инфицированной женщиной,
осуществляется специалистом центра профилактики и борьбы со СПИД на
основании:
Слайд 12
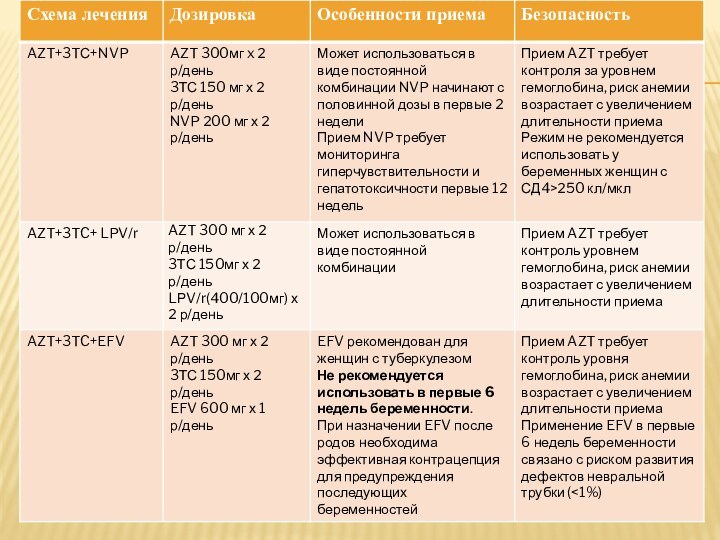
Варианты применения АРВ профилактики у беременных ВИЧ-инфицированных
женщин, не
нуждающихся в APT по состоянию здоровья.
Слайд 13
AZT - зидовудин, ретровир.
NVP - невирапин, невипан.
3ТС -
ламивудин, зефикс, виролам.
LPV/r - лопинавир/ритонавир, калетра, алувия.
ABC - абакавир
EFV
- эфаверенз, стокрин.
FTC - эмтрицитабин.
TDF - тенофовир
Примечание:
* при выявлении ВИЧ-инфекции у беременной в более поздних сроках АРВ-профилактика назначается при постановке на учет с применением схемы тритерапии
** монотерапия AZT применяется в случаях при ВН менее 10 000, отсутствия клинических проявлений ВИЧ-инфекции и первичной беременности.
*** при возникновении побочных эффектов на зидовудин (ретровир), его следует заменить на абакавир, тенофовир или ставудин.
Слайд 15
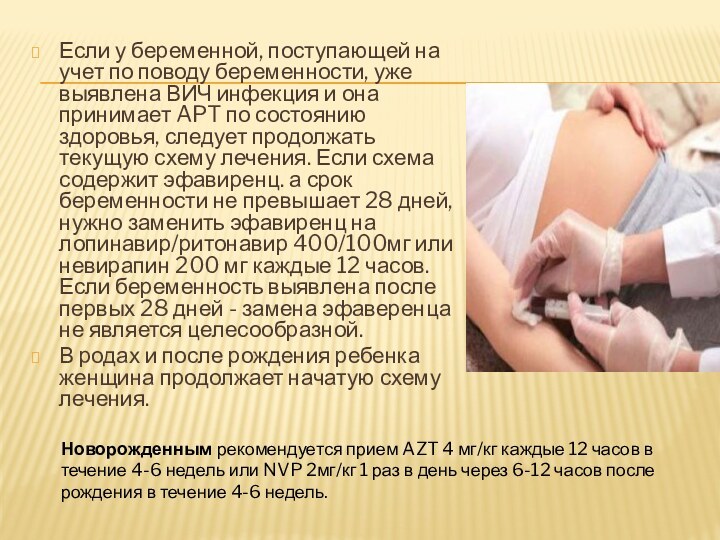
Если у беременной, поступающей на учет по поводу
беременности, уже выявлена ВИЧ инфекция и она принимает APT
по состоянию здоровья, следует продолжать текущую схему лечения. Если схема содержит эфавиренц. а срок беременности не превышает 28 дней, нужно заменить эфавиренц на лопинавир/ритонавир 400/100мг или невирапин 200 мг каждые 12 часов. Если беременность выявлена после первых 28 дней - замена эфаверенца не является целесообразной.
В родах и после рождения ребенка женщина продолжает начатую схему лечения.
Новорожденным рекомендуется прием AZT 4 мг/кг каждые 12 часов в течение 4-6 недель или NVP 2мг/кг 1 раз в день через 6-12 часов после рождения в течение 4-6 недель.
Слайд 16
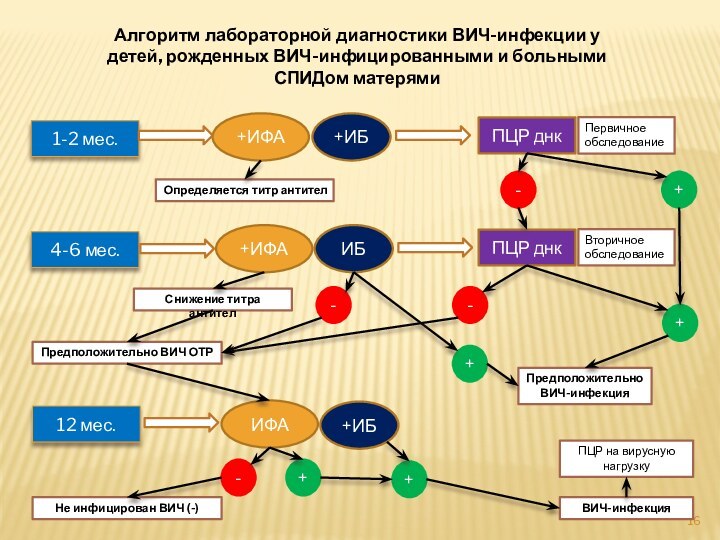
Алгоритм лабораторной диагностики ВИЧ-инфекции у детей, рожденных ВИЧ-инфицированными
и больными СПИДом матерями
Слайд 17
Не реже 1 раза в три месяца дозы
АРВ-препаратов необходимо проверять и пересматривать в соответствии с массой
тела ребенка, чтобы обеспечить достаточную концентрацию препаратов в крови и избежать развития лекарственной устойчивости.
Детей с ВИЧ/СПИДом необходимо регулярно наблюдать, для своевременного выявления и лечения оппортунистических и сопутствующих ВИЧ-инфекции заболеваний, для определения показаний и назначения APT. Такое наблюдение должно охватывать как детей, которые получают APT, так и детей, у которых нет показаний к ней.
Основная цель регулярного наблюдения за ВИЧ-инфицированными детьми - правильный выбор времени для начала APT, подготовка ребенка и родителей к терапии, а также предотвращение, выявление и лечение осложнений ВИЧ-инфекции.
Слайд 18
Контрацепция для ВИЧ-инфицированных женщин
Использование латексных презервативов - остается
предпочтительным методом предупреждения нежелательной беременности и профилактики передачи ВИЧ
и ИППП. т.е. происходит двойная защита.
Гормональные методы контрацепции могут быть использованы только для профилактики беременности, но не обеспечивают защиту от ВИЧ, ИППП.
Внутриматочная контрацепция не рекомендуется при III или IV клинических стадиях ВИЧ-инфекции. ВМС и гормональные контрацептивы усиливают риск развития ВИЧ и поэтому не рекомендуются.
Слайд 19
БЛАНК ИНФОРМИРОВАННОГО СОГЛАСИЯ
на проведение антиретровирусной терапии при ВИЧ-инфекции